Сколько больничный при ветрянке: Разбираем сколько сидят на больничном с ветрянкой и в чем отличия в течении болезни у взрослых и
Сколько сидят на больничном с ветрянкой взрослые и дети
Рубрика: Полезно знать
Опубликовано 04.02.2019 · Комментарии: 1 · На чтение: 6 мин · Просмотры:
Post Views: 1 493
При ветряной оспе нельзя ходить в школы, сады, на работу. Если у больного ветрянка, сколько дней нужно быть дома на больничном определяет врач, которого вызывают на дом, чтоб не подвергать риску заражения окружающих.
Содержание
- 1 Срок действия больничного для детей и взрослых
- 2 Больничный взрослому при ветрянке у детей
- 3 Больничный лист для взрослого при ветрянке
- 4 Куда и к кому обращаться за больничный листом
- 5 На какой период выдают?
- 6 Заполнение документа
- 7 Какие могут быть причины для продления?
- 8 Как продлить
- 9 Сколько дней больничный при ветрянке
Срок действия больничного для детей и взрослых
Существуют некоторые правила, на какой срок может быть выдан медотвод при ветрянке у детей в зависимости от возраста:
- Для детей до 7 лет больничный оформляется на любой срок, который необходим для полного выздоровления.
 Оплата работодателем будет осуществлена только за 60 календарных дней в году. В остальных случаях документ лишь не дает право уволить работника.
Оплата работодателем будет осуществлена только за 60 календарных дней в году. В остальных случаях документ лишь не дает право уволить работника. - Для детей возраста 7-15 лет срок листа 15 дней. Количество оплачиваемых дней в году 45.
- На подростка старше 15 лет документ выдают на 3-7 дней, 30 дней в году подлежат оплате.
Количество бюллетеней в году не ограничено. В законе также есть исключения:
- За ребенка-инвалида до 15 лет оплачивают 120 дней.
- Если у малыша до 7 лет тяжелое заболевание – 90 дней.
- За ребенка до 15 лет с ВИЧ инфекцией, онкологией, в случае осложнений после прививок оплачивается весь период реабилитации.
В случае со взрослыми, ограничения по срокам больничных составляет не более 5 дней при амбулаторном лечении простуды, при стоматологических травмах и осложнениях — 10 дней. Лечение в стационаре — 15 дней (максимум 30), после экспертизы — до 12 месяцев. Работник имеет право принести 2 больничных бюллетеня, следующих друг за другом по дате.
Больничный взрослому при ветрянке у детей
Бланк нетрудоспособности положен одному из родителей, который будет осуществлять уход за больным ребенком. Документ выдается сроком от 6 дней, каждые 3 суток педиатр наблюдает пациента. За этот период, в зависимости от состояния больного, доктор решит продлить время нахождения на карантине или закрыть больничный. В большинстве случаев бюллетень закрывают по истечении 5 дней.
Если ветрянка осложняется, что происходит лишь в 7% случаев, больничный продлевается. Сколько сидеть дома при ветрянке у детей в таких случаях снова решит педиатр. Зачастую осложнениями бывает занесение инфекции в раны после расчесывания, тогда на коже возникают отеки, гнойные язвы. Спровоцировать состояние может несоблюдение правил гигиены, которая заключается в ежедневной:
Спровоцировать состояние может несоблюдение правил гигиены, которая заключается в ежедневной:
- обработке ран антисептическими средствами;
- смене нательного и пастельного белья, полотенец.
Ребенку не закроют больничный лист до полного выздоровления при осложнениях в виде:
- менингита;
- энцефалита;
- пневмонии;
- артрита.
В случае заболевания ветрянкой одного из детей в группе детского сада вводится карантин, который продолжается 21 день. Если за этот период повторных заражений не произошло, с карантина снимают, если дети заболеют еще — продлевают.
Если здоровый ребенок отсутствовал в саду в период заболевания кого-то из группы, у родителей есть право не посещать учреждение, либо допустить возможность переболеть ветряной оспой в юном возрасте.
Больничный лист для взрослого при ветрянке
При симптомах ветрянки взрослый также вызывает врача на дом и предупреждает звонком начальника или коллег по работе.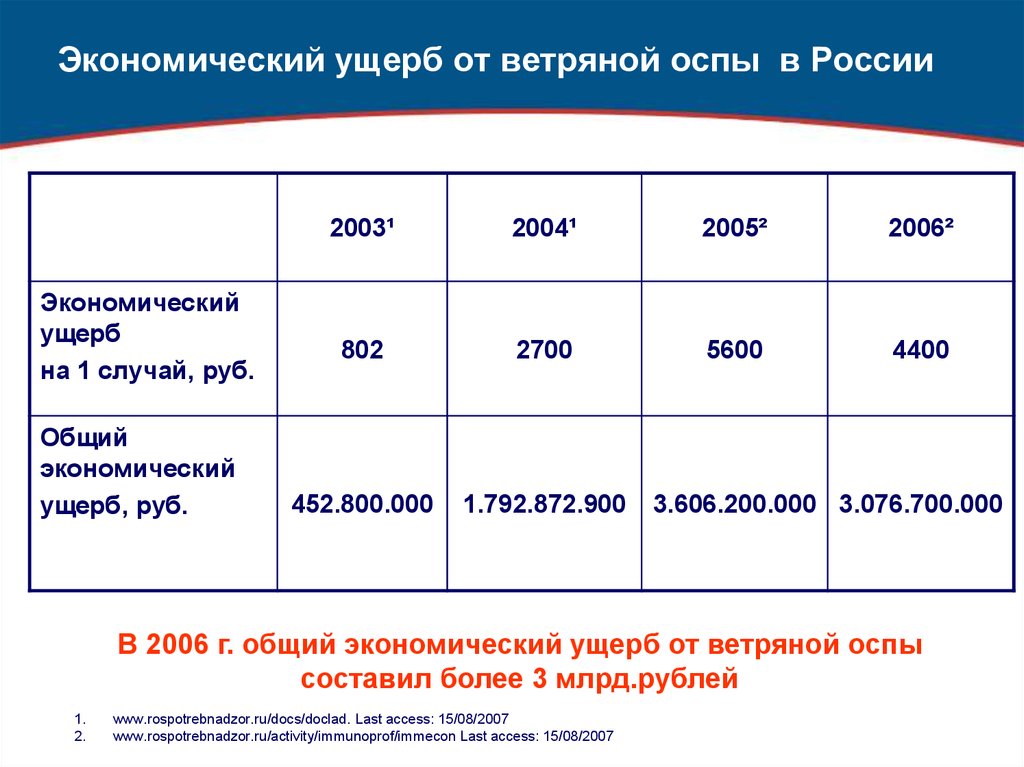 Течение болезни всегда тяжелее, нежели у ребенка. В основном, выписывают с больничного при ветрянке у взрослых через 2-3 недели. При осложнениях лечение может достигать 1 года. Зачастую ветряная оспа оказывает влияние на состояние:
Течение болезни всегда тяжелее, нежели у ребенка. В основном, выписывают с больничного при ветрянке у взрослых через 2-3 недели. При осложнениях лечение может достигать 1 года. Зачастую ветряная оспа оказывает влияние на состояние:
- легких;
- бронхов;
- горла;
- почек;
- сердца.
В организме начинается сильная интоксикация. Ни в коем случае нельзя подвергать организм еще большему отравлению курением или спиртным. Даже если состояние больного стабилизируется, не нужно просить врача о ранней выписке, т. к. организму нужно некоторое время на восстановление.
Куда и к кому обращаться за больничный листом
Лист нетрудоспособности заполняет терапевт у взрослых и педиатр у детей. Документ выдается в больнице на руки после выписки. Если врач был вызван на дом, за листом все равно придется идти в медучреждение, так как необходимо поставить печать в регистратуре. Общее количество печатей — 3, лечащий врач ставит только одну из них. В первый день выздоровления, человек должен отнести листок в отдел кадров или бухгалтерию предприятия.
При ветряной оспе больничный выдают всегда, т. к. вирус заразен и больному нужно находиться дома. О необходимости документа взрослому, ухаживающему за ребенком лучше сообщить врачу заранее. Документ может оформить любой член семьи, осуществляющий фактический уход за малышом, независимо от совместной регистрации. В бумаге должна быть указана лишь степень родства. При этом, родственник должен работать по трудовому договору или быть самозанятым гражданином. Пенсионерам и студентам бланк не выдают.
На какой период выдают?
Сколько длится больничный при ветрянке решает врач. Заболевание протекает у людей по-разному, в детском возрасте оно проходит легче и быстрее. При слабом течении ветряной оспы приблизительный срок нахождения на больничном 1-2 недели. По истечению этого времени пациент считается здоровым. При необходимости бланк продляется на 15 дней, в случае госпитализации с осложнениями — до полного выздоровления.
Заполнение документа
Больничный при ветрянке — это документ строгой отчетности, в котором не должно быть никаких исправлений. Пациентам важно проконтролировать, чтоб все данные на бумаге были точными. В основном, доктор не пишет название болезни из-за неразглашения врачебной тайны, информация кодируется, специальными цифрами. При выдаче листа взрослому указывается «01», в случае с ребенком — «09». Обязательно вписывается дата обращения на прием и закрытия больничного.
Пациентам важно проконтролировать, чтоб все данные на бумаге были точными. В основном, доктор не пишет название болезни из-за неразглашения врачебной тайны, информация кодируется, специальными цифрами. При выдаче листа взрослому указывается «01», в случае с ребенком — «09». Обязательно вписывается дата обращения на прием и закрытия больничного.
Какие могут быть причины для продления?
При замедленном течении ветряной оспы можно продлить больничный на 3 дня. Основанием может служить повышение температуры перед сном, слабость. Общее число таких продлений — 5 раз.
При тяжелом течении ветрянки 2-х недель лечения не всегда достаточно. Если возникли осложнения, собирается врачебная комиссия для принятия решения о дальнейшей госпитализации больного.
Как продлить
Продлить больничный при ветрянке пациент сможет только по решению врача, который основывается на данные анализов и состоянии больного. В такой ситуации, в листе дописывается новая дата завершения нетрудоспособности. Лист продлевают на 3 дня (не более 5 раз), после чего осуществляется выписка.
Лист продлевают на 3 дня (не более 5 раз), после чего осуществляется выписка.
Сколько дней больничный при ветрянке
Продолжительность ветряной оспы в среднем 10-21 день, реже 39 дней. При этом, заразным человек считается 5-10 дней. Если при последнем осмотре врач не обнаруживает на теле ребенка новых высыпаний, инфекция считается побежденной. Через 5 дней после ветрянки можно идти садик. Как правило, за это время корочки исчезнуть полностью не успеют. Если есть возможность, родственники могут побыть с малышом, пока его кожа не приобретет здоровый вид.
Возможна ситуация, когда после выписки ребенка на теле появляются новые пятна (реактивная оспа), в таком случае родителям нужно открыть новый больничный или взять справку без удержания заработной платы. При болезни взрослого, ему придется выйти на работу сразу после закрытия бланка нетрудоспособности, независимо от остаточных явлений сыпи либо продлить действие документа. Ответить точно, сколько сидят на больничном с ветрянкой дома нельзя, есть лишь приблизительное время.
Post Views: 1 493
Метки: больничный, ветряная оспа, взрослому, взрослые, взрослый, дети, документ, подростки, ребенок
сколько дней нужно быть дома и сколько сидят с детьми? Как получить больничный лист и продлить его?
Содержание
- 1 Сколько дней нужно быть дома?
- 2 Сколько сидят на больничном с детьми?
- 3 На сколько дают больничный лист взрослым?
- 4 Как и когда выписывают при ветряной оспе?
- 5 Как продлить?
Ветрянка — это один из наиболее распространенных детских инфекционных недугов. Попробуем разобраться, сколько длится это заболевание, и какие есть правила оформления больничного листа при таком диагнозе.
Сколько дней нужно быть дома?
Уже в первый день возникновения ветряной оспы больному не рекомендуется покидать собственную квартиру, ведь он является потенциально опасным для окружающих из-за риска инфицирования. Кроме того, ограничения по перемещению в пространстве связаны еще и с ослабленностью организма на фоне болезни, в таком состоянии можно легко подхватить осложнение и прочие проблемы со здоровьем.
Кроме того, ограничения по перемещению в пространстве связаны еще и с ослабленностью организма на фоне болезни, в таком состоянии можно легко подхватить осложнение и прочие проблемы со здоровьем.
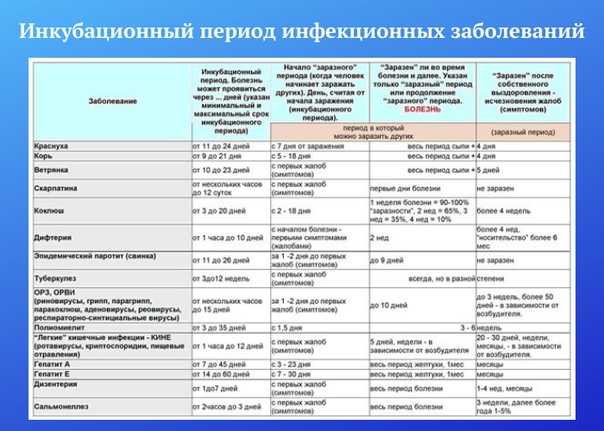
Продолжительность ветряной оспы зависит от нескольких факторов, но в среднем болезнь длится около 7—10 дней. За это время все высыпания, появившиеся на теле, покрываются корочками, и больной становится не заразным.
Однако через 1,5 недели после начала болезни больной не всегда может выходить на улицу. Если заболевание протекает тяжело или дополняется различными осложнениями, продолжительность домашнего режима увеличивается. И предугадать, сколько понадобится организму для восстановления в каждом конкретном случае просто невозможно. В такой ситуации только врач может определить, когда больному уже можно будет выходить на улицу.
Сколько сидят на больничном с детьми?
Как только родители обнаруживают симптомы ветрянки у ребенка, им нужно обязательно вызвать врача на дом. После осмотра малыша и подтверждения диагноза доктор зафиксирует наличие недуга, подскажет правильное лечение и при необходимости оформит больничный лист для работающего родителя. Такую функцию может выполнить не только участковый педиатр, но и доктор из коммерческой организации, обладающей соответствующими разрешительными документами.
После осмотра малыша и подтверждения диагноза доктор зафиксирует наличие недуга, подскажет правильное лечение и при необходимости оформит больничный лист для работающего родителя. Такую функцию может выполнить не только участковый педиатр, но и доктор из коммерческой организации, обладающей соответствующими разрешительными документами.
Как правило, больничный у родителей по ветряной оспе у ребенка длится от 6 до 15 суток включительно. Продолжительность периода, в течение которого пациента держат на больничном, определяется врачом при периодических осмотрах маленького пациента.
На сколько дают больничный лист взрослым?
У взрослых пациентов ветряная оспа, как правило, протекает намного тяжелее, нежели у детей. Поэтому при первых признаках такой болезни им необходимо в обязательном порядке вызвать врача на дом. После подтверждения диагноза врач открывает лист временной нетрудоспособности. Длительность этого периода зависит от тяжести протекания недуга:
- Если болезнь протекает в легкой форме, то больничный выдают на минимально возможный срок — на 7 дней.
- Если недуг протекает тяжело, то лист нетрудоспособности оформляется на период до 15 суток включительно. На сегодняшний день этот срок является максимально возможным.
После подтверждения диагноза взрослым пациентам важно информировать работодателя о том, что им был открыт больничный лист. При этом диагноз сообщать не обязательно.
Как и когда выписывают при ветряной оспе?
Для того чтобы закрыть больничный лист, родителю ребенка или взрослому человеку необходимо после выздоровления прийти на прием к лечащему врачу. Доктор осмотрит пациента и подпишет лист нетрудоспособности. Важно отметить, что закрыть больничный может только тот специалист, который открывал его. После росписи врача больничный в обязательном порядке подтверждается несколькими печатями:
- Личной печатью лечащего врача.
- Гербовой.
- Треугольной.
Последние пару штампов ставят обычно в регистратуре либо специальном кабинете, в котором заверяют больничные листы.
Пациенту нужно обязательно проконтролировать, чтобы в документе правильно указаны все необходимые данные и не присутствовало никаких исправлений.
Как продлить?
Ветрянка является довольно коварным заболеванием и может протекать с осложнениями. Если пациент не выздоравливает в течение 15 суток, то решение о продлении больничного листа может принять лишь врачебная комиссия. Организовать такую процедуру может лечащий врач.
При развитии тяжелых форм ветряной оспы или при возникновении осложнений пациенты чаще всего проходят лечение в стационарном отделении больницы, что несколько упрощает процедуру продления больничного листа.
Ветрянка при беременности | March of Dimes
Ветряная оспа — это инфекция, вызываемая вирусом. Если вы получите его во время беременности, это может вызвать проблемы для вас и вашего ребенка.
Вы, вероятно, в безопасности от ветряной оспы, если вы болели ею раньше или если вам сделали прививку.
 Оба они помогают сделать вас невосприимчивыми к ветряной оспе.
Оба они помогают сделать вас невосприимчивыми к ветряной оспе.Поговорите со своим врачом, чтобы убедиться, что у вас есть иммунитет к ветряной оспе, прежде чем забеременеть или на ранних сроках беременности.
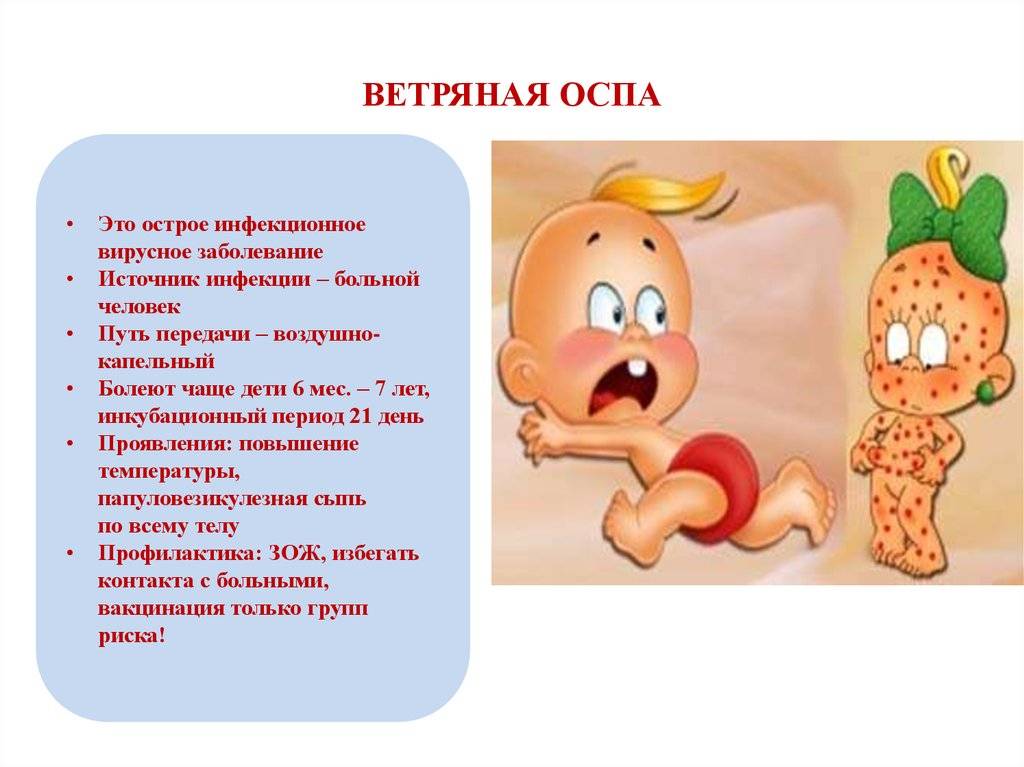
Что такое ветрянка?
Ветряная оспа – это инфекция, вызываемая вирусом, называемым вирусом ветряной оспы. Раньше ветряная оспа была распространенной инфекцией, особенно среди детей в возрасте до 12 лет. Сейчас она встречается реже, поскольку для ее предотвращения доступна вакцина. Вакцина — это лекарство, которое делает вас невосприимчивым к определенным заболеваниям.
Ветряная оспа обычно не опасна для детей. Но некоторые люди подвергаются более высокому риску осложнений от ветряной оспы, в том числе беременные и новорожденные.
Вероятность заболеть ветряной оспой во время беременности низкая. Большинство беременных людей невосприимчивы к ветряной оспе, потому что они уже переболели этой инфекцией или были вакцинированы против нее.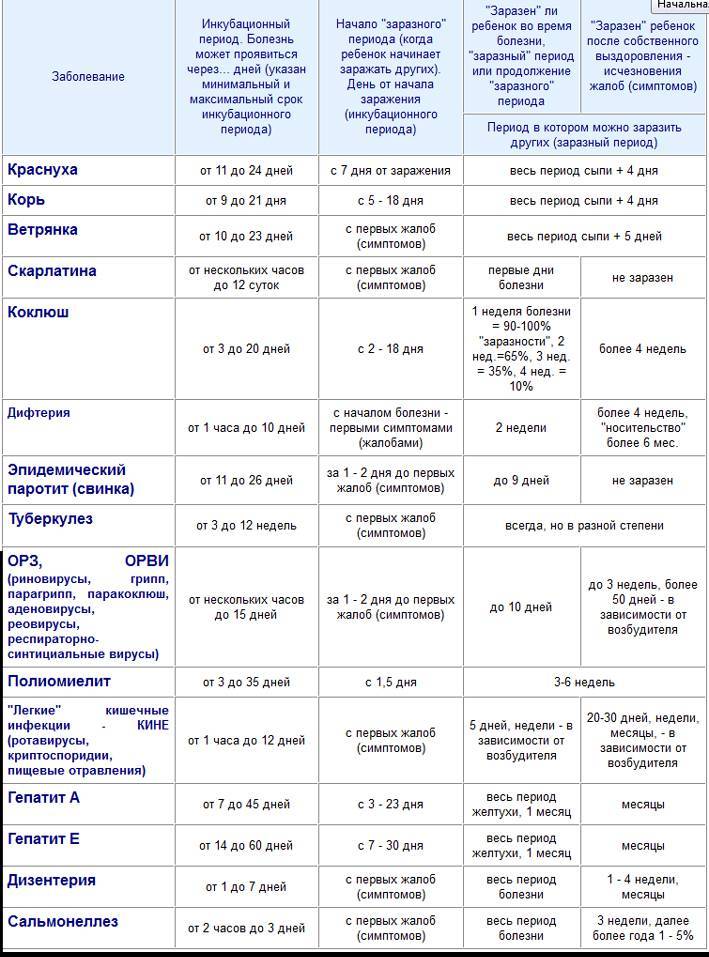
Каковы симптомы ветрянки?
Ветряная оспа вызывает зудящую сыпь, которая превращается в волдыри, а затем в струпья. Сыпь обычно начинается на груди, спине и лице и распространяется по всему телу. Сыпь появляется примерно через 10-21 день после заражения и может длиться от 5 до 10 дней.
Другие симптомы могут включать лихорадку, головную боль, усталость и отсутствие голода. Эти симптомы могут появиться за 1-2 дня до появления сыпи.
Как передается ветряная оспа?
Если у вас нет иммунитета к ветряной оспе, вы можете легко заразиться, находясь в контакте с инфицированным человеком. Больной ветряной оспой может распространять инфекцию примерно за 2 дня до появления сыпи и до тех пор, пока все волдыри не покроются струпьями. Он может распространяться через:
- Капли в воздухе, когда больной ветряной оспой кашляет или чихает
- Слюна (слюна) или слизь больного ветряной оспой
- Прикосновение к сыпи от ветрянки
Если у вас нет иммунитета к ветряной оспе, вы также можете заразиться в результате тесного контакта с больным опоясывающим лишаем.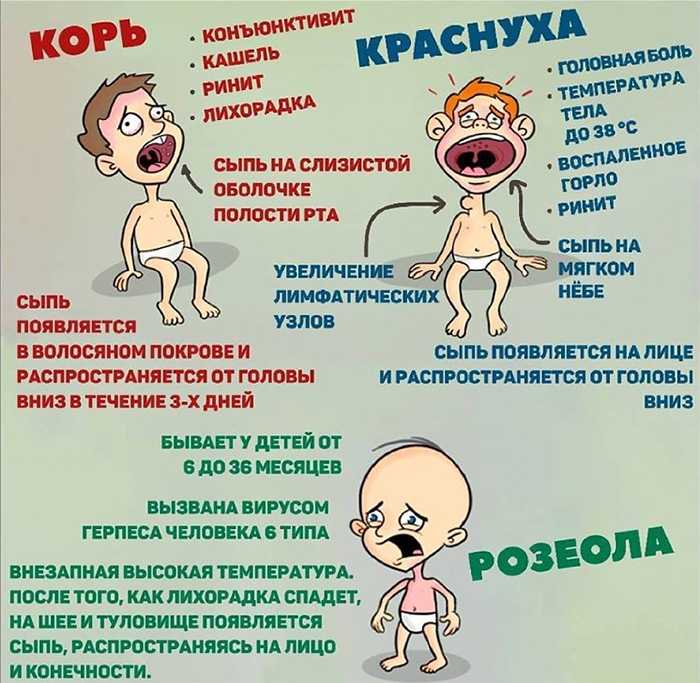 Опоясывающий лишай — это инфекция, вызываемая тем же вирусом, что и ветряная оспа. Если у вас уже была ветряная оспа, вирус остается в вашем организме и может вернуться позже в виде опоясывающего лишая. Опоясывающий лишай вызывает болезненную сыпь на одной стороне лица или тела. Люди с опоясывающим лишаем могут заразить других людей ветряной оспой, но они не могут заразить других людей опоясывающим лишаем.
Опоясывающий лишай — это инфекция, вызываемая тем же вирусом, что и ветряная оспа. Если у вас уже была ветряная оспа, вирус остается в вашем организме и может вернуться позже в виде опоясывающего лишая. Опоясывающий лишай вызывает болезненную сыпь на одной стороне лица или тела. Люди с опоясывающим лишаем могут заразить других людей ветряной оспой, но они не могут заразить других людей опоясывающим лишаем.
Может ли ветряная оспа во время беременности вызвать проблемы у вас и вашего ребенка?
Да. Наличие ветряной оспы во время беременности может увеличить риск развития пневмонии и даже может быть опасным для жизни. Пневмония — это инфекция легких, которая может быть очень серьезной. Симптомы пневмонии включают кашель, боль в груди при дыхании или кашле, лихорадку, усталость (сильную усталость) и одышку.
Ветряная оспа во время беременности может вызвать следующие проблемы у вашего ребенка:
Если вы заболели ветряной оспой в течение первых 20 недель беременности , у вашего ребенка может быть повышен риск врожденного синдрома ветряной оспы. Это редкая группа серьезных врожденных дефектов, которые могут вызвать:
Это редкая группа серьезных врожденных дефектов, которые могут вызвать:
- Шрамы на коже
- Проблемы с руками, ногами, мозгом и глазами
- Желудочно-кишечные осложнения
- Низкий вес при рождении. Это когда ребенок рождается весом менее 5 фунтов 8 унций.
Если вы заболели ветряной оспой в период от 2 недель до рождения до 2 недель после рождения , вы можете передать инфекцию своему ребенку. Если это происходит, инфекция у вашего ребенка обычно протекает в легкой форме.
Если вы заболели ветряной оспой непосредственно перед или сразу после рождения (от 5 дней до рождения до 2 дней после рождения) , у вашего ребенка может быть повышен риск серьезной инфекции, называемой неонатальной ветряной оспой. Эта инфекция может быть опасной для жизни, но лечение помогает выжить большему количеству детей.
Если у вас преждевременные роды , , у вашего новорожденного может быть более высокий риск осложнений от ветряной оспы. Преждевременные роды — это роды, произошедшие до 37 недель беременности.
Преждевременные роды — это роды, произошедшие до 37 недель беременности.
Можно ли предотвратить ветряную оспу?
Да. Вакцина против ветряной оспы может защитить вас от ветряной оспы. Фактически, эта вакцина ежегодно предотвращает более 3,5 миллионов случаев ветряной оспы. Но вакцину небезопасно делать во время беременности.
Поговорите со своим врачом, если вы беременны или планируете беременность и не уверены, делали ли вы ранее прививку или болели ветряной оспой. Ваш врач может сделать анализ крови, чтобы узнать, есть ли у вас иммунитет.
Если у вас нет иммунитета, как вы можете защитить себя от ветрянки во время беременности?
Если вы планируете беременность и анализ крови показывает, что у вас нет иммунитета, сделайте прививку. Вы получаете вакцину в двух дозах. Лучше подождать 3 месяца после второй дозы, прежде чем забеременеть.
Если вы уже беременны, не делайте прививку до родов. А пока держитесь подальше от тех, у кого ветряная оспа или опоясывающий лишай.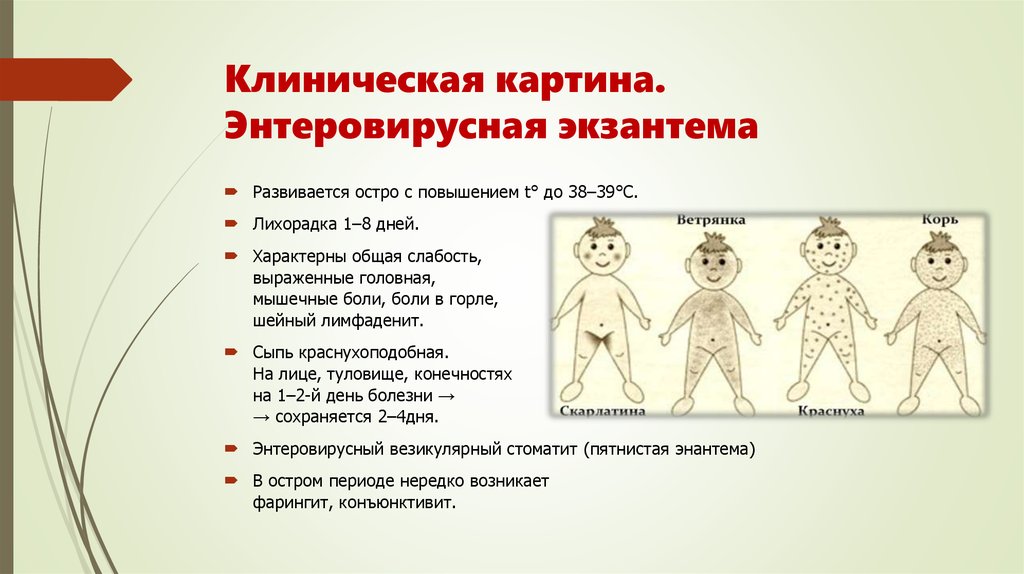
Немедленно сообщите своему врачу, если вы беременны и контактируете с больным ветряной оспой. Ваш врач может лечить вас лекарствами, содержащими антитела к ветряной оспе. Антитела помогают организму бороться с инфекциями. Важно пройти курс лечения в течение 10 дней после контакта с больным ветряной оспой, чтобы предотвратить заражение или сделать его менее серьезным. И сообщите своему врачу, если вы вступаете в контакт с человеком, у которого есть опоясывающий лишай. Ваш врач может решить, нужно ли вам лечение, чтобы предотвратить заражение.
Как диагностируется ветряная оспа?
Ваш врач может сообщить вам, есть ли у вас ветряная оспа, проведя медицинский осмотр. Ваш врач может сделать анализ крови или взять мазок с сыпи и отправить его в лабораторию для проверки, чтобы убедиться, что это ветряная оспа.
Как лечить ветрянку во время беременности?
Если вы заболели ветряной оспой во время беременности, ваш лечащий врач может дать вам противовирусное лекарство, такое как ацикловир или валацикловир. Противовирусное средство — это лекарство для лечения инфекций, вызванных вирусами. Эти лекарства безопасны для использования во время беременности. Лучше всего они работают, если принимать их в течение 24 часов после появления сыпи при ветряной оспе.
Противовирусное средство — это лекарство для лечения инфекций, вызванных вирусами. Эти лекарства безопасны для использования во время беременности. Лучше всего они работают, если принимать их в течение 24 часов после появления сыпи при ветряной оспе.
Если у вас ветряная оспа и у вас появились признаки или симптомы пневмонии, ваш врач может порекомендовать вам остаться в больнице и пройти лечение ацикловиром внутривенно (через иглу в вену).
Если вы заболели ветряной оспой во время беременности, как лечится ваш ребенок после рождения?
Если вы заболели ветряной оспой во время беременности, лечащий врач может лечить вашего ребенка сразу после рождения лекарством, содержащим антитела к ветряной оспе. Лекарство может помочь предотвратить ветряную оспу у вашего ребенка или сделать ее менее опасной. Если ваш ребенок заболел ветряной оспой в течение 2 недель после рождения, его также можно лечить противовирусными препаратами.
Можно ли заразиться ветряной оспой от человека, получившего вакцину?
Да, но редко. Если вакцинированный человек заболевает ветряной оспой, он все равно может заразить других. Но вакцина более чем на 90 процентов эффективна для предотвращения ветряной оспы. Поставщики медицинских услуг рекомендуют детям получать первую дозу вакцины против ветряной оспы в возрасте от 12 до 15 месяцев, а вторую дозу — в возрасте от 4 до 6 лет.
Если вакцинированный человек заболевает ветряной оспой, он все равно может заразить других. Но вакцина более чем на 90 процентов эффективна для предотвращения ветряной оспы. Поставщики медицинских услуг рекомендуют детям получать первую дозу вакцины против ветряной оспы в возрасте от 12 до 15 месяцев, а вторую дозу — в возрасте от 4 до 6 лет.
Последнее рассмотрение: май 2021 г.0001 Синдром Рея — очень редкое заболевание, которое может вызвать серьезное поражение печени и головного мозга. Если его не лечить быстро, это может привести к необратимому повреждению головного мозга или смерти. Синдром Рея в основном поражает детей и молодых людей в возрасте до 20 лет. Симптомы синдрома Рея обычно появляются через несколько дней после вирусной инфекции, такой как простуда, грипп или ветряная оспа. Начальные симптомы могут включать: По мере прогрессирования состояния симптомы могут стать более серьезными и более широкими и могут включать: Поскольку синдром Рейе может привести к летальному исходу, крайне важно получить медицинскую консультацию, если вы подозреваете, что он может быть у вашего ребенка. Наберите 999, чтобы вызвать скорую помощь, или сразу позвоните по номеру в ближайшее отделение неотложной и неотложной помощи (A&E) , если ваш ребенок: Вам следует связаться с врачом общей практики, если после простуды, гриппа или ветряной оспы ваш ребенок: Хотя маловероятно, что эти симптомы вызваны синдромом Рея, их все же необходимо проверить у врача. Сообщите своему врачу общей практики, если ваш ребенок принимал аспирин, поскольку использование аспирина у детей связано с синдромом Рея. Но даже если ваш ребенок не принимал аспирин, необходимо исключить синдром Рея. Точная причина синдрома Рея неизвестна, но чаще всего он поражает детей и молодых людей, выздоравливающих после вирусной инфекции — например простуды, гриппа или ветряной оспы. В большинстве случаев аспирин используется для лечения их симптомов, поэтому аспирин может вызвать синдром Рея. Считается, что при синдроме Рея повреждаются крошечные структуры внутри клеток, называемые митохондриями. Митохондрии обеспечивают клетки энергией и особенно важны для здорового функционирования печени. Если печень перестает снабжаться энергией, она начинает отказывать. Это может вызвать опасное накопление токсичных химических веществ в крови, которые могут повредить все тело и привести к отеку мозга. Поскольку синдром Рея встречается очень редко, необходимо исключить другие состояния, которые могут вызывать подобные симптомы. Анализы крови и анализы мочи могут помочь обнаружить накопление токсинов или бактерий в крови, а также их можно использовать для проверки нормального функционирования печени. Также могут проводиться тесты для проверки наличия или отсутствия определенных химических веществ, которые могут указывать на наследственное нарушение обмена веществ. Другие тесты, которые могут быть рекомендованы, включают: Если диагностирован синдром Рея, вашего ребенка необходимо немедленно госпитализировать в отделение интенсивной терапии. Лечение направлено на минимизацию симптомов и поддержку жизненно важных функций организма, таких как дыхание и кровообращение. Также важно защитить мозг от необратимого повреждения, которое может быть вызвано отеком мозга. Лекарства можно вводить непосредственно в вену (внутривенно), например: Если вашему ребенку нужна помощь с дыханием, можно использовать аппарат искусственной вентиляции легких. Также будут контролироваться жизненно важные функции организма, включая частоту сердечных сокращений и пульс, поток воздуха в легкие, кровяное давление и температуру тела. Как только отек головного мозга уменьшится, другие функции организма должны вернуться к норме в течение нескольких дней, хотя может пройти несколько недель, прежде чем ваш ребенок поправится настолько, что сможет выписаться из больницы. Благодаря достижениям в диагностике и лечении синдрома Рея, большинство детей и молодых людей, у которых он развивается, выживают, а некоторые полностью выздоравливают. Однако у некоторых людей синдром Рея может привести к необратимому повреждению головного мозга, вызванному его отеком. Длительные трудности, иногда связанные с синдромом Рея, включают: Если у вашего ребенка возникнут какие-либо длительные проблемы, будет составлен индивидуальный план ухода с учетом его потребностей. Подробнее об уходе и поддержке Из-за возможной связи между аспирином и синдромом Рея аспирин следует давать детям младше 16 лет только по рекомендации врача, когда потенциальная польза перевешивает риски. Дети до 16 лет также не должны принимать продукты, содержащие: Некоторые гели для лечения язв во рту и зубные гели содержат салицилатные соли. Их нельзя давать детям до 16 лет. Существуют альтернативные продукты, подходящие для лиц моложе 16 лет. Обратитесь за советом к своему фармацевту. Симптомы синдрома Рея
Когда следует обратиться к врачу


Что вызывает синдром Рея?
Диагностика синдрома Рея
 К ним относятся:
К ним относятся: Лечение синдрома Рея

Возможные осложнения
 План будет пересматриваться по мере взросления.
План будет пересматриваться по мере взросления. Профилактика синдрома Рея

 Оплата работодателем будет осуществлена только за 60 календарных дней в году. В остальных случаях документ лишь не дает право уволить работника.
Оплата работодателем будет осуществлена только за 60 календарных дней в году. В остальных случаях документ лишь не дает право уволить работника.