При беременности молочница что делать: Молочница во время беременности
Молочница при беременности – симптомы и лечение — Клиника ISIDA Киев, Украина
17 октября 2013
Клиника ISIDA делает подарок будущим мамам – предлагает воспользоваться следующими специальными предложениями:
«ISIDA test drive» – это возможность получить бесплатно первую консультацию врача-гинеколога в отделениях клиники ISIDA:
А также – пройти УЗ-исследование в этих отделениях.
Воспользовавшись специальным предложением «ISIDA test drive», Вы получаете возможность лично познакомиться с клиникой ISIDA, сформировать собственное мнение об уровне профессионализма специалистов клиники, сервисном обслуживании и т.д. Данное специальное предложение действительно только для пациенток в первом триместре беременности, которые еще ни разу не были в клинике ISIDA.
Подробнее: https://isida.ua/test-drive/
Молочница – это бытовое название дрожжевого кольпита.
Проявляется данное состояние покраснением слизистой влагалища, зудом, жжением и выделениями, по внешнему виду напоминающие свернувшееся молоко – поэтому «молочница».
Данный вид грибка есть абсолютно у всех. Поэтому относить кандидозный кольпит к половым инфекциям неправильно. Молочница не является самостоятельным заболеванием, она лишь симптом иммунодефицита. И лечить надо не молочницу, а иммунодефицит, а точнее понимать факторы, которые будут провоцировать эти состояния, и бороться с ними.
Причины
Состояния, когда микробы, обычно живущие в нашем организме в небольших количествах, вдруг начинают активно размножаться, называются дисбактериозами. Наиболее известное всем понятие: дисбактериоз кишечника. Проявления данной проблемы – понос или, наоборот, запор, вздутие и даже боли. Наиболее частая причина – антибактериальная терапия.

Молочница во время беременности
Если у женщины до беременности был дисбактериоз, то во время вынашивания ребенка он может проявиться более ярко. Это особенность гормонального статуса и иммунитета беременных. В 1-м триместре идет перестройка иммунного ответа с более агрессивного на более лояльный, в противном случае беременность отторгается (иммунное бесплодие, невынашивание). Процесс перестройки очень тонкий и вмешиваться в него сложно, можно навредить. Поэтому самое логичное и полезное: нормализовать режим дня и питание. Постараться избегать стрессовых ситуаций, там, где это возможно, а где это невозможно, найти конструктивное решение этим ситуациям. Т.к. стрессовый фактор – это серьезный провокатор нарушений иммунитета.
Иногда обострение молочницы провоцируют сексуальные отношения, тогда от них лучше отказаться. Лечить при этом партнера, особенно, если его ничего не беспокоит, нет смысла. Дрожжевой грибок жил у вас до секса, просто в данном состоянии секс был последней каплей в терпении вашего иммунитета.
Лечить при этом партнера, особенно, если его ничего не беспокоит, нет смысла. Дрожжевой грибок жил у вас до секса, просто в данном состоянии секс был последней каплей в терпении вашего иммунитета.
Итак, лечить или не лечить медикаментозно дрожжевой кольпит во время беременности?
Доказано и признано уже не только во всем мире, но и на постсоветском пространстве, что никакого вреда Candida albiсans принести плоду не может. Лечить, если есть симптомы воспаления (зуд, покраснение, выделения, воспалительная реакция в анализе выделений), но понимать, что зачастую вопрос не решается, и с помощью лечения можно на некоторое время подавить симптомы молочницы, которая может снова рецидивировать. Не лечить при отсутствии жалоб и воспалительной реакции в анализе выделений, даже если Candida albiсans высевается в бактериологическом посеве. Выбор препарата обязательно следует обсудить с доктором.
Молочница при беременности – медицинский центр «ВАШ ДОКТОР» Шахты
Беременные женщины подвержены инфекции, потому что их иммунная система ослаблена. Молочница при беременности протекает так же как у всех остальных женщин. Лечение этой инфекции происходит с помощью естественных способов, так как при беременности нельзя применять лекарства с химическими компонентами, которые могут повлиять на ребенка. Инфекции, подобные этой, являются ступенькой или способом распространения вредных бактерий и могут давать осложнения.
Молочница при беременности протекает так же как у всех остальных женщин. Лечение этой инфекции происходит с помощью естественных способов, так как при беременности нельзя применять лекарства с химическими компонентами, которые могут повлиять на ребенка. Инфекции, подобные этой, являются ступенькой или способом распространения вредных бактерий и могут давать осложнения.Симптомы молочницы
Зуд, раздражение и творожные, вонючие выделения являются первыми признаками молочницы. Если женщина испытывает такие симптомы, то она обязательно должна сообщить своему врачу и как можно скорее.
Симптомы молочницы похожи на другие половые заболевания. Есть симптомы, по которым можно определить это заболевание. Вагина становится сухой и происходит к выделениям белого сырного крема, и это уже симптомы дрожжевой инфекции. Эта инфекция вредна для беременных женщин. Также можно увидеть некоторую красноту во рту и белые пятна во рту, язык в верхней части рта. Обычная причина этой инфекции – низкий иммунитет и отсутствие хороших бактерий в организме.
Лечение Молочницы
Если женщина знакома с этим состоянием, то вероятно, пробовала разные способы лечения молочницы, чтобы избавиться поскорее от мучительного зуда. В вагинальной молочнице, помимо непрекращающегося зуда, есть жжение, болезненность и творожные выделения, с которыми нужно бороться.
Для лечения молочницы при беременности применяются вагинальные свечи, которые способны бороться с грибком. При этом женщина должна принимать витамины, чтобы повысить свой иммунитет, и быстрее смогла справиться с инфекцией. В тяжелых случаях врач может назначить антибиотики, но только если необходимость терапии превышает риски для плода.
Наружные и внутренние половые губы могут стать опухшими, а в тяжелых случаях нежная кожа может стать сырой, что приводит к боли и риску дальнейшего инфицирования.
Женщины, болеющие молочницей, могут также испытывать жжение, болезненность и боль при мочеиспускании, а также боль или дискомфорт во время секса. Важно знать, что молочница может быть заразной.
Когда человек заражен, он может легко передать инфекцию партнеру, если происходит незащищенный контакт. Из-за этого, адекватные меры предосторожности должны быть приняты для предотвращения его распространения во время сексуальной активности.
Молочница при беременности: причины, диагностика, лечение
Врачи гинекологии понимают под словом «молочница» конкретное заболевание женского организма. Данный вид недомогания достаточно часто проявляется себя при беременности, как правило, на ранних ее стадиях. Молочница у беременных наблюдается более чем в 82 процентах случаев, согласно международной статистике. Но, тем не менее, она никак не угрожает до и послеродовому состоянию матери. Однако, если своевременно не озадачить себя вопросом ее профилактики – можно получать ряд осложнений.
Если говорить о симптомах молочницы, можно выделить следующие составляющие:
Отек внешних и внутренних половых органов, чаще внешних.
Выделения, в виде «творожной консистенции» из влагалища, имеющие кислый запах.
Неприятный зуд, проявляемый при приеме душа и ночного отдыха, в области наружных половых губ.
Почему возникает молочница
Молочница во время беременности возникает из-за известного возбудителя, который называется грибок рода Кандида, этот вид заболевания так же называют «кандидоз». Если говорить о молочнице, как об инфекции на поздних стадиях, не стоит забывать что несвоевременное обращение к врачу-гинекологу может сыграть «злую шутку» с ее обладательницей. Молочницу не редко можно спутать с любым другим заболеванием, которому характерны вышеупомянутые симптомы, например: уреаплазма, герпес генитальный, хламидиоз и пр. Для точного определения причины недомогания и дискомфорта необходимо незамедлительно обратиться к врачу.
Методы диагностики молочницы
На данный момент, в современном мире есть большое количество средств и методов, которые могут практически безотказно определить тот или иной вид заболевания. Первым же делом, при проявлении признаков молочницы у беременной необходимо пройти бактериоскопию. Диагноз при кандидозе будет очевидным, т.к. в мазке содержится порядка 20 лейкоцитов, которые выполняют защитную функцию, так вот при их увеличении можно говорить о заболевании.
Диагноз при кандидозе будет очевидным, т.к. в мазке содержится порядка 20 лейкоцитов, которые выполняют защитную функцию, так вот при их увеличении можно говорить о заболевании.
Лечение молочницы во время беременности
Лечение может потребоваться в том случае, если у пациентки будут наблюдаться выделения белого цвета, густой массы с соответствующим запахом. И зуд, который может усиливаться во время приема душа или после завершения полового акта. В этот период многие занимаются самолечением, прочтя информацию в интернете, журнале или просто получив от знакомых. Да, на первое время себя можно избавить от симптомов недомогания, но со временем они снова себя проявят, и добиться полного выздоровления будет сложнее.
Одним из методов борьбы с молочницей можно обозначить как метод ПЦР – полимеразная цепная реакция. Данный метод способен обнаружить отдельные молекулы ДНК возбудителя. Этот метод самый эффективный и если о нем не сообщили врачи, можно самостоятельно им об этом намекнуть
Лечение молочницы при беременности 2 триместр
Вульвовагинальный кандидоз или молочница – это инфекционное заболевание влагалища и вульвы, которое вызывают грибы рода Candida. Из-за снижения иммунитета и выраженных гормональных изменений кандидоз (молочница) часто возникает при беременности, во 2 триместре она требует особого лечения, которое не навредит матери и плоду.
Из-за снижения иммунитета и выраженных гормональных изменений кандидоз (молочница) часто возникает при беременности, во 2 триместре она требует особого лечения, которое не навредит матери и плоду.
Кандиды относятся к условно-патогенным микроорганизмам, в незначительном количестве они могут встречаться на слизистой оболочке влагалища здоровых женщин. Но их размножение сдерживается иммунной системой и другими факторами защиты.
Причины возникновения кандидоза
Во втором триместре продолжается снижение иммунитета, которое связано с изменением гормонального фона. У беременных увеличивается концентрация прогестерона в крови, который приводит к снижению местной защиты от инфекции. Неправильное питание с обилием простых углеводов, лечение антибиотиками, синтетическое белье увеличивают риск развития болезни.
Симптомы для обращения к гинекологу
Симптомы острого кандидоза ярко выражены, а хроническая рецидивирующая молочница протекает стерто. Обратиться к врачу нужно при появлении следующих признаков:
Обратиться к врачу нужно при появлении следующих признаков:
- жжение и зуд на половых губах и во влагалище;
- умеренные или обильные творожистые выделения белого цвета с кислым запахом;
- нарушение мочеиспускания, чувство жжения;
- покраснение и отек половых губ;
- боль и зуд при половом акте.
При хронической молочнице количество выделений небольшое, но зуд и жжение сохраняются. Иногда выделения приобретают сливкообразный вид и желтоватый оттенок. После гигиенических процедур неприятные ощущения могут усиливаться.
Методы диагностики молочницы
Обследование беременным на II триместре врач подбирает индивидуально. Могут использоваться следующие методы диагностики:
- гинекологический осмотр – выявляет выраженность симптомов;
- мазок из влагалища – необходим для обнаружения клеток и мицелия грибов, а также определения сопутствующей микрофлоры;
- посев на питательные среды – используется при наличии симптомов кандидоза, но отрицательном мазке;
- ПЦР-диагностика – определят ДНК грибка в вагинальных выделениях даже при отрицательных посевах, ПЦР в режиме реального времени помогает обнаружить количество колониеобразующих единиц возбудителя.

Лечение кандидоза во 2 триместре беременности
Лечить молочницу во II триместре беременности нужно обязательно, чтобы предотвратить инфицирование плодных оболочек и последующее поражение плода. Женщинам в период вынашивания ребенка не назначают противогрибковые препараты в таблетках и капсулах для приема внутрь. Они проникают через плаценту к плоду и могут оказать негативное влияние. Для лечения кандидоза применяют местные антимикотические средства в виде свечей, вагинального крема или таблеток. Тип препарата и продолжительность терапии подбирается индивидуально.
Женщинам с хронической молочницей после стихания симптомов может потребоваться антирецидивное лечение, чтобы предотвратить обострение болезни перед родами. Также врач может рекомендовать специальную диету, которая помогает в лечении.
В клинике Елены Малышевой работают акушер-гинекологи высшей квалификационной категории. Он используют современные методы диагностики заболевания, а при назначении лечения ориентируются на мировые рекомендации и достижения.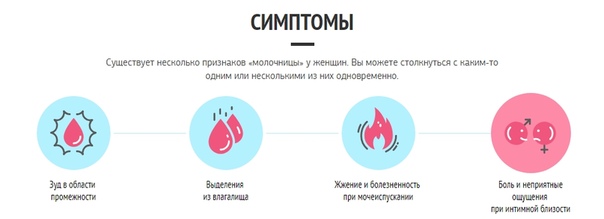 Для беременных на 2 триместре подбираются препараты, которые не наносят вред развивающемуся плоду и эффективно помогают матери.
Для беременных на 2 триместре подбираются препараты, которые не наносят вред развивающемуся плоду и эффективно помогают матери.
Лечение молочницы при беременности – причины, симптомы, диагностика
Во время беременности к своему здоровью нужно относиться еще более внимательно: любая инфекция или вирус могут воздействовать на плод. Но сделать это не так-то просто: из-за перестроек в организме будущей мамы иммунитет снижается, и риск заболеть значительно возрастает. Так молочница или вульвогинальный кандидоз у беременных женщин встречается в три раза чаще.
Во время беременности молочница чревата осложнениями и может возрасти риск преждевременных родов или невынашивания беременности. Также если во время родов ребенок пройдет через инфицированные родовые пути, то тоже может заразиться кандидозом. Итог — поражение ротовой полости, пищевода и кожи. У недоношенных детей последствия могут быть еще серьезнее: кандидозная пневмония и даже грибковый сепсис. Поэтому так важно вовремя распознать болезнь и подобрать правильное лечение. К счастью, терапию можно начинать при любом сроке беременности.
Поэтому так важно вовремя распознать болезнь и подобрать правильное лечение. К счастью, терапию можно начинать при любом сроке беременности.
Молочница у беременных: причины
- — Снижение иммунитета
Главная причина активного размножения грибка рода Candida у беременных женщин — снижение защитных функций организма. Иммунитет снижается по естественным причинам: чтобы плод не был отторгнут организмом матери. Это помогает благоприятному росту и развитию малыша, но делает его маму более восприимчивой к инфекциям, в том числе и к молочнице. - — Гормональный дисбаланс
Во время беременности значительно меняется гормональный фон: увеличивается количество эстрогенов. Из-за этого слизистая оболочка влагалища производит больше гликогена, что приводит к активизации грибка рода Candida. - — Злоупотребление углеводами
Как бы не хотелось сладкого, стоит тщательно следить за своим питанием — сахар провоцирует рост грибковой флоры. А глюкоза у беременных утилизируется медленнее, чтобы легче и быстрее попадать к плоду.
А глюкоза у беременных утилизируется медленнее, чтобы легче и быстрее попадать к плоду. - — Стресс
При беременности эмоциональный фон становится нестабильным, настроение быстро меняется, а небольшие проблемы могут восприниматься как конец света. Из-за постоянного эмоционального напряжения вырабатывается гормон стресса — кортизол. Он поддерживает тонус организма, но в некоторых случаях может нарушить работу иммунитета. - — Несоблюдение интимной гигиены
Ежедневные прокладки создают идеальную среду для размножения кандиды. Чтобы этого не случилось, регулярно меняйте средство гигиены и не забывайте подмываться минимум раз в сутки. - — Тесное белье
В плотных колготках и тесном синтетическом белье кожа постоянно потеет — создаются идеальные условия для роста грибов и бактерий. - — Любовь к антибактериальному мылу
В самих по себе антибактериальных средствах нет ничего плохого — антисептиком можно, например, обрабатывать кожу после эпиляции. Но ежедневно пользоваться антибактериальным мылом не стоит: у него довольно агрессивный состав, который увеличивает риск пересушить слизистую и нарушить микрофлору влагалища. А это может привести к избыточному размножению грибов рода Candida.
Но ежедневно пользоваться антибактериальным мылом не стоит: у него довольно агрессивный состав, который увеличивает риск пересушить слизистую и нарушить микрофлору влагалища. А это может привести к избыточному размножению грибов рода Candida. - — Недолеченные болезни
Хронические заболевания — патология щитовидной железы, сахарный диабет, недолеченные воспалительные процессы половых путей — также могут стать причиной появления кандидоза.
Симптомы заболевания
Молочница всегда проявляется одинаково:
- — Влагалищные выделения
Обычно они густые, похожие на творог, белого или желтоватого оттенка. Но иногда могут быть жидкими и прозрачными. Такие обильные выделения бывают похожи на околоплодные воды и могут напугать будущую маму. Если вы заметили такой признак, обязательно обратитесь к врачу и сдайте тест на определение подтекания околоплодных вод. - — Зуд и жжение
В области вульвы и влалагалища появляются неприятные ощущения, которые усиливаются во время мочеиспускания или водных процедур.
- — Покраснение и отек половых органов
Постоянные выделения из влагалища раздражают половые губы и промежность. - — Боль во время полового акта
Из-за молочницы во время занятия сексом может появляться дискомфорт и болезненные ощущения, из-за которых некоторые женщины решают отказаться от интима. - — Резкий запах
Из-за большого количества выделений из половых органов может появиться прелый или кисловатый запах.
Диагностика
У женщины в положении присутствуют характерные влагалищные выделения — бели. Они обильные, белые, по консистенции напоминают разведенную сметану. Поэтому, основываясь только на одном симптоме, определить молочницу у беременных нельзя — обязательно нужно взять мазок.
С помощью гинекологического зеркала врач осмотрит слизистую влагалища и шейки матки, оценит характер выделений и проверит, есть ли воспаление. Возьмет мазок. Анализ определяет уровень лейкоцитов и наличие грибка.
При рецидивирующем вульвовагинальном кандидозе может потребоваться сдать бактериологический посев. Он выявит возбудителя и его чувствительность к различным препаратам.
Методы лечения
Грибок Candida albicans — это условно-патогенный микроорганизм. Он всегда присутствует на слизистых: во рту, кишечнике и влагалище, поэтому полностью от него избавиться невозможно, да и не нужно. Обычно грибок никак не проявляет себя. Но при гормональных колебаниях или на фоне нарушения иммунитета, он начинает усиленно размножаться — появляется кандидоз. Во время беременности лечить его нужно обязательно под руководством врача, чтобы не нанести вред ребенку.
Разбираемся, какие методы борьбы с молочницей можно применять в каждом триместре.
Первый триместр
На ранних сроках беременности лечить молочницу не так просто: в этот момент начинаются формироваться жизненно важные органы ребенка, поэтому выбор лекарств ограничен. Можно использовать только местные средства — вагинальные свечи, суппозитории или кремы. Обычно гинекологи прописывают препараты на основе натамицина. При этом грибок может оказаться устойчивым к разрешенным веществам, поэтому вылечить кандидоз будет трудно.
Можно использовать только местные средства — вагинальные свечи, суппозитории или кремы. Обычно гинекологи прописывают препараты на основе натамицина. При этом грибок может оказаться устойчивым к разрешенным веществам, поэтому вылечить кандидоз будет трудно.
Лечение молочницы в первом триместре должно не только облегчать симптомы молочницы, но и стимулировать местный иммунитет и восстанавливать микрофлору влагалища.
Второй триместр
Для лечения молочницы во втором триместре спектр разрешенных препаратов шире: можно использовать препараты на основе клотримазола. Выбор конкретного лекарственного вещества всегда должен оставаться за врачом. Начинать лечение самостоятельно опасно: это может грозить рецидивом молочницы и даже осложнениями беременности.
Третий триместр
В третьем триместре плод уже полностью сформирован, поэтому список разрешенных препаратов расширяется. На этом сроке можно с осторожностью применять большинство местных форм антимикотиков или противогрибковых препаратов. В это время особенно важно полностью избавиться от болезни, иначе во время родов можно инфицировать ребенка грибком.
В это время особенно важно полностью избавиться от болезни, иначе во время родов можно инфицировать ребенка грибком.
На протяжении всего срока беременности упор в лечении молочницы делается на местные препараты: вагинальные таблетки, свечи, суппозитории, крема и спреи. В составе комплексной терапии у беременных женщин хорошо зарекомендовал себя спрей Эпиген Интим. Его действующее вещество — активированная глицирризиновая кислота — снижает зуд, уменьшает воспаление и повышает местный иммунитет. Распылитель четко дозирует средство, а специальная насадки позволяет глубоко вводить препарат. Препарат разрешен на любом сроке беременности, а также в период лактации. Противогрибковый препарат помогает побороть молочницу, а спрей Эпиген Интим — быстро справиться с неприятными симптомами болезни и предупредить рецидивы.
Чего не стоит делать
- — Лечиться самостоятельно
Во время беременности многие лекарственные препараты запрещены, поскольку могут повлиять на развитие плода. По незнанию или по ошибке вы можете начать использовать неправильное средство, которое может привести к нарушениям в организме ребенка.
По незнанию или по ошибке вы можете начать использовать неправильное средство, которое может привести к нарушениям в организме ребенка. - — Делать спринцевание
Оно нарушает микрофлору влагалища, провоцирует воспалительные процессы и даже может перенести инфекцию в расположенные выше органы или плодный пузырь. Слизистая влагалища вообще не нуждается в очищении, поэтому запоминаем. Мыть половые органы на любом сроке можно только снаружи. - — Прерывать лечение
Если симптомы болезни прошли, важно не прекращать лечение, а все равно пройти курс до конца и обязательно сдать анализы, чтобы подтвердить выздоровление. - — Не лечиться вообще
Молочница хоть и кажется несерьезной болезнью, но затягивать с лечением не стоит. В воспаленном влагалище могут обосноваться представители другой патогенной флоры, например, стрептококки, опасные для плода. Правильно подобранная терапия вреда ни маме, ни ребенку не принесет. Особенно важно провести санацию родовых путей накануне родов при наличии показаний и в соответствии с рекомендациями врача.
- — Пользоваться антибактериальным мылом
Для очищения наружных половых органов предпочтительнее использовать специальные средства для интимной гигиены, например, Гель Эпиген Интим. Глицирризиновая и молочная кислоты в его составе мягко очищают вульву и поддерживают необходимый уровень рН.
Главное — не пользоваться антибактериальным мылом. Оно смывает защитный жировой слой, нарушает микрофлору влагалища и провоцирует образование трещин.
Прогноз
Молочница при беременности — не приговор. По статистике, практически каждая беременная женщина хотя бы раз на протяжении беременности сталкивается с кандидозом. Причем у 60% он появляется именно в первом триместре, во время активной гормональной перестройки. В этом нет ничего страшного. При правильном и своевременном лечении риск осложнений при беременности минимален.
Молочница во время беременности – симптомы, диагностика, лечение.
Молочница во время беременности – симптомы, диагностика, лечение.
Лечение молочницы (кандидоза) в Клиниках Мир Здоровья Санкт-Петербург. Опытные специалисты, врачи высшей категории. Доступные цены. Запись на прием с сайта.
Мир Здоровья 2016-05-09Молочница ( вагинальный кандидоз) – поражение наружных половых органов и влагалища, вызываемое дрожжеподобными грибами вида Candida. По результатам исследований около 75% процентов женщин в течении своей жизни болели кандидозом.
А беременные женщины сталкиваются с данным заболеванием в 4-5 раз чаще.
Какие же могут быть основные причины возникновения молочницы у беременных женщин:
- Гормональные нарушения – во время беременности уровень женских гормонов повышается, изменяется микрофлора влагалища, что является благоприятными факторами для развития молочницы;
- Нередко молочница может появиться на форе более серьезных заболеваний. Нужно быть особо внимательным!!!! При обнаружении молочницы нужно обязательно обратиться к врачу.

- Снижение иммунитета под воздействием гормонов, что провоцирует более быстрое размножение грибка;
- Развитию кандидоза (молочницы) способствуют – заболевания почек, печени, сахарный диабет, заболевания щитовидной железы.
Симптомы молочницы:
Самый первый симптом, который возникает при молочнице – ощущение зуда, жжения в области влагалища, отечность. Эти симптомы усиливаются к вечеру, особенно в тепле. На слизистой оболочке влагалища появляется белый налет, сероватые выделения (творожистой консистенции). Женщина может не заметить выделения, так как сильный зуд, провоцирует усиленную гигиену.
Что же делать при появлении признаков молочницы?
Самое главное не заниматься самолечением. Обязательно обратиться к лечащему врачу. Сначала нужно подтвердить молочница ли это или другое заболевание. Необходимо сдать мазки со слизистой влагалища. Правильная и своевременная диагностика заболевания – залог успешного лечения.
Молочница – лечение во время беременности.
Лечение назначается индивидуально ( не в коем случае не принимайте препараты, которые назначались вашим знакомым и родственникам при лечении молочницы во время беременности).
Не поддавайтесь неправильному мнению, что прием препаратов для лечения молочницы во время беременности навредит будущему малышу. Молочница (кандидоз) опасна для малыша. Это уже давно доказано.
Так как же молочница может навредить малышу?
- Появляется риск, что роды будут сложными, ранее отхождение околоплодных вод;
- Невозможность прикладывания малыша к груди в первые дни после родов;
- Может появиться молочница сосков кормящей матери, которая в свою очередь может перейти на слизистую оболочку полости рта малыша;
- У детей рожденных в период прогрессирования молочницы поражается кожа, ротовая полость. Возможен урогенитальный вариант кандидоза.

Получить подробную консультацию, записаться на осмотр гинеколога, сдать необходимые анализы и получить качественное лечение Вы можете в нашем МЦ «Мир Здоровья» СПб.
Молочница при беременности. Лечение на ранних и поздних сроках беременности
Лечение молочницы у беременных
Начинать лечение молочницы нужно, если беременная женщина жалуется на обильные творожистые выделения, зуд гениталий, который усиливается в ночное время суток и может становиться причиной бессонницы.
Чтобы назначить лечение беременной женщине, необходимо, прежде всего, убедиться, что жалобы пациентки действительно относятся к кандидозу. Иногда обильные выделения и зуд гениталий могут свидетельствовать о других гинекологических инфекциях. Эти же симптомы характерны при прогрессирующем сахарном диабете.
Лечение молочницы на ранних сроках беременности необходимо так как, не смотря на то, что особого риска сами дрожжеподобные грибы не представляют для эмбриона, симптомы молочницы существенно снижают качество жизни женщины, делая ее раздражительной и нервной.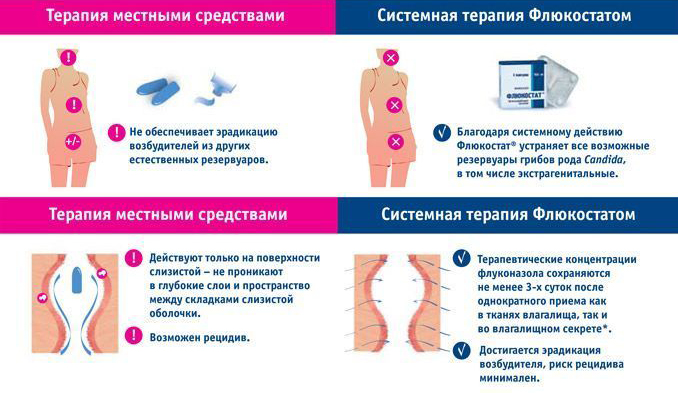 А стрессы, особенно на первых неделях беременности, могут очень негативно сказаться на развитии плода.
А стрессы, особенно на первых неделях беременности, могут очень негативно сказаться на развитии плода.
Часто влагалищный кандидоз развивается в результате дисбактериоза кишечника, поэтому для устранения этой проблемы гинеколог может рекомендовать будущей маме бифидобактерии (линекс, бифиформ, максилак). Курс лечения такими препаратами составляет не менее 3 месяцев.
Беременная женщина должна подробно изучить свой рацион питания. Может быть, в рационе присутствует большое количество сладкой пищи, способствующей активному росту и размножению дрожжеподобных грибов. Чтоб избавиться от молочницы, женщина должна исключить из питания такие продукты, как сдобные булки, конфеты, пирожные, торты, шоколадки. Все это не только приводит к обострению кандидоза и усилению клинических симптомов заболевания, но и способствует быстрому набору веса женщины. Лишние килограммы могут привести к печальным последствиям в родах: крупный плод не может пройти через родовые пути, что приводит к травмам и разрыву мягких тканей у женщины.
Медикаментозная терапия при беременности весьма ограничена, так как большинство препаратов противопоказаны будущим мамам. Для устранения симптомов молочницы гинеколог рекомендует местное лечение в виде вагинальных свечей или крема с противогрибковым эффектом, разрешенных для беременных.
Кандидоз влагалища необходимо лечить, особенно это важно на поздних сроках беременности. Мало того, что обильные творожистые выделения могут стать причиной инфицирования малыша при прохождении по родовым путям, грибы и их споры вызывают разрыхление и размягчение мягких тканей шейки матки и влагалища, что существенно повышает риск возникновения разрывов промежности и слизистой оболочки влагалища. В первом триместре беременности (до 12 недель) применение лекарственных средств весьма ограничено из за повышенной чувствительности плода к многим действующим веществам.
Натамицин препарат первой линии для лечения молочницы во время всего срока беременности и лактации. Обладает широким спектром противогрибкового действия. К натамицину чувствительны большинство патогенных дрожжевых грибов. Выпускается в виде вагинальных свечей и крема. Курс лечения от трех до шести дней. При рецидиве хронического вульвовагинита длительность терапии может составлять 9 дней. Натамицин является высокоэффективным противогрибковым препаратом для лечения кандидозного вульвовагинита у беременных.
К натамицину чувствительны большинство патогенных дрожжевых грибов. Выпускается в виде вагинальных свечей и крема. Курс лечения от трех до шести дней. При рецидиве хронического вульвовагинита длительность терапии может составлять 9 дней. Натамицин является высокоэффективным противогрибковым препаратом для лечения кандидозного вульвовагинита у беременных.
Во втором и третьем триместре беременности список допустимых к применению препаратов расширяется: сертаконазол, эконазол, бутоконазол, клотримазол. Так же как и в первом триместре применяется местная терапия лекарственными препаратами в виде свечей и крема. Будущим мамам системную терапию противогрибковыми препаратами в виде приема таблеток и инъекций проводят только в крайних случаях.
В завершении раздела о лечении молочницы кратко коснемся народных методов. Многие беременные женщины получали «полезные» советы от близких или сталкивались с информацией в интернете по поводу лечения молочницы средствами народной медицины: тампоны с медом, ванночки и спринцевания различными лекарственными травами. Данные методы лечения гинекологи не приветствуют, так как выше перечисленные средства народной медицины не приводят к уничтожению грибов, могут вызвать аллергическую реакцию или травматизацию слизистой половых органов во время выполнения данных процедур.
Данные методы лечения гинекологи не приветствуют, так как выше перечисленные средства народной медицины не приводят к уничтожению грибов, могут вызвать аллергическую реакцию или травматизацию слизистой половых органов во время выполнения данных процедур.
Внимание! Перечисленные в данной статье лекарственные препараты назначаются только лечащим врачом! Самопроизвольное лечение при кандидозе недопустимо! Именно врач должен рекомендовать беременной наиболее эффективную и одновременно безопасную терапию!
Как лечить молочницу во время беременности
Дрозд вызывается грибком Candida albicans , который обитает во рту или гениталиях. Если присутствует в чрезмерных количествах, этот грибок может вызывать белые поражения, покраснение и болезненность, а также другие симптомы. Candida albicans естественным образом встречается в организме в небольших количествах. Будущие мамы часто хотят знать, как вылечить молочницу естественным путем во время беременности.
Однако, когда иммунная система не функционирует на полную мощность, организм не может контролировать уровни грибка, что может привести к молочнице.Молочница может возникнуть во рту, на гениталиях и на груди у матерей, кормящих грудью младенцев, больных молочницей.
- Сливочно-белые высыпания на языке, внутренней поверхности щек, а иногда и на нёбе, деснах и миндалинах
- Слегка выпуклые поражения, похожие на творог
- Покраснение или болезненность, которые могут быть достаточно серьезными, чтобы вызвать затруднения при приеме пищи или глотании
- Незначительное кровотечение, если повреждение потереть или соскоблить
- Трещины и покраснение в уголках рта (особенно у тех, кто носит зубные протезы)
- Ощущение ватности во рту
- Потеря вкуса
Молочница может возникнуть в любом возрасте: от младенцев до здоровых взрослых и даже пожилых людей.
- Младенец или пожилой возраст
- С ослабленной иммунной системой
- Ношение зубных протезов
- Наличие других заболеваний, например диабета
- Прием некоторых лекарств, таких как антибиотики или пероральные / ингаляционные кортикостероиды
- Проходит химиотерапию или лучевую терапию по поводу рака
- Состояние, вызывающее сухость во рту
Натуральные средства от уколов во время беременности
Лечить молочницу естественным путем во время ожидания можно.Вот несколько естественных способов лечения молочницы во время беременности.
Правильная гигиена полости рта
Один из способов борьбы с чрезмерным количеством грибка в полости рта – это ежедневная чистка зубов щеткой и зубной нитью. Однако в это время лучше избегать полоскания рта, поскольку это может повлиять на исходное количество флоры во рту.
Ополаскивание морской водой
Полоскание соленой водой может облегчить боль, вызванную язвами во рту.Клиника Майо рекомендует следующую практику: растворите 1/2 чайной ложки (2,5 миллилитра) соли в 1 стакане (237 миллилитрах) теплой воды. Прополощите рот и выплюньте. Не глотайте.
Лечение молочницы во время беременности, когда естественные способы не работаютЕсть варианты, которые вы можете обсудить со своим врачом или без рецепта при появлении молочницы.
Крем противогрибковый
Противогрибковый крем можно использовать для лечения кормящих мам, которые заразились молочницей от своих младенцев, а также женщин, у которых возникла молочница во влагалище.Младенцы с молочницей могут передать заболевание кормящей матери.
В этом случае врач может назначить противогрибковый крем для лечения молочницы на груди. Если у вашего ребенка молочница, вполне вероятно, что грибок также есть на соске и бутылочках ребенка, поэтому их следует тщательно вымыть и продезинфицировать. Ваш врач может подобрать дальнейшие способы очистки этих предметов.
Иногда случаи молочницы бывают настолько серьезными, что их невозможно вылечить только естественными средствами. В этой ситуации ваш врач может прописать противогрибковое лекарство, которое поможет регулировать уровень Candida albicans в вашем организме.Важно отметить, что беременным женщинам не следует принимать противогрибковые таблетки, известные как флуконазол, поскольку некоторые исследования показывают, что он может вызвать врожденные дефекты. Прежде чем принимать какие-либо лекарства, проконсультируйтесь с врачом.
Если вы подозреваете, что у вас молочница, немедленно обратитесь к врачу, так как молочница может распространиться на горло, пищевод и кишечник, что приведет к проблемам с приемом пищи и пищеварением.
Составлено с использованием информации из следующих источников:
Клиника Майо: болезненные состояния / молочница полости рта
https: // www.nhs.uk/chq/Pages/1101.aspx?CategoryID=54
https://www.healthychildren.org/English/health-issues/conditions/infections/Pages/Thrush-and-Other-Candida-Infections.aspx
Молочница при беременности – HSE.ie
Молочница – это воспаление влагалища и вульвы (наружных частей половых органов). Это вызвано дрожжевым грибком Candida.
Беременность увеличивает риск заболевания молочницей.
Молочница неудобна, но она не причинит вам длительного вреда и не повредит вашему ребенку.
Симптомы молочницы
Симптомы молочницы включают:
- зуд и болезненность вульвы и влагалища
- выделения из влагалища – обычно густые и белые
- боль во время секса
- покалывание при мочеиспускании
- красные, потрескавшиеся и воспаленная кожа на влагалище и вульве
Диагностика молочницы
Если вы подозреваете, что у вас молочница, обратитесь к терапевту.
Вашему терапевту нужно будет вас осмотреть и сделать тест, чтобы определить, есть ли у вас молочница.Во время этого теста вам во влагалище будет вставлена длинная ватная палочка, чтобы собрать образец любых выделений.
Большинство врачей используют «расширитель», чтобы упростить сбор образца. Это устройство, которое вводится во влагалище, чтобы открыть шейку матки.
Образец будет отправлен в лабораторию для тестирования.
Обычно это не больно, но неудобно. Это не повредит вашему ребенку.
Лечение молочницы
Поговорите со своим терапевтом о лечении молочницы.Не покупайте лекарства без рецепта.
Если вы покупаете лекарство без рецепта у своего терапевта, всегда сообщайте фармацевту, что вы беременны.
Ваш терапевт может прописать противогрибковый крем. Эти кремы безопасны для использования во время беременности. Беременным, больным молочницей, крем следует использовать не менее 7 дней.
Всегда мойте руки до и после использования противогрибковых кремов.
Ваш врач может также выписать «пессарий». Пессарии – это таблетки, которые вводятся во влагалище.
Таблетки от молочницы принимать внутрь во время беременности не рекомендуется.
Вы можете предотвратить молочницу и уменьшить симптомы:
- носить свободную одежду и хлопковое нижнее белье
- избегать парфюмированного мыла
- никогда не использовать спринцевание или дезодоранты для влагалища
- мыть половые органы с помощью смягчающего мыла – спросите своего фармацевта о смягчающее мыло
- промокание влагалища и вульвы досуха после мытья
- использование презервативов во время секса, чтобы остановить распространение молочницы на вашего партнера
- использование прокладок без запаха для трусов или гигиенических прокладок
- как можно скорее сменить влажные купальники или вспотевшее спортивное снаряжение по возможности
страница последний раз просмотрена: 17.05.2019
срок следующей проверки: 17.05.2022
влагалищный молочница во время беременности – мой эксперт-акушерка
Что такое молочница?
Молочница вызывается Candida albicans, дрожжевым грибком, который живет в нашем «кишечнике» как часть нашего микробиома.Однако это может стать неприятным, когда он перерастает (например, из-за выбора диеты и образа жизни, приема антибиотиков и т. Д.) Или если он процветает при дисбалансе pH во влагалище.
Молочница является обычным явлением, примерно у 75% женщин она развивается хотя бы один раз в течение жизни. Молочница также может быть обнаружена на других частях тела, например, во рту, внутри или под грудью (-ями) или в половом члене. Это означает, что он может передаваться среди половых партнеров, хотя не относится к инфекциям, передаваемым половым путем.
Гормоны беременности, курс антибиотиков и диабет – все это может спровоцировать у женщин приступ вагинальной молочницы, поскольку все они могут нарушить баланс pH в организме. Как только у вас разовьется молочница, она может исчезнуть естественным путем, или существуют методы лечения, которые нацелены на рост дрожжей и облегчают симптомы.
Молочница, развивающаяся во время беременности, не нанесет вреда вашему будущему ребенку. Однако, если во время родов у вас возникла молочница, она может быть передана вашему ребенку.В этом случае педиатр посоветует, как лечить ребенка.
Каковы симптомы молочницы влагалища?
Молочница может вызвать раздражение влагалища, вульвы и окружающей области и даже может распространиться на верхнюю часть бедер, если не проходит естественным путем и не лечится. Он может проявляться в виде отека, белых комковатых выделений (часто описываемых как напоминающие творог), иногда водянистых выделений беловатого цвета, легкой тазовой боли и, как правило, вызывает зуд различной степени.
Как облегчить и предотвратить молочницу?
- Старайтесь носить свободное нижнее белье и одежду из натуральных волокон, таких как хлопок, шелк и лен – они лучше впитывают влагу и, следовательно, помогают вашей коже легче дышать. По возможности снимите трусики, чтобы воздух свободно циркулировал.
- Убедитесь, что моющее средство для стирки или кондиционер для ткани не вызывает и не усиливает раздражение, изменив его на более мягкий или противоаллергический.
- Если вы используете прокладки или ежедневные прокладки, убедитесь, что они натуральные и не содержат отдушек. Более того, купите моющиеся, которые, как вы знаете, не содержат химикатов, и вы можете стирать их в моющем средстве без отдушек по вашему выбору. Кроме того, они более мягкие, поэтому больше не трите и не раздражайте область вульвы.
- Если ваше нижнее белье или одежда по какой-либо причине стали потными или влажными, например, во время плавания или физических упражнений, как можно скорее переоденьтесь в свежую одежду. Дрозд любит влажную и теплую среду, в которой может размножаться.
- Избегайте использования ароматизированного мыла и гелей для душа, так как они могут еще больше вас раздражать. Лучше всего мыть вульву только простой теплой водой.
- Не спринцевывайте (промывайте и не промывайте влагалище водой или чем-либо еще) влагалище. Ваше влагалище представляет собой самоочищающуюся самоуравновешивающуюся трубку.
- Соблюдайте осторожность после посещения туалета, всегда очищайте переднюю часть до задней части, чтобы избежать попадания бактерий из заднего прохода в область вульвы / влагалища.
Средства для лечения молочницы и рецидивирующей молочницы
- Существует несколько безрецептурных кремов и пессариев для лечения вагинальной молочницы.Хотя ваш фармацевт сможет посоветовать вам последние рекомендуемые методы лечения и способы их применения во время беременности, он не будет продавать вам лекарство, если оно не назначено врачом. Вы можете позвонить своей акушерке или терапевту и попросить рецепт по телефону.
- Молочница часто является системным заболеванием, а это означает, что она влияет на многие системы вашего организма и требует лечения изнутри. Такие процедуры, как кремы и пессарии, устраняют лишь небольшую часть проблемы и только временно.
Дрожжи процветают на сладких продуктах, обработанных пищевых продуктах и рафинированных углеводах, а также будут разрастаться, когда полезные бактерии уничтожаются, например, антибиотиками. Исследование этого сложного предмета позволит вам получить информацию и сделать выбор, который подходит вам и вашей семье.
- Постарайтесь избегать секса во время лечения молочницы и дождитесь полного исчезновения симптомов. Текущий совет заключается в том, что вашему партнеру не нужно специальное лечение молочницы, если оно также не станет симптоматическим.
- Если меры самопомощи были опробованы, но они не помогли или несмотря на эти меры, молочница возобновляется, запишитесь на прием к терапевту, чтобы обсудить следующий этап лечения.
Сводка
Возникновение молочницы во время беременности может вызывать сильное раздражение, но существуют эффективные средства самопомощи, которые помогут вам справиться с этой зудящей ситуацией.
Что делать, если у меня возникает молочница во время беременности?
Это содержание было проверено и одобрено на предмет качества и точности James O’Loan (GPhC: 2084549)
Можно ли заболеть молочницей при беременности?
Если вы беременны, вы, вероятно, привыкаете ко всем странным изменениям, которые происходят с вашим телом, но если вы чувствуете зуд или жжение в интимной зоне, причина может быть не только в беременности.
Вы можете иметь дело с вагинальной молочницей, которая может сделать вашу беременность намного более неудобной, чем нужно.
Вам не нужно позволять молочнице разрушить то, что должно быть одним из самых особенных периодов вашей жизни, только не тогда, когда мы составили это удобное руководство по молочнице во время беременности.
Просто сядьте, расслабьтесь и прочитайте, что вы можете сделать, чтобы избавиться от молочницы и вернуться к своей беременности.
Что вызывает молочницу?
Молочница – это грибковая инфекция, которую также называют дрожжевой инфекцией, и это означает, что она вызывается грибком, который обитает на вашей коже.
Этот грибок называется кандида, и обычно он живет на коже влагалища, не вызывая никаких проблем или инфекций, и контролируется естественной средой вашего тела.
Однако, если естественный баланс вашего тела изменится, Candida может процветать, расти и вызывать молочницу.
Почему во время беременности чаще болеют молочницей?
Молочница – распространенная дрожжевая инфекция, но многие женщины обнаруживают, что во время беременности они болеют молочницей чаще или тяжелее.
Это потому, что, когда вы беременны, ваше тело претерпевает множество изменений, особенно в репродуктивной системе.
Изменения уровня гормонов на протяжении всей беременности могут означать, что ваша интимная зона выходит из равновесия, создавая идеальные условия для развития Candida.
Вот почему многие женщины, никогда не сталкивавшиеся с молочницей, могут обнаруживать, что во время беременности они гораздо чаще борются с этим заболеванием.
Отличаются ли симптомы молочницы во время беременности?
Молочница имеет несколько очень четких и идентифицируемых симптомов, которые можно легко идентифицировать, и эти симптомы остаются неизменными во время беременности.
Вот некоторые из наиболее распространенных симптомов молочницы, на которые следует обращать внимание:
- Зуд или раздражение во влагалище и вокруг него.
- Белые творожистые выделения, обычно без запаха.
- Покраснение во влагалище и вокруг него.
- Чувство боли.
- Болезненность во время секса.
- Ощущение покалывания или жжения при мочеиспускании.
Если вы заметили какой-либо из этих симптомов и думаете, что у вас может быть молочница, запишитесь на прием к врачу или в местную клинику сексуального здоровья, чтобы пройти обследование.
Они смогут подтвердить, страдаете ли вы молочницей, и часто смогут определить, просто выслушав описание ваших симптомов.
Какие средства от молочницы я могу использовать во время беременности?
Итак, вам поставили диагноз молочница. Что теперь? Что ж, вам захочется найти средство, подходящее для использования во время беременности.
Вы никогда не должны принимать какое-либо лечение, не посоветовавшись предварительно со своим врачом или медицинским работником, особенно когда вы беременны, так как ваши лекарства могут быть небезопасными для ребенка и могут не подходить для стадии беременности .
Давайте посмотрим, какие лекарства может порекомендовать ваш врач, а какие вам следует избегать, если вы беременны и страдаете молочницей.
Таблетки
Обычно врач или фармацевт рекомендуют принимать противогрибковые таблетки для лечения молочницы, но во время беременности они не всегда подходят.
Это один из самых эффективных способов лечения молочницы, но не все из них безопасны для приема во время беременности или кормления грудью, поэтому не принимайте никаких таблеток, если вам специально не посоветовал врач или врач. другой медицинский работник.
Пессарий
Хотя таблетки не рекомендуются беременным, врач все же может порекомендовать вам пессарий.
Пессарии – это таблетки, которые вводят во влагалище, а не принимают внутрь, и очень эффективны при борьбе с молочницей.
Многие пессарии поставляются с аппликатором, с помощью которого можно ввести таблетку во влагалище, но если вы беременны, рекомендуется вводить пессарий вручную, так как это считается более безопасным.
Опять же, посоветуйтесь со своим врачом, прежде чем принимать какие-либо лекарства, просто чтобы убедиться, что вы делаете лучший выбор для вас и вашего ребенка.
Крем
Кремытакже обычно подходят для лечения молочницы во время беременности и могут быть рекомендованы вашим врачом или медицинским работником.
Кремы для лечения молочницы выпускаются в версиях, которые подходят как для внутренней, так и для внешней части влагалища, помогая лечить молочницу, облегчая симптомы зуда и раздражения.
Вы также можете использовать крем для наружного лечения молочницы вместе с пессарием, чтобы облегчить симптомы, пока лечение начинает работать.
Опять же, это всегда следует сначала обсудить с врачом.
Есть ли какие-нибудь натуральные средства от молочницы, которые я могу использовать во время беременности?
Лучший способ вылечить дрожжевую инфекцию – использовать лекарства, рекомендованные вашим врачом, однако есть еще пара вещей, которые вы можете сделать, чтобы предотвратить молочницу.
Thrush прекрасно себя чувствует в теплой и влажной среде, поэтому очень важно позаботиться о надлежащем уходе за интимной зоной.
Попробуйте использовать воду и смягчающее средство (например, крем E45) вместо мыла при мытье влагалища и всегда тщательно высушивайте эту область после купания или душа. Принятие душа вместо ванны также может помочь контролировать молочницу.
Всегда следите за тем, чтобы ваше нижнее белье было чистым и менялось каждый день.Когда вы боретесь с молочницей, рекомендуется носить хлопковое нижнее белье, и вам следует избегать ношения тесного нижнего белья или колготок до тех пор, пока инфекция не пройдет.
Многие люди перестают заниматься сексом, когда страдают молочницей, поскольку это может быть неудобно, но если вы решите заняться сексом, обязательно наденьте презерватив, чтобы молочница не передалась партнеру.
Могу ли я заболеть молочницей во рту во время беременности?
Когда вы думаете о молочнице, вас, возможно, больше всего беспокоит вагинальный молочница, но знаете ли вы, что молочница может быть и во рту?
Молочница во рту также может возникать чаще во время беременности и лечится так же легко, как и вагинальная молочница.
Некоторые из наиболее распространенных симптомов молочницы полости рта включают:
- Покраснение во рту.
- Белые пятна во рту, которые могут кровоточить, если попытаться стереть их.
- Неприятный привкус во рту или неправильная дегустация.
- Проблемы с едой и питьем.
- Боль во рту, например болезненность языка или десен.
- Трещины в уголках рта.
Если вы заметили эти симптомы, немедленно обратитесь к врачу.Они дадут вам лучший совет о том, как лечить молочницу полости рта во время беременности.
Если у меня молочница во время беременности, повредит ли это моему ребенку?
Вы будете рады узнать, что, если вы заболели молочницей во время беременности, вашему будущему ребенку не причинят никакого вреда.
Пока вы следуете инструкциям врача и используете только те лекарства, которые они рекомендуют, ваш ребенок будет в целости и сохранности, даже когда вы лечите молочницу.
Если у вас возникла молочница во время родов, ваш ребенок может заразиться молочницей во время родов, однако это очень легко лечится, и вам не следует беспокоиться об этом.
Мы надеемся, что мы успокоили вас, когда дело доходит до развития молочницы во время беременности.
Это действительно не о чем беспокоиться, и если вы лечите его должным образом и следуете рекомендациям врача, и у вас, и у вашего малыша все будет в порядке.
Если у вас все еще есть какие-либо вопросы о молочнице или вы просто хотите быть уверены, что делаете правильный выбор для себя и своего будущего ребенка, почему бы не позвонить нашим фармацевтам Chemist 4 U? Они смогут успокоить вас, и вы сможете снова наслаждаться беременностью.
Молочница при беременности – BabyCentre UK
Как я узнаю, что у меня молочница?
Вагинальные инфекции, такие как молочница, очень распространены во время беременности (FPA 2018, NICE 2017a).Если у вас молочница, вы, скорее всего, заметите вагинальный дискомфорт, а также изменения в выделениях из влагалища. Во время беременности выделений из влагалища может быть больше, чем обычно, но здоровые выделения должны иметь прозрачный или молочный цвет и не должны быть необычно пахнущими или зудящими (NICE 2019).У вас может быть молочница, если:
- У вас зуд во влагалище или вокруг него.
- Вы чувствуете болезненность или покраснение во влагалище или вокруг него.
- У вас густые белые выделения, похожие на творог.Обычно без запаха. Но если у него есть запах, он может быть скорее дрожжевым, чем неприятным (FPA 2018).
- Ощущение боли во время секса.
- Когда вы говорите, вы чувствуете покалывание или боль.
(FPA 2018, NICE 2017a).
Откуда у меня молочница?
Молочница вызывается микроскопическим грибком (дрожжами) под названием Candida albicans, который все мы живем в нашем организме. Это нормальная часть нашей пищеварительной системы, и “хорошие” бактерии обычно контролируют ее.Он часто безвредно живет во влагалище, и вы не будете знать, что несете его (FPA 2018, NHS 2017a, Sobel and Mitchell 2020).Это становится проблемой только тогда, когда нарушается баланс между кандидозом и другими микроорганизмами в организме (NHS 2018a, Sobel and Mitchell 2020).
У вас больше шансов заразиться дрожжевой инфекцией, если:
- Вы беременны. Гормональные изменения означают, что у вас повышен уровень гормона эстрогена, который способствует развитию молочницы.
- Вы занимались сексом, когда влагалище было сухим или напряженным.
- Вы принимали антибиотики. Это может повлиять на баланс микроорганизмов в вашем теле.
- У вас диабет или гестационный диабет, который плохо контролируется.
- У вас ослабленная иммунная система. Это может быть результатом лечения, например химиотерапии, или инфекции, например ВИЧ или СПИДа.
(NICE 2017a)
Хотя молочница не считается заболеванием, передающимся половым путем, она может быть вызвана сексом, особенно если у вас сухость или стеснение во влагалище во время секса (FPA 2018, NICE 2017a).Передача молочницы во время секса является необычной (NHS 2018b, NICE 2017a), поэтому вашему партнеру потребуется лечение только в том случае, если у него тоже есть симптомы (FPA 2018, NICE 2017a).
У мужчин обычно проявляются раздражение, жжение, зуд и покраснение под крайней плотью или на кончике полового члена (FPA 2018, NHS 2018b, NICE 2017a). Также могут быть выделения из-под крайней плоти (FPA 2018, NHS 2017a). Без лечения ваш партнер может передать вам инфекцию даже после того, как вы прошли курс лечения (NICE 2017a).
Когда мне следует обратиться к врачу?
Если вы подозреваете, что у вас молочница, сообщите об этом своему врачу или акушерке или посетите клинику сексуального здоровья.Ваш врач может осмотреть область вокруг влагалища, чтобы помочь с диагнозом. Если они не уверены, что это молочница, они могут взять мазок из влагалища и отправить его в лабораторию для дальнейших исследований (FPA 2018, NICE 2017a).
Как лечить молочницу?
Ваш врач может назначить противогрибковые пессарии и кремы, подходящие для вашей стадии беременности.(NICE 2017a). Если вам прописали пессарии, вы можете предпочесть положить их вручную, а не использовать прилагаемый аппликатор, поскольку он может быть более бережным для шейки матки (NICE 2017a). Пессарии лучше всего вводить на ночь, чтобы лечение могло работать, пока вы лежите (NICE 2017a).Молочница трудно вылечить во время беременности, поэтому обязательно используйте полный курс лечения, который вам прописали. Вернитесь к врачу, если ваши симптомы не исчезли в течение недели или двух недель (NICE 2017a).
Посоветуйтесь со своим врачом перед использованием безрецептурных препаратов (NICE 2017a). Они могут не подходить для использования во время беременности.
Не принимайте лекарства, которые необходимо проглатывать для лечения молочницы (FPA 2018, NICE 2017a). Врачи пока не знают, безопасны ли они для беременных.
Если у вашего партнера есть симптомы молочницы, ему тоже потребуется лечение (FPA 2018, NICE 2017a).
Могу ли я попробовать какие-нибудь средства самопомощи?
Чтобы облегчить раздражение, вызываемое молочницей, попробуйте следующее:- При мытье области вокруг влагалища (вульвы) используйте заменитель мыла, например смягчающее средство, а не мыло, и мойте область не более одного раза за день (NICE 2017a).Если вы не знаете, что использовать, спросите своего фармацевта.
- Принимайте душ вместо ванны и используйте смягчающий увлажняющий крем для кожи вокруг влагалища (NICE 2017a) (NHS 2017a).
- Избегайте использования продуктов, которые могут вызвать раздражение вашей кожи, таких как парфюмированные салфетки или ежедневные прокладки, вагинальные дезодоранты, спринцевания и парфюмированный гель для душа (NICE 2017a). Спринцевание может только ухудшить, а не улучшить положение (NICE 2017a).
- Попробуйте пробиотики. Употребление в пищу живого йогурта может помочь вашим симптомам исчезнуть вместе с лечением, потому что он способствует процветанию «хороших» бактерий (NICE 2017a).Некоторые женщины также используют живой йогурт в качестве мази для влагалища (NICE 2017a).
- Носите не слишком облегающее хлопковое белье и по возможности избегайте колготок (NHS 2017a).
- Используйте смазку во время секса, чтобы сделать его более комфортным и облегчить любые симптомы боли или стеснения (FPA 2018).
Во избежание распространения молочницы всегда вытирайте кожу спереди назад после туалета (FPA 2018).
Узнайте больше о натуральных средствах от молочницы.
Повлияет ли молочница на моего ребенка?
Вы можете обнаружить, что молочница появляется и исчезает во время беременности (NICE 2017a).Это может быть неприятностью, и потребуется время, чтобы ее прояснить. Хотя нет никаких доказательств того, что молочница может нанести вред вашему будущему ребенку (FPA 2018, NHS 2018b), она может увеличить ваши шансы на преждевременные роды (Farr et al 2015, Holzer et al 2017, Montenegro et al 2019). Поэтому стоит пройти курс лечения, чтобы попытаться от него избавиться.Если у вас возникла молочница при рождении, они могут заразиться ею во время родов (NHS 2018a). Но беспокоиться не о чем, и ваш терапевт может назначить пероральное противогрибковое лечение, чтобы избавиться от него (NHS 2017b).У ребенка с молочницей часто бывают белые пятна во рту (NHS 2017b).
Если вы кормите грудью, вам и вашему ребенку может потребоваться лечение, поскольку молочница может распространиться на вашу грудь (Harding 2017, NICE 2017b). Младенцы также могут заразиться молочницей в области подгузников и ногтевых складках (Harding, 2017). Опять же, здесь не о чем беспокоиться, и с этим легко справиться.
Не уверен, что у вас симптомы молочницы или чего-то еще? Узнайте больше о выделениях из влагалища при беременности.
Последний раз просмотрено: август 2020 г.
Список литературы
Фарр А., Кисс Х, Хольцер И. и др. 2015. Влияние бессимптомной вагинальной колонизации Candida Albicans на исход беременности. Acta Obstet Gynecol Scand 94 (9): 989-96. obgyn.onlinelibrary.wiley.com [дата обращения: июнь 2020 г.]FPA. 2018. Молочница и бактериальный вагиноз: забота о своем сексуальном здоровье. Ассоциация планирования семьи, Общественное здравоохранение Англии. www.fpa.org.uk [Доступ в июне 2020 г.]
Harding M.2017. Молочница полости рта у младенцев. Patient.info [дата обращения: июнь 2020 г.]
Holzer I, Farr A, Kiss H, et al. 2017. Колонизация видами Candida более вредна во втором триместре беременности. Arch Gynecol Obstet 295 (4): 891-95. www.ncbi.nlm.nih.gov [По состоянию на июнь 2020 г.]
Montenegro DA, Borda LF, Neuta Y, et al. 2019. Внутриамниотическая инфекция полости рта и влагалища у женщин с преждевременными родами: исследование случай-контроль. J Исследование Clin Dent 10 (2): e12396.onlinelibrary.wiley.com [дата обращения: июнь 2020 г.]
NHS. 2017a. Молочница у мужчин и женщин. NHS, Health A-Z. www.nhs.uk [дата обращения: июнь 2020 г.]
NHS. 2017b. Молочница во рту (молочница во рту). NHS, Health A-Z. www.nhs.uk [дата обращения: июнь 2020 г.]
NHS. 2018a. Может ли молочница навредить моему ребенку во время беременности? NHS, Общие вопросы здоровья, Беременность. www.nhs.uk [дата обращения: июнь 2020 г.]
NHS. 2018b. Может ли мужчина заразиться молочницей от партнерши? NHS, Общие вопросы здоровья, Сексуальное здоровье.www.nhs.uk [дата обращения: июнь 2020 г.]
NICE. 2017a. Кандида – женские половые органы. Национальный институт здравоохранения и передового опыта, Сводки клинических знаний. cks.nice.org.uk [дата обращения: июнь 2020 г.]
NICE. 2017b. Проблемы с грудным вскармливанием. Национальный институт здравоохранения и передового опыта, Сводки клинических знаний. cks.nice.org.uk [дата обращения: июнь 2020 г.]
NICE. 2019. Выделения из влагалища. Национальный институт здравоохранения и передового опыта, Сводки клинических знаний.cks.nice.org.uk [По состоянию на май 2020 г.]
Собел Дж. Д., Митчелл С. 2020. Кандидозный вульвовагинит: клинические проявления и диагностика. www.uptodate.com [по состоянию на июнь 2020 г.]
Лечение молочницы во время беременности, связанной с пороками развития
Бостон— Вульвовагинальный кандидоз, широко известный как молочница, часто возникает во время беременности, и будущим мамам обычно назначают короткий курс местных противогрибковых препаратов или одну дозу флуконазола перорально.Теперь, отчет в BMJ предполагает, что беременные женщины, которые используют лечение молочницы полости рта, могут иметь более высокий риск рождения ребенка с мышечными и костными пороками. Однако исследователи под руководством Бригама и Женской больницы подчеркивают, что абсолютный риск невелик и что они не продемонстрировали какой-либо связи между терапией и пороками сердца или расщелинами ротовой полости у младенцев, которых так опасались.
Исследователи отмечают, что местное противогрибковое лечение доступно без рецепта во многих странах, но пациенты часто выбирают пероральный флуконазол из-за удобства приема одной пероральной дозы.
Исследователи стремились изучить риск врожденных пороков развития, связанных с воздействием перорального флуконазола в обычно используемых дозах в первом триместре беременности для лечения кандидозного вульвовагинита.
Для этого они сосредоточили свое внимание на когорте из 1,9 миллиона беременностей, застрахованных государством в Соединенных Штатах, на основе данных общенационального агентства Medicaid Analytic eXtract 2000-14. Среди участников были беременные женщины, зарегистрированные в Medicaid от 3 или более месяцев до последней менструации до 1 месяца после родов, и их младенцы, зарегистрированные в течение 3 или более месяцев после рождения.В течение первого триместра 37 650 беременностей (1,9%) подвергались пероральному воздействию флуконазола, а 82 090 беременностей (4,2%) подвергались воздействию азолов местного действия.
Исследователи установили, что флуконазол и местные азолы назначают по одному или нескольким рецептам в течение первого триместра беременности. Исследовательская группа искала повышенный риск пороков развития опорно-двигательного аппарата, конотрункальных пороков и расщелины ротовой полости, связанный с воздействием перорального флуконазола, диагностированный в течение первых 90 дней после родов.
Результаты показывают следующее:
• Риск опорно-двигательного аппарата составил 52,1 (95% ДИ, 44,8–59,3) на 10 000 беременностей, подвергшихся воздействию флуконазола, по сравнению с 37,3 (от 33,1 до 41,4) на 10 000 беременностей, подвергшихся воздействию местных азолов.
• Риск пороков развития конического ствола составил 9,6 (от 6,4 до 12,7) против 8,3 (от 6,3 до 10,3) на 10 000 беременностей, подвергшихся воздействию флуконазола и местных азолов, соответственно.
• Риск расщелины ротовой полости составил 9,3 (от 6,2 до 12,4) по сравнению с 10,6 (от 8,4 до 12,4).8) на 10 000 беременностей соответственно.
Авторы рассчитали скорректированный относительный риск после точной стратификации оценки предрасположенности: 1,30 (от 1,09 до 1,56) для опорно-двигательного аппарата, 1,04 (от 0,70 до 1,55) для пороков развития конотрункала и 0,91 (от 0,61 до 1,35) для ротовой щели в целом. Основываясь на кумулятивных дозах флуконазола, они отмечают, скорректированный относительный риск скелетно-мышечных пороков развития, конотрункальных пороков и расщелины ротовой полости в целом составил 1,29 (1,05–1,58) 1.12 (от 0,71 до 1,77) и 0,88 (от 0,55 до 1,40) для 150 мг флуконазола; 1,24 (от 0,93 до 1,66), 0,61 (от 0,26 до 1,39) и 1,08 (от 0,58 до 2,04) для более чем 150 мг до 450 мг флуконазола; и 1,98 (от 1,23 до 3,17), 2,30 (от 0,93 до 5,65) и 0,94 (от 0,23 до 3,82) для более 450 мг флуконазола, соответственно.
Риск пороков развития опорно-двигательного аппарата был вдвое выше у женщин, принимавших самую высокую дозу на ранних сроках беременности (более 450 мг), но абсолютные риски все еще были небольшими (12 случаев на 10 000 беременностей, подвергшихся воздействию в целом).Также было выявлено повышение риска на 30% среди женщин, которые приняли меньшую кумулятивную дозу 150 мг перорального флуконазола.
«Пероральное применение флуконазола в первом триместре не было связано с расщелинами ротовой полости или конотрункальными пороками, но была обнаружена связь с пороками развития опорно-двигательного аппарата, что соответствует небольшой скорректированной разнице в рисках, составляющей около 12 случаев на 10000 открытых беременностей в целом», заключают исследователи .
«Пероральный флуконазол в первом триместре, особенно длительное лечение в дозах, превышающих обычно используемые, следует назначать с осторожностью, а местные азолы следует рассматривать в качестве альтернативного лечения», – добавляют они.
Информация, содержащаяся в этой статье, предназначена только для информационных целей. Содержание не предназначено для замены профессиональной консультации. Вы полагаетесь на любую информацию, представленную в этой статье, исключительно на свой страх и риск.
« Нажмите здесь, чтобы вернуться к еженедельным новостям.
Инфекция дрожжей во время беременности
Поскольку там и так много всего происходит, последнее, что вам нужно, – это зудящая дрожжевая инфекция, когда вы ожидаете.К сожалению, стремительный рост уровня эстрогена, который сопровождает булочку в духовке, увеличивает риск ее возникновения, что делает дрожжевые инфекции самой распространенной инфекцией влагалища во время беременности. Фактически, по данным Центров по контролю и профилактике заболеваний, почти 75 процентов всех взрослых женщин за свою жизнь перенесли хотя бы одну дрожжевую инфекцию. Хорошие новости: грибковые инфекции доставляют дискомфорт будущей матери, но не влияют на вашу беременность или будущего ребенка.
Что может вызвать дрожжевые инфекции
Дрожжевые инфекции вызваны чрезмерным ростом в целом нормального вагинального грибка, который называется Candida albicans .Когда баланс бактерий и дрожжей во влагалище нарушается – обычно при повышении уровня эстрогена из-за беременности, использования оральных контрацептивов или терапии эстрогенами – эти дрожжи могут разрастаться и вызывать симптомы. Избыточная влажность также может усугубить дисбаланс, делая ваши нижние регионы более благоприятной средой для роста грибов.
ДЛЯ ВАС: 7 вещей, которые вы должны знать о кормлении смесью
Симптомы дрожжевых инфекций
Значительное увеличение выделений из влагалища во время беременности – это нормально: жидкие, молочные, объемные вещества с мягким запахом настолько распространены, что имеют название: лейкорея.Однако дрожжевая инфекция делает ваши выделения белыми, комковатыми и без запаха. Вы также, вероятно, почувствуете зуд и жжение в области вне влагалища (называемой вульвой), которая может выглядеть красной и опухшей. Другие симптомы дрожжевой инфекции могут включать болезненное мочеиспускание и дискомфорт во время полового акта.
Осложнения дрожжевых инфекций
К счастью, дрожжевые инфекции не опасны (и редко бывают более чем раздражающими неудобствами). Но если у вас есть дрожжевая инфекция во время родов, можно передать ее вашему ребенку во время родов, поскольку грибок, вызывающий вагинальные дрожжевые инфекции, также может вызывать молочницу (дисбаланс дрожжей, как правило, во рту).В этом случае у вашего новорожденного могут появиться белые пятна во рту, которые могут передаться вам, когда вы кормите грудью. К счастью, молочницу легко лечить мягкими противогрибковыми препаратами для детей и противогрибковым кремом для вас.
Еще одна вещь: дрожжевые инфекции могут выглядеть и ощущаться во многом как другие более серьезные заболевания, включая различные заболевания, передающиеся половым путем или бактериальный вагиноз – еще одна причина, по которой вы не должны игнорировать свои симптомы, если вы думаете, что у вас дрожжевая инфекция. , особенно во время беременности.Если у вас появляются желтые, серые или зеленые выделения с сильным запахом или общий зуд и жжение во влагалище, сообщите об этом своему врачу.
ПРОЧИТАЙТЕ: Лучшие бутылочки для младенцев
Как предотвратить дрожжевые инфекции
Хотя вы не можете контролировать свои гормоны (разве это было бы неплохо!), Вы можете предпринять несколько шагов, чтобы предотвратить дрожжевые инфекции в первую очередь, сохраняя область гениталий сухой и позволяя воздуху циркулировать в ней. Некоторые тактики, которые стоит попробовать:
- Носите нижнее белье из хлопка, которое позволяет вашей области гениталий «дышать» (т.е.(например, лучше выбрать трусики с полным покрытием вместо этих крохотных стрингов)
- Sleep sans Нижнее белье или пижамные штаны на ночь, чтобы воздух дышал
- Принимайте душ вместо ванны (особенно ванну с пеной)
- Используйте нежный , мыло без запаха для половых органов
- Никогда не спринцуйтесь, не используйте вагинальные спреи или дезодоранты
- Соблюдайте тщательную гигиену, особенно после посещения туалета (т. е. всегда протирайте спереди назад)
- Не сидите без дела в мокром купальном костюме
- После душа или плавания убедитесь, что область половых органов полностью высохла, прежде чем надевать трусики и одежду.
- Сведите к минимуму сахар в своем ежедневном рационе (дрожжи любят сахар), а также продукты из рафинированного зерна (которые ваше тело превращает в сахар)
Несмотря на то, что вы, возможно, слышали, нет четких доказательств того, что йогурт, пробиотические продукты, содержащие живые виды Lactobacillus, или другие природные средства (например, чеснок, чай масло дерева и т. д.) эффективны для лечения или профилактики распространенных дрожжевых инфекций. Но поскольку йогурт также является хорошим источником кальция, не помешает добавить суточную дозу в свой рацион, если у вас были повторяющиеся приступы.
Как лечить дрожжевую инфекцию во время беременности
Даже если у вас раньше были дрожжевые инфекции и вы профессионально занимаетесь самодиагностикой, лучше всего позвонить своему врачу, прежде чем принимать лекарства, отпускаемые без рецепта. Почему? Некоторые женщины, которые думают, что у них дрожжевая инфекция, на самом деле имеют бактериальную инфекцию, такую как бактериальный вагиноз или трихомониаз, и лекарство от дрожжевой инфекции только продлит проблему.(Если выяснится, что это так, ваш врач может прописать антибиотик, например клиндамицин, или, если вы находитесь во втором или третьем триместре, метронидазол.)
Если у вас дрожжевая инфекция, вы сможете Чтобы принять безрецептурный или рецептурный противогрибковый крем или вагинальные суппозитории – сначала обязательно проконсультируйтесь с врачом. (Например, более удобный пероральный противогрибковый препарат флуконазол обычно не рекомендуется беременным женщинам – некоторые исследования показывают, что он может вызвать врожденные дефекты у детей, подвергшихся воздействию высоких доз.) Имейте в виду, что эти процедуры могут занять несколько дней, прежде чем они принесут облегчение, и что даже когда вы начнете чувствовать себя лучше, вы должны продолжать принимать лекарство столько, сколько вам посоветовал врач – это может быть неделя или больше.