Как лечат у детей пневмонию: Сколько дней, как и чем лечить пневмонию у ребенка дома и в больнице?
Сколько дней, как и чем лечить пневмонию у ребенка дома и в больнице?
Когда у ребенка поднимается температура, появляется насморк и кашель, многие родители воспринимают данную ситуацию как обычную простуду. В этом случае они начинают применять народные средства, а поход в аптеку сопровождается приобретением ненужных препаратов.
Причём выбор лекарственных средств основывается на просмотре телевизионной рекламы, и советах знакомых и родственников.
Такая ситуация является неприемлемой и опасной, так как эта клиническая картина может наблюдаться при развитии пневмонии. В этом случае лечение ребёнка должно происходить комплексно, под врачебным надзором, так как эта патология может стать причиной серьезных осложнений.
Что собой представляет воспаление легких — пневмония?
Пневмония представляет собой воспалительный процесс, в который вовлекаются дыхательные пути, с нарушением функциональности альвеол.
У здорового человека воздушный поток попадает в альвеолы, где кислород поступает в системный кровоток, а углекислый газ выводится из организма.
Такое состояние затрудняет естественное дыхание, из-за чего от гипоксии страдают все органы и системы.
Необходимо знать, что пневмония чаще всего протекает в инфекционных формах, которые передаются по воздуху (воздушно-капельный путь заражения). Поэтому больной человек является источником заражения и длительный контакт с ним, без соблюдения правил личной гигиены, может стать причиной заболевания.
Кто находится в группе риска?
Как у ребенка, так и у взрослого человека наличие определенных заболеваний повышает риск развитие пневмонии.
Чаще всего она осложняет течение следующих патологий:
- Заболевание дыхательных органов с обструкцией легких.
- Если у ребёнка или взрослого имеется диагноз СПИД (приобретенный иммунодефицит).
- Когда диагностируется заболевания сердечной мышцы с выраженными сбоями в работе сердца.

- Если дыхательные органы имеют патологическое расширение бронхиол, что характерно для эмфиземы.
- Любая форма запущенного диабета.
Кроме этого существует ряд патологических состояний, которые в разы повышают вероятность развития пневмонии у ребёнка и взрослых.
К ним относят:
- Нарушение иммунного статуса, приводит к проникновению патогенной микрофлоры не вызывая сопротивления организма.
- В подростковом возрасте дети пытаются быть похожими на взрослых из-за чего пытаются курить. В этом случаи повреждаются легочные волоски, которые предупреждают проникновение микробной и бактериальной инфекции в ткани легких. Патологическое пристрастие к алкоголю связано с развитием аспирационной пневмонии, когда человек не может откашляться от проникших в легких микрочастиц.
- Кроме этого алкогольная продукция подавляет синтез лейкоцитов, которые препятствуют размножению инфекционных патогенов.

- Если больной госпитализирован и находится в лежачем положении длительное время, то развитие внутрибольничной пневмонии повышается в разы, по причине застоя жидкости и невозможности очистить верхние дыхательные пути естественным способом (откашляться).
- Последствия серьёзных травм или операбельной терапии. Длительное горизонтальное положение вызывает застойные процессы в легочной ткани с последующим накоплением жидкости. Эта среда является питательной основой для любого вида патогенной микрофлоры. И поэтому в конечном итоге может развиваться пневмония.
- У взрослых пациентов после 65 лет пневмония регистрируются чаще, и протекает значительно тяжелее (из-за угасания иммунной функции), чем у пациентов среднего возраста. Пневмония у ребенка также может протекать в тяжёлой форме из-за того что иммунная система недостаточно сформирована.
- Вредные условия труда, которые сопряжены с постоянным вдыханием пыли или химических соединений (строители, шахтеры, рабочие горячих цехов на металлургических комбинатах).

Пневмония у ребенка
Её классификация с учетом вида и площади поражения
В зависимости от площади поражение легочной ткани данная патология имеет следующую классификацию:
- Очаговая. Процесс воспаления имеет локализованный характер, из-за чего поражается небольшая часть легких.
- Долевая. Патологический процесс распространяется на всю долю легочной ткани.
- Сливная. Мелкие очаговые воспаления имеют тенденцию сливаться между собой, и со временем формируют крупные патологические разрастания.
- Тотальная. Является самым тяжёлым проявлением пневмонии, так как патологический процесс поражает целое лёгкое.
Также воспаление легких может быть:
- двухсторонним
- правосторонним
- левосторонним
Кроме этого существует четыре типа пневмонии.
Ими являются:
- Внебольничная. Данная патология возникает у ребенка вследствие посещения общественных мест (школа, магазин, общественный автотранспорт). В патогенезе заболевания основная роль отводится проникновению бактериальной инфекции (чаще всего пневмококки). Реже отмечаются случаи вирусного или грибкового происхождения болезни. Данный вид пневмонии может стать последствием перенесенной простуды или гриппа.
- Внутрибольничная. В этом случае инфицирование происходит в медицинском учреждении, чаще всего у постельных больных, когда применяется аппаратура для искусственной вентиляции легких. Нередкими случаями могут быть последствия операбельной терапии (когда производится полостная операция на грудной клетке). Для ребёнка, и пациентов преклонного возраста эта патология представляет большую опасность, так как у них нарушен иммунный статус организма.
- Аспирационная. Развивается как следствие вдыхания микрочастиц, которые могут появляться в результате рвотного рефлекса.
 У человека, ослабленного от длительного течения болезни, не хватает сил хорошо откашляться, чтобы они вышли из просвета дыхательных путей.
У человека, ослабленного от длительного течения болезни, не хватает сил хорошо откашляться, чтобы они вышли из просвета дыхательных путей. - Оппортунистическая. Вызывается патогенной микрофлорой, которая не представляет опасности для здорового человека.
Но снижение иммунитета при развитии СПИДа, патологий с выраженной обструкцией легких или состояния после трансплантации органов способствует развитию данного вида пневмонии. Кроме этого, проведение химиотерапии может стать толчком этой формы болезни.
Когда происходит развитие пневмонии у ребенка?
Развитие пневмонии может происходить по причине проникновения патогенной микрофлоры.
В этом случае возбудителями болезней являются:
- Микробы граммположительного ряда. От 70 до 90% всех случаев в генезе заболевания главенствующую роль занимает пневмококковая инфекция. Стафилококки и стрептококки вызывают патологический процесс в 5% случаях.
- Клебсиелла, синегнойная палочка, легионелла или кишечные бактерии (грамотрицательная микрофлора) вызывают патологический процесс в 3% от всех фиксируемых случаях.

- Микоплазма, аденовирусы, простейшие грибы рода candida становится причиной пневмонии у ребёнка в редких случаях.
Иногда пневмония имеет неинфекционный характер.
Такая ситуация возможна из-за воздействия следующих негативных факторов:
- Длительный контакт с пылью или парами вредных химических соединений. У взрослых пациентов это может быть вредные условия труда, у ребёнка контакт с бытовой химией.
- Механические травмы, при которых повреждаются грудная клетка (удары или ушибы).
- Как следствие проникновения аллергенов (растительная пыльца, частицы домашней пыли или шерсти животных, лекарственные средства).
- При ожогах дыхательных путей.
- Если у пациента производилась лучевая терапия во время лечебного процесса онкологического заболевания.
Кроме этого, существует группа провоцирующих факторов, из-за которых у ребёнка повышается шанс развития пневмонии.
Ими являются:
- Пониженный иммунный статус организма, имеющий наследственный характер.
- Аномалии после рождения имеющие локализацию в легочной ткани или в сердце.
- Наличие гипотрофии или диагноз муковисцидоз.
- Последствия травм полученных из-за тяжёлых родов.
- Частые заболевания с формированием очага воспалительного процесса в придаточных пазухах носа или носоглотке.
- Нарушение функциональности сердечного ритма, как следствие приобретенного порока сердца.
- Когда ребёнок избегает своевременной санации полости рта.
- Если подросток рано пристрастился к привычке табакокурения.
Особенности пневмонии у ребёнка
Очаг воспалительного процесса при возникновении пневмонии у ребёнка чаще всего возникает с левой стороны.
Это объясняется тем, что дыхательные пути имеют анатомическую особенность асимметричного строения. Их просвет уже, чем с правой стороны, в связи, с чем ухудшается отток слизи.
Застойные процессы становится толчком в развитие пневмонии.
Также развитию патологического процесса способствует недостаточная функциональность иммунной системы, из-за того что ее окончательное формирование заканчивается в подростковом периоде.
Диафрагмальное дыхание у ребенка напрямую зависит от состояния кишечника. Если происходит его вздутие (повышенное газообразование), то это влечёт к появлению застоя в легких. В этом случае задержка жидкости в альвеолах является благоприятной средой для размножения патогенных микроорганизмов.
Слабая мускулатура дыхательных путей у грудного ребенка не позволяет полноценно откашливаться, что приводит к застою мокроты провоцирующего развитие пневмонии.
Особенности симптоматики пневмонии у ребёнка до и после года
Клиническая картина при пневмонии может существенно разница в зависимости от возраста ребёнка.
У новорождённых детей она протекает тяжелей, и имеет следующие проявления:
- Малыш становится вялым, из-за чего много спит.

- Ухудшается аппетит, и как следствие он отказывается от груди или происходит частое срыгивание пищи.
- Нарушается акт дефекации, что приводит к развитию диареи, с возрастающей угрозой обезвоживания.
- Признаки интоксикации увеличиваются на фоне приступообразного кашля с развитием одышки.
Родителям необходимо знать, что отсутствие адекватной терапии вызывает функциональную недостаточность дыхания, и приводит к сбою в работе ритма сердца. Это может стать причиной летального исхода.
Признаки пневмонии у ребенка, которому больше года:
- В большинстве случаев началу патологического процесса предшествует скачкообразное повышение температуры тела до 39 градусов. В связи с этим у ребёнка появляется озноб и лихорадка.
- Слизистые выделения из носа изменяют свой характер, с прозрачных на жёлтые с зеленоватым оттенком.
- Приступообразный кашель сопровождается выделением скудной мокроты, которая имеет ржавый цвет (характерный признак пневмонии).
 Слизисто-гнойная мокрота отходит при влажном кашле.
Слизисто-гнойная мокрота отходит при влажном кашле. - Плач и капризы ребенка усиливают проявления одышки.
- Нарушается ночной сон из-за того что ребёнок становится капризным, и у него обостряется чувство беспокойства. Если ребёнок становится апатичным и вялым, то возникновение сонливости вызывает трудность пробуждения в утренние часы.
Почему процесс развития пневмонии у ребёнка не сопровождается увеличением температуры?
Ошибочное мнение некоторых родителей, которые считают, что воспаление легких у ребёнка всегда происходит на фоне жара и лихорадочных проявлений может стать причиной перехода заболевания в сложную форму. Это обуславливается тем, что длительное время отсутствовала должная терапия.
Повышение температуры, это реакция организма на внедрение болезнетворных патогенов. Таким образом, она препятствует их размножению, и вызывает их гибель.
Если температурный показатель находится в пределах нормы, а патологический процесс прогрессирует, то этому причиной могут быть следующие ситуации:
- Если патология развивается у грудного малыша в первый год жизни (по причине низкого уровня терморегуляции).
- Ослабленная иммунная защита в комбинации с недолеченной простудой становится последствием развития воспалительного процесса в легочной ткани, приобретая хроническую форму.
Как пневмония у ребенка отражается на дыхании?
Данная патология в зависимости от течения, и индивидуальных особенностей организма ребенка может вызывать незначительное затруднение дыхательной функции, или наоборот вызывать дыхательную недостаточность.
Дыхательный дискомфорт наблюдается если:
- У новорождённых до 2 месяцев количество вдохов за одну минуту превышает 60 раз.
- У ребёнка от 2 месяцев до года трудность дыхания сопровождается увеличением вдохов до 50 раз в минуту.
- Патологией считается количество 40 вдохов в детском возрасте после года.
Дыхательная недостаточность, это серьезное последствие пневмонии, из-за чего ребенка необходимо госпитализировать. Главное что должно насторожить родителей это признак появления акроцианоза. В этом случае носогубной треугольник и ногтевые фаланги пальцев рук приобретают синий цвет. У грудных детей этот симптом особо выражен во время грудного кормления, или сосания бутылочки.
Патология имеет 4 степени:
- Характеризуется одышкой на фоне частого сердечного ритма.
- Кожные покровы становятся бледными с синеватым оттенком. У ребёнка могут появляться судороги.
- Частые приступы удушья могут спровоцировать остановку дыхания.
- Отсутствие адекватной терапии становится причиной развития гипоксической комы с полным прекращением дыхательной функции.
Одышка у ребенка — это ответная реакция организма в попытке устранить недостаток кислорода, который необходим для нормальной сердечной и мозговой деятельности.
Она может быть 2 видов:
- Нехватка воздуха при вдохе называется инспираторной одышкой.
- Затрудненный выдох это проявление экспираторной одышки.
Появление любого типа расстройства дыхания с признаками нехватки воздуха или удушья вызывают необходимость срочной госпитализации ребенка в стационар.
Шумы в грудной клетке
Возникновение шумов в грудной клетке (хрипов), это отличительный признак воспалительного процесса в легочной ткани.
В зависимости от исходящего шума они имеют несколько разновидностей:
- Крепитация. Тихий шум, возникающий при вдохе вначале развития пневмонии.
- Влажные хрипы. Причины их появления является скопление экссудативной жидкости в альвеолах.
- Сухие. Прослушиваются при отечности слизистого эпителия в бронхах.
- Шум трения лепестков плевры. Наличие такого звука свидетельствует об осложнении пневмонии возникшим плевритом.

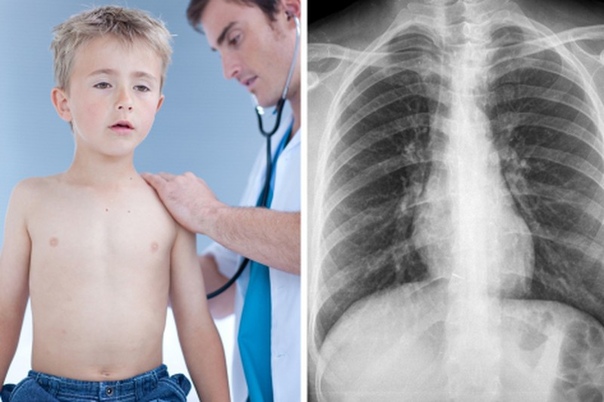
Диагностические процедуры
Диагностика осуществляется на основе жалоб от пациента, если ребёнок маленький, то симптоматику описывают родители. После этого доктор производит аускультацию и перкуссию легких (выслушивание с помощью фонендоскопа, и простукивание легких для определения характерного звука).
В качестве дополнительных диагностических процедур происходит назначение:
- Клиническое и биохимическое исследование крови и мочи. В этом случае, внимание обращается на количество лейкоцитов, СОЭ и состояние нейтрофильной формулы крови.
- Фронтальная и боковая проекция рентгенографии позволяет распознать диффузное или очаговое поражение легких.
- Бактериальный посев дает возможность определить вид возбудителя, и установить его толерантность к антибактериальным препаратам.
- Микроскопическое исследование позволяет распознать грамположительную или грамотрицательную микрофлору (производится окраска по Грамму).

- Для дифференциации с туберкулезом под микроскопом исследуют мазок окрашенный по Цилю-Нильсену.
Если проведенные диагностические мероприятия оказались малоинформативными, то происходит назначение:
- Бронхоскопическое исследование с возможным проведением биопсии.
- Осуществляется парацентез плевральной полости с последующим проведением биопсии плевры.
- Использование методики МРТ или КТ.
- Посев крови на стерильность и гемокультуру.
- Диагностика с применением метода ПЦР.
Показания для госпитализации ребенка
Избежать ухудшения состояния, и возможности развития негативных последствий объясняет проведения терапии в условиях стационара.
Это происходит в следующих случаях:
- При скачкообразном повышении температуры до критических отметок.
- Если отделяемая мокрота стала выделяться в большом количестве с примесями гнойного содержимого.
- Выраженные приступы удушья с формированием хрипов в легочной ткани.

- Обезвоживание.
- Если на фоне развития пневмонии произошло обострение хронических патологий.
Прогноз и возможные развитие осложнений пневмонии у ребенка
Своевременное обращение в медицинское учреждение, и адекватная терапия обеспечит полное выздоровление ребенка.
В этом случае благоприятный исход не будет вызывать осложнений, и представлять угрозу для здоровья ребенка.
По-другому обстоит дело, если происходит заражение в грудном возрасте или у недоношенных детей.
Промедление или неправильный выбор лечебных мероприятий могут вызвать ряд осложнений, при которых процесс воспаления может перенестись на другие органы.
В этом случае повышается вероятность следующих патологических процессов:
- Скопившийся экссудат может возникать в плевральной полости (плеврит).
- Большое скопление гноя становится причиной легочного абсцесса.
- Нарушение продолжительности свертываемости крови являются последствием развития анемии.

- Процесс воспаления при отсутствии терапии переходит на менингильную оболочку головного мозга.
- Возможно поражение миокарда, эндокарда или перикарда (оболочки сердца).
- В тяжёлых случаях возрастает шанс развития сепсиса (общее заражение крови), с возможным летальным исходом.
- На фоне болезненных проявлений и частых капризов ребенка нарушается психоэмоциональное состояние, что может быть причиной развития психоза.
Пневмония в атипичной форме
Развитие атипичной пневмонии происходит посредством проникновения в организм не характерных для этой патологии возбудителей. Ими являются вирус микоплазмы или хламидии, в редких случаях болезнь провоцируют легионеллы или коронаровирусы.
Атипичная форма возникает как самостоятельное заболевание, или как осложнение перенесённого гриппа или парагриппа.
Опасность этой ситуации заключается в сложном диагностировании на раннем этапе развития. Из-за чего запоздалый диагноз и неполная терапия может вызвать летальный исход.
Из-за чего запоздалый диагноз и неполная терапия может вызвать летальный исход.
Развитие патологии при проникновении вируса микоплазмы происходит с наличием следующей симптоматики:
- У ребёнка появляются симптомы лихорадки, с возрастанием цифр температуры тела до критических отметок (39-40 градусов).
- Загрудинная боль имеет разлитой характер и усиливается при вдохе.
- Кашель имеет приступообразный характер с малым отхождением мокроты.
- Появляются спастические боли внизу живота, в мышцах и суставах. Это основное отличие от других видов пневмонии.
- Редким симптомом являются кожные высыпания в виде папул и небольших волдырей (10-15% от всех зараженных).
Необходимо знать! Распознать заболевание можно по характеру выделяемой мокроты. Она может быть пенистой и включать в себя прожилки крови.
Развитие атипичной пневмонии у ребёнка после проникновения хламидийной инфекции, имеет свойство затяжного течения. Изначально она может проявляться в виде заложенного носа или как небольшой насморк. Температурный показатель тела находится в пределах субфебрильных цифр (37,1- 37,5).
Изначально она может проявляться в виде заложенного носа или как небольшой насморк. Температурный показатель тела находится в пределах субфебрильных цифр (37,1- 37,5).
В интервале от 1 до 4 недель начинают проявляться следующие признаки:
- Возникает сухой кашель, приступы которого нарушают ночной отдых.
- Симптоматика лихорадки усиливается с поднятием температуры до 39 градусов.
- Ребёнок начинает испытывать чувство боли, которая возникает за грудиной, в области живота, или проявляться как миалгия.
- Отмечается болезненность шейных лимфатических узлов.
- Сухой надсадный кашель с малым отхождением мокроты может не проходить в течение нескольких месяцев. Это становится возможным, если произошла ошибка в диагностике, и курс лечебных мероприятий не оказывает позитивной динамики в терапии этого заболевания.
Лечение
Для обеспечения позитивной динамики лечебного процесса пневмонии у ребенка производят комплексную терапию с использованием лекарственных форм разных фармакологических групп.
Для этого используют следующую схему лечебной терапии:
- Антибиотики являются препаратами основного выбора. Если в результате лабораторного исследования удалось установить тип возбудителя, то применяется один вид антибактериального средства. Два препарата антибиотиков разных фармакологических групп назначается при отсутствии таких данных. Пневмония в легкой форме предполагает назначение антибактериального курса семидневным сроком, тяжёлые формы подлежат терапией на протяжении не меньше 14 дней.
Для подавления бактериальных возбудителей используют медикаменты:- Флемоксин Солютаб.
- Амоксиклав или Амоксициллин.
- Цефтриаксон.
- Азитромицин.
- Суммамед.
- Бронхолитики и отхаркивающие средства позволяют справиться с приступообразным кашлем и облегчить отхождение вязкой мокроты, которая скапливается в дыхательных путях в результате застоя.
С этой целью происходит назначение:- Сироп Лазолвана.
- Сироп Гербиона.
- Препарат Проспана.
- Флюдитека.
- Сироп Лазолвана.
- Жаропонижающие медикаментозные средства назначают, когда температурный показатель превысил отметку 38 градусов. Если у ребенка имеется склонность к эпилептическим припадкам, то понижать температуру нужно начиная с отметки 37,5 градуса. В этом случае будет оправдано назначение следующих лекарственных форм:
- Панадол или Эффералган.
- Ректальные суппозитории Цефекон Д
- Ибупрофен.
- Нурофен.
- Иммуномодуляторы. Данная разновидность препаратов на основе Интерферона позволит увеличить защитную функцию организма.
Чтобы минимизировать токсическое воздействие на организм ребёнка назначают следующие виды ректальных суппозиториев:- Виферон.

- Лаферобион.
- Виферон.
- Для устранения симптоматики ринита применяют:
- Нафтизин.
- Пиносол.
- Ксилен.
- Отривин.
- Даже в том случае, когда ребёнка не госпитализировали в стационар, в первые дни болезни необходимо соблюдать постельный режим. Показаниями для его прекращения служит нормализация температуры.
- В этот период особенно важно употреблять большое количество горячих напитков. Это может быть некрепкий чай с добавлением мёда или лимона, компот из натуральных или сухих фруктов, отвар из плодов шиповника. Так ускорится отхождение мокроты и обеспечится вывод токсинов из организма.
- Также необходимо акцентировать внимание на рационе питания ребенка.
 Из-за проявления слабости в результате интоксикации организма у ребёнка может полностью пропасть аппетит (анорексия). Поэтому необходимо давать еду в жидком виде (мясные бульоны с протертым мясом, редкие слизистые каши).
Из-за проявления слабости в результате интоксикации организма у ребёнка может полностью пропасть аппетит (анорексия). Поэтому необходимо давать еду в жидком виде (мясные бульоны с протертым мясом, редкие слизистые каши). - Назначения антибактериальных средств может привести к сбою в работе кишечника (дисбактериоз).
Поэтому параллельно с назначением антибактериальных средств рекомендуется употребление пробиотиков:- Линекс.
- Аципол.
- Бифиформ.
Рецепы народного врачевания
Приверженцам методик с использованием рецептов народного врачевания необходимо знать, что приоритетом в терапии данного патологического процесса являются лекарственные средства.
Народные рецепты могут использоваться в качестве дополнительного лечения, и это происходит путем согласования их применение с доктором.
Такая позиция объясняется невозможностью добиться полного выздоровления, используя только настои и отвары из лечебных трав.
К тому же домашнее приготовление лечебных средств может происходить с повышенной концентрацией природных составляющих. В этом случае возникает вероятность развития аллергических реакций, что существенно осложняет состояние ребёнка.
В качестве дополнения рекомендуется применение следующих составов:
- Отвар на основе меда с добавлением алоэ. В 300 грамм меда добавляют полстакана воды с измельченными листьями алоэ. Этот состав необходимо проварить на медленном огне в течение 2 часов. Применяется после остывания трижды в день по одной большой ложке.
- Масло с добавлением чеснока. Чеснок в количестве 2 зубков пропускают через мясорубку или блендер. После этого полученную кашицу перемешивают со сливочным маслом мягким по консистенции (100 г). Употреблять нужно два или три раза в день, во время еды, намазывая на кусочек хлеба.

- Отвар из плодов шиповника. Два десятка сухих плодов помещают в термос и заливают литром крутого кипятка. После настоя в течение 20 минут, отвар считается готовым. Его можно выпивать вместо чая несколько раз в течение суток. Для улучшения вкуса и потогонного эффекта можно добавлять кусочек лимона или небольшое количество меда.
- Вместо чая в качестве горячего питья рекомендуется горячий напиток с добавлением меда и малины.
Для проведения ингаляций назначают следующие лечебные составы:
- Мед, разведенный с прополисом.
- Настой шалфея.
- Отвар из соцветий ромашки или календулы.
- Вдыхание паров масла мяты или эвкалипта.
Массаж
Начиная с шестимесячного возраста ребёнку можно делать массаж с использованием меда. Это улучшает отхождение мокроты.
При этом важно чтобы проведение массажа сопровождалось вибрационными (ударными) приемами.
Они наносятся на область лопаток и межреберные промежутки.
Их чередует с приемами поглаживания и растирания (все приёмы выполняются только по току лимфы).
После сеанса массажа ребенку необходимо оставаться под тёплым одеялом.
Период восстановления
При адекватной терапии выздоровление происходит на 10 или 14 день с момента начала болезни.
Ребенку необходимо выполнять следующие рекомендации:
- Дети, посещающие школу, должны быть освобождены от занятий физкультуры. Это может продлиться до 3 месяцев.
- Возникает необходимость ограничение умственной и физической нагрузки.
- Нужно следить за эмоциональным состоянием ребенка.
- Постановка на диспансерный учет (на полтора года) предполагает проведение анализов или рентгенологического исследования по мере необходимости.
- Для устранения остаточных явлений (чаще всего это сухой кашель) рекомендуется посещение физиотерапевтического кабинета с целью проведения электрофореза, магнитотерапии, тепловых процедур и ингаляций.

Статистика
Согласно медицинской статистике воспаление легочной ткани это частая патология, которая регистрируется у 14 человек из 1000 обследованных пациентов (детей и взрослых среднего возраста). В возрастной группе после 55 лет это соотношение увеличивается до 17 человек из 1000.
Случаи летального исхода в детском возрасте (до 5 лет) достигает 15%. Из-за этого заболевание находится на четвертом месте по развитию смертности.
Профилактика
Чтобы не допустить развитие патологии необходимо придерживаться следующих рекомендаций:
- В холодное время года при выходе на улицу ребёнку необходимо одевать теплую одежду, а в сильный мороз лучше остаться дома.
- В пик простудных заболеваний не следует посещать общественные места, так как возрастает шанс инфицирования.
- В зимнее время года не следует забывать о фруктах и овощах. Они обеспечат поступление витаминов, микроэлементов и грубой клетчатки которые необходимы для детского организма.

- Ребёнку нельзя контактировать с заболевшим человеком, поэтому необходимо соблюдать правила карантина, которые вводятся в дошкольных учреждениях на период обострения детских или простудных заболеваний.
- Дозированная физическая нагрузка предполагает использование каждое утро гимнастических упражнений с последующим проведением водных процедур по закаливанию организма (обтирание полотенцем, в подростковом периоде рекомендуется постепенное применение контрастного душа).
Пневмония у детей не должна сопровождаться бездумным применением лекарственных средств, которые превосходно справляются с симптоматикой заболевания в рекламных роликах.
Также покупка аптечных средств по совету родственников или знакомых может произвести обратный эффект. Это касается и родителей, которые возводят в ранг панацеи народную медицину, и применяют тепловые процедуры, несмотря на повышенную температуру у ребёнка.
Единственным верным решением при подозрении на пневмонию будет немедленное обращение к врачу в медицинское учреждение, чтобы вовремя начать лечить пациента.
Отзывы
Отзывы о лечении пневмонии у ребенка:
Врач-отоларинголог высшей категории и автор сайта vdohvidoh.com. Много лет успешно помогает взрослым и детям избавиться от ЛОР-заболеваний.
лечение воспаления легких в больнице и дома, народные средства, осложнения
Воспаление легких (пневмония) представляет собой инфекционно-воспалительный процесс с поражением конечных отделов дыхательных путей, к ним относятся: терминальные и альвеолярные ходы, а также альвеолы.
У детей чаще всего встречается правосторонняя пневмония, что подтверждается статистическими данными. На 1000 детей грудного возраста регистрируется 15-19 случаев болезни, от 1 года до 3 лет – 5-7 случаев, от 3 до 6 лет – 2-3 случая пневмонии, 6-12 лет – 1-2 случая.
Правосторонняя пневмония на снимкеОсобенности течения заболевания
Частые случаи внебольничной правосторонней пневмонии обусловлены провоцирующими факторами и особенностями строения дыхательной системы. Правый бронх шире и короче в отличие от левого, который уже и длиннее, так воспаление из верхних отделов легко распространяется в правые отделы. Детский организм менее крепок, органы и системы недостаточно сформированы.
Правый бронх шире и короче в отличие от левого, который уже и длиннее, так воспаление из верхних отделов легко распространяется в правые отделы. Детский организм менее крепок, органы и системы недостаточно сформированы.
У ребенка быстро нарастают симптомы поражения легочной ткани при пневмонии, ухудшаются следующие ее физиологические функции:
При пневмонии своевременное обращение за медицинской помощью снижает риск тяжелых последствий болезни у ребенка, когда необходима срочная госпитализация.
Клинические проявления
Симптоматика пневмонии напрямую зависит от стадии заболевания, распространенности процесса, иммунологического статуса ребенка и вида возбудителя. Пневмония условно подразделяется на типичную, атипичную и вторичную.
Типичная форма пневмонии характеризуется острым началом и нарастанием интоксикационного синдрома. У детей резко повышается температура тела до фебрильных цифр (свыше 38°C), появляется сухой кашель, который впоследствии становится влажным и продуктивным. После ряда кашлевых толчков выделяется гнойная мокрота. Дети жалуются на боли в правом боку грудной клетки при вовлечении в инфекционно-воспалительный процесс пневмонии плевры.
После ряда кашлевых толчков выделяется гнойная мокрота. Дети жалуются на боли в правом боку грудной клетки при вовлечении в инфекционно-воспалительный процесс пневмонии плевры.
Атипичная форма пневмонии имеет постепенное начало и смазанную клиническую картину. Отмечаются боли в мышцах (миалгия), слабость, недомогание, гипертермия в пределах субфебрильных цифр (37,1-38°C). Выражены головная боль и головокружение. Симптоматика пневмонии схожа с острым респираторным заболеванием.
Вторичная форма пневмонии развивается на фоне аспирации желудочного содержимого, амниотической жидкости, инородных веществ, застоя в легких при длительном постельном режиме, после операции на внутренних органах или иммунодефиците. Симптомы схожи с очаговой пневмонией, превалируют признаки токсикоза с апатией, слабостью и вялостью. Отмечаются лихорадка, учащенное сердцебиение, бледность кожных покровов, снижение или полное отсутствие аппетита.
Причины возникновения
Основная причина пневмонии правого легкого – бактерии, вирусы и грибки. Они проникают в организм путем аспирации после контакта с больным или носителем определенного вида возбудителя.
Они проникают в организм путем аспирации после контакта с больным или носителем определенного вида возбудителя.
У детей раннего возраста выделяют ряд предрасполагающих факторов:
Гипоксия плода- Недостаточное поступление кислорода во внутриутробном периоде (гипоксия, асфиксия).
- Травмирование в период родов.
- Пневмопатии, в том числе и пороки развития легочной ткани и среднедолевой синдром.
- Наследственное заболевание – кистозный фиброз (муковисцидоз).
- Хронические расстройства питания (гипотрофия, дистрофия, гиповитаминоз).
- Незрелость иммунной системы и адаптационных механизмов.
У детей дошкольного и школьного возраста предшествующими факторами пневмонии могут стать:
- Самостоятельное лечение ОРВИ, бронхита, фарингита, ларингита и тонзиллита на дому с неправильным подбором тактики терапии.
- Хронический очаг инфекции в носоглотке.
- Склонность к аллергии и атопии.
- Приобретенные пороки сердечной мышцы с перегрузкой малого круга кровообращения.

- Иммунодефицит.
- Раннее увлечение табакокурением.
Научные исследования выявили связь между здоровьем полости рта и частотой заболеваемости пневмонией: регулярная санация кариозных образований зубов снижает риск заражения вдвое.
Заразно ли заболевание
Пневмония бывает разная и пути заражения у нее отличаются. Дети более подвержены заражению внебольничной пневмонией воздушно-капельным и пероральным путями, когда больной находится в непосредственной близости (кашель, отделение мокроты, чихание). Возбудитель находится в воздухе, вдыхаемом ребенком, а также оседает на предметы быта, игрушки, продукты питания. Пневмония заразна, если ее источниками были патогенные бактерии.
Воздушно-капельный путьДиагностика
Для постановки диагноза «пневмония», пульмонолог проводит осмотр, аускультацию и перкуссию. Потребуется выполнение обязательных методик:
- рентгенограмма органов грудной полости в прямой и боковой проекции;
- клинический анализ крови и общий анализ мочи;
- микроскопический анализ мокроты с окраской по Граму для установки вида возбудителя;
- определение газового состава крови;
- посев мокроты на питательную среду с целью установки устойчивости к антибактериальным средствам.

В случае сомнительной клинической картины пневмонии и проведения дифференциальной диагностики могут потребоваться: бронхоскопия, компьютерная томография ОГК, ультразвуковое исследование.
Методы лечения
При среднетяжелом и тяжелом течении, лечение правосторонней пневмонии у детей показано только в стационаре. Для предотвращения болезни необходим комплексный подход с применением нескольких методов:
Оксигенотерапия новорожденному- Прием лекарственных средств.
- Проведение оксигенотерапии при обнаружении дыхательной недостаточности и гипоксии.
- Физиотерапевтические процедуры.
- Правильное и регулярное питание.
Обязательной госпитализации при пневмонии подлежат груднички (до 1 года), дети с хроническими заболеваниями внутренних органов, сахарным диабетом, болезнями почек и печени, онкогематологическими патологиями.
Курс приема препаратов
Лечение пневмонии начинают с назначения этиотропных и симптоматических препаратов. До получения результатов бактериологического посева ребенку назначают антибиотики широкого спектра действия:
До получения результатов бактериологического посева ребенку назначают антибиотики широкого спектра действия:
- Группа пенициллинов: Аугментин, Тиментин.
- Цефалоспорины: Цефтриаксон, Цефепим.
- Макролиды: Азитромицин, Ровамицин.
- Фторхинолоны: Левофлоксацин, Гатифлоксацин, Моксифлоксацин.
С целью уменьшения интоксикации при пневмонии показаны щелочное питье, солевые и дезинтоксикационные растворы внутривенно (Трисоль, Реополиглюкин). При влажном кашле назначаются отхаркивающие сиропы, таблетки, растворы: Амброксол, Мукалтин, Ацетилцистеин. Для уменьшения отека, воспаления и рефлекторного спазма бронхиол обязательны антигистаминные средства: Тавегил, Эриус, Супрастин.
Физиотерапия
Физиотерапевтические процедуры при пневмонии проводятся спустя 2-3 дня после начала этиотропного лечения, включают в себя ультрафиолетовое облучение органов грудной полости, дыхательную гимнастику (физические упражнения с поднятием рук, надувание шаров), массаж, лечебная физкультура.
Ингаляции небулайзеромПри выраженном приступообразном кашле назначается небулайзер с вдыханием паров антисептического (Декасан), муколитического (Амброксол) или бронхолитического (Атровент) препаратов.
Народная медицина
Редька с медомЛечить пневмонию методами народной медицины недопустимо. Врачи разрешают народные способы только как второстепенную и вспомогательную терапию.
В домашних условиях применяют отвар с баданом для полоскания горла, редьку с медом для повышения резистентности организма, ингаляции с пихтовым маслом для увлажнения и согрева дыхательных путей.
В период восстановления после пневмонии применяют компресс с подорожником на правую область грудной клетки, настой из почек сосны, коры дуба, лаванды, зверобоя, а также прополис для приема внутрь.
Профилактические меры
Первичная профилактика включает меры предупреждения развития пневмонии:
- соблюдение здорового образа жизни;
- правильное и сбалансированное питание в период вынашивания ребенка;
- рациональное вскармливание;
- введение прикорма и искусственной смеси;
- укрепление иммунитета, закаливание.
Вторичная профилактика направлена на своевременное лечение респираторных заболеваний, санацию хронических очагов инфекции (тонзиллит, гайморит, кариес), обращение за медицинской помощью при общем ухудшении состояния ребенка и подозрении на пневмонию.
В клиниках регулярно проводят вакцинопрофилактику против пневмококковой инфекции у детей старше 2 лет.
Возможные последствия
Серьезными осложнениями пневмонии могут быть:
Гангрена легкого- абсцедирование и гангрена легочной ткани;
- воспаление плевральной оболочки с развитием эмпиемы;
- острая гипоксия с обструкцией;
- отек легких.
На фоне пневмонии также развиваются эндокардит, менингит, сепсис.
Пневмония относится к инфекционно-воспалительным заболеваниям, которым подвержены все возрастные категории. Пневмония у детей подлежит тщательному мониторингу со стороны педиатра и пульмонолога. Индивидуально подобранное и вовремя начатое лечение снижает риск развития осложнений.
Пневмония у детей – причины, симптомы, диагностика и лечение
Пневмония у детей – острый инфекционный процесс в легочной паренхиме с вовлечением в воспаление всех структурно-функциональных единиц респираторного отдела легких. Пневмония у детей протекает с признаками интоксикации, кашлем, дыхательной недостаточностью. Диагноз пневмонии у детей ставится на основе характерной аускультативной, клинико-лабораторной и рентгенологической картины. Лечение пневмонии у детей требует назначения антибиотикотерапии, бронхолитиков, жаропонижающих, отхаркивающих, антигистаминных средств; в стадии разрешения – физиотерапии, ЛФК, массажа.
Общие сведения
Пневмония у детей – острое инфекционное поражения легких, сопровождающееся наличием инфильтративных изменений на рентгенограммах и симптомов поражения нижних дыхательных путей. Распространенность пневмонии составляет 5-20 случаев на 1000 детей раннего возраста и 5–6 случаев на 1000 детей в возрасте старше 3 лет. Заболеваемость пневмонией среди детей ежегодно повышается в период сезонной эпидемии гриппа. Среди различных поражений респираторного тракта у детей доля пневмонии составляет 1-1,5%. Несмотря на достижения диагностики и фармакотерапии, показатели заболеваемости, осложнений и смертности от пневмонии среди детей остаются стабильно высокими. Все это делает изучение пневмонии у детей актуальным вопросом педиатрии и детской пульмонологии.
Пневмония у детей
Причины
Этиология пневмонии у детей зависит от возраста и условий инфицирования ребенка. Пневмонии новорожденных обычно связаны с внутриутробным или внутрибольничным инфицированием. Врожденные пневмонии у детей часто вызываются вирусом простого герпеса типов 1 и 2 типов, ветряной оспы, цитомегаловирусом, хламидией. Среди внутригоспитальных патогенов ведущая роль принадлежит стрептококкам группы В, золотистому стафилококку, кишечной палочке, клебсиелле. У недоношенных и доношенных новорожденных велика этиологическая роль вирусов – гриппа, РСВ, парагриппа, кори и др.
У детей первого года жизни преобладающим возбудителем внебольничной пневмонии выступает пневмококк (до 70-80% случаев), реже – гемофильная палочка, моракселла и др. Традиционными патогенами для детей дошкольного возраста служат гемофильная палочка, кишечная палочка, протей, клебсиелла, энтеробактер, синегнойная палочка, золотистый стафилококк. У детей школьного возраста, наряду с типичным воспалением легких, возрастает число атипичных пневмоний, вызванных микоплазменной и хламидийной инфекцией. Факторами, предрасполагающими к развитию пневмонии у детей, служат недоношенность, гипотрофия, иммунодефицит, стресс, охлаждение, хронические очаги инфекции (кариес зубов, гайморит, тонзиллит).
В легкие инфекция проникает преимущественно аэрогенным путем. Внутриутробная инфекция в сочетании с аспирацией околоплодных вод приводят к возникновению внутриутробной пневмонии. Развитие аспирационной пневмонии у детей раннего возраста может происходить вследствие микроаспирации секрета носоглотки, привычной аспирации пищи при срыгиваниях, гастроэзофагеальном рефлюксе, рвоте, дисфагии. Возможно гематогенное распространение патогенов из внелегочных очагов инфекции. Инфицирование госпитальной флорой нередко происходит при проведении ребенку трахеальной аспирации и бронхоальвеолярного лаважа, ингаляции, бронхоскопии, ИВЛ.
«Проводником» бактериальной инфекции обычно выступают вирусы, поражающие слизистую респираторного тракта, нарушающие барьерную функцию эпителия и мукоцилиарный клиренс, увеличивающие продукцию слизи, снижающие местную иммунологическую защиту и облегчающие проникновение возбудителей в терминальные бронхиолы. Там происходит интенсивное размножение микроорганизмов и развитие воспаления, в которое вовлекаются прилегающие участки легочной паренхимы. При кашле инфицированная мокрота забрасывается в крупные бронхи, откуда попадает в другие респираторные бронхиолы, обусловливая образование новых воспалительных очагов.
Организации очага воспаления способствует бронхиальная обструкция и формирование участков гиповентиляции легочной ткани. Вследствие нарушения микроциркуляции, воспалительной инфильтрации и интерстициального отека нарушается перфузия газов, развивается гипоксемия, респираторный ацидоз и гиперкапния, что клинически выражается признаками дыхательной недостаточности.
Классификация
В используемой в клинической практике классификации учитываются условия инфицирования, рентгеноморфологические признаки различных форм пневмонии у детей, тяжесть, длительность, этиология заболевания и т. д.
По условиям, в которых произошло инфицирование ребенка, выделяют внебольничные (домашние), внутрибольничные (госпитальные) и врожденные (внутриутробные) пневмонии у детей. Внебольничная пневмония развивается в домашних условиях, вне лечебного учреждения, главным образом, как осложнение ОРВИ. Внутрибольничной считается пневмония, возникшая спустя 72 часа после госпитализации ребенка и в течение 72 часов после его выписки. Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни.
С учетом рентгеноморфологических признаков пневмония у детей может быть:
- Очаговой (очагово-сливной) – с очагами инфильтрации диаметром 0,5-1 см, расположенными в одном либо нескольких сегментах легкого, иногда – билатерально. Воспаление легочной ткани носит катаральный характер с образованием в просвете альвеол серозного экссудата. При очагово-сливной форме происходит слияние отдельных участков инфильтрации с образованием большого очага, нередко занимающего целую долю.
- Сегментарной – с вовлечением в воспаление целого сегмента легкого и его ателектазом. Сегментарное поражение часто протекает в виде затяжной пневмонии у детей с исходом в легочный фиброз или деформирующий бронхит.
- Крупозной – с гиперергическим воспалением, проходящим стадии прилива, красного опеченения, серого опеченения и разрешения. Воспалительный процесс имеет лобарную или сублобарную локализацию с вовлечением плевры (плевропневмония).
- Интерстициальной – с инфильтрацией и пролиферацией интерстициальной (соединительной) ткани легких очагового или диффузного характера. Интерстициальная пневмония у детей обычно вызывается пневмоцистами, вирусами, грибами.
По тяжести течения различают неосложненные и осложненные формы пневмонии у детей. В последнем случае возможно развитие дыхательной недостаточности, отека легких, плеврита, деструкции легочной паренхимы (абсцесса, гангрены легкого), экстрапульмональных септических очагов, сердечно-сосудистых нарушений и т. д.
Течение пневмонии у детей может быть острым или затяжным. Острая пневмония разрешается в сроки 4-6 недель; при затяжной пневмонии клинико-рентгенологические признаки воспаления сохраняются более 1,5 месяцев. По этиологии выделяются вирусную, бактериальную, грибковую, паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей.
Симптомы пневмонии у детей
Клиника очаговой пневмонии у детей обычно развивается на 5-7-й день ОРВИ. Общеинфекционная симптоматика характеризуется фебрильной температурой тела (>38°С), признаками интоксикации (вялостью, нарушением сна, бледностью кожных покровов, расстройством аппетита; у грудных детей – срыгиваниями и рвотой). Респираторные симптомы пневмонии у ребенка включают кашель (влажный или сухой), одышку, периоральный цианоз; иногда – участие в дыхании вспомогательной мускулатуры, втяжение межреберий. Течение очагово-сливной пневмония у детей всегда более тяжелое; нередко с дыхательной недостаточностью, токсическим синдромом, развитием плеврита или деструкции легочной ткани.
Сегментарные пневмонии у детей протекают с лихорадкой, интоксикацией и дыхательной недостаточностью различной степени выраженности. Процесс восстановления может затягиваться до 2-3 месяцев. В дальнейшем на месте воспаления может формироваться сегментарный фиброателектаз или бронхоэктазы.
Клиника крупозной пневмонии у детей отличается бурным началом, высокой лихорадкой с ознобами, болью при кашле и дыхании в грудной клетке, откашливанием «ржавой» мокроты, выраженной дыхательной недостаточностью. Нередко при пневмонии у детей развивается абдоминальный синдром с рвотой, болями в животе с симптомами раздражения брюшины.
Интерстициальная пневмония у детей характеризуется преобладанием симптомов нарастающей дыхательной недостаточности: одышки, цианоза, мучительного кашля со скудной мокротой, ослабления дыхания; нередко – признаками правожелудочковой сердечной недостаточности.
В числе осложнений пневмонии, встречающихся у детей, – инфекционно-токсический шок, абсцессы легочной ткани, плеврит, эмпиема плевры, пневмоторакс, сердечно-сосудистая недостаточность, респираторный дистресс-синдром, полиорганная недостаточность, ДВС-синдром.
Диагностика
Основу клинической диагностики пневмонии у детей составляет общая симптоматика, аускультативные изменения в легких и рентгенологические данные. При физикальном обследовании ребенка определяется укорочение перкуторного звука, ослабление дыхания, мелкопузырчатые или крепитирующие хрипы. «Золотым стандартом» выявления пневмонии у детей остается рентгенография легких, позволяющая обнаружить инфильтративные или интерстициальные воспалительные изменения.
Этиологическая диагностика включает вирусологические и бактериологические исследования слизи из носа и зева, бакпосев мокроты; ИФА и ПЦР-методы выявления внутриклеточных возбудителей.
Гемограмма отражает изменения воспалительного характера (нейтрофильный лейкоцитоз, увеличение СОЭ). Детям с тяжелой пневмонией необходимо проводить исследование биохимических показателей крови (печеночных ферментов, электролитов, креатинина и мочевины, КОС), пульсоксиметрию.
Пневмонию у детей необходимо отличать от ОРВИ, острого бронхита, бронхиолита, туберкулеза, муковисцидоза. В типичных случаях диагностика пневмонии у детей проводится участковым педиатром; в сомнительных ситуациях ребенку требуется консультация детского пульмонолога или фтизиатра, проведение КТ легких, фибробронхоскопии и др.
Лечение пневмонии у детей
Основаниями для госпитализации ребенка, заболевшего пневмонией, являются: возраст до 3-х лет, вовлечение в воспаление двух и более долей легких, тяжелая дыхательная недостаточность, плеврит, тяжелые энцефалопатии, гипотрофия, врожденные пороки сердца и сосудов, хроническая патология легких (бронхиальная астма, бронхолегочная дисплазия и др.), почек (гломерулонефрит, пиелонефрит), состояния иммунодефицита. В лихорадочном периоде ребенку показан постельный режим, рациональное питание и питьевая нагрузка.
Основным методом лечения пневмонии у детей является эмпирическая, а затем этиотропная антибактериальная терапия, для которой могут использоваться бета-лактамы (амоксициллин+клавулановая кислота и др.), цефалоспорины (цефуроксим, цефамандол), макролиды (мидекамицин, азитромицин, кларитромицин), фторхинолоны (ципрофлоксацин, офлоксацин), имипенемы (имипенем) и др. При неэффективности терапии в течение 36-48 часов стартовый антибиотик заменяют на препарат из другой группы.
Симптоматическая и патогенетическая терапия пневмонии у детей включает назначение препаратов жаропонижающего, муколитического, бронхолитического, антигистаминного действия. После стихания лихорадки показано физиолечение: СВЧ, индуктотермия, электрофорез, ингаляции, массаж грудной клетки, перкуторный массаж, ЛФК.
Прогноз и профилактика
При своевременном распознавании и лечении исход пневмонии у детей благоприятный. Неблагоприятный прогноз имеют пневмонии, вызванные высоковирулентной флорой, осложненные гнойно-деструктивными процессами; протекающие на фоне тяжелых соматических заболеваний, иммунодефицитных состояний. Затяжное течение пневмонии у детей раннего возраста чревато формированием хронических бронхолегочных заболеваний.
Профилактика пневмонии у детей заключается в организации хорошего ухода за ребенком, его закаливании, предупреждении ОРВИ, лечении ЛОР-патологии, вакцинации против гриппа, пневмококковой инфекции, гемофильной инфекции. Все дети, переболевшие пневмонией, подлежат диспансерному учету у педиатра в течение 1 года с проведением контрольной рентгенографии грудной клетки, ОАК, осмотра ребенка детским пульмонологом, детским аллергологом-иммунологом и детским отоларингологом.
Бронхит у детей: причины, симптомы и средства правовой защиты
Идите по телефону:
Это может начаться с простуды и длиться неделю или две. Но иногда это может закончиться воспалением бронхов и привести к бронхиту, который длится дольше.
Бронхит – распространенная инфекция у детей и младенцев, и ее можно вылечить дома с определенной осторожностью, хотя в некоторых случаях может потребоваться госпитализация. Итак, является ли бронхит серьезным заболеванием, о котором вам следует беспокоиться?
MomJunction расскажет вам о бронхите, его причинах и вариантах лечения бронхита у детей.
Что такое бронхит?
Бронхит – это инфекция легких, вызывающая воспаление слизистой оболочки бронхов. Бронхи пропускают воздух из легких и в легкие. Бронхит может быть острым или хроническим, при этом острый бронхит длится от двух до трех недель, а хронический бронхит длится не менее четырех недель и более.
Бронхит против бронхиолита:
Бронхит часто путают с другим заболеванием, называемым бронхиолитом (1). Бронхит поражает бронхи, в то время как бронхиолит – это специфическое заболевание, которое поражает более мелкие дыхательные пути, которые отходят от бронхов.
- В то время как бронхит вызывает постоянный кашель и образование слизи, которая блокирует более крупные дыхательные пути, проходящие в и из меньших дыхательных путей и альвеол легких, вызывает воспаление узких дыхательных путей, затрудняющее дыхание.
- Бронхиолит обычно вызывается вирусами, из которых респираторно-синцитиальный вирус является одним из наиболее серьезных. Однако причиной этого может быть ряд вирусов, например аденовирус и риновирус (2).
- Бронхит вызывается различными респираторными инфекциями и обычно возникает после перенесенного у ребенка приступа гриппа или простуды.
Далее мы посмотрим, что вызывает бронхит.
[Прочтите: Вирусная инфекция у детей ]
Причины бронхита у детей?
Часто бронхит развивается при распространении вируса простуды или гриппа в бронхи. У детей острый бронхит обычно является результатом вирусной инфекции, такой как простуда или грипп. Иногда бронхит развивается из-за бактериальных инфекций и аллергенов, таких как дым, пыльца и пыль.
Поскольку грипп и простуда заразны, дети также могут заразиться от кого-то, кто уже болен.Другими факторами, повышающими риск развития бронхита у детей, являются (3):
- Ослабленная иммунная система
- Проживание с людьми, которые курят сигареты или рядом с ними
- Загрязнители воздуха, такие как автомобильный дым, химический дым и ядовитые газы с заводов
- Аллергия
- Астма
- Хронический синусит
- Аденоиды и увеличенные миндалины
Поскольку бронхит возникает после гриппа или простуды, заболевание часто диагностируется неправильно.Чтобы этого избежать, вы должны следить за симптомами, которые обсуждаются далее.
Вернуться к началу
[Читать: Астма у детей ]
Признаки и симптомы бронхита у детей
У ребенка с бронхитом могут наблюдаться следующие симптомы.
- Сухой или влажный (наполненный слизью) кашель, который может вызывать желтую, зеленую или белую мокроту
- Заложенность груди, в некоторых случаях боль в груди
- Озноб
- Рвота или рвота
- Обычно насморк перед кашлем
- Свистящее дыхание
- Боль в горле
- Легкая лихорадка
В некоторых случаях у ребенка может также возникнуть одышка.Обратитесь к врачу, если:
- Симптомы длятся более трех недель
- Ребенок плохо спит
- Слизь может быть окрашена кровью
- Температура тела выше 100 ° F (39 градусов Цельсия)
- Обесцвечена слизь
- У ребенка одышка
Правильная диагностика бронхита имеет решающее значение для правильного лечения ребенка.
Вернуться к началу
[Читать: Свистящее дыхание у детей ]
Диагностика бронхита у детей
Диагностика обычно включает тщательное физическое обследование и вопросы о симптомах.Врач захочет узнать, как долго у ребенка наблюдаются симптомы и цвет слизи. Врач также проверит дыхание ребенка на предмет каких-либо признаков хрипов или нарушений. В некоторых случаях врач может порекомендовать несколько диагностических тестов, упомянутых здесь:
- Рентген грудной клетки для проверки признаков пневмонии
- Тест функции легких для проверки на астму или другие причины нарушения функции легких
- Тест для проверки уровня кислорода в крови, а также другие анализы крови
- Диагностические тесты на слизь, пытающиеся идентифицировать возбудитель.
- Иногда клиническая картина может потребовать проведения анализов на признаки коклюша, также известного как коклюш
На основании диагноза врач назначит лекарства и лечение острого или хронического бронхита.
Вернуться к началу
Лечение бронхита для детей
Обычно острый бронхит проходит сам по себе в течение двух-трех недель. Если бронхит вызван бактериальной инфекцией, врач может назначить антибиотики.Если у ребенка астма или аллергия, врач может также порекомендовать использовать ингалятор. Обычно лечение бронхита у детей включает:
- Ибупрофен при любом дискомфорте или лихорадке. При необходимости также может быть назначен ацетаминофен
- Сироп от кашля, если ребенку больше четырех лет
- Легочная реабилитация может потребоваться, если у ребенка хронический бронхит
Однако тяжелый бронхит может вызвать такие осложнения, как :
- Посинение кожи или губ, называемое цианозом, возникает из-за недостатка кислорода в крови.Низкий уровень кислорода может привести к дыхательной недостаточности, если не принять меры немедленно.
- Апноэ, то есть остановка дыхания, которая обычно возникает у недоношенных детей.
В таких случаях ребенку потребуется госпитализация и постоянная медицинская помощь до исчезновения симптомов. Помимо вариантов лечения, назначенных врачом, соблюдение плана домашнего ухода также может помочь вылечить бронхит быстрее.
Вернуться к началу
[Читать: Ибупрофен для детей ]
Советы по уходу на дому при бронхите
Лекарства и любые другие варианты лечения, такие как терапия, будут эффективны, если вы будете следовать этим советам по уходу на дому для облегчения симптомов бронхита (4).
- Дайте ребенку как можно больше отдыхать и держите его подальше от пыли, холода и дыма. Это облегчит общее ощущение нездоровья.
- Давайте ребенку много воды – не менее семи-восьми стаканов воды – каждый день.
- Держите в детской комнате увлажнитель с прохладным туманом.
- Используйте солевые капли для носа, чтобы облегчить заложенность в груди. Но перед этим посоветуйтесь с врачом.
- Позвольте ребенку сидеть или спать в вертикальном положении, чтобы облегчить любые проблемы с дыханием.
Домашний уход в сочетании с некоторыми натуральными средствами может помочь облегчить симптомы бронхита. Далее мы рассмотрим несколько домашних средств, которые вы можете попробовать от бронхита у детей.
Природные домашние средства от бронхита
Эти домашние средства облегчают дискомфорт, но не излечивают его. Посоветуйтесь со своим врачом, прежде чем пробовать эти домашние средства от бронхита для вашего ребенка.
- Имбирь , отличное натуральное средство от простуды, также может помочь при бронхите.Вы можете приготовить травяной имбирный чай, отварив молотый имбирь в воде в течение 15 минут. Добавьте немного меда и дайте ребенку.
- Чеснок обладает противовирусными свойствами, что делает его хорошим средством для борьбы с вирусом, поражающим бронхи. Чеснок очистить и мелко нарезать, отварить в стакане молока. Дайте ребенку перед сном.
- Куркума – это естественное противовоспалительное средство, которое может минимизировать отек бронхов, а также выводить излишки слизи.Добавьте одну чайную ложку куркумы в стакан молока и вскипятите. Давайте ребенку два-три раза в день для лучших результатов.
- Паровая терапия с использованием эвкалиптового масла может помочь уменьшить заложенность носа и груди.
- Полоскание горла соленой водой также может уменьшить заложенность жидкости, выводя слизь наружу и очищая дыхательные пути.
- Кашель – один из самых неприятных симптомов бронхита. Мед – одно из лучших растительных средств от кашля и боли в горле.Добавьте мед и щепотку лимона в теплую воду и давайте ее пить ребенку два раза в день.
- Сырой лук может помочь растворить слизь и мокроту, затрудняющую дыхание. Добавьте в пищу сырой лук или дайте ребенку утром чайную ложку сока сырого лука, если он может ее выпить.
Эти средства можно попробовать, даже если ребенок болеет гриппом или простудой, чтобы предотвратить распространение инфекции на бронхи. Хотя вы не можете полностью остановить развитие бронхита у ребенка, вы можете свести к минимуму его шансы на инфекцию, соблюдая несколько мер предосторожности.
Вернуться к началу
[Прочитать: Домашние средства от детского кашля ]
Профилактика бронхита у детей
У ребенка может развиться бронхит по ряду причин, что затрудняет его полную профилактику. Однако эти советы могут минимизировать риск.
- Избегайте общения с людьми, которые могут болеть простудой или вирусной инфекцией, например гриппом.
- Не используйте совместно миски для еды или стаканы.
- Всегда следите за тем, чтобы ребенок мыл руки перед едой или прикосновением к еде.
- Всегда прикрывайте чихание или кашель носовым платком или салфеткой.
- Очистите и продезинфицируйте поверхности вокруг ребенка, чтобы предотвратить распространение инфекции.
Вернуться к началу
Бронхит можно вылечить, если он обнаружен на ранней стадии. Убедитесь, что вы лечите ребенка от гриппа или простуды раньше, так как это может предотвратить распространение вируса в бронхи. Хотя специальных прививок от бронхита не существует, ежегодная прививка от гриппа может минимизировать риск заражения.
Есть ли у вас какие-либо советы или предложения по уходу на дому по лечению и профилактике бронхита у детей? Сообщите нам об этом в разделе комментариев.
Рекомендуемые статьи:
Пневмония Вопросы NCLEX
Это викторина, которая содержит обзорных вопросов NCLEX о пневмонии . Пневмония развивается, когда нижние дыхательные пути инфицированы бактериями, вирусом или грибком. Инфекция вызывает воспаление и закупорку альеволярных мешочков, что вызывает гипоксемию.
В предыдущей серии обзоров NCLEX я рассказал о других респираторных заболеваниях, поэтому обязательно ознакомьтесь с этими обзорами.
Как медсестра, важно знать, как ухаживать за пациентом с пневмонией. Кроме того, медсестра должна знать причины, факторы риска и методы лечения пневмонии.
Экзамен NCLEX любит задавать вопросы об образовании пациентов, основных признаках и симптомах, а также о различных типах пневмонии.
Эта викторина проверит вас:
- Типы пневмонии
- Признаки и симптомы пневмонии
- Медицинское вмешательство
- Лекарства, применяемые при пневмонии
- Обучение пациентов
(ПРИМЕЧАНИЕ. Когда вы нажмете «Отправить», эта же страница обновится.Прокрутите вниз, чтобы увидеть свои результаты.)
Лекция по пневмонии
Пневмония NCLEX Вопросы
1. У больного легкие симптомы пневмонии. Врач ставит пациенту диагноз «ходячая пневмония». Из ваших медицинских знаний вы знаете, что этот тип пневмонии вызывается инфекционным агентом?
А. Грибы
B. Streptococcus pneumoniae
C. Mycoplasma pneumoniae
Д.Грипп
2. Больной поступил в реанимацию 48 часов назад для лечения огнестрельного ранения. У пациента недавно появился продуктивный кашель и поднялась температура до 104,3 ° F. Пациент дышит самостоятельно и не требует ИВЛ. При оценке отмечаете грубые потрескивания в правой нижней доле. На рентгенограмме грудной клетки видны инфильтраты с уплотнением в правой нижней доле. Исходя из этого конкретного сценария пациента, какой тип пневмонии известен?
А.Аспирационная пневмония
Б. Вентилятор перенесенной пневмонии
C. Госпитальная пневмония
D. Внебольничная пневмония
3. Какие из следующих пациентов НАИБОЛЕЕ подвержены риску развития пневмонии? Выберите все, что применимо:
A. Женщина 53 лет, восстанавливающаяся после операции на брюшной полости.
B. Пациент 69 лет, недавно получивший пневмококковую конъюгированную вакцину.
C. Мужчина 42 лет с ХОБЛ постоянно получает кислород через носовую канюлю.
D. 8-месячный ребенок с инфекцией RSV (респираторно-синцитиальный вирус).
4. Вы лечите пациента с пневмонией. Пациент только начал лечение от пневмонии и все еще страдает гипоксемией. Вы знаете, что респираторный ацидоз очень часто встречается у больных пневмонией. Какие газы артериальной крови ниже представляют собой НЕ компенсированный респираторный ацидоз?
A. pH 7,29, PaCO2 55, HCO3 23, PO2 85
B. pH 7,48, PaCO2 35, HCO3 22, PO2 85
С.pH 7,20, PaCO2 20, HCO3 28, PO2 85
D. pH 7,55, PaCO 63, HCO3 19, PO2 85
5. Какие из следующих признаков и симптомов являются типичными для пневмонии? Выберите все, что применимо:
А. Стридор
Б. Грубый хруст
C. Насыщение кислородом менее 90%
D. Непродуктивный тянущий кашель
E. Повышенные лейкоциты
F. Низкое PCO2 менее 35
Г. Тахипноэ
6. Вы обучаете пациента с пневмонией глубоко дышать с помощью стимулирующего спирометра.Что из перечисленного является правильным способом использования этого устройства?
A. Поощряйте пациента использовать его два раза в день.
B. Пациент быстро выдыхает через устройство, а затем кашляет.
C. Пациент медленно вдыхает из устройства, пока не теряет способность, а затем задерживает дыхание на 6 секунд и выдыхает.
D. Пациент 10 раз быстро вдыхает из устройства, а затем выдыхает в течение 6 секунд.
7. В ваше отделение поступил пациент 72 лет с диагнозом двусторонняя пневмония нижних долей.У пациента в анамнезе систолическая сердечная недостаточность и артрит. При оценке вы отмечаете, что у пациента частота дыхания 21, сатурация кислорода 93% на носовой канюле объемом 2 л, он внимателен и ориентирован, а также имеет продуктивный кашель с зеленой / желтоватой мокротой. Какое из следующих медицинских вмешательств вы предложите этому пациенту на основании результатов вашей оценки и диагноза пациента? Выберите все, что применимо:
A. Всегда держите изголовье кровати под углом менее 30 градусов.
Б.Соберите посев мокроты.
C. Поощряйте 3 л жидкости в день, чтобы секреция оставалась жидкой.
D. Поощрять стимулирующее использование спирометров
E. Проводить обучение по поводу ежегодного получения вакцины Pneumovax.
8. Вы проводите обучение по выписке для пациента, госпитализированного с пневмонией. Вы обсуждаете меры, которые пациент может предпринять для предотвращения пневмонии. Какое из следующих утверждений пациента указывает на то, что он НЕ понял ваш учебный материал?
А.«Я буду использовать дезинфицирующее средство для рук регулярно, пока нахожусь в общественных местах».
B. «Важно, чтобы я не получала вакцину от пневмовакса, поскольку у меня уже есть иммунитет к пневмонии».
C. «Я постараюсь избегать скопления людей в разгар сезона гриппа».
D. «Важно, чтобы я пытался бросить курить».
9. Больной поступил с пневмонией. Посев мокроты показывает, что пациент инфицирован грамположительной бактерией. У пациента аллергия на пенициллин. Какое лекарство, скорее всего, будет прописано пациенту?
А.Макролид
B. Цефалоспорины
С. Пенциллин G
Д. Тамифлю
10. Больной 25 лет с пневмонией назначен Доксициклин. Какой вопрос важно задать пациенту перед приемом этого лекарства?
A. «Вы принимаете противозачаточные таблетки?»
B. «У вас аллергия на пенициллин?»
C. «У вас аллергия на яйца?»
D. «У вас был диабет в анамнезе?»
11. Выбрать все лекарства узкого спектра действия, используемые для лечения пневмонии?
А.Макролиды
Б. Тамифлю
C. Фторхинолоны
D. Пенициллины
12. Больной поступил с разрывом ахиллова сухожилия. Пациент недавно лечился антибиотиками от пневмонии. Какие из перечисленных ниже лекарств могут вызвать этот неблагоприятный эффект?
А. Пенициллин
B. Фторхинолоны
C. Тетрациклины
D. Макролиды
13. Пациент выписан домой на доксицилине для лечения пневмонии.Какое утверждение пациента указывает на то, что он понял ваш учебный материал?
A. «Я буду пользоваться солнцезащитным кремом на улице».
B. «Я буду избегать зеленых листовых овощей, принимая это лекарство».
C. «Я буду регулярно контролировать уровень глюкозы в крови из-за побочных эффектов гипогликемии».
D. «Я приму это лекарство, запивая полным стаканом молока».
14. Вы собираетесь вешать пакет с ванкомицином для внутривенного введения пациенту с тяжелой пневмонией.Какое заявление пациента заставляет вас взять пакет с ванкомицином и немедленно уведомить врача?
A. «Я вижу желтые ореолы вокруг света».
Б. «У меня во рту металлический привкус».
C. «У меня болит голова».
D. «У меня в ушах постоянно звенит».
Ключ ответа:
1. C
2. C
3. A, C, D
4. A
5. B, C, E, G
6. C
7. B, D, E
8. B
9. A
10. A
11. A, D
12. B
13.А
14. D
Больше викторин NCLEX
Не забудьте рассказать об этой викторине своим друзьям, поделившись ею в Facebook, Twitter и других социальных сетях. Вы также можете пройти более увлекательные медсестринские викторины.
* Заявление об ограничении ответственности: хотя мы делаем все возможное, чтобы предоставить учащимся точные и углубленные учебные викторины, этот тест / тест предназначен только для образовательных и развлекательных целей. Пожалуйста, обратитесь к последним обзорным книгам NCLEX для получения последних обновлений в области ухода за больными. Авторские права на эту викторину принадлежат RegisteredNurseRn.com. Пожалуйста, не копируйте этот тест напрямую; однако, пожалуйста, поделитесь ссылкой на эту страницу со студентами, друзьями и другими людьми.
Информация о здоровье детей: пневмония
Пневмония – это инфекция одного или обоих легких, иногда ее называют инфекцией грудной клетки. Пневмония у детей может быть вызвана вирусами или бактериями.
Из-за инфекции небольшие дыхательные пути в легких опухают и выделяют больше слизи (липкой жидкости). Слизь блокирует дыхательные пути и снижает количество кислорода, который может попасть в организм.
Пневмония часто возникает после другой респираторной инфекции, например, простуды. Иногда могут быть осложнения, связанные с пневмонией, но это нечасто, и ваш врач будет наблюдать за вашим ребенком на предмет их возникновения.
Признаки и симптомы пневмонии
Признаки и симптомы пневмонии различаются в зависимости от возраста вашего ребенка и причины пневмонии. У детей часто бывает одно или несколько из следующего:
- высокая температура
- быстрое и / или затрудненное дыхание – дыхание вашего ребенка станет тяжелым, и вы можете увидеть, как ребра или кожа под шеей «втягиваются», или ноздри раздуваются, когда он дышит; младенцы могут кивать головой при дыхании.
- кашель
- раздражительность или более сильная усталость, чем обычно
- боль в груди, особенно при кашле
- боли в животе (животе) или боли.
Когда обращаться к врачу
Вам следует обратиться к терапевту, если вы считаете, что у вашего ребенка пневмония. Обычно вашему ребенку не нужны никакие анализы, но иногда терапевт назначает анализ крови или рентген, чтобы диагностировать пневмонию.
Лечение пневмонии
Бактериальная пневмония
Если пневмония вашего ребенка вызвана бактериями, ему пропишут антибиотики. В легких случаях бактериальной пневмонии это лекарство можно принимать внутрь дома. У детей с бактериальной пневмонией обычно улучшение наблюдается в течение 48 часов после начала приема антибиотиков.Очень важно пройти весь курс антибиотиков, даже если ваш ребенок выглядит намного лучше. лечение будет продолжаться от 3 до 7 дней. Ваш ребенок может продолжать кашлять в течение трех недель после лечения, но это не повод для беспокойства, если ему станет лучше.
Дети, которые очень плохо себя чувствуют из-за бактериальной пневмонии, могут быть госпитализированы для введения антибиотиков непосредственно в вену через капельницу (внутривенная или внутривенная терапия). Некоторым детям также может потребоваться кислород или дополнительная жидкость.
Вирусная пневмония
Вирусная пневмония обычно не столь серьезна, как бактериальная пневмония. Однако восстановление может быть медленнее и может занять до четырех недель. Антибиотики не лечат вирусы и не назначаются при вирусной пневмонии.
Уход в домашних условиях
После того, как врач поставит вашему ребенку диагноз пневмонии легкой степени, вы обычно можете ухаживать за ним дома.
- Вашему ребенку нужно будет много отдыхать.
- Очень важно часто давать ребенку жидкости, чтобы предотвратить обезвоживание.Пейте воду небольшими глотками и чаще предлагайте грудное молоко или смесь.
- Большинство детей отказываются от еды при пневмонии. Это не проблема, если они пьют жидкость.
- Следуйте инструкциям врача по назначению антибиотиков, если они были прописаны.
- Для детей старшего возраста может быть удобнее спать на паре подушек, а не лежать полностью горизонтально.
- Если у вашего ребенка боли в груди или жар, и он чувствует себя плохо, ему может потребоваться обезболивающее, например парацетамол или ибупрофен.Не давайте ибупрофен детям младше трех месяцев или детям с обезвоживанием. Никогда не давайте аспирин детям. См. Наш информационный бюллетень: Обезболивание для детей.
- Не давайте лекарства от кашля. Детям с пневмонией не помогают.
- Не позволяйте никому курить дома или рядом с ребенком.
- Ваш врач скажет вам, нужно ли вам вернуться для проверки выздоровления вашего ребенка.
Вам следует вернуться к терапевту, если у вашего ребенка пневмония, и:
- их дыхание затрудняется, или они начинают кряхтеть во время дыхания
- они становятся более сонными или сонными, или их трудно просыпать
- они начинают рвать и не могут пить много
- вы беспокоитесь о своем ребенке сейчас на любом этапе болезни или у вас есть другие вопросы.
Ключевые моменты, которые следует запомнить
- Вам следует отвести ребенка к терапевту, если вы считаете, что у него пневмония.
- Если у вашего ребенка пневмония, ему нужно будет отдыхать и часто пить небольшое количество жидкости, чтобы предотвратить обезвоживание.
- Вашему ребенку очень важно пройти полный курс лечения антибиотиками, если они были прописаны.
- Лекарства от кашля не помогают детям с пневмонией.
Дополнительная информация
Общие вопросы, которые задают нашим врачам
Как я могу предотвратить заражение ребенка пневмонией?
Держите вашего ребенка в курсе дел с помощью иммунизации и ежегодных прививок от гриппа.Лучший способ избежать пневмонии – избежать респираторных инфекций. Учите ребенка не делиться едой, напитками и столовыми приборами с другими детьми. Это может быть затруднительно для детей младшего возраста, особенно тех, кто находится в детском саду или в детских садах, поскольку они часто кладут в рот общие игрушки.