Лейкоциты в крови у детей 6 лет норма: причины, пониженный показатель, низкий уровень ниже нормы
причины, пониженный показатель, низкий уровень ниже нормы
Показатели анализа крови детей очень важны, так как позволяют оценить, здоров ли ребенок или у него есть какое-либо заболевание, требующее медицинской помощи. Одним из важнейших показателей выступает количество лейкоцитов. В зависимости от разных патологий и внешних факторов это количество может меняться. В каких случаях определяют лейкоциты ниже нормы и опасно ли это для здоровья ребенка?
Какое количество считают пониженным
Лейкоцитами называются белые кровяные клетки, защищающие организм от разных неблагоприятных факторов, например, инфекций.
Лейкопению диагностируют при снижении показателя более чем на 2 х 109/л от возрастной нормы.
Причины лейкопении
Снижение числа белых клеток крови бывает обусловлено:
- Нехваткой веществ, которые требуются для образования таких кровяных клеток. К таким веществам относят витамины группы В, аскорбиновую кислоту, железо, цинк, селен, белки, йод и многие другие соединения. При их недостаточном поступлении у ребенка также будет снижаться число эритроцитов и количество гемоглобина.
- Разрушением белых кровяных клеток, которое могут вызвать бактериальные инфекции, лекарственные препараты, токсины и многие другие факторы.
- Иммунным ответом на вирусную инфекцию, при котором лейкоциты перемещаются в пораженные вирусом ткани, а в кровотоке их становится меньше, хотя в целом число лейкоцитов в организме не понижается.
- Нарушением функции костного мозга. Выработка в нем лейкоцитов может угнетаться некоторыми генетическими болезнями, опухолевым процессом, ядами, ионизирующим облучением, химиотерапией и аутоиммунными процессами.
Советуем посмотреть познавательное видео, в котором освещается проблема пониженного уровня лейкоцитов у детей:
Лейкопения наблюдается:
- При вирусных инфекциях, например, ветряной оспе, мононуклеозе или краснухе.
 Пониженный показатель при таких болезнях отмечают и некоторое время после выздоровления.
Пониженный показатель при таких болезнях отмечают и некоторое время после выздоровления. - При гиповитаминозе, а также при недостаточном питании (голодании).
- При пониженном артериальном давлении.
- При апластической анемии.
- При гнойных инфекциях и септическом поражении.
- В последних стадиях опухолей, а также при остром лейкозе.
- При системных заболеваниях. Лейкопению отмечают при ревматоидном артрите, а также при волчанке.
- После лечения цитостатическими препаратами, которые наиболее часто назначают при опухолях. Также снижение лейкоцитов провоцирует применение стероидов, антибиотиков, противовоспалительных, противосудорожных средств и некоторых других лекарств.
- После воздействия радиационного излучения. Такие лучи угнетают выработку лейкоцитов, поэтому их снижение будет при радиотерапии или лучевой болезни.

- При выраженной аллергии (анафилактическом шоке).
- При эндокринных болезнях, например, при поражениях щитовидной железы (гипотиреозе) или при сахарном диабете.
- При гиперфункции селезенки, в результате чего кровяные клетки разрушаются в большем количестве.
Изменения лейкоцитарной формулы
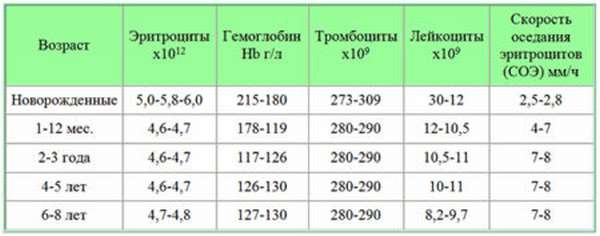
Наиболее частые причины понижения числа отдельных форм лейкоцитов представлены в таблице:Оценка лейкоформулы и ее изменений помогает в диагностике разных болезней. Например, лейкоциты и нейтрофилы понижены у ребенка при ветряной оспе, а лейкоциты и лимфоциты снижаются при иммунодефиците или туберкулезе.
Симптомы
Сам по себе низкий уровень лейкоцитов является бессимптомным состоянием, однако понижение числа таких клеток крови сказывается на иммунитете ребенка, поэтому родители отметят более частые вирусные инфекции. Если пониженные лейкоциты выступают одним из симптомов болезни, то у ребенка может быть лихорадка, озноб, тахикардия, озноб, головокружения, слабость, головные боли, увеличенные лимфоузлы и другие симптомы.
Что делать
Если лейкопению обнаружили у ребенка во время планового обследования, нужно обратиться с результатами анализа к врачу и пройти более детальное обследование.
Если дополнительные обследования подтвердили какое-либо заболевание, врач назначит требуемое медикаментозное лечение.
Как только основная болезнь будет вылечена и ребенок пойдет на поправку, в течение нескольких недель число лейкоцитов восстановится.
Родителям следует знать, что сниженные лейкоциты являются фактором риска для «присоединения» инфекции, поэтому им следует уделить внимание таким нюансам:
- Всю еду для ребенка следует подвергать тщательной термической обработке, а овощи и фрукты – мыть, после чего очищать.

- Не давайте ребенку некипяченую воду или сырое молоко.
- Фермерскую продукцию временно отмените и покупайте для ребенка молочные продукты в заводских упаковках.
- Направляясь в общественные места, надевайте ребенку защитную маску.
- Исключите контакты с болеющими людьми. Если мама или другой близкий родственник заболеет ОРВИ, то они должны носить маску, чтобы не представлять опасность для ребенка с лейкопенией.
Подробнее о клиническом анализе крове смотрите в передаче доктора Комаровского.
причины, норма, как повысить уровень
 Пониженные лейкоциты в крови у ребенка – лейкопения. Может быть относительная или абсолютная лейкопения. Относительная лейкопения характеризуется снижением некоторых типов кровяных телец по отношению к прочим компонентам крови, абсолютная – снижением общей массы кровяных телец. Стойкое понижение уровня лейкоцитов практически всегда свидетельствует о патологии.
Пониженные лейкоциты в крови у ребенка – лейкопения. Может быть относительная или абсолютная лейкопения. Относительная лейкопения характеризуется снижением некоторых типов кровяных телец по отношению к прочим компонентам крови, абсолютная – снижением общей массы кровяных телец. Стойкое понижение уровня лейкоцитов практически всегда свидетельствует о патологии.Понижены лейкоциты в крови – о чем это говорит?
Чаще встречается относительная лейкопения, когда нарушается баланс разных видов лейкоцитов: процентное содержание одних видов уменьшается за счет увеличения других.
Пониженные лейкоциты в крови у ребенка требуют обязательной коррекции
Клиницисты выделяют следующие причины:
- Аутоиммунные заболевания. При аномальной работе иммунной системы происходит обратная реакция – иммунитет уничтожает клетки собственного организма, пропуская патогены – провокаторы воспалительного процесса. К таким заболеваниям относят красную системную волчанку, ревматоидный артрит, склеродермию.
- Заболевания щитовидной железы. Сбой в функционировании эндокринной системы способствует снижению лейкоцитов. При стойкой лейкопении обязательно проводят обследование на предмет сахарного диабета, гипотериоза, парагипертиреоза.
- Медикаментозное лечение. Длительный прием некоторых медикаментозных средств вызывает снижение лейкоцитов. Среди препаратов выделяют барбитураты, антипаркинсонические антибактериальные средства, сульфаниламиды, спазмолитики. Симптомами токсического воздействия препаратов являются тошнота, рвота, разжижение и обесцвечивание стула.
- Снижение уровня витамина В. Нарушение синтеза витамина В в детском организме влечет нарушение формирования новых белых кровяных телец. Профилактикой авитаминоза у детей являются коррекция рациона, введение синтетических витаминных комплексов.
- Болезнь Костмана. Врожденная патология, которая заключается с стойком снижении всех компонентов крови из группы лейкоцитов наряду с одновременным ростом других клеток, которые выполняют иммунную функцию.
 Синдром Костмана характеризуется хроническими инфекциями кожи, слизистых, внутренних органов. Прогноз неблагоприятный.
Синдром Костмана характеризуется хроническими инфекциями кожи, слизистых, внутренних органов. Прогноз неблагоприятный. - Циклическая нейтропения. Заболевание сопровождается обострениями и ремиссией, характеризуется снижением нейтрофилов и снижением иммунного ответа. На фоне патологии организм плохо справляется с защитной функцией, подвержен частым респираторным или кишечным инфекциям.
Провоцировать развитие стойкой лейкопении могут наследственный фактор, онкология, ВИЧ. Патологическое состояние нередко носит вторичный характер – становится следствием основного заболевания. При диагностике стойкого снижения лейкоцитов проводят расширенное обследование.
Показатели нормы
Уровень лейкоцитов в крови у детей младенческого и дошкольного возраста немного выше физиологической нормы у взрослых ввиду несовершенства иммунной системы. Существуют следующие показатели нормального уровня лейкоцитов у детей по возрасту:
- новорожденные младенцы – 10-30×109 л;
- от 1 до 6 месяцев – 8-21×109 л;
- от 1 до 2 лет – 7–15×109 л;
- 3–4 года – 5–12×109 л;
- 5–7 лет – 5–10×109 л.
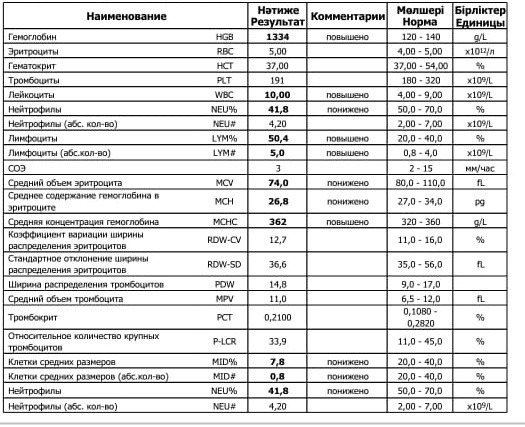
Норма должна соответствовать возрасту ребенка, попадать в пределы референсных значений.
Причины лейкопении обусловлены аутоиммунными заболеваниями, врожденными патологиями, генетическими нарушениями
Расшифровка подразумевает оценку концентрации всех клеток крови в соответствии с возрастом ребенка, его жизненным и клиническим анамнезом. Для анализа подходит венозная кровь. Исследование проводят натощак.
При получении результата с низким уровнем лейкоцитов следует пересдать кровь спустя 2–4 недели. Обязательно оценивают состав крови комплексно. Дополнительно проводят забор мочи, каловых масс для проведения дифференциальной диагностики.
Как повысить?
Истинная лейкопения – область исследования врача-гематолога, педиатра, невропатолога, инфекциониста и генетика. На основании данных анализа и других полученных исследований назначается тактика ведения ребенка. Осложненное течение лейкопении требует медикаментозной терапии. Схема лечения заключается в назначении следующих препаратов:
Схема лечения заключается в назначении следующих препаратов:
- рекомбинантные препараты на основе интерферона;
- интерлейкины для стимуляции иммунитета;
- колониестимулирующие средства при аутоиммунных заболеваниях;
- иммуностимулирующие препараты на растительной основе для длительного применения.
Основное лечение зависит от первопричины патологического процесса. Если причиной является гипотериоз, обязательно назначается гормональная заместительная терапия препаратами на основе левотироксина натрия, если сахарный диабет – контролирующие сахар препараты.
При положительном ВИЧ-статусе назначается пожизненная антиретровирусная терапия. Анализ крови повторяют по ходу лечения для оценки динамики состояния ребенка. На фоне длительного адекватного лечения вирусная нагрузка на организм снижается, а иммунный статус ребенка восстанавливается.
Воспалительные и инфекционные осложнения требуют антибиотикотерапии. Низкое содержание лейкоцитов может носить транзиторный характер. В таком случае состав крови восстанавливается после устранения основной причины.
В таком случае состав крови восстанавливается после устранения основной причины.
Лечение в домашних условиях
Вне зависимости от причин лейкопении нетрадиционные методы лечения носят вспомогательный характер. Популярными способами повышения уровня лейкоцитов в крови являются:
- Отвар из ягод шиповника. Горсть плодов шиповника промывают, заливают 2 л воды и кипятят на медленном огне в течение 30–45 минут. После составу дают настояться и остыть в естественных условиях. Целебный отвар процеживают, добавляют немного меда для улучшения вкусовых ощущений и дают ребенку по 300–500 мл в течение суток.
- Смесь алоэ и меда. Листья алоэ промывают, режут на небольшие части и измельчают блендером или при помощи мясорубки до кашицеобразного состояния. Состав смешивают с медом по вкусу и принимают по 1–2 ст. ложки после еды.
Наблюдается положительный результат при длительном применении отвара на основе женьшеня, элеутерококка, ромашки аптечной, мяты перечной. Некоторые компоненты могут провоцировать аллергические реакции у детей.
Осложнения лейкопении
При лейкопении лечение любых инфекционных заболеваний длительное. Опасными для жизни патогенными возбудителями при снижении белых кровяных телец являются стафилококки, гонококки, стрептококки, синегнойная и кишечная палочка. Тяжелым осложнением лейкопении у детей является сепсис.
Пониженные лейкоциты в крови у ребенка требует обязательной коррекции во избежание осложнений. Профилактика лейкопении заключается в соблюдении охранительного режима, своевременного и правильного лечения инфекционных заболеваний, возрастного адекватного рациона, активного образа жизни.
Читайте в следующей статье: эозинофилы понижены у ребенка
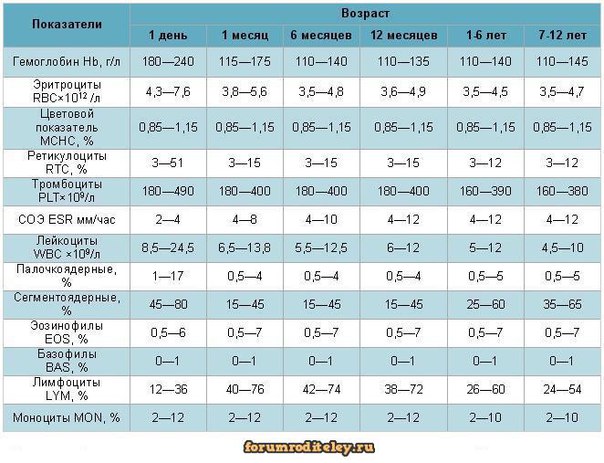
норма, повышенные, пониженные, анализ, лейкоцитарная формула
Лейкоциты – это белые кровяные тела, обеспечивающие одну из важнейших функций организма человека, – защиту от заболеваний. Лейкоциты в крови ответственны за процесс выработки антител и уничтожения бактерий. Они движутся по всему организму и концентрируются в местах воспалений, пытаясь локализовать и нейтрализовать очаг. Этот показатель в крови зависит от многих условий и может колебаться даже в течение одного дня: повышение отмечается к концу трудового дня, зависимость наблюдается от употребления белковой пищи и от резких смен температуры окружающей среды. Норма лейкоцитов меняется с возрастом человека: лейкоциты в крови у ребенка выше.
Лейкоциты в крови ответственны за процесс выработки антител и уничтожения бактерий. Они движутся по всему организму и концентрируются в местах воспалений, пытаясь локализовать и нейтрализовать очаг. Этот показатель в крови зависит от многих условий и может колебаться даже в течение одного дня: повышение отмечается к концу трудового дня, зависимость наблюдается от употребления белковой пищи и от резких смен температуры окружающей среды. Норма лейкоцитов меняется с возрастом человека: лейкоциты в крови у ребенка выше.
Норма показателей
Норма лейкоцитов в крови у ребенка существенно больше, чем у взрослых. Так, здоровый показатель белых телец у ребенка до года находится в диапазоне 6 % – 17,5 %, лейкоциты в крови у ребенка в возрасте до 3-х лет – от 6% до 17%, а у детей в период между 3 – 10 годами жизни – от 6,1% до 13%.
Таблица нормы лейкоцитов у детейНорма лейкоцитов в составе крови взрослого человека определена существенно более низкими границами – от 4% до 9%. При этом, более важным моментом является процентное соотношение определенных видов лейкоцитов. Выяснить их соответствие в крови можно с помощью анализа крови на лейкоциты.
При этом, более важным моментом является процентное соотношение определенных видов лейкоцитов. Выяснить их соответствие в крови можно с помощью анализа крови на лейкоциты.
Понижение и повышение
Повышенный или пониженный показатель лейкоцитов в крови может распознать и присутствие вирусных заболеваний, аллергии, бактерий, и повышенную физическую активность. Повышенные лейкоциты в крови ребенка свидетельствуют о возможности проходящего воспалительного процесса, в то время как резкое увеличение их числа может говорить даже о лейкозе.
Среди опасных заболеваний, которым сопутствует повышение лейкоцитов, можно выделить лейкоз крови, интоксикацию, бактериальные инфекции, воспалительные процессы, травмы, аллергические реакции, цирроз печени, аутоимунные заболевания, ветрянку и пр. Подтвердить полученные показатели лейкоцитов в крови можно также анализом мочи и кала, их повышенное число будет явным признаком наличия воспаления.
Норма лейкоцитов в крови у детей, причины отклонений
Кровь – главный источник кислорода и питательных веществ для тканей организма. Она очищает клетки от углекислого газа, продуктов обмена, синтезирует антитела, доставляет гормоны. Кровь состоит из форменных элементов: эритроцитов, тромбоцитов и лейкоцитов, последние из которых выполняют защитную функцию.
Она очищает клетки от углекислого газа, продуктов обмена, синтезирует антитела, доставляет гормоны. Кровь состоит из форменных элементов: эритроцитов, тромбоцитов и лейкоцитов, последние из которых выполняют защитную функцию.
Чтобы определить состояние здоровья ребёнка, врачи выявляют норму лейкоцитов в крови у детей. Родители также должны следить за количеством белых клеток крови, поскольку любое отклонение от установленных значений свидетельствует о развитии патологических процессов.
Что такое лейкоциты, их роль и виды
Ранее клетки крови дифференцировали на 2 вида: красные (эритроциты) и белые (лейкоциты). Задача красных телец заключается в поставке кислорода к тканям, белых – в защите человеческого организма. Со временем учёные выяснили, что лейкоциты представляют собой несколько различных кровяных групп, которые отличаются по строению и предназначению. Но несмотря на эти различия, все лейкоциты защищают организм от:
- инородных объектов – патогенных микроорганизмов, вирусов, бактерий;
- паразитарных инвазий;
- продуктов жизнедеятельности тканей человеческого организма;
- мутировавших тканевых структур, наносящих вред.

Белые тельца поддерживают гомеостаз в тканях, способствуя регенерации клеток. Поскольку лейкоцитов во много раз меньше, чем эритроцитов, то кровь имеет красный цвет.
Лейкоциты – универсальные клетки крови с ядром, способные проникать через стенки капилляров для внедрения в поражённые участки. Эта способность позволяет белым тельцам попадать в любое место, которое нуждается в защите. Там они нейтрализуют чужеродные частицы, восстанавливая здоровую деятельность организма.
Структурная организация лейкоцитов может быть 2 видов:
- Гранулоциты – большие клетки, имеющие зернистую структуру. Этот вид подразделяется на базофилы, эозинофилы, нейтрофилы.
- Агранулоциты – мелкие клетки незернистой природы. Группа включает моноциты, лимфоциты.
Агранулоциты и моноциты вырабатываются в красном костном мозге. Лимфоциты образуются там же, но реплицируются в лимфатических узлах, селезёнке, миндалинах.
Лимфоциты образуются там же, но реплицируются в лимфатических узлах, селезёнке, миндалинах.
Каждый из видов белых кровяных клеток выполняет важную функцию:
- лимфоциты формируют иммунный ответ;
- базофилы «обезоруживают» аллергены;
- нейтрофилы способны к фагоцитозу – поглощению патогенов, токсинов;
- моноциты обладают противомикробный, противопаразитарной и противовирусной активностью;
- эозинофилы препятствуют аллергическим реакциям, подавляют образование злокачественных клеток.
Лейкоциты различаются по ядерной структуре, биохимическому метаболизму, цитоплазменной грануляции. Подобные свойства позволяют отличать клетки по их окраске в мазках плазмы крови.
Норма по возрасту ребёнка
Чтобы узнать, сколько лейкоцитов в норме в крови у детей, нужно обращаться к табличным данным. Ведь здоровый баланс белых телец имеет важное диагностическое значение. Расшифровка лейкоцитарной формулы позволяет определить уровень иммунитета малыша, выявить инфекции, опухоли.
Врачам необходима информация как об общей концентрации лейкоцитов, так и о соотношении их видов. Эти данные требуются для составления лейкоцитарной формулы. Белые клетки обозначаются буквами WBC и измеряются миллиардами на литр крови.
У новорождённого концентрация лейкоцитов существенно выше, чем у взрослого человека. Это объясняется реакцией организма крохи на попадание в нестерильную загрязнённую среду. Белые тельца максимально защищают малыша от болезнетворных микроорганизмов. Со временем число лейкоцитов снижается. Ниже представлена таблица норм лейкоцитов у ребёнка в крови.
У грудничков нормальными показателями считаются 10-25×109/л, у детей до года – 9-15×109/л, такие значения должны быть до достижения ребёнком 3 лет. По мере роста крохи значения будут соответствовать 6-11×109/л. Это приблизительный диапазон величин, так как концентрация лейкоцитов зависит от индивидуальных особенностей детского организма.
Во время полового созревания уровень белых клеток крови приближается к нормальным показателям для взрослых – 4,2-10,5.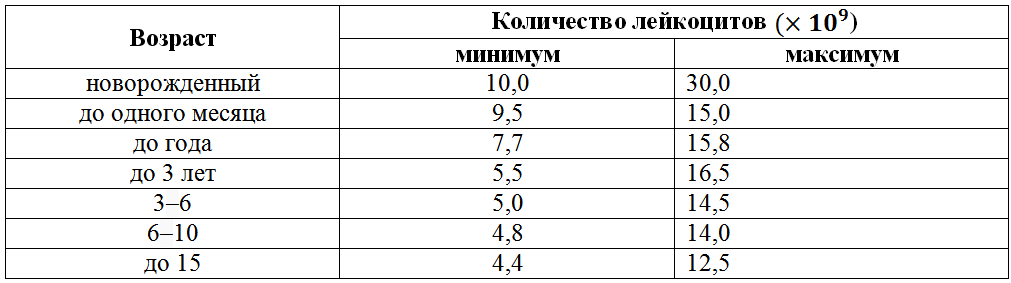 Это объясняется сформированностью иммунного статуса подростка.
Это объясняется сформированностью иммунного статуса подростка.
Причины отклонений от нормального уровня
С помощью лейкоцитарной формулы можно не только выявить развитие заболевание у ребёнка, но и установить причину, форму и прогрессирование инфекции.
Незначительное повышение уровня белых телец указывает на болезнь, протекающую в лёгкой форме. Продолжительное заболевание инфекционного характера требует усиленной работы лейкоцитов, что снижает их концентрацию. Это самая распространённая причина снижения.
Когда показатели значительно отклоняются от норм, диагностируются следующие дисфункции:
- лейкоцитоз – превышение оптимального уровня;
- лейкопения – снижение числа белых клеток.
Повышенные и пониженные лейкоциты свидетельствуют о развитии болезнетворных процессов в организме ребёнка.
Повышенные – лейкоцитоз
Лейкоцитоз – характерный признак, свидетельствующий о прогрессировании воспалительных явлений. Уровень лейкоцитов в крови увеличивается при развитии любой инфекции вирусного характера.
Лейкоцитоз выявляется при следующих заболеваниях:
- грипп, респираторно-вирусные инфекции;
- пневмония, бронхит;
- ангина, отит;
- гнойные процессы;
- ветряная оспа.
Число белых кровяных клеток может увеличиваться при ожогах, диарее, травмах, воспалительных процессах в ротовой полости.
При глистной инвазии фиксируется рост эозинофилов.
Лейкоцитоз может указывать и на серьёзное злокачественное заболевание крови. Данное состояние называют лейкозом.
Повышение белых телец является нормой и носит физиологический характер после:
- прививок;
- эмоционального перенапряжения;
- переедания;
- активных игр.
Не стоит беспокоиться, если повышение было единичным. Но в случае изменения других значений в анализе крови и ухудшения самочувствия малыша, врач должен быстро выяснить причину отклонений. В таких ситуациях ребёнок нуждается в грамотной терапии.
В таких ситуациях ребёнок нуждается в грамотной терапии.
Пониженные – лейкопения
Подобное отклонение показателей диагностируется реже, и также свидетельствует о проблемах со здоровьем ребёнка. Пониженные величины указывают на неправильное функционирование иммунной системы, которая синтезирует тельца в недостаточном количестве.
К другим факторам, влияющим на снижение числа лейкоцитов, относят:
- болезни, передающиеся по наследству;
- заболевания крови, костного мозга;
- лучевая болезнь;
- аллергические проявления;
- длительный приём некоторых лекарств;
- сильное отравление;
- инфекции вирусного характера, например грипп.
Изначально лейкопению наблюдают. Если врач исключил подобные варианты, то диагностируется лейкопения на фоне истощения детского организма. Болезненное состояние вызывается длительным лечением с помощью медикаментозных средств. Со временем организм крохи самостоятельно восстановится.
Симптомы лейкоцитоза и лейкопении
Лейкоцитоз и лейкопения не являются отдельными заболеваниями, это симптомы, указывающие на определённые болезни. Поскольку лейкоцитоз развивается вследствие прогрессирования других патологий, то признаки повышения лейкоцитов будут схожи с имеющимся заболеванием. Это состояние протекает бессимптомно, о наличии проблемы свидетельствуют следующие проявления:
- снижение аппетита и массы тела;
- лихорадочное состояние;
- повышение температуры;
- слабость;
- чрезмерное потоотделение;
- кровотечение;
- головокружение;
- обмороки;
- расстройство сна;
- увеличение селезёнки, лимфатических узлов, печени;
- боли в мышцах, суставах.
Лейкопения не имеет характерных симптомов. Но поскольку при подобном состоянии фиксируется присоединение инфекционного агента, то может появиться тахикардия, головная боль, увеличиваются лимфатические узлы.
Расшифровка лейкоцитарной формулы
Количество лейкоцитов зависит от возраста крохи. Нормальные значения лейкоцитов для годовалого малыша соответствуют следующим показателям в %:
- общее количество лейкоцитов – 6-12;
- нейтрофилы – 0,5-4;
- эозинофилы – 0,5-7;
- базофилы – 0-1;
- лимфоциты – 38-72;
- моноциты – 2-12.
Повышение числа нейтрофилов в крови указывает на проникновение в организм ребёнка патогенов, при сильной интоксикации которыми нейтрофилы обнаруживаются в плазме крови в незрелом виде. Подобные процессы сигнализируют об активной борьбе организма с инородным инфекционным агентом.
Число нейтрофилов превышает норму при онкологических новообразованиях костного мозга, ожогах, остром панкреатите.
Лимфоциты наиболее чувствительны к проникновению вирусов. Их количество возрастает при:
- краснухе;
- цитомегаловирусе;
- ветряной оспе.
Показатели лимфоцитов увеличиваются при раковых опухолях, когда активируется иммунная система, пытающаяся уничтожить мутировавшие клетки.
Рост моноцитов в крови происходит вследствие:
- острого инфекционного явления;
- рака желудка, красного костного мозга, яичников, лимфатических узлов;
- патологических процессов соединительной ткани;
- болезней лёгких.
Увеличение эозинофилов фиксируется после проникновения аллергенов, способных спровоцировать аллергический шок. В некоторых случаях подобные вещества растут и при паразитарной инвазии.
Базофилы – элементы, которые очень редко превышают нормальные показатели. Это может происходить из-за онкозаболеваний, аллергических реакций.
Какие анализы определяют число лейкоцитов
Определить уровень лейкоцитов можно по общему анализу крови. Если показатели не соответствуют норме, врач назначит:
- полный анализ крови;
- обследование мазка периферической крови.
Эти анализы определяют наличие базофилов, моноцитов, эозинофилов.
При подозрении на онкологические заболевания производят забор биопсии лимфатических узлов, костного мозга, клеточных структур печени, селезёнки.
Первый общий анализ крови производится в условиях родильного дома на 2-3 сутки после рождения. Затем забор крови происходит в 3 месяца, в год. Необходимо сдавать кровь каждый год до исполнения 6 лет. Это делается в целях профилактики, даже если малыш полностью здоров.
При этом определяют:
- число тромбоцитов, эритроцитов;
- количество гемоглобина в крови;
- уровень гемотокрита;
- скорость оседания эритроцитов.
Забор биологического материала производится из пальца либо из вены. У младенцев кровь для такого анализа берут из пятки.
Как сдаётся анализ, подготовка
Лейкоцитарное число зависит от возраста, рациона питания, времени суток, общего состояния организма. После еды концентрация белых телец увеличивается. Поэтому важно знать, как правильно подготовиться к исследованию крови.
Чтобы получить корректные результаты, соответствующие реальному состоянию малыша, следует учитывать определённые правила.
- Кровь сдаётся натощак. Ребёнок не должен есть за 8 часов до анализа. У новорождённых кровь берут по прошествии 2 часов после кормления.
- Запрещено физически перенапрягаться перед анализом. Рекомендуется прийти в клинику заранее, чтобы малыш успел расслабиться.
- Родители должны успокоить ребёнка, поскольку волнение может исказить результаты.
Резкие перепады температур также влияют на показатели.
Что делать – лечение
Изменение уровня лейкоцитов – симптом, свидетельствующий о развитии нездорового процесса в организме малыша. Чтобы понять, что делать, нужно определить заболевание, изменившее число белых кровяных клеток. После забора крови для анализа врач установит причину несоответствия норме. Терапевтические методы подбираются индивидуально для каждого ребёнка.
Как уменьшить уровень лейкоцитов
При диагностировании воспалительных процессов требуется приём противовоспалительных препаратов. Если у малыша фиксируются аллергические реакции, то необходимо употреблять средства антигистаминного действия.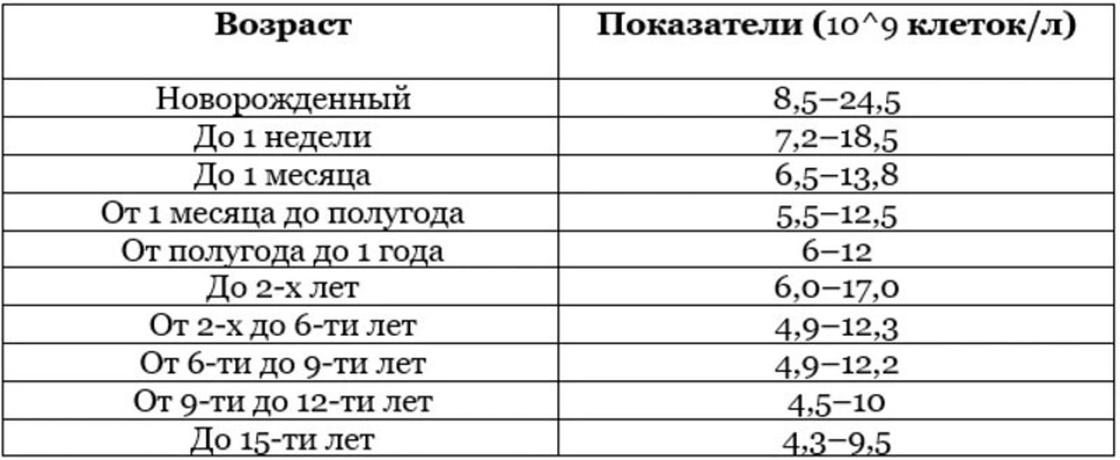 При инфекционном поражении нужна антибактериальная терапия. Если лейкоцитоз возник на фоне повреждения кожи, то ребёнку будут назначены противомикробные мази локального действия. Выбор конкретного фармакологического продукта для детей осуществляется врачом.
При инфекционном поражении нужна антибактериальная терапия. Если лейкоцитоз возник на фоне повреждения кожи, то ребёнку будут назначены противомикробные мази локального действия. Выбор конкретного фармакологического продукта для детей осуществляется врачом.
В случае выявления опухолевых процессов, потребуется дополнительная диагностика и повторная сдача анализов.
Систематическое употребление высокобелковых продуктов способно спровоцировать рост лейкоцитов. В таком случае лейкоцитоз развивается вследствие дисфункции печени либо селезёнки. Для лечения заболевания требуется придерживаться определённой диеты, исключающей из меню жареное, острое, жирное, солёное.
Как увеличить уровень лейкоцитов
Чтобы увеличить число белых клеток крови необходимо скорректировать рацион ребёнка. Меню должно включать больше калия, цинка, витамина С, Е. Особое значение имеют Омега-3 жирные кислоты, содержащиеся в лососе, орехах. Эти кислоты защищают клетки от проникновения пагубных микроорганизмов.
Капуста, шпинат, курица и индейка богаты цинком, витамином Е. Эти элементы укрепляют клетки, нормализуя их функционирование.
Для увеличения уровня лейкоцитов рекомендуется употреблять:
- продукты растительного происхождения;
- яйца;
- белое нежирное мясо;
- морепродукты;
- красная рыба;
- печень трески;
- кисломолочную продукцию.
Важно регулярно контролировать концентрацию лейкоцитов в крови у детей. Своевременное обнаружение несоответствия позволит быстро определить причину нарушения, и начать лечение.
Норма лейкоцитов в крови у детей
Лейкоциты являются очень важными для организма ребенка, они обладают защитной функцией, с помощью анализа крови, который говорит о состоянии лейкоцитов, можно узнать, здоров ли ребенок или нет. Норма лейкоцитов у детей меняется в зависимости от возраста. У детей часто уровень лейкоцитов повышен. До года дети имеют показатель от 9,2 до 13,8 на 109/л, до 3-х лет уровень лейкоцитов составляет от 6 до 17 на 109/л, до 10 лет уровень составляет от 6,1 до 11, 4 на 109/л.
Лейкоциты у ребенка реагирует на вирусные, бактериальные заболевания, разнообразные аллергические реакции, на физические нагрузки, переохлаждения, с помощью лейкоцитов восстанавливаются ткани, который играют немаловажную роль в иммунной реакции. В случаи, если они повышаются, это говорит, что у ребенка в организме воспалительный процесс.
В случаи сильного повышения уровня лейкоцитов, нужно срочно полностью обследоваться, это говорит о лейкозе, если показатель снижается, значит у ребенка иммунодефицит, который угнетает кроветворение и истощает организм.
Функция лейкоцитов в организме ребенка
Лейкоциты вырабатываются в костном мозге, и имеют подвиды, которые ответственные за процесс выработки крови и участвуют в борьбе с инфекционными заболеваниями. Именно из-за этого анализ крови может показывать разное количество лимфоцитов, моноцитов и гранулоцитов.
Какой уровень лейкоцитов в крови у ребенка определяется с помощью анализа крови, в случаи изменения, нужно обязательно уточнить из-за чего это произошло, какое инфекционное заболевание или аллергическая реакция этому способствовало. Если повышаются эозинофилы это говорит о аллергии или глистах.
Если повышаются эозинофилы это говорит о аллергии или глистах.
Все лейкоциты у ребенка отличаются своею функциональностью. Часто в лейкоцитарной формуле видны изменения, это связано с возрастом ребенка. У новорожденных нормой считается повышенный уровень лимфоцитов, на 5-й день показатель вырастает до 60%, при этом нейтрофилы снижаются до 40%. К 1 году лимфоциты снижаются, но нейтрофилы увеличиваются. Выравнивается количество уже к 5 годам. Норма лейкоцитов в крови, у детей 7 лет на основе лейкоцитарной формулы является такой:эозинофилы должны составлять от 1 до 4%, базофилы до 1%, сегментоядерные нейтрофилы до 59%, палочкоядерные нейтрофилы до 2%, моноциты до 8%, лимфоцитов до 46%.
Особенности лейкоцитов в крови у детей
1. Показатель лейкоцитов у детей всегда выше, чем у взрослого.
2. Часто у детей повышается уровень лейкоцитов в крови из-за инфекционного заболевания, снижаются при вирусной инфекции или заболеваниях крови.
3. Помните, лечить нужно не то, что показали анализы, а причину, из-за которой отклонены показатели.
Зачем нужны лейкоциты в крови у детей?
Белые клетки крови вырабатываются с помощью костного мозга, они могут передвигаться, проникают в ткани, органы, часто начинают образовываться в воспаленном месте и являются проявлением иммунной реакции. Лейкоциты выполняют защитную функцию, не дают развиваться вирусной и бактериальной инфекции, принимают участие в реабилитации после травмы, также являются реакцией на аллерген, физические нагрузки и переохлаждении.
С помощью подвида лейкоцитов – фагоцитов, в организме ребенка перевариваются чужеродные частицы, с помощью их они высвобождаются и не дают развиться воспалению.
Из-за чего повышаются лейкоциты в крови у детей?
Если у ребенка в организме инфекция, сразу же повышается показатель лейкоцитов, также он говорит о таких опасных заболеваниях:
1. Анафилактическом шоке.
2. Почечной колике.
3. Ожоге.
4. Диабетической коме.
5. Внутреннем кровотечении.
6. Травме.
7. Злокачественной опухоли.
8. Как результат физических нагрузок. Если ребенок интенсивно готовится к танцам, соревнованием, при этом очень сильно перетруждается, нужно обязательно следить за его состоянием.
Если лейкоциты присутствуют в моче, это говорит о том, что организм страдает от переизбытка витамина С, если ребенок употребил много аскорбиновой кислоты, также из-за переизбытка белковой пищи, если неправильно был собран анализ мочи.
Из-за чего снижается уровень лейкоцитов в крови у ребенка?
Опасным является и сниженный показатель лейкоцитов в крови у ребенка. Это говорит о том, что на ребенка негативно подействовала радиация, из-за новообразования, поражения костного мозга, при острой форме лейкоза. Также пониженный уровень лейкоцитов наблюдается при таких заболеваниях:
1. Гепатите.
2. Тифе.
3. Ветрянке.
4. Краснухе.
5. Мононуклеозе.
Также уменьшение характерно для аутоиммунных заболеваний, анафилактического шока, острой аллергии, в случаи истощения и голодания организма ребенка, при упадке сил, депрессивном состоянии, в случаи пониженного давления.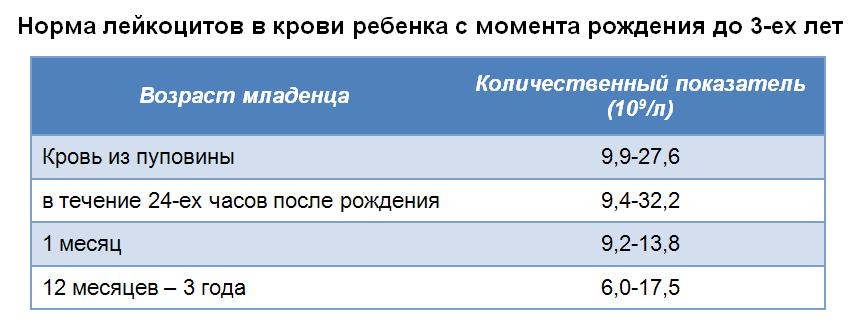 Часто снижаются лейкоциты из-за длительного приема спазмолитиков, антибиотиков, противовоспалительных и противосудорожных препаратов.
Часто снижаются лейкоциты из-за длительного приема спазмолитиков, антибиотиков, противовоспалительных и противосудорожных препаратов.
Что делать, если у ребенка лейкоциты не в норме?
Обязательно сдать все необходимые анализы, полностью обследоваться, возможно понадобится медикаментозное и народное лечение, которое поможет восстановить уровень лейкоцитов.
Лейкоцитарная формула является процентным соотношением разных лейкоцитов в крови. С помощью этой формулы можно узнать о патологических процессах, на которые может реагировать иммунитет человека. Очень важно обращать внимание на соотношение количества, потому что даже, если в норме общее количество, другие изменения в формуле говорят о проблемах в организме ребенка. Например, при ОРВИ с помощью определения качества и количества лейкоцитов, можно узнать о причине заболевания и как она воздействует на иммунитет, затем подобрать необходимое и эффективное лечение.
Итак, с целью профилактики разных серьезных заболеваний, очень важно контролировать уровень лейкоцитов в крови у ребенка. Помните, любое изменение говорит о негативных процессах, которые происходят в организме ребенка, потому обязательно нужно периодически сдавать общий анализ крови, чтобы знать, здоров ли ребенок или начинает развиваться какое-либо заболевание.
Помните, любое изменение говорит о негативных процессах, которые происходят в организме ребенка, потому обязательно нужно периодически сдавать общий анализ крови, чтобы знать, здоров ли ребенок или начинает развиваться какое-либо заболевание.
норма, причины повышения
Самый страшный кошмар для любой мамы – болезнь ее ребенка. Когда в общем анализе мочи содержание лейкоцитов превышает все допустимые нормы, родители начинают бить тревогу, переживая за состояние ребенка. Однако в педиатрии сегодня есть эффективные методы диагностики и лечения этой патологии. Родителям рекомендуется не паниковать, а спокойно разобраться в ситуации. Какая норма лейкоцитов в моче у детей? В чем их повышенное содержание? Ответы на эти и многие другие вопросы можно найти в этой статье.
Роль лейкоцитов
Лейкоциты – особые белые кровяные тельца, стоящие на страже здоровья. При попадании инфекции в организм они быстро начинают свою работу, то есть убивают все чужеродные клетки (бактерии, микробы и т. Д.). Именно поэтому врачи на очередном профилактическом осмотре рассказывают родителям, какой должна быть норма лейкоцитов в моче у детей. Следует насторожить любые несоответствия с этими показателями. Все дело в том, что незначительные отклонения от нормы, как правило, говорят о наличии в организме инфекционного процесса.
Д.). Именно поэтому врачи на очередном профилактическом осмотре рассказывают родителям, какой должна быть норма лейкоцитов в моче у детей. Следует насторожить любые несоответствия с этими показателями. Все дело в том, что незначительные отклонения от нормы, как правило, говорят о наличии в организме инфекционного процесса.
Определение количества лейкоцитов
Чтобы определить уровень этих клеток крови, вам необходимо будет сдать общий анализ мочи. Норма лейкоцитов в моче у детей от 5 лет, например, составляет 1-6 клеток в одном поле зрения.
Использование стандартного анализа в лабораторных условиях позволяет выявить лейкоцитарную эстеразу и нитриты. Только при наличии этих веществ в моче специалист может подтвердить инфекцию мочевыводящих путей.
Важно отметить, что некоторые факторы могут повлиять на окончательные результаты теста и даже сделать их ошибочными.Например, чрезмерное употребление витамина С и белков, как правило, приводит к отрицательным результатам даже в том случае, когда количество лейкоцитов превышает норму.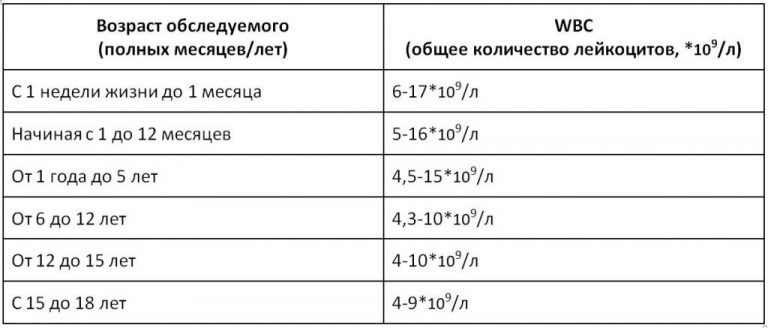
Очень часто анализ показывает ошибочно положительные результаты, если сами лейкоциты попадают в мочу непосредственно из наружных половых органов, когда в них наблюдается воспалительный процесс. Иногда решающим фактором является неправильная подача материала или недостаточное количество.
Какая норма лейкоцитов в моче у детей?
Для получения наиболее достоверных результатов рекомендуется собирать мочу утром.Перед тем, как сходить в туалет, ребенка нельзя кормить, можно дать стакан самой обыкновенной негазированной воды. Сосуд для анализа должен быть стерильным, лучше купить в аптеке.
Важно отметить, что норма лейкоцитов в моче у детей может варьироваться в зависимости от пола. Для мальчиков допустимые показатели – 2 клетки в поле зрения, для девочек – до трех клеток. Если аллергия обострилась во время сдачи анализа непосредственно ребенку, эти параметры увеличиваются до 7 клеток, как у обоих полов.
В чем разница между проведением теста у младенцев?
Современная медицина предлагает 2 варианта анализа: исследование материала под микроскопом и использование специальных анализаторов. Последний метод позволяет добиться более точных результатов, поскольку тест проводится автоматически.
Последний метод позволяет добиться более точных результатов, поскольку тест проводится автоматически.
Норма лейкоцитов в моче у детей до 1 года составляет 1-6 единиц в одном поле зрения или не более 10 единиц в 1 мкл.
Заметим, что даже у абсолютно здорового ребенка в анализах может содержаться ряд лейкоцитов.Большинство экспертов объясняют это последствием недавней болезни или прорезывания зубов. Не паникуйте раньше времени. Если действительно есть о чем волноваться, педиатр расскажет об этом на следующем приеме.
Анализ показал отклонение от нормы. Почему?
Повышенные лейкоциты в моче у ребенка, подобие, указывают на наличие инфекции и развитие воспалительного процесса. В противном случае это состояние называется лейкоцитурией. При наличии примесей гноя в анализе можно говорить о пиурии.Это еще более серьезная патология.
Врачи выделяют следующие причины немедленного увеличения лейкоцитов в моче:
- Инфекция почек (пиелонефрит).
- Цистит (чаще всего диагностируется у девочек).
- Воспалительный процесс на слизистой половых органов.
- Аллергия.
- Несоблюдение правил гигиены.
Первичные симптомы
При скрытых инфекционных заболеваниях подтвердить их наличие практически невозможно.Именно здесь на помощь приходит самый распространенный анализ мочи. Однако это наблюдается нечасто. В большинстве случаев высокий уровень бесцветных клеток крови и сопутствующие патологии можно определить по ряду симптомов.
В первую очередь маленькие пациенты начинают жаловаться на проблемы с мочеиспусканием, которые часто сопровождаются довольно сильными болями. Именно этот знак часто заставляет родителей обращаться к врачу с ребенком. В результате параметры анализа отличаются от того, какой должна быть норма лейкоцитов в моче.У детей от 6 лет и старше этот симптом легче всего устранить. Например, младенцы не будут говорить о беспокоящих их болях или проблемах.
Еще один характерный симптом – изменение обычного цвета и даже консистенции мочи (появляется осадок).
На инфекцию мочевыводящих путей может указывать высокая температура, озноб и рвота.
Каким должно быть лечение?
В первую очередь определяется основная причина, спровоцировавшая появление чрезмерного количества лейкоцитов.Чаще всего в его роли выступает инфекция мочевыводящих путей. По мнению специалистов, благодаря разрешенным маленьким пациентам антибиотикам можно очень быстро победить ее симптомы.
В качестве дополнительной терапии для улучшения состояния микрофлоры кишечника детям до года назначают пребиотики, симбиотики и пробиотики («Лактовит», «Линекс», «Прелакс»). Эти средства не только снижают вероятность возникновения дисбактериоза, но и предотвращают возникновение побочных реакций на антибиотики.
A
Лейкоциты: норма | Грамотно о здоровье на iLive
Какая норма в лейкоцитах?
Норма лейкоцитов – это специфическая формула лейкоцитов, по которой рассчитывается процентное содержание отдельных подвидов.
Нормой считаются следующие параметры:
Лейкограмма гранулоцитов (нейтрофилов):
- Миелоциты (лейкоциты новорожденных) – 0;
- Метамиелоциты (молодые) – 0-1;
- Уколы 1-5;
- сегментированный – 45-70;
- Эозинофилы – 1-5;
- Базофилы – 0-1.
 2.
2.
Лейкограмма агранулоцитов:
- Лимфоциты – 20-40;
- Моноциты – 2-10.
Лейкоцитоз – это отклонение от нормы более чем на десятки тысяч, что может означать острые воспалительные процессы, инфекционные патологии органов и систем. Также на лейкоцитоз указывает специфический термин – сдвиг лейкоцитарной формулы влево. Если норма лейкоцитов превышена на сотни тысяч – это угрожающий признак, свидетельствующий о лейкемии.Изменения нейтрофильных показателей указывают на дегрануляцию (повреждение клетки, патологические изменения ее структуры), вакуолизацию (клеточную дистрофию с образованием полостей, содержащих жидкость).
Лейкопенией называют изменение показателей в сторону уменьшения количества. Снижение ниже порога 4000 смертельно опасно для организма. Агранулоцитоз – это практически полная незащищенность систем и органов перед инфекциями, вирусами и интоксикациями.
Норма лейкоцитов также является возрастным индексом здоровья:
Детей:
- Первый день жизни – 8.
 5-24,5х109 / л;
5-24,5х109 / л; - Первый месяц жизни – 6,5 – 13,5х109 / л;
- Полугодовой возраст – 5,5 – 12,5х109 / л;
- Годовой – 6,0 – 12,0х109 / л;
- До шести лет – 5,0 – 12,0х109 / л;
- До двенадцати лет – 4,5 – 10,0х109 / л;
- До пятнадцати лет – 4,3 – 9,5х109 / л.
Взрослые люди независимо от пола:
Норма у беременных в I триместре несколько повышена, повышение лейкоцитов в III триместре свидетельствует о скрытой патологии.
Норма лейкоцитов – это информация, которая показывает состояние организма в покое, без влияния провоцирующих факторов, как физиологических (прием пищи, физические нагрузки), так и психоэмоциональных. Поэтому анализ на определение лейкоцитов проводится натощак, исключая все возможные нагрузки.
Лейкоциты в моче: причины, симптомы и диагностика.
Лейкоциты, также известные как белые кровяные тельца, являются центральной частью иммунной системы. Они помогают защитить организм от инородных веществ, микробов и инфекционных заболеваний.
Эти клетки производятся или хранятся в различных частях тела, включая тимус, селезенку, лимфатические узлы и костный мозг.
Высокий уровень лейкоцитов свидетельствует о том, что организм пытается бороться с инфекцией.
Лейкоциты перемещаются по всему телу, перемещаясь между органами и узлами и отслеживая любые потенциально опасные микробы или инфекции.
В моче обычно обнаруживается только очень низкий уровень лейкоцитов, если таковые имеются. Высокое содержание лейкоцитов в моче может указывать на инфекцию или другие воспалительные заболевания.
В этой статье будут рассмотрены пять наиболее распространенных причин образования лейкоцитов в моче.
Лейкоциты могут появляться в моче по разным причинам.
1. Инфекции мочевого пузыря
Поделиться на Pinterest Большое количество лейкоцитов в моче может указывать на наличие инфекции мочевыводящих путей.Инфекция мочевыводящих путей (ИМП) – частая причина лейкоцитов в моче.
ИМП могут поражать любую часть мочевыделительной системы, включая мочевой пузырь, уретру и почки. Нижние отделы мочевыводящих путей, особенно мочевой пузырь и уретра, являются частыми локализациями инфекции.
Нижние отделы мочевыводящих путей, особенно мочевой пузырь и уретра, являются частыми локализациями инфекции.
ИМП обычно возникает, когда бактерии попадают в мочевыводящие пути через уретру. Затем они размножаются в мочевом пузыре.
Женщины имеют более высокий риск заражения ИМП, чем мужчины. Примерно 50–60 процентов женщин в какой-то момент страдают ИМП.
Если ИМП возникает в мочевом пузыре и человек не обращается за лечением, инфекция может распространиться на мочеточники и почки. Это может стать серьезным.
2. Камни в почках
Большое количество лейкоцитов иногда может указывать на камни в почках.
В моче обычно присутствует низкий уровень растворенных минералов и солей. У тех, у кого высокий уровень этих веществ в моче, могут развиться камни в почках.
Симптомы включают:
- боль
- тошноту
- рвоту
- лихорадку
- озноб
Если камни в почках попадают в мочеточники, они могут нарушить отток мочи. Если происходит закупорка, могут скапливаться бактерии, и может развиться инфекция.
Если происходит закупорка, могут скапливаться бактерии, и может развиться инфекция.
3. Инфекция почек
Количество лейкоцитов в моче может возрасти, если есть инфекция почек.
Инфекции почек часто начинаются в нижних отделах мочевыводящих путей, но распространяются на почки. Иногда бактерии из других частей тела попадают в почки через кровоток.
Вероятность развития почечной инфекции выше, если у человека:
- со слабой иммунной системой
- некоторое время использовал мочевой катетер
4. Закупорка мочевыделительной системы
Если закупорка развивается в мочевыделительной системы это может привести к:
- гематурии или крови в моче
- гидронефрозу или жидкости вокруг почек или почек
Непроходимость может возникнуть в результате травмы, камней в почках, опухолей или других инородных тел. материал.
5. Задержание в моче
Задержание в моче может вызвать ослабление мочевого пузыря, затрудняя его опорожнение.
Если моча накапливается в мочевом пузыре, присутствие бактерий увеличивает риск инфекции.
Это может повысить уровень лейкоцитов в моче.
Это лишь некоторые из распространенных причин, но есть и другие. Следующее может также вызвать повышение уровня лейкоцитов в моче:
Лейкоциты в моче вызывают разные симптомы у разных людей, но есть несколько симптомов или признаков, указывающих на то, что лейкоциты могут присутствовать в моче.
Один из наиболее заметных признаков – мутная моча или моча с неприятным запахом. Другие признаки включают частое мочеиспускание, боль или жжение при мочеиспускании или наличие крови в моче.
Другие симптомы включают:
- озноб и жар
- боль в пояснице и боку
- острая тазовая боль
- тошнота или рвота
- длительная тазовая боль
- болезненный секс
Люди, заметившие что-либо из вышеперечисленного Симптомы следует обратиться к врачу для дальнейшего обследования.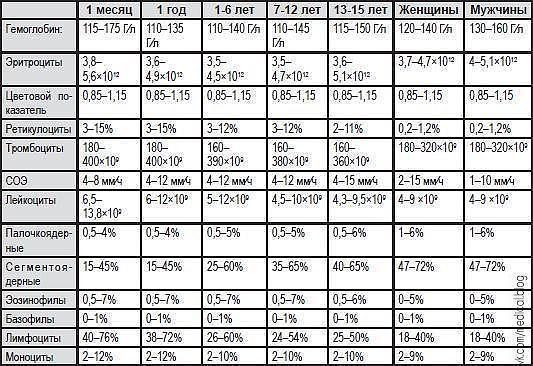
Общий анализ мочи
Анализ мочи (общий анализ мочи) используется для проверки мочи на отклонения от нормы и может быть достаточным для выявления любых проблем.
Люди, подозревающие наличие лейкоцитов в моче, предоставляют образец мочи, который их врач может проанализировать тремя способами: визуальный осмотр, тест с помощью индикаторной полоски и микроскопическое исследование.
- Визуальный осмотр : Техники исследуют внешний вид мочи. Облачность или необычный запах могут указывать на инфекцию или другую потенциальную проблему.Пища, которую ест человек, также может влиять на цвет мочи.
- Тест с помощью щупа : Тонкая пластиковая палочка с полосками химикатов помещается в мочу для выявления любых отклонений от нормы. Химические вещества на полоске изменят цвет, указывая на присутствие определенных веществ.
- Исследование под микроскопом : капли мочи исследуют под микроскопом. Наличие лейкоцитов может быть признаком инфекции.

Анализ мочи – это первый этап тестирования.
Другие тесты
Если в моче присутствуют кровь или другие вещества, врач может провести дополнительные тесты, чтобы определить причину проблемы.
Проблема может заключаться в любом из перечисленных выше состояний или в более серьезном неинфекционном заболевании, таком как заболевание крови, аутоиммунное заболевание или рак. При необходимости врач назначит дополнительные анализы.
Стерильная пиурия
Лейкоциты в моче могут быть без бактериальной инфекции.Стерильная пиурия – это стойкое присутствие лейкоцитов в моче, когда лабораторное исследование не обнаруживает бактерий.
Согласно The New England Journal of Medicine , 13,9 процента женщин и 2,6 процента мужчин страдают этим заболеванием. Некоторые заболевания, передающиеся половым путем, вирусные или грибковые инфекции или даже туберкулез могут вызывать стерильную пиурию.
Правильный диагноз жизненно важен для определения пути лечения.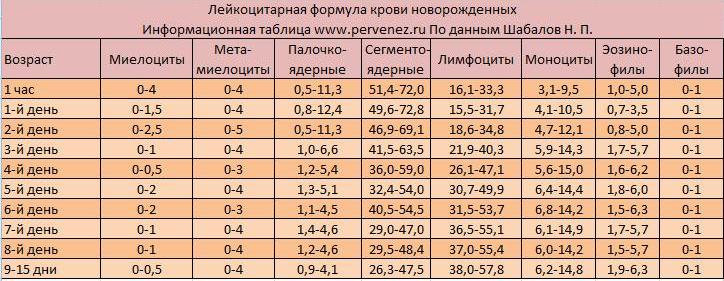
Лечение лейкоцитов в моче зависит от причины и наличия инфекции.При некоторых состояниях, таких как бактериальная инфекция мочевыводящих путей, лечение антибиотиками может относительно быстро избавиться от инфекции.
При более тяжелых инфекциях или инфекциях, которые не проходят легко, может потребоваться более тщательное лечение. В некоторых случаях может потребоваться госпитализация.
Изменение образа жизни может помочь уменьшить симптомы некоторых состояний, вызывающих попадание лейкоцитов в мочу.
К ним относятся:
- пить больше воды
- мочеиспускание, когда вам нужно идти
- оставаться максимально здоровым
Прием парацетамола, ибупрофена или лекарств, отпускаемых по рецепту, также может помочь облегчить боль в мочевыделительной системе.
Причины, лечение и первые признаки
Лейкемия – это рак крови или костного мозга. Костный мозг производит клетки крови. Лейкемия может развиться из-за проблем с производством клеток крови. Обычно это влияет на лейкоциты или белые кровяные тельца.
Обычно это влияет на лейкоциты или белые кровяные тельца.
Лейкозом чаще всего болеют люди старше 55 лет, но это также наиболее распространенный вид рака у людей в возрасте до 15 лет.
По оценкам Национального института рака, в 2019 году диагноз лейкемии поставят 61 780 человек.Они также предсказывают, что лейкемия станет причиной 22 840 смертей в том же году.
Острый лейкоз быстро развивается и быстро ухудшается, но хронический лейкоз со временем ухудшается. Существует несколько различных типов лейкемии, и лучший курс лечения и шансы человека на выживание зависят от того, какой у него тип.
В этой статье мы даем обзор лейкемии, причин, лечения, типа и симптомов.
Лейкоз развивается, когда ДНК развивающихся кровяных телец, в основном лейкоцитов, подвергается повреждению.Это заставляет клетки крови бесконтрольно расти и делиться.
Здоровые клетки крови умирают, и их заменяют новые. Они развиваются в костном мозге.
Аномальные клетки крови не умирают в естественный момент своего жизненного цикла.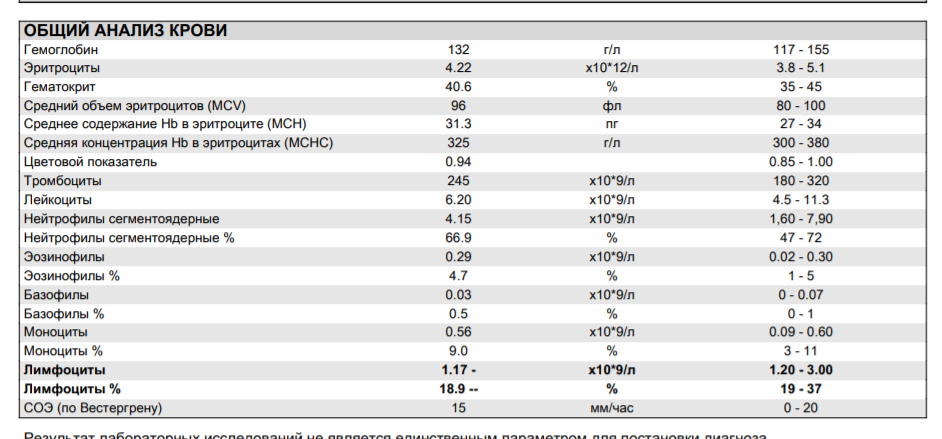 Вместо этого они увеличиваются и занимают больше места.
Вместо этого они увеличиваются и занимают больше места.
По мере того, как костный мозг производит больше раковых клеток, они начинают переполнять кровь, препятствуя нормальному росту и нормальному функционированию здоровых лейкоцитов.
В конце концов, раковых клеток в крови больше, чем здоровых.
Существует ряд факторов риска лейкемии. Некоторые из этих факторов риска имеют более значительную связь с лейкемией, чем другие:
Искусственное ионизирующее излучение: Это может включать лучевую терапию по поводу перенесенного рака, хотя это более значительный фактор риска для некоторых типов, чем для других.
Определенные вирусы: Т-лимфотропный вирус человека (HTLV-1) связан с лейкемией.
Химиотерапия: Люди, прошедшие курс химиотерапии от ранее перенесенного рака, имеют более высокий шанс развития лейкемии в более позднем возрасте.
Воздействие бензола: Это растворитель, который производители используют в некоторых чистящих химикатах и красках для волос.
Некоторые генетические состояния: У детей с синдромом Дауна есть третья копия хромосомы 21. Это увеличивает их риск острого миелоидного или острого лимфолейкоза до 2–3%, что выше, чем у детей без этого синдрома.
Еще одно генетическое заболевание, связанное с лейкемией, – это синдром Ли-Фраумени. Это вызывает изменение гена TP53.
Семейный анамнез: наличие братьев и сестер с лейкемией может привести к низкому, но значительному риску лейкемии. Если у человека есть идентичный близнец, заболевший лейкемией, вероятность того, что он сам заболеет раком, составляет 1 из 5.
Унаследованные проблемы с иммунной системой: Определенные унаследованные иммунные состояния повышают риск как тяжелых инфекций, так и лейкемии. К ним относятся:
- атаксия-телеангиэктазия
- Синдром Блума
- Синдром Швахмана-Даймонда
- Синдром Вискотта-Олдрича
Подавление иммунитета: Детский лейкоз может развиться из-за преднамеренного подавления иммунной системы.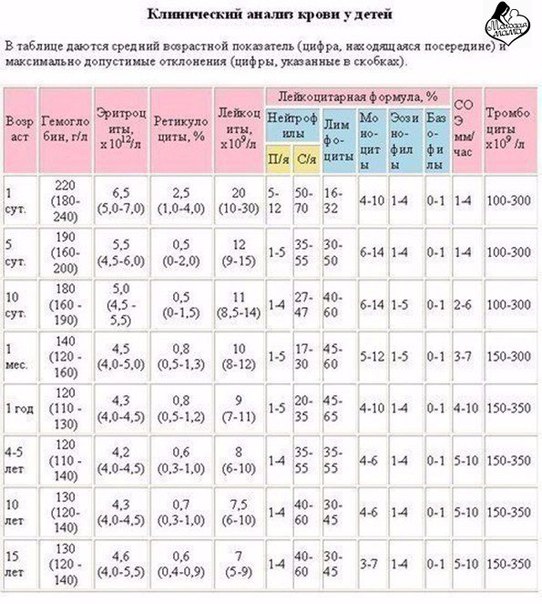 Это может произойти после трансплантации органа, когда ребенок принимает лекарства, чтобы его тело не отторгало орган.
Это может произойти после трансплантации органа, когда ребенок принимает лекарства, чтобы его тело не отторгало орган.
Некоторые факторы риска требуют дальнейших исследований, чтобы подтвердить их связь с лейкемией, например:
- воздействие электромагнитных полей
- воздействие определенных химических веществ на рабочем месте, таких как бензин, дизельное топливо и пестициды
- курение
- использование волос красители
Существует четыре основных категории лейкемии:
- острый
- хронический
- лимфоцитарный
- миелогенный
Хронический и острый лейкоз
На протяжении своей жизни лейкоцит проходит несколько стадий.
При остром лейкозе развивающиеся клетки быстро размножаются и накапливаются в костном мозге и крови. Они слишком рано выходят из костного мозга и не работают.
Хронический лейкоз прогрессирует медленнее. Это позволяет производить более зрелые и полезные клетки.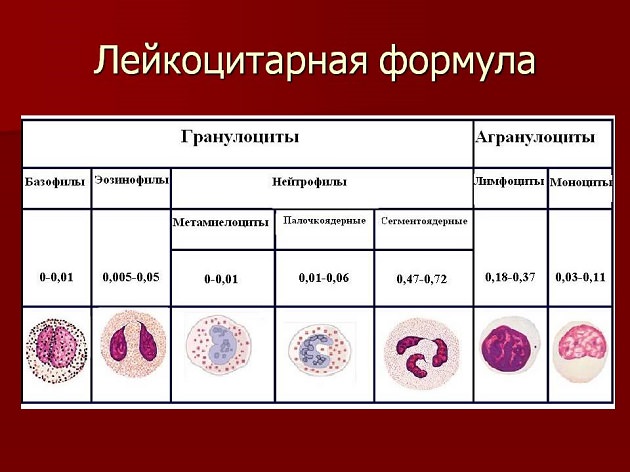
Острый лейкоз захватывает здоровые клетки крови быстрее, чем хронический лейкоз.
Лимфоцитарные и миелогенные лейкозы
Врачи классифицируют лейкоз в соответствии с типом пораженных ими клеток крови.
Лимфоцитарный лейкоз возникает, если злокачественные изменения влияют на тип костного мозга, который производит лимфоциты. Лимфоцит – это лейкоцит, играющий роль в иммунной системе.
Миелогенный лейкоз возникает, когда изменения затрагивают клетки костного мозга, которые производят клетки крови, а не сами клетки крови.
Острый лимфолейкоз
Дети в возрасте до 5 лет подвергаются наибольшему риску развития острого лимфобластного лейкоза (ОЛЛ). Однако он также может поражать взрослых, как правило, старше 50 лет.Из каждых пяти смертей от ОЛЛ четыре приходится на взрослых.
Подробнее про ВСЕ.
Хронический лимфолейкоз
Чаще всего встречается у взрослых старше 55 лет, но может развиваться и у более молодых людей. Около 25% взрослых больных лейкемией страдают хроническим лимфолейкозом (ХЛЛ). Это чаще встречается у мужчин, чем у женщин, и редко поражает детей.
Около 25% взрослых больных лейкемией страдают хроническим лимфолейкозом (ХЛЛ). Это чаще встречается у мужчин, чем у женщин, и редко поражает детей.
Узнайте больше о CLL здесь.
Острый миелогенный лейкоз
Острый миелогенный лейкоз (ОМЛ) чаще встречается у взрослых, чем у детей, но в целом это редкий рак.Он чаще развивается у мужчин, чем у женщин.
Развивается быстро, симптомы включают жар, затрудненное дыхание и боль в суставах. Факторы окружающей среды могут вызвать этот тип.
Узнайте больше о ПОД.
Хронический миелоидный лейкоз
Хронический миелолейкоз (ХМЛ) чаще всего развивается у взрослых. Около 15% всех случаев лейкемии в США приходится на ХМЛ. У детей этот вид лейкемии развивается редко.
Варианты лечения зависят от типа лейкемии, возраста и общего состояния здоровья человека.
Основное лечение лейкемии – химиотерапия. Бригада по лечению рака адаптирует это к типу лейкемии.
Если лечение начнется раньше, шансы на достижение ремиссии выше.
Типы лечения включают:
Бдительное ожидание: Врач не может активно лечить медленно растущие лейкозы, такие как хронический лимфоцитарный лейкоз (ХЛЛ).
Химиотерапия: Врач вводит лекарства внутривенно (в / в) с помощью капельницы или иглы.Они нацелены и убивают раковые клетки. Однако они также могут повредить доброкачественные клетки и вызвать серьезные побочные эффекты, включая потерю волос, потерю веса и тошноту.
Химиотерапия является основным методом лечения ОМЛ. Иногда врачи могут порекомендовать пересадку костного мозга.
Таргетированная терапия: В этом типе лечения используются ингибиторы тирозинкиназы, которые воздействуют на раковые клетки, не затрагивая другие клетки, что снижает риск побочных эффектов. Примеры включают иматиниб, дазатиниб и нилотиниб.
Многие люди с ХМЛ имеют мутацию гена, которая отвечает на иматиниб. Одно исследование показало, что люди, получавшие лечение иматинибом, имели 5-летнюю выживаемость около 90%.
Терапия интерфероном: Это замедляет и в конечном итоге останавливает развитие и распространение лейкозных клеток. Этот препарат действует аналогично веществам, которые естественным образом вырабатываются иммунной системой. Однако это может вызвать серьезные побочные эффекты.
Лучевая терапия: Людям с определенными типами лейкемии, такими как ОЛЛ, врачи рекомендуют лучевую терапию для разрушения ткани костного мозга перед трансплантацией.
Хирургия: Хирургия часто включает удаление селезенки, но это зависит от типа лейкемии у человека.
Трансплантация стволовых клеток: В этой процедуре бригада по лечению рака разрушает существующий костный мозг с помощью химиотерапии, лучевой терапии или того и другого. Затем они вводят новые стволовые клетки в костный мозг, чтобы создать доброкачественные клетки крови.
Эта процедура может быть эффективной при лечении ХМЛ. Более молодые люди с лейкемией с большей вероятностью перенесут успешную трансплантацию, чем пожилые люди.
Симптомы лейкемии включают следующие:
Плохая свертываемость крови: Это может вызвать у человека легкие синяки или кровотечения и медленное заживление. У них также могут развиваться петехии – маленькие красные и пурпурные пятна на теле. Это указывает на то, что кровь не свертывается должным образом.
Петехии развиваются, когда незрелые белые кровяные тельца вытесняют тромбоциты, которые имеют решающее значение для свертывания крови.
Частые инфекции: Белые кровяные тельца имеют решающее значение для борьбы с инфекциями.Если белые кровяные клетки не работают должным образом, у человека могут часто развиваться инфекции. Иммунная система может атаковать собственные клетки организма.
Анемия: По мере того, как становится доступным меньше эффективных красных кровяных телец, человек может заболеть анемией. Это означает, что у них недостаточно гемоглобина в крови. Гемоглобин переносит железо по телу. Нехватка железа может привести к затрудненному или затрудненному дыханию и бледности кожи.
Нехватка железа может привести к затрудненному или затрудненному дыханию и бледности кожи.
Другие симптомы могут включать:
- тошноту
- лихорадку
- озноб
- ночная потливость
- симптомы гриппа
- потеря веса
- боль в костях
- усталость
Если печень или селезенка опухают, a человек может чувствовать сытость и меньше есть, что приводит к потере веса.
Потеря веса может происходить даже без увеличения печени или селезенки. Головная боль может указывать на попадание раковых клеток в центральную нервную систему (ЦНС).
Однако все это может быть симптомами других болезней. Для подтверждения диагноза лейкемии необходимы консультация и обследование.
Поделиться на PinterestВрач проведет медицинский осмотр, чтобы помочь диагностировать лейкемию. Врач проведет медицинский осмотр и спросит о личном и семейном анамнезе.Они будут проверять наличие признаков анемии и прощупывать увеличенную печень или селезенку.
Они также возьмут образец крови для оценки в лаборатории.
Если врач подозревает лейкемию, он может предложить исследование костного мозга. Хирург извлекает костный мозг из центра кости, обычно из бедра, с помощью длинной тонкой иглы.
Это может помочь им определить наличие и тип лейкемии.
Прогноз для людей с лейкемией зависит от типа.
Прогресс медицины означает, что теперь люди могут достичь полной ремиссии с помощью лечения.Ремиссия означает, что больше нет признаков рака.
В 1975 году шансы выжить в течение 5 и более лет после постановки диагноза лейкемии составляли 33,4%. К 2011 году этот показатель вырос до 66,8%.
Когда человек достигает ремиссии, ему по-прежнему требуется наблюдение, и он может сдать анализы крови и костного мозга. Врачам необходимо провести эти тесты, чтобы убедиться, что рак не вернулся.
Врач может решить уменьшить частоту обследований, если лейкемия не возвращается со временем.
11 симптомов лейкемии у детей
Если у ребенка наблюдаются какие-либо из следующих симптомов, и родитель или опекун подозревают лейкоз, необходимо обратиться к врачу.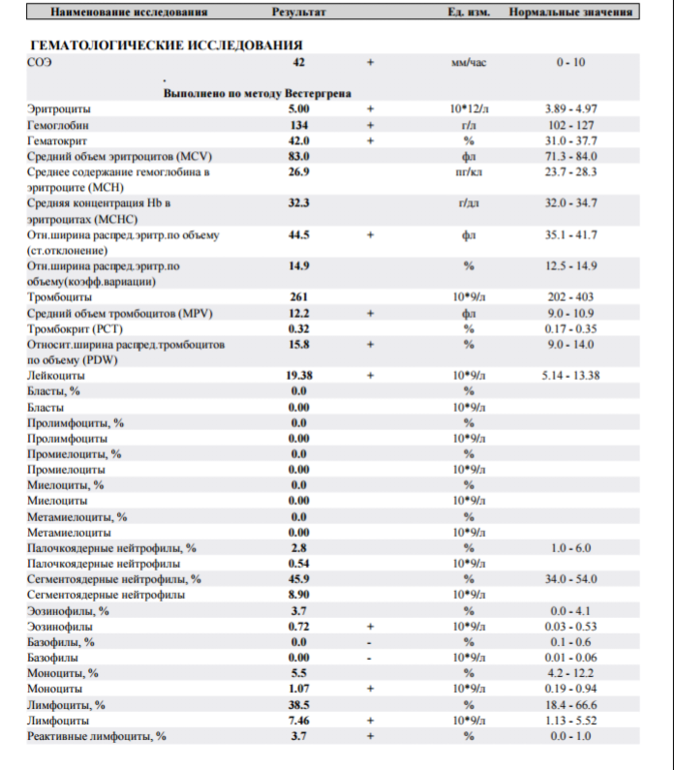
1. Анемия
Анемия возникает, когда в организме не хватает красных кровяных телец.
Красные кровяные тельца несут ответственность за перенос кислорода по телу, и если кто-то не производит его в достаточном количестве, он может испытать:
2. Частые инфекции
У детей с лейкемией высокое количество лейкозов, но большинство этих клеток работают некорректно.Это потому, что аномальные клетки заменяют здоровые белые кровяные тельца.
Белые кровяные тельца помогают защитить организм и бороться с инфекциями.
Рецидивирующие и хронические инфекции могут указывать на то, что у ребенка недостаточно здоровых лейкоцитов.
3. Синяки и кровотечение
Если у ребенка легко появляются синяки, сильное носовое кровотечение или кровотечение из десен, это может указывать на лейкоз.
У ребенка с этим типом рака будет недостаток тромбоцитов, которые помогают предотвратить кровотечение.
4. Боль в костях или суставах
Если кажется, что ребенок испытывает боль и жалуется, что его кости или суставы болят или болят, это может указывать на детский лейкоз.
Когда лейкоз развивается, аномальные клетки могут накапливаться внутри суставов или вблизи поверхности костей.
5. Отек
У ребенка с лейкемией отек может поражать различные части тела, в том числе:
- Живот, когда аномальные клетки собираются в печени и селезенке
- Лицо и руки, когда давление на вена, называемая верхней полой веной, вызывает скопление крови в этой области
- Лимфатические узлы, когда человек замечает образование небольших шишек по бокам шеи, в подмышках или на ключице
Важно отметить, что ребенок с увеличенными лимфатическими узлами и без дополнительных симптомов имеет больше шансов заболеть инфекцией, чем лейкемией.
Кроме того, опухоли от других видов рака с большей вероятностью будут оказывать давление на верхнюю полую вену и вызывать отек лица. Припухлость усиливается, когда ребенок просыпается, и улучшается в течение дня.
Это называется синдромом верхней полой вены и редко возникает при лейкемии. Однако это может быть опасно для жизни и требует неотложной помощи.
Однако это может быть опасно для жизни и требует неотложной помощи.
6. Отсутствие аппетита, боли в животе и потеря веса
Если лейкозные клетки вызвали отек печени, почек или селезенки, эти органы могут давить на желудок.
Результатом может быть чувство сытости или дискомфорта, отсутствие аппетита и последующая потеря веса.
7. Кашель или затрудненное дыхание
Лейкемия может поражать части тела в груди и вокруг нее, например, некоторые лимфатические узлы или вилочковую железу, расположенную между легкими.
Если эти части тела отекают, они могут оказывать давление на трахею и затруднять дыхание.
Проблемы с дыханием также могут возникать, если лейкозные клетки накапливаются в мелких кровеносных сосудах легких.
Если ребенок испытывает затрудненное дыхание, обратитесь за неотложной помощью.
8. Головные боли, рвота и судороги
Если лейкоз поражает головной или спинной мозг, ребенок может испытывать:
- головные боли
- слабость
- судороги
- рвота
- трудности с концентрацией внимания
- проблемы с равновесием
- помутнение зрения
9. Кожные высыпания
Кожные высыпания
Клетки лейкемии, которые распространяются на кожу, могут привести к появлению небольших темных пятен, похожих на сыпь.Этот набор клеток называется хлоромой или гранулоцитарной саркомой, и это очень редко.
Синяки и кровотечения, характерные для лейкемии, также могут вызывать появление крошечных пятен, называемых петехиями. Они также могут выглядеть как сыпь.
10. Сильная усталость
В редких случаях лейкемия приводит к очень сильной слабости и истощению, что может привести к невнятной речи.
Это происходит, когда лейкозные клетки накапливаются в крови, в результате чего кровь становится густой. Кровь может быть настолько густой, что ее кровообращение через мелкие сосуды головного мозга замедляется.
11. Общее плохое самочувствие
Ребенок не может подробно описать свои симптомы, но может казаться, что он в целом болен.
Если причина болезни ребенка не выяснена, запишитесь на прием к врачу.
Поделиться на Pinterest Как можно раньше выявить признаки лейкемии, чтобы быстро диагностировать и лечить.
Трудно обнаружить самые ранние признаки лейкемии.
Они также могут варьироваться от ребенка к ребенку, не у всех детей с лейкемией проявляются перечисленные выше симптомы.
Ранние симптомы также зависят от того, болен ли ребенок острым или хроническим лейкозом. Симптомы острого лейкоза часто появляются быстро и могут быть более заметными. Хронический лейкоз может быть более легким и постепенно развиваться с течением времени.
Если родитель или опекун замечает какой-либо из вышеперечисленных симптомов, лучше всего как можно скорее отвести ребенка к врачу. Своевременный диагноз может гарантировать, что ребенок быстро получит правильное лечение.
Однако многие из этих симптомов являются обычными и могут указывать на ряд заболеваний.Прежде чем поставить диагноз, врач проведет различные тесты и оценки.
Признаки, причины, лечение и средства правовой защиты
Наличие крови в стуле ребенка может вызывать беспокойство у родителей. Однако это не всегда может быть поводом для беспокойства. Фактически, это довольно часто наблюдается у практикующих врачей (1).
Фактически, это довольно часто наблюдается у практикующих врачей (1).
У детей и подростков есть множество причин с прожилками крови в стуле. Некоторые из них не такие сложные и требуют небольшого лечения или вообще не требуют его. Однако некоторые причины могут быть более серьезными и требуют немедленной медицинской помощи.
Продолжайте читать этот пост MomJunction, чтобы узнать о возможных причинах кровавого стула у детей, диагностике и домашних средствах, которые могут помочь.
Действительно ли это кровь в стуле вашего ребенка?
Часто из-за употребления определенных продуктов или лекарств в стуле ребенка может появиться кровянистый вид или положительный результат теста на наличие крови (1). К таким продуктам относятся:
- Шоколад
- Желатин со вкусом
- Kool-Aid или аналогичные напитки
- Свекла
- Красная солодка
- Железные добавки
- Антибиотики (ампициллин)
- Препараты висмута (Пепто-Бисмол)
[ Прочтите: Сепсис у детей]
Признаки кровавого стула у детей
В зависимости от причины и источника внешний вид крови (цвет и интенсивность) в стуле может различаться. Он может варьироваться от ярко-красного до дегтеобразно-черного (1).
Он может варьироваться от ярко-красного до дегтеобразно-черного (1).
- Наличие ярко-красной крови в стуле называется гематохезией. Это может быть из-за кровотечения в толстой или прямой кишке (нижних отделах желудочно-кишечного тракта) (1).
- Стул бордового цвета может указывать на кровотечение в тонкой кишке (2).
- Появление темного дегтеобразного стула, также известного как мелена, может указывать на кровотечение в верхних отделах желудочно-кишечного тракта или пищевода, желудка и двенадцатиперстной кишки (1, 2).
[Читать: Диарея у детей]
Причины кровянистого стула у детей
Возраст является важным фактором в определении причины ректального кровотечения у детей и подростков (1). Некоторые из распространенных причин у детей (2–12 лет) и подростков (12–18 лет) включают следующие (3).
1. Анальная трещина:
Это разрыв или разрыв кожи заднего прохода. Одна из наиболее частых причин ректального кровотечения у детей, обычно возникает из-за твердого стула или запоров (4). Иногда к таким слезам могут приводить случаи взрывной диареи (5).
Вы можете заметить полосы крови на стуле вашего ребенка или на туалетной бумаге. Эти трещины также могут вызывать боль и дискомфорт во время дефекации (4).
2. Ювенильные полипы:
Ювенильные полипы – это наиболее распространенные типы кишечных полипов, встречающиеся у детей в возрасте от трех до десяти лет. Для них характерны кровотечение и боли в животе (6).
3. Инфекционный колит (инфекция):
Бактериальная, вирусная или паразитарная инфекция может вызвать кровянистый стул (обычно с диареей) в любой возрастной группе.Общие патогены включают Salmonella, Shigella, Campylobacter, Yersinia enterocolitica, Clostridium difficile и Escherichia coli (3). Entamoeba histolytica – распространенный водный паразит, который может вызывать кровавую диарею.
4. Воспалительное заболевание кишечника (ВЗК):
Воспалительное заболевание кишечника состоит из двух состояний.
- Болезнь Крона : может возникнуть в любой части желудочно-кишечного тракта – от рта до ануса.
- Язвенный колит : Возникает в толстой (ободочной) или прямой кишке.
Характеризуется хроническим воспалением желудочно-кишечного тракта. Некоторые из общих симптомов могут включать боль в животе, ректальное кровотечение, потерю веса, усталость и диарею (7).
Большинство случаев диагностируется после 15 лет (7).
5 . Солитарная язва прямой кишки:
Хотя у детей она встречается редко, она характеризуется кровавым стулом, запорами, выделением слизи, болями в животе и длительным натуживанием. Это часто неправильно диагностируется или может остаться недиагностированным (8).
6. Кишечная непроходимость (инвагинация):
Инвагинация – частая причина кишечной непроходимости у детей в возрасте до трех лет. Это также может произойти у детей старшего возраста и подростков. Состояние характеризуется сильной болью в животе, кровавым стулом, желеобразным стулом из красной смородины, лихорадкой, крайней усталостью, рвотой, диареей и вздутием живота (9).
7. Пурпура Геноха-Шонлейна:
Этот синдром, также известный как васкулит IgA, поражает детей в возрастной группе от 3 до 15 лет.Он характеризуется пурпурными пятнами на коже, болью в суставах, желудочно-кишечными проблемами (иногда с кровью в стуле) и заболеванием почек (10).
8. Гемолитико-уремический синдром:
Чаще всего это заболевание встречается у детей, обычно возникает после инфицирования кишечной палочкой желудочно-кишечного тракта. Дети могут испытывать рвоту, диарею, лихорадку, вялость, кровавый стул и утомляемость (11).
9. Геморрой (груды):
Геморрой – это вены вокруг ануса, которые опухают из-за сильного растяжения под давлением.Груды могут образоваться из-за длительного натуживания во время дефекации, хронических запоров или диареи. Симптомы у детей могут включать боль и отек вокруг ануса, зуд или ярко-красную кровь в стуле (12).
10. Кровоизлияние из верхних отделов желудочно-кишечного тракта:
У детей младшего возраста кровотечение из верхних отделов желудочно-кишечного тракта может иногда приводить к выделению ярко-красной крови в стуле (гематохезия). Это может быть связано с относительно более быстрым прохождением через кишечник по сравнению со взрослыми (3).
Это может быть связано с относительно более быстрым прохождением через кишечник по сравнению со взрослыми (3).
Диарея и кровь в детском стуле
Кровавая диарея или кровь в стуле вашего ребенка, сопровождаемая диареей, не является обычным явлением. Это может произойти из-за основного заболевания, например (1, 3):
- Воспалительное заболевание кишечника (язвенный колит и болезнь Крона)
- Кишечная инфекция, вызванная бактериями, вирусом или паразитом
- Ювенильный полип (не так часто встречается )
- Инвагинация (не так часто)
Слизь и кровь в детском стуле
Наличие слизи и крови в стуле ребенка может быть вызвано следующими причинами (1, 3, 8, 13).
- Воспалительное заболевание кишечника (язвенный колит и болезнь Крона)
- Солитарная язва прямой кишки
- Инфекция (Clostridium difficile или амебная инфекция)
Диагностика причины появления крови в стуле
Медицинские работники могут учитывать историю болезни, возраст ребенка, а также физикальное обследование для выявления причин ректального кровотечения. Физическое обследование заднего прохода и промежности может быть выполнено для выявления любых признаков трещин или свищей (3).
Физическое обследование заднего прохода и промежности может быть выполнено для выявления любых признаков трещин или свищей (3).
Врач также может порекомендовать вашему ребенку дополнительные анализы (3, 14).
- Колоноскопия – наиболее предпочтительный метод диагностики ректального кровотечения.
- Оценка кала и посев (например, окраска по Райту)
- Общий анализ крови
- УЗИ брюшной полости
- Ультразвуковое исследование
- КТ или МРТ
- Рентгенография брюшной полости или рентгенография
При необходимости врач предложит план лечения, основанный на основной причине.Наряду с этим вы можете попробовать несколько домашних средств, чтобы свести к минимуму риск появления крови в стуле. Вы можете использовать их при легких случаях кровянистого стула.
Домашние средства для облегчения симптомов
Эти простые советы и изменения в питании могут помочь вашему ребенку избавиться от болезненной или кровоточащей прямой кишки (1, 15).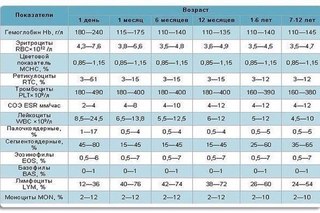
- Теплые сидячие ванны : Эти ванны предполагают сидение в теплой неглубокой воде для облегчения симптомов трещин, геморроя и других состояний. Замачивание нижней части или области промежности (вокруг ануса) может облегчить боль, зуд, раздражение и т. Д.Иногда врачи могут порекомендовать добавить лекарства или успокаивающие средства, такие как соль, пищевая сода или уксус, для лучшего облегчения.
- Диета с высоким содержанием клетчатки : Чтобы облегчить симптомы запора у вашего ребенка, врачи могут порекомендовать перейти на диету с высоким содержанием клетчатки. Включите цельные фрукты (бананы, груши, ягоды и т. Д.), Овощи (брокколи, зеленый горошек и т. Д.) И цельнозерновые продукты (овсянку, цельнозерновой хлеб или макаронные изделия).
- Достаточно воды : Поощряйте ребенка регулярно пить воду, особенно если у него запор.Обезвоживание помогает разжижить стул.
- Личная гигиена : Научите ребенка соблюдать гигиену в области промежности (вокруг ануса) и помогите ему соблюдать правила гигиены.
 Убедитесь, что они аккуратно промывают, очищают и высушивают область после дефекации.
Убедитесь, что они аккуратно промывают, очищают и высушивают область после дефекации.
- Физическая активность : Физическая активность, включая игры и соответствующие возрасту упражнения, важна для поддержания здоровой функции кишечника у вашего ребенка.
Когда вам следует обратиться к педиатру?
Вам следует посетить педиатра, чтобы определить причину появления крови в стуле вашего ребенка.Правильный диагноз может помочь справиться с основными заболеваниями или исключить любую серьезную проблему. Обратитесь к врачу, если ваш ребенок испытывает следующее.
- Сильная усталость или слабость
- Кровавая диарея
- Темный дегтеобразный стул
- Боль в животе
- Вздутие или вздутие живота
[Читать: Запор у детей]
Лечение кровавого стула у детей
Линия лечения ректальное кровотечение может зависеть от основной причины (1, 3, 14).
1. Размягчители стула или слабительные : В большинстве случаев трещины возникают из-за твердого стула или хронических запоров. Поэтому врачи часто рекомендуют размягчители стула или слабительные.
Поэтому врачи часто рекомендуют размягчители стула или слабительные.
2. Мази для местного применения: В тяжелых случаях трещин или разрывов, вызванных запором, задержкой стула или болезненным испражнением, врачи могут порекомендовать местные обезболивающие мази для уменьшения боли. Не используйте у детей кремы или мази, отпускаемые без рецепта, без консультации с лечащим врачом.
3. Антибиотики : Противомикробные или противопаразитарные препараты могут быть назначены в случае инфекционного колита или кишечных инфекций. Лечение основано на выявленных бактериях, вирусах или паразитах.
4. Иммунодепрессивные и противовоспалительные средства : Такие лекарства могут быть рекомендованы вашим врачом для лечения воспалительного заболевания кишечника (язвенного колита). Кортикостероиды, аминосалицилаты, иммуномодуляторы и др. Эффективно используются у детей для устранения симптомов и улучшения качества жизни.
5. Эндоскопическое лечение / терапия : Полная колоноскопия с эндоскопической полипэктомией может использоваться для лечения полипов. Ювенильные полипы обычно маленькие (около 5-15 мм в диаметре), поэтому врачи могут использовать петлевую полипэктомию, при которой для разрезания полипов используется тепло.
Эндоскопическое лечение / терапия : Полная колоноскопия с эндоскопической полипэктомией может использоваться для лечения полипов. Ювенильные полипы обычно маленькие (около 5-15 мм в диаметре), поэтому врачи могут использовать петлевую полипэктомию, при которой для разрезания полипов используется тепло.
6. Операция: Операция может быть вариантом у детей с кровотечением из-за кишечной непроходимости (инвагинация), полипа прямой кишки или любой сосудистой аномалии.
[Читать: Аутоиммунные заболевания у детей]
Присутствие крови в стуле у детей – не редкость.Причины ректального кровотечения могут быть разными и обычно поддаются лечению – некоторые с помощью домашних средств, а другие – с помощью лечения. Тем не менее, визит к педиатру или практикующему врачу не следует откладывать, если кровянистый стул постоянный или частый.
Есть ли у вас опыт лечения ректального кровотечения у детей? Расскажите им в разделе комментариев ниже.
Ссылки:
1. Кровь, I. I. R. Нижнее желудочно-кишечное кровотечение: Pediatrician, 90, 91. (1990).2. Бусварос А. Клиническая консультация: Ректальное кровотечение у педиатрических пациентов: Бостонская детская больница. (2015).
3. Фокс, В. Л. Желудочно-кишечные кровотечения в младенчестве и детстве: Гастроэнтерологические клиники Северной Америки, 29 (1), 37-66 (2000).
4. Ланге, П. Анальная трещина: Американская педиатрическая хирургическая ассоциация. (2016)
5. Миллер, Гейл В., Причины массивного ректального кровотечения у детей: (Обзор шестидесяти восьми случаев) Md Theses. Документ 35. (1964).
6. Адольф, В. Р., и Бернабе, К.Полипы у детей: клиники хирургии толстой кишки и прямой кишки, 21 (4), 280–285. (2008).
7. Факты о воспалительном заболевании кишечника: Американский фонд Крона и колита. (2014).
8. Урганджи Н., Калёнку Д. и Экен К. Г. Синдром солитарной язвы прямой кишки у детей: отчет о шести случаях: кишечник и печень, 7 (6), 752–755.
