Родовая травма головы новорожденных: Родовые травмы: виды, симптомы, осложнения
Родовые травмы: виды, симптомы, осложнения
Родовые травмы: виды, симптомы, осложнения
Иногда во время родов дети получают травмы – согласно статистике, медицинская помощь требуется примерно 10% новорожденных. Родовые травмы не всегда легко заметить с первого взгляда. Их легко определить по характерным признакам, свидетельствующим о необходимости врачебного вмешательства. Чем раньше ребенку будет оказана помощь, тем меньше вероятность осложнений.
Иногда во время родов дети получают травмы – согласно статистике, медицинская помощь требуется примерно 10% новорожденных. Родовые травмы не всегда легко заметить с первого взгляда. Их легко определить по характерным признакам, свидетельствующим о необходимости врачебного вмешательства. Чем раньше ребенку будет оказана помощь, тем меньше вероятность осложнений.
Самые распространенные родовые травмы
Медицине известно множество их видов. Следующие отклонения происходят наиболее часто:
- повреждения черепных костей;
- повреждения дупликатур твердой мозговой оболочки;
- эпидуриальные кровоизлияния;
- кефалогематомы;
- родовые опухоли.

Они также чреваты серьезными последствиями, которые могут сильно повлиять на качество жизни ребенка. Избежать осложнений без квалифицированной медицинской помощи невозможно. Повреждения, полученные ребенком во время родов, приводят к следующим осложнениям:
- задержка общего развития;
- задержка речевого развития;
- нарушения сна;
- эпилептический синдром;
- аутизм;
- косолапость;
- ДЦП;
- гиперактивность;
- а также ряду других заболеваний.
Повреждения сказываются на развитии внутренних органов, головного мозга, центральной нервной системы, позвоночника, костной системы. В будущем они могут стать причиной серьезных осложнений.
Как распознать родовую травму?
Последствия, как правило, заметны не сразу – проблема усугубляется постепенно, в отдельных случаях процесс затягивается на 2-3 года. Существуют характерные признаки, говорящие о необходимости показать малыша специалисту:
- Беспокойное поведение ребенка;
- частые срыгивания;
- нарушения движений руками или ногами;
- ассиметрия черепа;
- нарушения рефлексов;
- нарушения сна.
2009/155/1.jpg)
Эти признаки выражаются в большей или меньшей степени – иногда нарушения видны сразу, однако в большинстве случаев определить их под силу только специалисту
Группа риска
Дети, находящиеся в группе риска, обязательно должны быть осмотрены специалистом. Как узнать, входит ли ваш малыш в эту группу? В нее входят дети, которым нелегко далось появление на свет. Об этом можно судить по следующим признакам:
- кесарево сечение;
- большой вес плода – свыше 4 кг;
- состояние гипоксии;
- кефалогематома – припухлость на черепе новорожденного;
- стимуляция родов и акушерские манипуляции.
Детей, появившихся на свет в результате сложных родов, необходимо показать специалисту. Квалифицированная медицинская помощь поможет избежать развития осложнений, даже если при родах ребенок получил травму. В медицинском центре «Бэби плюс» есть все необходимое оборудование для проведения осмотра и лабораторных исследований.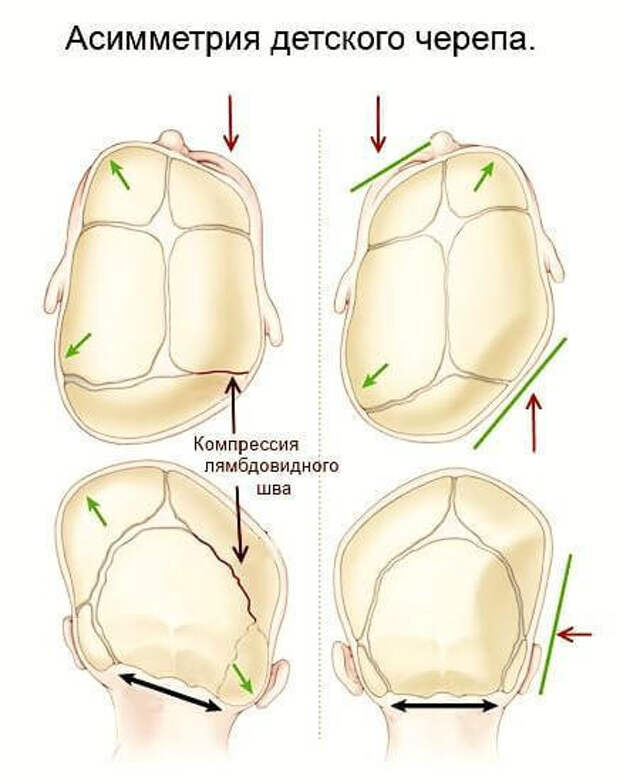 Наш центр расположен в поселке ВНИИССОК (Одинцовский район, ЖК «Гусарская баллада»). Вы можете записаться на прием прямо сейчас! К жителям Одинцовского района наши специалисты готовы приехать на дом – им не обязательно записываться на прием для осмотра.
Наш центр расположен в поселке ВНИИССОК (Одинцовский район, ЖК «Гусарская баллада»). Вы можете записаться на прием прямо сейчас! К жителям Одинцовского района наши специалисты готовы приехать на дом – им не обязательно записываться на прием для осмотра.
Дата публикации: 13.12.2018 17:05:16
Родовая травма новорожденных. Что такое Родовая травма новорожденных?
ВАЖНОИнформацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Родовая травма новорожденных – различные повреждения плода, возникающие в процессе родового акта. Среди родовых травм новорожденных встречаются повреждения мягких тканей (кожи, подкожной клетчатки, мышц), костной системы, внутренних органов, центральной и периферической нервной системы. Родовая травма новорожденных диагностируется с учетом акушерско-гинекологического анамнеза матери, особенностей течения родов, данных осмотра новорожденного и дополнительных исследований (ЭЭГ, УЗИ, рентгенографии, офтальмоскопии и др.). Лечение родовых травм новорожденных проводится дифференцированно с учетом вида и тяжести повреждения.
Родовая травма новорожденных диагностируется с учетом акушерско-гинекологического анамнеза матери, особенностей течения родов, данных осмотра новорожденного и дополнительных исследований (ЭЭГ, УЗИ, рентгенографии, офтальмоскопии и др.). Лечение родовых травм новорожденных проводится дифференцированно с учетом вида и тяжести повреждения.
- Классификация родовых травм новорожденных
- Причины
- Различные виды травм новорожденных
- Родовые травмы мягких тканей
- Родовые травмы костной системы
- Родовые травмы внутренних органов
- Родовые травмы центральной и периферической нервной системы
- Профилактика
- Цены на лечение
Общие сведения
Под родовой травмой новорожденных понимают нарушение целостности тканей или органов ребенка, обусловленное действующими в процессе родов механическими силами. Родовые травмы диагностируются у 8-11% новорожденных. Родовые травмы новорожденных нередко сочетаются с родовыми травмами матери (разрывами вульвы, влагалища, промежности, матки, мочеполовыми и влагалищно-прямокишечными свищами и др.
Родовая травма новорожденных
Классификация родовых травм новорожденных
В зависимости от локализации повреждения и преимущественного нарушения функций выделяют следующие виды родовой травмы новорожденных:
1. Родовые травмы мягких тканей (кожи, подкожной клетчатки, мышц, родовая опухоль, кефалогематома).
2. Родовые травмы костно-суставной системы (трещины и переломы ключицы, плечевых и бедренных костей; травматический эпифизеолиз плечевой кости, подвывих суставов С1 и С2, повреждение костей черепа и др.).
3. Родовые травмы внутренних органов (кровоизлияния во внутренние органы: печень, селезенку, надпочечники).
4. Родовые травмы центральной и периферической нервной системы у новорожденных:
- внутричерепная родовая травма (эпидуральные, субдуральные, субарахноидальные, интравентрикулярные кровоизлияния)
- родовая травма спинного мозга (кровоизлияния в спинной мозг и его оболочки)
- родовая травма периферической нервной системы (повреждение плечевого сплетения – парез/паралич Дюшена-Эрба или паралич Дежерин-Клюмпке, тотальный паралич, парез диафрагмы, повреждение лицевого нерва и др.).
Причины
Анализ причин родовой травмы новорожденных позволяет выделить три группы факторов, повышающих вероятность ее возникновения: относящихся к матери, к плоду, а также к течению и ведению родов.
Предрасполагающими «материнскими» факторами могут выступать ранний или поздний репродуктивный возраст, гестозы, узкий таз, гипоплазия или гиперантефлексия матки, заболевания беременной (сердечно-сосудистые, эндокринные, гинекологические и др. ), переношенная беременность, профессиональные вредности и т. д.
), переношенная беременность, профессиональные вредности и т. д.
Наиболее обширную группу причин, приводящих к родовой травме новорожденных, составляют обстоятельства, связанные с плодом. Провоцировать родовую травму может тазовое предлежание плода, маловодие, неправильное (асинклитическое или разгибательное вставление головки), недоношенность, крупные размеры плода, аномалии развития плода, внутриутробная гипоксия и асфиксия и др.
К возникновению родовой травмы новорожденного могут приводить аномалии родовой деятельности: затяжные или быстрые роды, родостимуляция при слабой родовой деятельности, дискоординированная или чрезмерно сильная родовая деятельность. Серьезную группу причин родовых травм новорожденных составляет неправильное или необоснованное применение акушерских пособий (поворота плода на ножку, наложение акушерских щипцов, использование вакуум-экстрактора, проведение кесарева сечения и др.).
Как правило, при возникновении родовых травм новорожденных имеет место сочетание ряда неблагоприятных факторов, нарушающих нормальную биомеханику родов.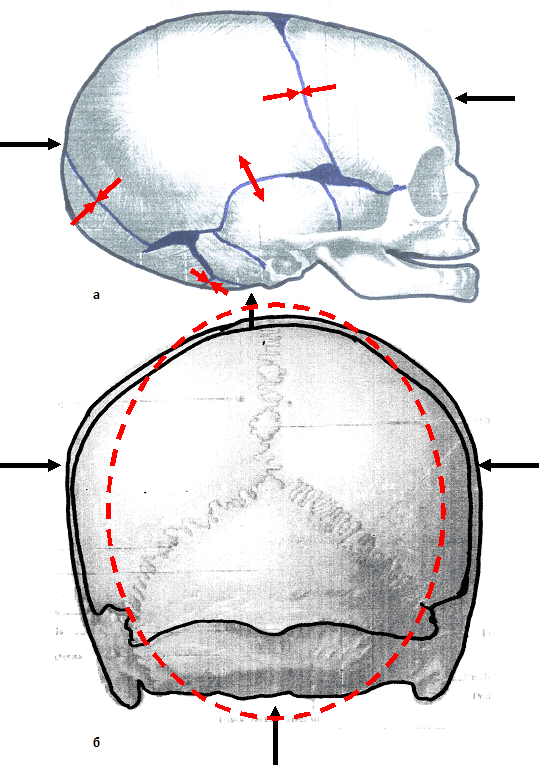
Различные виды травм новорожденных
Родовые травмы мягких тканей
Самыми частыми проявлениями родового травматизма новорожденных являются повреждения кожи и подкожной клетчатки. К ним относятся царапины, ссадины, петехии, экхимозы на различных участках тела. Такие повреждения выявляются при визуальном осмотре новорожденного неонатологом; обычно они не опасны и требуют лишь местной антисептической обработки и наложения асептической повязки. Незначительные родовые травмы мягких тканей исчезают к исходу первой недели жизни новорожденного.
Разновидностью родовой травмы новорожденных является родовая опухоль, которая характеризуется локальной припухлостью мягких тканей головы. Родовая опухоль имеет мягкоэластическую консистенцию, синюшный цвет с множественными петехиями и экхимозами. Ее возникновение обычно связано с затяжными родами в головном предлежании или наложением акушерских щипцов. Родовая опухоль лечения не требует, исчезает самостоятельно через 1-3 суток.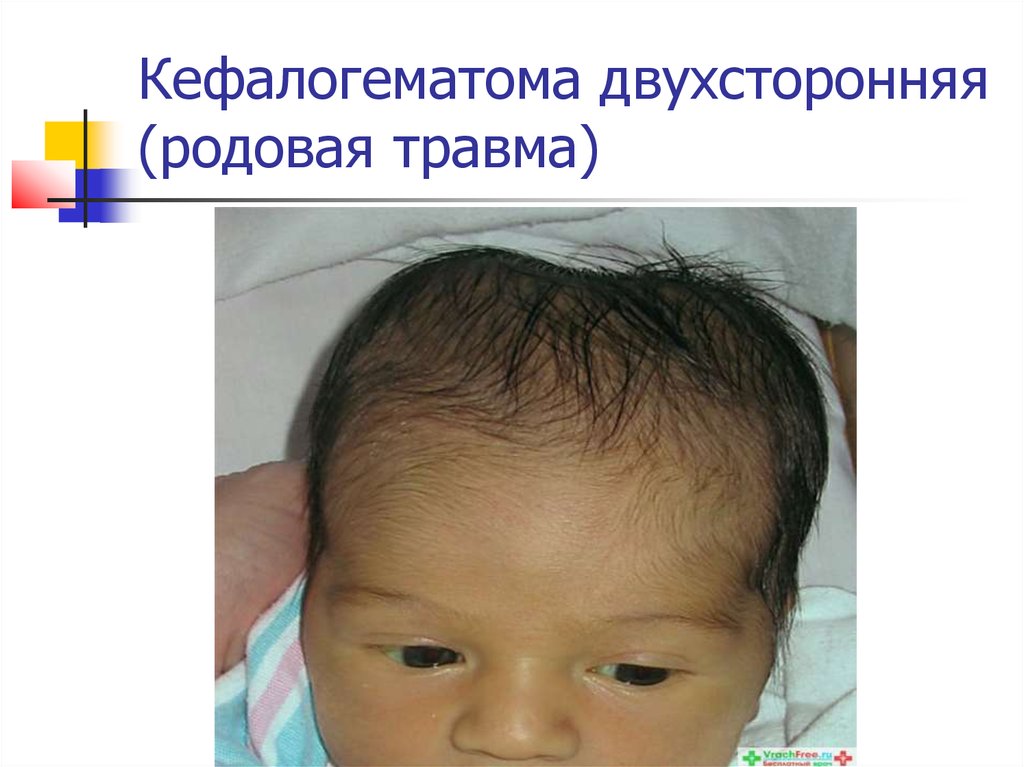
Более тяжелым видом родовой травмы новорожденных служит повреждение (кровоизлияние, разрыв) грудино-ключично-сосцевидной мышцы, обычно ее нижней трети. В этом случае в месте повреждения определяется небольшая опухоль умеренно плотной или тестоватой консистенции. Повреждение грудино-ключично-сосцевидной мышцы может быть выявлено не сразу, а примерно через неделю, когда у ребенка развивается кривошея. В лечении родовой травмы грудино-ключично-сосцевидной мышцы у новорожденных используется корригирующее положение головы с помощью валиков, сухое тепло, электрофорез йодистого калия, массаж; при неэффективности – хирургическая коррекция.
Кефалогематома, как разновидность родовой травмы новорожденных, характеризуется кровоизлиянием под надкостницу теменных или затылочной костей черепа. Типичными признаками кефалогематомы служат упругая консистенция, отсутствие пульсации, безболезненность, флюктуация, наличие валика по периферии. В дальнейшем у новорожденных с кефалогематомой может отмечаться желтуха, вызванная повышенным внесосудистым образованием билирубина. Кефалогематома уменьшается в размерах к 2-3 неделе жизни, а полностью рассасывается к исходу 6-8 недели. К осложнениям поднадкостничной родовой травмы новорожденных относится анемия, обызвествление и нагноение кефалогематомы. Дети с большими (более 6 см в диаметре) кефалогематомами нуждаются в проведении рентгенографии черепа для исключения трещин костей. Поскольку у недоношенных детей кефалогематомы часто ассоциированы с внутриутробным микоплазмозом, требуется проведение ПЦР или ИФА диагностики.
Кефалогематома уменьшается в размерах к 2-3 неделе жизни, а полностью рассасывается к исходу 6-8 недели. К осложнениям поднадкостничной родовой травмы новорожденных относится анемия, обызвествление и нагноение кефалогематомы. Дети с большими (более 6 см в диаметре) кефалогематомами нуждаются в проведении рентгенографии черепа для исключения трещин костей. Поскольку у недоношенных детей кефалогематомы часто ассоциированы с внутриутробным микоплазмозом, требуется проведение ПЦР или ИФА диагностики.
В большинстве случаев родовые травмы мягких тканей у новорожденных проходят без последствий.
Родовые травмы костной системы
Среди родовых травм костно-суставной системы у новорожденных чаще встречаются повреждения ключицы и костей конечностей. Они всегда относятся к чисто акушерским видам повреждений. Поднадкостничные переломы ключицы без смещения обычно обнаруживаются через 3-4 дня после родов по наличию веретенообразной плотной припухлости – формирующейся костной мозоли. Перелом ключиц со смещением сопровождается невозможностью выполнения активных движений, болью, плачем при пассивном движении руки, припухлостью и крепитацией над местом перелома.
Перелом ключиц со смещением сопровождается невозможностью выполнения активных движений, болью, плачем при пассивном движении руки, припухлостью и крепитацией над местом перелома.
При переломе плечевой или бедренной кости отсутствуют активные движения в конечностях, возникает болевая реакция на пассивные движения, имеется отек, деформация и укорочение поврежденной конечности. При любых видах переломов новорожденные нуждаются в консультации детского травматолога, проведении рентгенологической диагностики (рентгенографии ключицы, рентгенографии трубчатых костей). При переломе ключицы проводится кратковременная иммобилизация руки путем наложения повязки Дезо или плотного пеленания. При переломах плечевой и бедренной костей выполняется репозиция костей верхней или нижней конечности и наложение гипсовой повязки (при необходимости – вытяжение).
Разновидностью родовой травмы костной системы новорожденных является травматический эпифизеолиз плечевой кости. Его проявлениями служат болезненность, припухлость и крепитация в области плечевого или локтевого суставов, ограничение объема движений в пораженной руке. Исходом подобной травмы может являться парез лучевого нерва, формирование сгибательной контрактуры в суставах. Лечение состоит в иммобилизации конечности, проведении физиотерапевтических процедур, массажа.
Его проявлениями служат болезненность, припухлость и крепитация в области плечевого или локтевого суставов, ограничение объема движений в пораженной руке. Исходом подобной травмы может являться парез лучевого нерва, формирование сгибательной контрактуры в суставах. Лечение состоит в иммобилизации конечности, проведении физиотерапевтических процедур, массажа.
Родовые травмы внутренних органов
Повреждения внутренних органов возникают вследствие механического воздействия на плод при аномальном течении родов. Наиболее часто встречаются кровоизлияния в печень, селезенку и надпочечники. Клинические проявления родовой травмы внутренних органов у новорожденных развиваются на 3-5 сутки в связи с внутренним кровотечением. При разрыве гематомы возникает вздутие живота, развивается парез кишечника, мышечная гипотония (или атония), угнетение физиологических рефлексов, артериальная гипотония, упорные срыгивания и рвота.
При подозрении на родовую травму внутренних органов новорожденным производится обзорная рентгенография брюшной полости, УЗИ органов брюшной полости и УЗИ надпочечников. Лечение заключается в проведении гемостатической и симптоматической терапии; при необходимости – лапароскопии или лапаротомии с ревизией внутренних органов.
Лечение заключается в проведении гемостатической и симптоматической терапии; при необходимости – лапароскопии или лапаротомии с ревизией внутренних органов.
При кровоизлиянии в надпочечники у ребенка может развиться острая или хроническая надпочечниковая недостаточность. Прогноз при родовой травме внутренних органов у новорожденных определяется объемом и тяжестью поражения, своевременностью выявления повреждения.
Родовые травмы центральной и периферической нервной системы
Повреждения нервной системы у новорожденных составляют наиболее обширную группу родовых травм. В рамках данного обзора остановимся на родовой травме спинного мозга и периферической нервной системы; подробная характеристика внутричерепных родовых травм новорожденных будет дана в соответствующей статье.
Родовые травмы спинного мозга у новорожденных могут включать кровоизлияние, растяжение, сдавление или разрыв спинного мозга на различном уровне, связанные с переломом позвоночника или возникающие без него.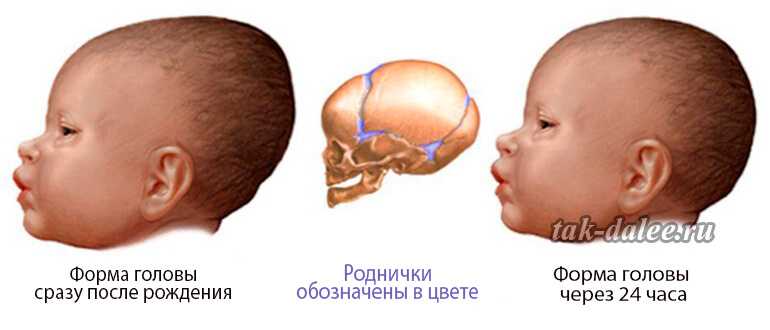 Тяжелые повреждения характеризуются клиникой спинального шока: вялостью, мышечной гипотонией, арефлексией, слабым криком, диафрагмальным дыханием. Гибель детей может наступить от дыхательной недостаточности. В более благоприятных случаях происходит постепенный регресс явлений спинального шока; на смену гипотонии приходит спастика; развиваются вегетативные нарушения (вазомоторные реакции, потливость), трофические изменения в мышечной и костной ткани. Родовые травмы легкой степени у новорожденных сопровождаются преходящей неврологической симптоматикой: изменением тонуса мышц, рефлекторных и двигательных реакций.
Тяжелые повреждения характеризуются клиникой спинального шока: вялостью, мышечной гипотонией, арефлексией, слабым криком, диафрагмальным дыханием. Гибель детей может наступить от дыхательной недостаточности. В более благоприятных случаях происходит постепенный регресс явлений спинального шока; на смену гипотонии приходит спастика; развиваются вегетативные нарушения (вазомоторные реакции, потливость), трофические изменения в мышечной и костной ткани. Родовые травмы легкой степени у новорожденных сопровождаются преходящей неврологической симптоматикой: изменением тонуса мышц, рефлекторных и двигательных реакций.
Постановке диагноза способствует осмотр ребенка детским неврологом, проведение рентгенографии или МРТ позвоночника, электромиографии, люмбальной пункции и исследования цереброспинальной жидкости. Лечение родовой травмы спинного мозга у новорожденных включает иммобилизацию области повреждения, проведение дегидратационной и противогеморрагической терапии, восстановительных мероприятий (ортопедического массажа, ЛФК, электростимуляции, физиотерапии).
Родовые травмы периферической нервной системы у новорожденных объединяют повреждения корешков, сплетений, периферических и черепных нервов.
С учетом локализации парез плечевого сплетения (акушерский парез) может быть верхним (проксимальным), нижним (дистальным) или тотальным. Верхний парез Дюшенна–Эрба связан с повреждением сплетений и корешков, берущих начало в сегментах С5-С6, что сопровождается нарушением функции проксимального отдела верхней конечности. В этом случае ребенок принимает характерное положение с рукой, приведенной к туловищу, разогнутой в локтевом суставе, повернутой внутрь в плече и пронированной в предплечье; согнутой в ладони кистью и головой, наклоненной к больному плечу.
При нижнем акушерском парезе Дежерина-Клюмпке поражаются сплетения или корешки, берущие начало от С7-Т1, следствием чего служит нарушение функции дистального отдела руки. Проявления включают мышечную гипотонию, гипестезии, ограничение движений в лучезапястном и локтевом суставах, пальцах руки, симптом «когтистой лапы». При тотальном типе акушерского пареза рука полностью бездействует, резко выражена мышечная гипотония, рано развивается атрофия мышц.
При тотальном типе акушерского пареза рука полностью бездействует, резко выражена мышечная гипотония, рано развивается атрофия мышц.
Диагноз и локализация повреждения уточняется с помощью электромиографии. Лечение родовой травмы плечевого сплетения у новорожденных состоит в иммобилизации руки с помощью лонгеты, проведении массажа, ЛФК, физиопроцедур (аппликаций озокерита, парафина, электростимуляции, электрофореза), лекарственной терапии.
При парезе диафрагмы у новорожденного развивается одышка, парадоксальное дыхание, цианоз, выбухание грудной клети на пораженной стороне. Выявлению пареза способствует рентгеноскопия и рентгенография грудной клетки, при которых определяется высокое стояние и малоподвижность купола диафрагмы. На этом фоне у детей может развиться застойная пневмония. Лечение родовой травмы заключается в чрескожной стимуляции диафрагмального нерва; при необходимости – ИВЛ до восстановления адекватного самостоятельного дыхания.
Парез лицевого нерва связан с повреждение ствола или ветвей лицевого нерва. В этом случае у ребенка отмечается асимметрия лица, лагофтальм, смещение глазного яблока вверх при крике, асимметрия рта, затруднение сосания. Родовая травма у новорожденных диагностируется на основании клинических признаков, электронейрографии, регистрации вызванных потенциалов. Нередко парез лицевого нерва проходит без специального лечения; в других случаях проводится теплолечение, медикаментозная терапия.
К более редким видам родовых травм новорожденных относятся травмы глоточного, срединного, лучевого, седалищного, перонеального нерва, пояснично-крестцового сплетения.
Профилактика
Профилактика родовых травм у новорожденных предполагает оценку степени риска их возникновения еще на этапе ведения беременности, максимально бережное отношение к ребенку в процессе родов, отказ от необоснованного использования пособий по извлечению плода и оперативного родоразрешения.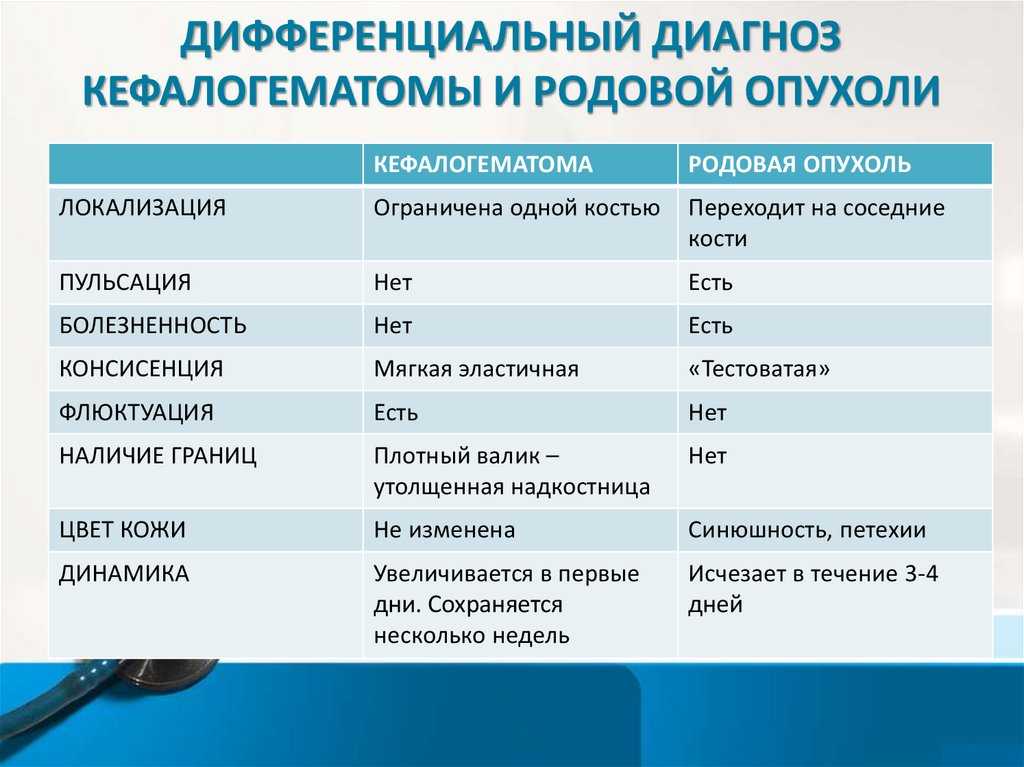
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Черепно-мозговая травма у детей | Johns Hopkins Medicine
Что такое травма головы?
Травмы головы являются одной из наиболее частых причин инвалидности и смерти детей. Травма может быть как легкой, как шишка, синяк (ушиб) или порез на голове, так и средней или тяжелой степени вследствие сотрясения мозга, глубокого пореза или открытой раны, перелома костей черепа или внутренних органов. кровотечения и повреждения головного мозга.
Травма головы — это широкий термин, описывающий широкий спектр повреждений кожи головы, черепа, головного мозга и нижележащих тканей и кровеносных сосудов в голове ребенка. Травмы головы также обычно называют черепно-мозговой травмой или черепно-мозговой травмой (ЧМТ), в зависимости от степени травмы головы.
Травмы головы также обычно называют черепно-мозговой травмой или черепно-мозговой травмой (ЧМТ), в зависимости от степени травмы головы.
Что такое сотрясение мозга?
Сотрясение мозга — это повреждение области головы, которое может вызвать мгновенную потерю сознания или бдительности на время от нескольких минут до нескольких часов после травматического события. Некоторые сотрясения легкие и кратковременные, и человек или неподготовленный наблюдатель могут не распознать сотрясение мозга.
Что такое ушиб?
Ушиб головного мозга. Ушиб вызывает кровотечение и отек внутри мозга вокруг области, где был нанесен удар по голове, или иногда на противоположной стороне головы из-за удара мозга о череп.
Что такое перелом черепа?
Перелом черепа — это перелом кости черепа. Существует 4 основных типа переломов черепа:
Линейные переломы черепа. При линейном переломе есть перелом кости, но кость не смещается. Во многих случаях таких детей можно наблюдать в отделении неотложной помощи или в больнице в течение короткого периода времени, и обычно они могут возобновить нормальную деятельность через несколько дней.
/16/3.jpg) Как правило, никаких вмешательств не требуется.
Как правило, никаких вмешательств не требуется.Вдавленные переломы черепа. Этот тип перелома можно увидеть с разрезом на коже головы или без него. При этом переломе часть черепа фактически вдавлена в результате травмы. Если внутренняя часть черепа прижата к головному мозгу, этот тип перелома черепа требует хирургического вмешательства, помогающего исправить деформацию.
Диастатические переломы черепа. Это переломы, возникающие по линиям швов черепа. Швы — это участки между костями головы, которые срастаются по мере роста ребенка. При этом типе перелома нормальные линии швов расширены. Эти переломы чаще наблюдаются у новорожденных и грудных детей.
Перелом основания черепа. Это может быть серьезный перелом черепа, включающий перелом кости в основании черепа. У детей с этим типом перелома часто появляются синяки вокруг глаз и синяк за ухом. У них также может быть прозрачная жидкость, вытекающая из носа или ушей из-за разрыва части оболочки головного мозга.
 Эти дети иногда требуют тщательного наблюдения в больнице.
Эти дети иногда требуют тщательного наблюдения в больнице.
Что вызывает травму головы?
Существует множество причин травм головы у детей. Более распространенными травмами являются спортивные травмы, падения, дорожно-транспортные происшествия (когда ребенок либо едет в автомобиле в качестве пассажира, либо получает удар в качестве пешехода) или в результате жестокого обращения с детьми.
Риск травм головы высок среди подростков и встречается в два раза чаще у мужчин, чем у женщин. Исследования показывают, что травмы головы чаще встречаются в весенние и летние месяцы, когда дети обычно очень активны на свежем воздухе, например, катаются на велосипедах, роликовых коньках или скейтбордах. Наиболее частое время, связанное с травмами головы, приходится на период с позднего вечера до раннего вечера и в выходные дни. Хотя обычно это не опасно для жизни, травма головы, возникающая в спортивных состязаниях, таких как футбол, футбол, хоккей и баскетбол, может привести к сотрясению мозга и синдромам после сотрясения мозга.
Что вызывает синяки и внутренние повреждения головного мозга?
При прямом ударе по голове, встряхивании ребенка (что наблюдается во многих случаях жестокого обращения с детьми) или хлыстовой травме (как наблюдается в автомобильных авариях), ушибе головного мозга и повреждении к внутренним тканям и сосудам происходит за счет механизма, называемого переворотом-противопереворотом. Синяк, непосредственно связанный с травмой, в месте удара называется ударным поражением (произносится СОО). Когда мозг отскакивает назад, он может ударить по черепу с противоположной стороны и вызвать синяк, который называется контррецидивным поражением. Сотрясение мозга о боковые стороны черепа может вызвать разрыв внутренней оболочки, тканей и кровеносных сосудов, что может привести к внутреннему кровотечению, кровоподтекам или отеку мозга.
Каковы симптомы травмы головы?
Ниже приведены наиболее распространенные симптомы травмы головы. У ребенка могут быть разной степени выраженности симптомы, связанные с тяжестью черепно-мозговой травмы. Симптомами легкой травмы головы могут быть:
Симптомами легкой травмы головы могут быть:
Легкая травма головы:
Приподнятая, опухшая область от удара или синяка
Небольшой поверхностный (неглубокий) порез на коже головы
Головная боль
Sensitivity to noise and light
Irritability
Confusion
Lightheadedness and/or dizziness
Problems with balance
Nausea
Problems with memory and/or concentration
Изменение режима сна
Затуманивание зрения
«Усталость» глаз
Звон в ушах (тиннитус)
Изменение вкуса
Усталость или летаргия
УДОБНОЕ или тяжелая травма головы (что требует немедленной медицинской помощи)-Симптомы могут включать в себя любое из вышеперечисленного плюс:
- 9000 40004.
Сильная головная боль, которая не проходит
Повторяющаяся тошнота и рвота
Потеря кратковременной памяти, например трудности с запоминанием событий, которые привели непосредственно к травмирующему событию и через него
Slurred speech
Difficulty with walking
Weakness in one side or area of the body
Sweating
Pale in color
Seizures or convulsions
Behavior изменения, включая раздражительность
Кровь или прозрачная жидкость, выделяющаяся из ушей или носа
Один зрачок (темная область в центре глаза) выглядит больше, чем другой глаз
Глубокий порез или рваная рана кожи головы
Открытая рана головы
Посторонний предмет, проникающий в голову
Кома
Вегетативное состояние (состояние повреждения головного мозга, при котором человек теряет мыслительные способности и способность осознавать окружающее, но сохраняет некоторые основные функции, такие как дыхание и кровообращение)
Синдром запертого человека (неврологическое состояние, при котором человек находится в сознании и может думать и рассуждать, но не может говорить или двигаться)
- 9000 40004.
Как диагностируются травмы головы?
Полный масштаб проблемы может быть не полностью понят сразу после травмы, но может быть выявлен при комплексном медицинском осмотре и диагностическом тестировании.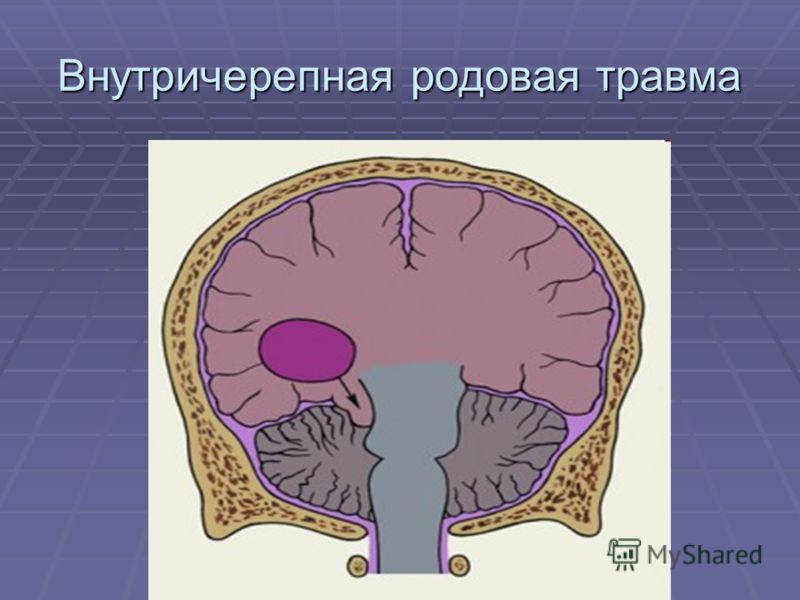 Диагноз черепно-мозговой травмы ставится на основании физического осмотра и диагностических тестов. Во время осмотра врач получает полную историю болезни ребенка и семьи и спрашивает, как произошла травма. Травма головы может вызвать неврологические проблемы и может потребовать дальнейшего медицинского наблюдения.
Диагноз черепно-мозговой травмы ставится на основании физического осмотра и диагностических тестов. Во время осмотра врач получает полную историю болезни ребенка и семьи и спрашивает, как произошла травма. Травма головы может вызвать неврологические проблемы и может потребовать дальнейшего медицинского наблюдения.
Диагностические тесты могут включать:
Анализы крови
Рентген. Диагностический тест, использующий невидимые лучи электромагнитной энергии для получения изображений внутренних тканей, костей и органов на пленке.
Магнитно-резонансная томография (МРТ). Диагностическая процедура, в которой используется комбинация больших магнитов, радиочастот и компьютера для получения подробных изображений органов и структур тела.
Компьютерная томография (также называемая компьютерной томографией или компьютерной томографией). Процедура диагностической визуализации, в которой используется комбинация рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела.
 Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. Компьютерная томография более подробна, чем обычный рентген. Хотя рентген полезен при поиске перелома черепа, большинство переломов черепа также можно обнаружить с помощью компьютерной томографии, которая также дает изображения головного мозга. При подозрении на травму головного мозга можно использовать только компьютерную томографию, чтобы уменьшить дозу радиации, которую получает пациент,
Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. Компьютерная томография более подробна, чем обычный рентген. Хотя рентген полезен при поиске перелома черепа, большинство переломов черепа также можно обнаружить с помощью компьютерной томографии, которая также дает изображения головного мозга. При подозрении на травму головного мозга можно использовать только компьютерную томографию, чтобы уменьшить дозу радиации, которую получает пациент,Электроэнцефалограмма (ЭЭГ). Процедура, при которой регистрируется непрерывная электрическая активность мозга с помощью электродов, прикрепленных к коже головы.
Лечение черепно-мозговой травмы
Лечащий врач вашего ребенка определит наилучшее лечение на основании:
Возраста ребенка
Общее состояние его здоровья и история болезни
- 6
1
4 болен он или она
Насколько хорошо ваш ребенок переносит определенные лекарства, процедуры или методы лечения
Ожидаемая продолжительность состояния
Ваше мнение или предпочтение
В зависимости от тяжести травмы лечение может включает:
Лед
Остальное
Мазь с антибиотиком для местного применения и пластырь
Наблюдение
Непосредственная медицинская помощь
Шички
Госпитализация для наблюдения
Умеренная седация или помощь при дыхании, которое потребует размещения на дыхательной машине, также называемой механическим вентилятором или механическим.
 анализы
анализыХирургия
Направление к травматологу по поводу постконтузионного синдрома
Лечение подбирается индивидуально в зависимости от тяжести состояния и наличия других повреждений. Если у вашего ребенка травма головы, ему или ей может потребоваться мониторинг повышенного внутричерепного давления (давление внутри черепа). Травма головы может привести к отеку головного мозга. Поскольку мозг покрыт черепом, для его набухания остается лишь небольшое пространство. Это приводит к увеличению давления внутри черепа, что может привести к повреждению головного мозга.
Как осуществляется мониторинг внутричерепного давления?
Внутричерепное давление измеряется двумя способами. Один из способов — поместить маленькую полую трубку (катетер) в заполненное жидкостью пространство головного мозга (желудочек). В других случаях небольшое полое устройство (болт) помещается через череп в пространство между черепом и мозгом. Оба устройства вводятся врачом либо в отделении интенсивной терапии, либо в операционной. Затем устройство ICP подключается к монитору, который постоянно показывает давление внутри черепа. Если давление поднимется, это можно лечить сразу. Пока устройство внутричерепного давления находится на месте, вашему ребенку будут давать лекарство, чтобы чувствовать себя комфортно. Когда отек спадет и мало шансов на дальнейший отек, устройство будет удалено.
Затем устройство ICP подключается к монитору, который постоянно показывает давление внутри черепа. Если давление поднимется, это можно лечить сразу. Пока устройство внутричерепного давления находится на месте, вашему ребенку будут давать лекарство, чтобы чувствовать себя комфортно. Когда отек спадет и мало шансов на дальнейший отек, устройство будет удалено.
Пожизненные соображения для ребенка с травмой головы
Ключевым моментом является создание безопасной игровой среды для детей и предотвращение травм головы. Использование ремней безопасности при езде в автомобиле и шлемов (при правильном ношении) во время таких занятий, как езда на велосипеде, катание на роликовых коньках и скейтборде, может защитить голову от серьезных травм.
Дети, перенесшие тяжелую травму головного мозга, могут потерять часть(и) мышц, речи, зрения, слуха или вкуса в зависимости от области повреждения головного мозга. Также могут происходить долгосрочные или краткосрочные изменения личности или поведения. Этим детям требуется пожизненное медицинское и реабилитационное (физическое, трудовое или логопедическое) лечение.
Этим детям требуется пожизненное медицинское и реабилитационное (физическое, трудовое или логопедическое) лечение.
Степень выздоровления ребенка зависит от типа черепно-мозговой травмы и других медицинских проблем, которые могут присутствовать. Важно сосредоточиться на максимальном раскрытии способностей ребенка дома и в обществе. Положительное подкрепление побуждает ребенка укреплять свою самооценку и способствовать независимости.
Жестокая травма головы (синдром тряски ребенка) (для родителей)
Что такое жестокая травма головы?
Жестокая травма головы — это травма головы или шеи в результате физического насилия над ребенком. Это происходит, когда кто-то трясет ребенка или ударяет его о что-то твердое. В большинстве случаев это происходит, когда родитель или опекун злятся, устали или расстроены, потому что ребенок не перестает плакать или ребенок не может делать то, что от него ожидается, например, приучить себя к туалету.
Эти травмы могут привести к необратимому повреждению мозга или смерти. Люди никогда не должны трясти ребенка ни по какой причине.
Люди никогда не должны трясти ребенка ни по какой причине.
Какие дети подвержены риску травм головы, связанных с жестоким обращением?
Большинство случаев травм головы, связанных с жестоким обращением (также называемых синдромом встряхивания ребенка), случаются с младенцами и детьми младше 2 лет. Редко это может случиться у детей до 5 лет. Это может случиться с мальчиками или девочками в любой семье.
Особому риску жестокого обращения подвергаются дети, у которых много особых потребностей или проблем со здоровьем, которые заставляют их много плакать, например, колики и ГЭР.
Как возникает жестокая травма головы?
Такие действия, как мягкое подбрасывание ребенка на колене или езда в тряской машине, не вызовут проблем, наблюдаемых при травме головы, полученной из-за жестокого обращения.
Жестокая травма головы происходит, когда кто-то:
- применяет силу, чтобы встряхнуть ребенка
- намеренно использует силу, чтобы бросить или уронить ребенка
- бьет ребенка головой или шеей о предмет, например, пол или мебель, или бьет ребенка по голове или шее предметом
Встряхивать ребенка так вредно, потому что:
- У младенцев слабая шея, а их головы большие по сравнению с размерами тела.
 Это позволяет голове много двигаться при встряхивании.
Это позволяет голове много двигаться при встряхивании. - Когда голова двигается, мозг младенца или ребенка движется вперед и назад внутри черепа. Это может привести к разрыву кровеносных сосудов и нервов внутри или вокруг мозга, вызывая кровотечение и повреждение нервов.
- Мозг может ударяться о внутреннюю часть черепа, вызывая кровоподтеки и кровоизлияния на внешней стороне мозга.
- Отек головного мозга увеличивает внутричерепное давление. Это давление затрудняет доступ крови, несущей кислород и питательные вещества, к мозгу, что еще больше наносит ему вред.
Каковы признаки жестокой травмы головы?
В наиболее тяжелых случаях младенцы и дети могут поступать в отделение неотложной помощи, больницу или к врачу не в сознании, с судорогами или в состоянии шока.
В менее тяжелых случаях тряска ребенка может:
- двигаться меньше, чем обычно
- быть капризным и трудно утешить
- подбросить
- есть проблемы с сосанием или глотанием
- есть меньше, чем обычно
- не улыбаться и не ворковать
- кажутся жесткими
- есть припадки
- проблемы с дыханием
- кожа выглядит синей
- имеют зрачки (темные пятна в центре глаз) разного размера
- быть не в состоянии поднять голову
- имеют проблемы с фокусировкой взгляда или отслеживанием движения
Как диагностируется оскорбительная травма головы?
Родители или опекуны часто не говорят, что ребенка трясли или ударили, поэтому врачи могут не знать, что нужно проверить на травму головы.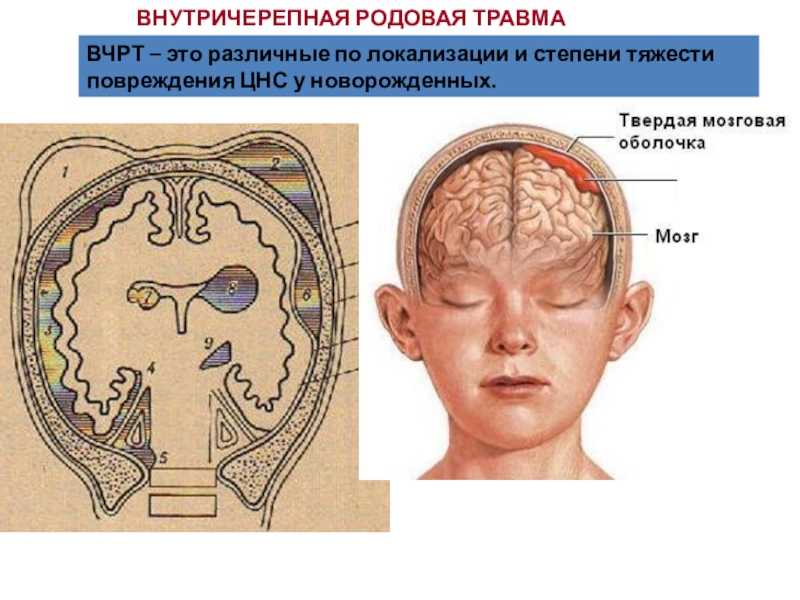 Многие признаки насильственной травмы головы, такие как суетливость и рвота, часто встречаются при обычных детских болезнях. Поэтому врачам может быть трудно понять, что ребенок пострадал.
Многие признаки насильственной травмы головы, такие как суетливость и рвота, часто встречаются при обычных детских болезнях. Поэтому врачам может быть трудно понять, что ребенок пострадал.
Если есть подозрение на травму головы, связанную с жестоким обращением, врачи:
- Проведут осмотр глаз на наличие внутриглазных кровотечений.
- Закажите рентген всех костей, чтобы найти новые или заживающие переломы, которые чаще всего случаются в руках, ногах, черепе и ребрах.
- Закажите КТ или МРТ головы, чтобы найти:
- сломанные кости головы (переломы черепа)
- опухоль мозга
- кровоизлияние в мозг
Что может случиться с ребенком с жестокой травмой головы?
Жестокая травма головы часто приводит к пожизненному повреждению головного мозга, а иногда и к смерти.
Младенцы и выжившие дети могут иметь:
- плохое зрение или слепоту
- потеря слуха
- изъятия
- задержка проявления
- проблемы с речью и обучением
- проблемы с памятью и фокусом
- детский церебральный паралич
- слабость или проблемы с подвижными частями тела
- проблемы с гормонами, контролируемыми мозгом
Если у ребенка проблемы незначительные, их можно не заметить до тех пор, пока ребенок не пойдет в школу и у него не возникнут проблемы с обучением, концентрацией внимания или поведением.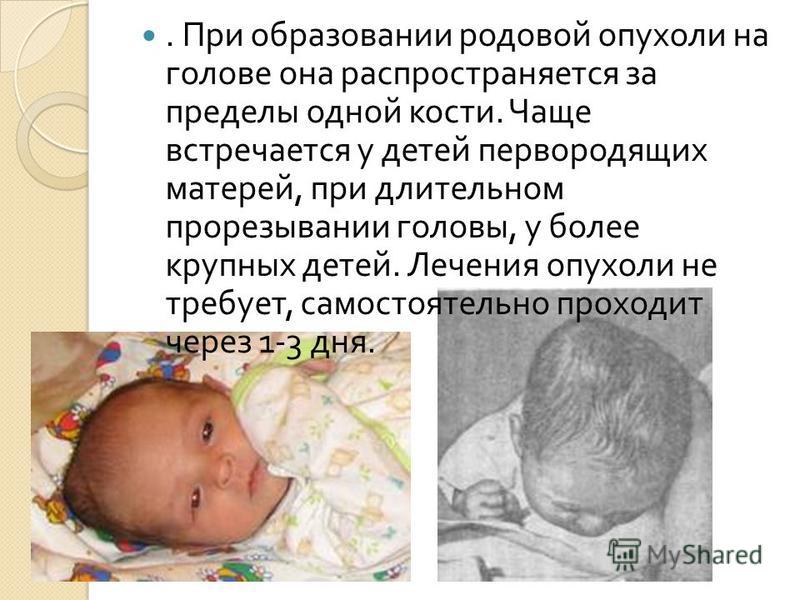
Что может помочь ребенку с жестокой травмой головы?
После травмы головы, полученной в результате жестокого обращения, ребенку может потребоваться долгосрочная помощь со стороны группы специалистов в области здравоохранения, таких как:
- врачи-мозговики (неврологи)
- нейрохирурги (нейрохирургия)
- глазные врачи (офтальмология)
- Врачи-гормонологи (эндокринологи)
Им также нужен педиатр, который может управлять их текущим комплексным уходом. Им также может понадобиться поддержка терапевтов, таких как:
- реабилитационная медицина
- речевая терапия
- физиотерапия (физиотерапия)
- трудотерапия (ОТ)
В возрасте до 3 лет ребенок может пройти бесплатную логопедическую или физиотерапию в рамках государственных программ. После 3 лет школьный округ ребенка предоставляет все необходимые специальные образовательные услуги.
Когда дети становятся старше, им может потребоваться специальное обучение и постоянная помощь в развитии языковых и повседневных навыков, таких как одевание.
