При тонусе матки что нельзя делать: Тонус матки при беременности: признаки, симптомы, как определить, чем опасен
Тонус матки при беременности. Опасность или норма?
Каждая вторая женщина в положении сталкивается с таким определением, как тонус матки или, как еще говорят врачи — гипертонусом.
Дискуссии по поводу тонуса матки не прекращаются уже на протяжении долгого времени. Некоторые специалисты полагают, что госпитализация при гипертонусе не обязательна, другие считают, что лучше перестраховаться. В основном гипертонус не несёт угрозу будущей маме и ее малышу, однако бывают исключения из правил.
Гипертонус или тонус матки — что это?
Изначально нужно понять, что же такое «матка» и как она работает. Можно представить ее, как полый орган, стенки которого строятся из мышечной ткани.
Матка состоит из трёх слоев:
- Снаружи находится серозная оболочка
- Внутри — слизистая оболочка
- В центре располагается мышечная ткань — миометрий
Ещё со школы все в курсе, что основная задача мышц – сокращение. Миометрий отвечает за сокращения, что является главной функцией родов. Если женщина в положении находится в спокойном состоянии, то миометрий не должен вызывать дискомфорт сокращениями. Матка постепенно растягивается по мере роста эмбриона. Если происходят сокращения до начала родов, то это может означать тонус матки и нужно немедленно сходить на приём к врачу.
Если женщина в положении находится в спокойном состоянии, то миометрий не должен вызывать дискомфорт сокращениями. Матка постепенно растягивается по мере роста эмбриона. Если происходят сокращения до начала родов, то это может означать тонус матки и нужно немедленно сходить на приём к врачу.
Большинство специалистов считают, что тонус матки явление, которое не является угрозой будущему ребёнку. Гипертонус может проявить себя в результате занятия сексом или при стрессе.
Возможная угроза тонуса матки
Большинство женщин в положении сразу замечают, если гипертонус стал продолжительным. Часто он может сопровождаться плохим самочувствием, странными выделениями и другими необычными симптомами. В таком случае нужно сразу обратиться к специалисту и установить причину недомогания. Также обязательно нужно знать действительно серьёзные причины длительного тонуса.
- Первые три месяца беременности. Так как плод ещё плохо зафиксирован на стенках матки, то продолжительный тонус может спровоцировать выкидыш.

- Второй и третий триместр беременности. Длительный тонус матки на поздних сроках может вызвать преждевременные роды.
- Гипертонус может угрожать малышу гипоксией, потому что матка, находясь в сжатом состоянии, может перекрыть доступ к питательным элементам и кислороду. Вследствие этого развитие плода может приостановиться.
- Начиная с тридцатой недели, постоянные сокращения в матке считаются нормальным явлением. Таким способом происходит подготовка к родам. В том случае если было какое-либо хирургическое вмешательство (аборт) или наблюдались осложнения во время беременности, то к любым сокращениям матки нужно относиться предельно серьезно и сразу реагировать.
Откажитесь от вредных привычек, постарайтесь меньше нервничать, начните питаться здоровой пищей и пить много чистой воды. Откажитесь от тяжелых физических нагрузок, носите удобную одежду — все это является основой профилактики тонуса. И не забывайте, что здоровая и счастливая мама = здоровый малыш.
Общие советы по питанию | Сургутская городская клиническая поликлиника № 4
Поздравляем! Вы беременны! – это самое лучшее, что может услышать женщина в своей жизни. Беременность – прекрасная пора, когда внутри вас две души и два сердца. И теперь самое главное, что от вас требуется – это здоровое, правильное питание во время беременности, которое влияет на развитие и здоровье будущего ребенка.
Беременность – прекрасная пора, когда внутри вас две души и два сердца. И теперь самое главное, что от вас требуется – это здоровое, правильное питание во время беременности, которое влияет на развитие и здоровье будущего ребенка.
Важно употреблять натуральные, экологически чистые продукты. Любые продукты содержащие химию могут нанести вред плоду.
Питание должно быть сбалансированным, содержать достаточное количество полезных витаминов и минералов. Но запомните: вам не нужно есть за двоих! Это даже вредно.
Советы: каким должно быть питание будущей мамы
- 1. Считайте калории.
- 2. Ведите дневник.
 Самый простой способ контролировать Ваше питание – это завести дневник. Положите его на кухне (берите с собой на работу) и записывайте все, что вы съедаете. Дневник поможет вам увидеть достаточно ли вы употребляете питательных веществ и не перебарщиваете ли с «пустой едой».
Самый простой способ контролировать Ваше питание – это завести дневник. Положите его на кухне (берите с собой на работу) и записывайте все, что вы съедаете. Дневник поможет вам увидеть достаточно ли вы употребляете питательных веществ и не перебарщиваете ли с «пустой едой». - 3. Ставьте цель на неделю. Порой тяжело иметь сбалансированное питание каждый день. Вместо этого попробуйте сбалансировать неделю.
- 4. Обращайте особое внимание на железо и кальций. Эти минералы лучше всего абсорбируются из пищи, а не из таблеток.
- 5. Балуйте себя, но не переусердствуйте. Позволяйте себе, то что вам хочется, но следите за размером порции. И разбавляйте «пустую еду» листовыми салатиками, фруктами и овощами.

- 6. Употребляйте больше растительной пищи. Когда идете в магазин, покупайте в первую очередь овощи. И готовьте из них основные блюда.
- 7. Увеличьте количество пищевых волокон в рационе. Рекомендованная доза 25 грамм в день. Употребляйте бобовые, овсянку, каши, клубнику, яблоки и груши. Благодаря волокнам вы избежите такой актуальной для беременных проблемы как запоры.
- 8. Физическая нагрузка. Бег, плаванье, ходьба, йога — все это поможет вам не набрать лишнего веса. Как минимум 30 минут ходьбы в день — должно быть вашей целью.
- 9. Вода. Мы состоим на 90-70% из воды. И когда в нас растет новый человек мы особенно нуждаемся в воде.
- 10.
 Взвешивайтесь! Прибавка веса в неделю составляет 200-300 грамм в зависимости от изначального веса- чем больше был излишек веса,тем меньше Вы можете набирать
Взвешивайтесь! Прибавка веса в неделю составляет 200-300 грамм в зависимости от изначального веса- чем больше был излишек веса,тем меньше Вы можете набирать
Разнообразное питание будущей мамы, физкультура и вода — залог здоровья малыша!
Еда которую стоит ограничить!
Колбасы и копчености, маринованные овощи, мясо приготовленное в барбекю или на гриле.
Не пастеризованные мягкие сыры.
Кофе, крепкий черный и зеленый чай.
Цитрусовые -если у ВАС на них гиперчувствительность или аллергия.
Искусственные подсластители.
Суши и роллы-некоторые виды рыб содержат большое количество ртути(тунец), риск заражения паразитами
Непрожаренное мясо(особенно свинина, говядина-есть риск заражения паразитами)
Для каждого срока есть свои рекомендации по употреблению тех или иных продуктов.
Первая и вторая неделя
Первая и вторая недели беременности являются самыми важными. Так как именно на этом сроке зарождается новая жизнь, новый организм. С того момента как вы узнали, что ожидаете малыша, откажитесь от вредной пищи, как колбасные изделия, полуфабрикаты, чипсы, газированная вода, гамбургеры, кофе. Кофе сужает сосуды матки и повышает ее тонус, что может привести к угрозе выкидыша. Если беспокоит токсикоз уберите из вашего меню жареное и жирное. Лучше всего готовить на пару, тушить, варить.
На этом сроке вам будут полезны такие продукты как сыр, злаковые, салат листовой, тыква, манго, персики. Питание в первый триместр беременности должно быть богато фолиевой кислотой– она защитит Вашего будущего ребенка от пороков развития нервной системы, в Вас от анемии.
Она есть в таких продуктах как шпинат, зеленый салат, дыня, петрушка, спаржа, капуста белокочанная, брокколи, щавель, красная фасоль, орехи (грецкие орехи, миндаль, арахис).
Третья и четвертая неделя
На третьей и четвертой неделе беременности начинает формироваться скелет будущего ребенка и организму нужен кальций. У некоторых женщин «в положении» возникает непреодолимое желание съесть известку или мел. Это говорит о том, что организм нуждается в кальции. Суточная норма кальция у будущих мамочек – примерно две тысячи миллиграмм. Восполнить ее можно с помощью небольшого кусочка сыра. Старайтесь употреблять молочные продукты, брокколи, разнообразную зелень и овощи. Не забывайте про натуральные соки. Также в рационе должны присутствовать продукты, содержащие цинк и марганец. Завтракайте овсяной кашей, яйцами, не забывайте о бананах и морковке, орехах в небольших количествах.
Пятая неделя
У многих женщин на пятой неделе беременности еще бывает токсикоз. Снизьте употребление мяса и яиц, чтобы избавиться от неприятных ощущений. Увеличьте количество бобовых и соевых продуктов. Не заставляйте себя есть то, от чего вас тошнит. Ваш организм сам вам подскажет, чего ему не хватает. От токсикоза попробуйте съесть яблочко с утра, как только проснулись. Пить имбирь с медом и лимоном.
Шестая-десятая недели
На 6-10 неделе вас уже не будет беспокоить токсикоз, и вы можете просыпаться с утра с диким аппетитом. Не отказывайте себе в легком завтраке прямо в постели. Если ваш вес превышает норму, то лучше перейти на изделия из муки грубого помола и снизить употребление сахара. Не забывайте пить достаточное количество жидкости – минимум один литр в день. Не ешьте после восьми тяжелую пищу, перекусывайте сухофруктами. Это будет полезней и для вашего ребенка, и для вашей фигуры.
Последние недели первого триместра
10-12 неделя – конец первого триместра. Теперь малыш сам посылает вам сигналы с «заказами» того, чего ему не хватает. Так что не удивляйтесь, если вы опустошите целую банку с солеными огурцами или будете есть сыр с вареньем. Не лишайте себя удовольствия. Если не наедаетесь во время обеда, то можно положить добавку или перекусить яблоком. По вечерам можно пить кефир. Не игнорируйте капусту, морковь, болгарский перец.
Ешьте здоровую пищу. Но помните, что питание на ранних сроках беременности, каким бы правильным и полноценным оно не было, нуждается в дополнительных витаминах. Их вам выпишет гинеколог, у которого вы наблюдаетесь.
Правильное питание во время беременности — залог здоровья вас и малыша!
Будьте с этим очень внимательны! Слушайте Себя!
Питание во втором триместре беременности
(13-26 неделя)
Особенно важным для будущей мамы является, конечно же, питание. В этот период она должна уделить как можно больше внимания своему рациону, потому что его теперь нужно рассчитывать на двоих. Каким же должно быть питание во втором триместре беременности?
В этот период она должна уделить как можно больше внимания своему рациону, потому что его теперь нужно рассчитывать на двоих. Каким же должно быть питание во втором триместре беременности?
Что происходим с малышом в этот период
Во втором триместре организм крохи начинает совершенствоваться, по этой причине он нуждается в большем количестве полезных веществ и витаминов. Но не только малышу они нужны. Плаценте также требуются эти ценные вещества. Поэтому задумайтесь о том, сколько витаминов и полезных продуктов вы съедаете в день. Если недостаточно, то у будущей мамы может развиться гиповитаминоз.
Кроме того, из-за того, что малыш стремительно развивается в этот период, мамин организм будет очень нуждаться в железе. Поэтому также сдайте соответствующий анализ и не забывайте следить за уровнем гемоглобина в крови.
В то же время помните, что, несмотря на проснувшийся аппетит, вы не должны есть все, что вам захочется, ведь вы рискуете набрать лишний вес.
Питание для будущей мамы по неделям
Питание при беременности по неделям очень важно. Если говорить о втором триместре, который начинается на 13 неделе, то в это время следует стараться ежедневно пить по стакану молока, а также больше есть фруктов, особенно яблок. Если не любите молоко, то подойдет кефир. Его можно принимать с печеньем на овсяной муке. Чувство голода не проходит? Увеличьте порции, поскольку в этот период расходуются все вещества.
Как можно больше обогатите свой организм витамином А на 17 (до 24) неделе. Вам на помощь придут такие овощи, как морковь, капуста и болгарский перец.
Изжога может появиться на 25 неделе. Чтобы не усугубить этот дискомфорт, постарайтесь меньше есть острые и жирные блюда.
Но помните, что если во время беременности чего-то очень хочется, то можно себе разрешить все, только в небольшом количестве.
Во втором триместре беременности будущая мама может позволить себе очень разнообразное питание, благодаря отсутствию токсикоза. Однако все же не следует есть соленую, копченую, маринованную пищу. Кроме того, откажитесь от кофе или чая, или хотя бы ограничьте их употребление.
Помните, что правильное питание во время беременности приветствуется.
Ежедневно рекомендуется употреблять варенные и тушенные мясные (рыбные) блюда. В этот период малышу будут требоваться яйца и различные молочные продукты (в особенности творог). Чаще себе готовьте салаты из овощей и фруктов. Чтобы не возникло дефицита железа, полезной будет печень говядины, а также каша из гречки и томатный сок.
В чем нужно еще ограничить себя во время второго триместра, так это, в первую очередь, в сладком и мучном, ведь можно с легкостью набрать лишний вес или заработать сахарный диабет беременных.
Для беременных особенно важен витамин С, так как его активно забирает плацента. Почаще делайте себе напиток из шиповника – он очень полезен и содержит большое количество полезных веществ.
Чтобы правильно формировались клетки нервной системы крохи, предпочитайте продукты, которые содержат фолиевую кислоту. Пейте соки, особенно – яблочный и сельдереевый, хороши они и в смеси. Также необходимо больше кальция, витамина D и железа, которое бережет от анемии. Не забудьте о витаминах А и В. Витамин А можно получить из моркови, абрикоса, шпината и тыквы. Полезны также рыбий жир, желток яиц и петрушка. Чтобы наполнить свой организм кальцием, то вам нужно принимать рыбу и молочные изделия.
Что же необходимо при беременности
Белковая пища
Необходимо 3 порции (1 порция =30 гр) в день
Белки — это мясо, рыба, яйца, бобы, орехи.
Белки — это строительные «кирпичики», которые формируют новые клетки и поддерживают старые клетки здоровыми.
Белковая еда нужна в течении всей беременности, но особенно важна в последние несколько месяцев. В последние месяцы клетки мозга малыша развиваются очень интенсивно. Белки помогают деткам быть умными! ))))
Белковая пища, так же богаты витаминами В и железом.
Молочные продукты
Необходимо 3 порции (1 порция =1 чашка кефира (ряженки, йогурта), 45-60 гр сыра, 1.5 чашки мороженного) в день.
Молочные продукты — это кефир, ряженка, йогурт, сыр, мороженное, творог.
В молочных продуктах содержится Кальций необходимый для здоровых костей и зубов.
Молочные продукты обеспечивают нормальную работу сокращения и расслабления мышц.
Молочные продукты так же содержат протеин.
Молочные коктейли — вкусно, полезно и быстро!
Фрукты и овощи
Необходимо 4 порции (1 порция =1/2 чашки) в день.
Порции должны включать:
1 порция фруктов или овощей богатых витамином С. Например: грейпфрут, апельсины, клубника, помидоры, дыни, перец, брокколи.
1 порция фруктов или овощей богатых витамином А. Например: салат латук и шпинат, желтые и оранжевые овощи, как морковка и тыква.
Эти продукты необходимы для роста и развития тканей.
Так же фрукты и овощи помогут работе кишечника и избавят от запров.
Каши
Необходимо 9 порции (1 порция = 1 кусочек хлеба, 1/2 чашки каш или макарон) в день
Эта пища включает: хлеб, каши, рис, макароны, крекеры, овсянка.
В кашах содержится большое количество витаминов и минералов.
Так же они богаты калориями, которые придадут вам сил и энергии.
Каши богаты железом.
Наилучшими в этой категории считаются: цельнозерновой хлеб, коричневый рис, и другие продукты из цельнозерновой муки. Эта пища больше всего имеет минералов и витаминов и пищевых волокон.
Питание в 3 триместре беременности
(27-40недели)
Особое внимание к рациону питания должно быть приковано в третьем триместре беременности. Это связано с тем, что на последних сроках у ребенка происходит основная прибавка в весе. Малыш в это время должен получать как можно больше полезных витаминов и микроэлементов. Кроме того, от качества питания зависит и самочувствие будущей мамы. Все-таки данный период опасен отеками, которые приводят к повышению артериального давления. Но что делать? Как правильно подобрать питание в третьем триместре беременности?
Это связано с тем, что на последних сроках у ребенка происходит основная прибавка в весе. Малыш в это время должен получать как можно больше полезных витаминов и микроэлементов. Кроме того, от качества питания зависит и самочувствие будущей мамы. Все-таки данный период опасен отеками, которые приводят к повышению артериального давления. Но что делать? Как правильно подобрать питание в третьем триместре беременности?
Все тот же Кальций
Оказывается, в этот период в меню должны входить продукты насыщенные железом, кальцием, а также витаминами К, Д и С. Кальций необходим для правильного формирования у малыша костной ткани, зубов, кожи и глаз. Установлено, что ребенок в третьем триместре беременности должен получать в сутки не менее 300 мг кальция. Этот химический элемент можно в полной мере получить из кефира, козьего и коровьего молока, а также твердых сортов сыра. В том случае, когда будущая мама по тем или иным причинам не может ввести в рацион молочные продукты восполнить недостаток кальция поможет растительная пища. В этой группе особо выделяют семечки кунжута, плоды подсолнечника, пшеничные отруби, фасоль, шпинат и хурму.
В том случае, когда будущая мама по тем или иным причинам не может ввести в рацион молочные продукты восполнить недостаток кальция поможет растительная пища. В этой группе особо выделяют семечки кунжута, плоды подсолнечника, пшеничные отруби, фасоль, шпинат и хурму.
Витамин Д
Однако кальций не всегда усваивается организмом правильно. Исправить эту ситуацию поможет витамин Д. Вдобавок следует знать, что недостаток этого витамина во время беременности может привести к развитию у новорожденного рахита, а также привести к более серьезным заболеваниям (например, остеопорозу). Обеспечить плод витаминов Д в третьем триместре можно с помощью рыбы, водорослей, красной икры, сливочного масла и рыбьего жира.
Железо
Каждая вторая женщина во время беременности сталкивается с такой проблемой, как анемия. Данное состояние крайне негативно сказывается не только на будущей маме, но и на развивающемся малыше. У ребенка на фоне железодефицита может наблюдаться кислородное голодание. В свою очередь для мамы подобное состояние крайне опасно во время родоразрешения, поскольку может привести к большой кровопотере. Избавиться от этого заболевания помогут железосодержащие продукты. Здесь следует особо выделить миндаль и грецкие орехи, свежие ягоды (лучше отдавать предпочтение клубнике, чернике и малине), бобовые культуры, а также овощи и фрукты.
У ребенка на фоне железодефицита может наблюдаться кислородное голодание. В свою очередь для мамы подобное состояние крайне опасно во время родоразрешения, поскольку может привести к большой кровопотере. Избавиться от этого заболевания помогут железосодержащие продукты. Здесь следует особо выделить миндаль и грецкие орехи, свежие ягоды (лучше отдавать предпочтение клубнике, чернике и малине), бобовые культуры, а также овощи и фрукты.
Витамин К
Витамин К в основном необходим будущей маме. Благодаря этому химическому элементу удается нормализовать процессы свертываемости крови. Вдобавок данный витамин играет не последнюю роль в обменных процессах. Насытить организм этим элементом помогут зеленые растения. В этой группе лидерами считаются капуста, зеленые помидоры и листовой салат. Кроме того, получить витамин К можно из оливкового масла, молока, грецких орехов и свиной печени.
Витамин С
Распаляться о необходимости витамина С и вовсе не приходится. Всем известно, что этот элемент помогает организму защититься от атаки вирусных микроорганизмов. Вдобавок именно витамин С укрепляет сосуды малыша и помогает ему как можно легче адаптироваться к новым условиям. Восполнить потребность организма в этом элементе поможет облепиха, барбарис, цитрусовые фрукты, шиповник, морковь, свекла, плоды садовой рябины и брюссельская капуста.
Всем известно, что этот элемент помогает организму защититься от атаки вирусных микроорганизмов. Вдобавок именно витамин С укрепляет сосуды малыша и помогает ему как можно легче адаптироваться к новым условиям. Восполнить потребность организма в этом элементе поможет облепиха, барбарис, цитрусовые фрукты, шиповник, морковь, свекла, плоды садовой рябины и брюссельская капуста.
Как вы можете видеть, список необходимых продуктов в третьем триместре беременности не так уж и велик. Кроме того, подобный рацион питания не нанесет существенного вреда семейному бюджету. По возможности изучите информацию о правильном питании при беременности по неделям. Данный материал позволит вам избежать многих проблем в самый важный момент вашей жизни.
Почему атония матки так опасна? Знайте ее причины и лечение
Автор: Паранг Мехта
В этой статье
- Что такое атония матки?
- Что вызывает атонию матки?
- Каковы факторы риска атонии матки?
- Каковы симптомы атонии матки?
- Как диагностируется атония матки?
- Что такое лечение атонии матки?
Ваша матка питает вашего растущего ребенка в течение девяти месяцев. После рождения ребенка многие кровеносные сосуды в матке разрываются. Мышцы матки сокращаются и сжимают их.
После рождения ребенка многие кровеносные сосуды в матке разрываются. Мышцы матки сокращаются и сжимают их.
Атония матки возникает, когда мышцы не сокращаются, что позволяет продолжить кровотечение. Это неотложная медицинская помощь. Атония матки может привести к летальному исходу.
Что такое атония матки?
Во время беременности ваш растущий ребенок получает кислород и питание из кровеносных сосудов матки. Спиральные артерии, которые развиваются во время беременности, обеспечивают кровью вашего ребенка.
После рождения ребенка эти спиральные артерии остаются сломанными. Мышцы вашей матки, называемые миометрием, сокращаются и сжимают их. В противном случае может возникнуть атония матки, что приведет к огромной кровопотере.
Атония матки является известным осложнением как вагинальных родов, так и кесарева сечения. Это может произойти также после выкидышей и медицинских абортов.
Что вызывает атонию матки?
Вскоре после родов гипофиз выделяет окситоцин. Этот гормон стимулирует сокращения мышц матки и останавливает кровотечение.
Этот гормон стимулирует сокращения мышц матки и останавливает кровотечение.
Основной причиной атонии матки является то, что мышцы матки не сокращаются.
Каковы факторы риска атонии матки?
Определенные факторы повышают риск развития атонии матки. К ним относятся:
- Продолжительные и трудные роды
- Чрезмерное растяжение матки, которое происходит при родах очень крупного ребенка, многоплодных родов или при избыточном скоплении вод (многоводие)
- Использование окситоцина для индукции родов в течение продолжительных период
- Использование лекарств, таких как сульфат магния
- Наличие миомы или доброкачественных новообразований в матке
- Наличие хориоамнионита или инфекции оболочек, покрывающих ребенка
- Ожирение
Каковы симптомы атонии матки?
Наиболее значимым признаком атонии матки является длительное кровотечение из матки. Это может привести к потере опасного количества крови.
Ожидается небольшое кровотечение после родов. Но если вы чувствуете, что у вас сильное кровотечение или вам приходится часто менять прокладки, вы должны сообщить об этом своему врачу. Потеря большого количества крови может вызвать:
- Низкое кровяное давление (гипотонию)
- Учащенное сердцебиение
- Бледность
- Снижение мочеиспускания
- Головокружение
- Потеря сознания
Как диагностируется атония матки?
Ваш врач диагностирует атонию матки по ощущению и размеру матки. Если вы родили ребенка путем кесарева сечения, ваш врач прощупает вашу матку после закрытия разреза. Если вы рожаете вагинально, врач прощупает вашу матку при вагинальном исследовании.
Обычно матка сокращается и сокращается вскоре после рождения ребенка. Если у вас атония матки, матка остается большой и мягкой на ощупь.
Иногда атония затрагивает только нижний отдел матки. Верхняя часть — или глазное дно — может ощущаться нормально. В то время как ваш врач будет ощущать мягкость, типичную для атонии матки, вокруг всей матки, он может сосредоточиться на этой нижней области, если дно кажется нормальным.
В то время как ваш врач будет ощущать мягкость, типичную для атонии матки, вокруг всей матки, он может сосредоточиться на этой нижней области, если дно кажется нормальным.
Примерно три четверти послеродовых кровотечений или обильных кровотечений после родов вызваны атонией матки. Чтобы быть уверенным, ваш врач может также обследовать вас на:
- Разрывы шейки матки, влагалища или матки
- Неполное рождение плаценты, которое также может вызвать сильное кровотечение
Что такое лечение атонии матки?
Атония матки требует срочного лечения. После прекращения кровопотери вам может потребоваться одно или несколько переливаний крови для восстановления сил. Ваш врач может также назначить вам внутривенные вливания, кислород и другие лекарственные препараты, если ваше кровяное давление низкое. Это может включать:
- Окситоцин (питоцин). Окситоцин, который обычно вводят медленно в виде внутривенной инфузии, стимулирует мышцы матки, поэтому они сокращаются.
 Это сдавливает спиральные артерии матки и останавливает кровотечение.
Это сдавливает спиральные артерии матки и останавливает кровотечение. - Метилэргоновин (Метергин). Этот препарат устраняет атонию и останавливает кровопотерю. Однако ваш врач не будет использовать его, если у вас гипертония (высокое кровяное давление).
- 15-метил-PGF2, мизопростол и динопростон. Это простагландины или химические вещества, обладающие биологическим действием. Их вводят в виде инъекций, вагинальных или ректальных суппозиториев.
- Хирургия. Если вы теряете кровь даже после лечения, ваш врач может использовать хирургические методы, в том числе:
● Маточные тампоны с марлей . Этот метод пытается остановить кровотечение при атонии матки путем прямого давления на кровоточащие артерии.
● Баллоны маточные . В матку помещают специальные баллоны, которые надувают воздухом или физиологическим раствором. Этот метод также основан на прямом давлении.
● Перевязка маточных артерий . Ваш врач перевязывает артерию, которая несет кровь к матке. Это остановит кровопотерю. Возможно, вашему врачу придется сделать это, если другие методы не дали результата.
Гистерэктомия . Если ничто другое не остановит кровотечение, вашему врачу, возможно, придется удалить вашу матку, чтобы спасти вашу жизнь. Эта серьезная операция называется гистерэктомией и проводится только в крайнем случае. После гистерэктомии вы больше не сможете иметь детей.
Атония матки — StatPearls — Книжная полка NCBI
Прабхчаран Гилл; Анджали Патель; Джеймс В. Ван Хук.
Информация об авторе
Последнее обновление: 5 июля 2022 г.
Продолжение обучения
Атония матки является основной причиной послеродового кровотечения, неотложной акушерской помощи. Во всем мире это одна из 5 основных причин материнской смертности. Атония матки относится к неадекватному сокращению клеток миометрия тела матки в ответ на высвобождение эндогенного окситоцина. Послеродовое кровотечение может произойти из-за того, что спиральные артерии однозначно лишены мускулатуры и зависят от сокращений матки, которые механически сдавливают их для гемостаза. После родов при отсутствии сокращения матки спиральные артерии могут продолжать кровоточить, что приводит к послеродовому кровотечению. В этом мероприятии рассматривается оценка и лечение атонии матки и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов.
Послеродовое кровотечение может произойти из-за того, что спиральные артерии однозначно лишены мускулатуры и зависят от сокращений матки, которые механически сдавливают их для гемостаза. После родов при отсутствии сокращения матки спиральные артерии могут продолжать кровоточить, что приводит к послеродовому кровотечению. В этом мероприятии рассматривается оценка и лечение атонии матки и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов.
Цели:
Объясните, как определить атонию матки.
Объясните риски, связанные с атонией матки.
Опишите, как лечить атонию матки.
Объяснить важность улучшения координации помощи, уделяя особое внимание взаимодействию между межпрофессиональными медицинскими бригадами, для улучшения профилактики кровотечений у пациенток с атонией матки.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Атония матки относится к неадекватному сокращению клеток миометрия тела матки в ответ на высвобождение эндогенного окситоцина в процессе родов. Это приводит к послеродовому кровотечению, так как после родов плацента оставляет поврежденные спиральные артерии, которые однозначно лишены мускулатуры и зависят от механических сокращений, сдавливающих их до гемостатического состояния. Атония матки является основной причиной послеродового кровотечения, неотложной акушерской помощи. Во всем мире это одна из пяти главных причин материнской смертности[1].
Этиология
Факторы риска атонии матки включают затяжные роды, стремительные роды, растяжение матки (многоплодная беременность, многоводие, макросомия плода), миому матки, хориоамнионит, показанные инфузии сульфата магния и длительное применение окситоцина. Неэффективное сокращение матки, фокальное или диффузное, дополнительно связано с различными причинами, включая задержку плацентарной ткани, плацентарные расстройства (такие как болезненное прилегание плаценты, предлежание плаценты и отслойка плаценты), коагулопатию (увеличение количества продуктов деградации фибрина) и выворот матки. . Индекс массы тела (ИМТ) выше 40 (ожирение III степени) также является признанным фактором риска послеродовой атонии матки.[2]
. Индекс массы тела (ИМТ) выше 40 (ожирение III степени) также является признанным фактором риска послеродовой атонии матки.[2]
Эпидемиология
Отсутствие эффективного сокращения матки после родов осложняет 1 из 40 родов в США и является причиной не менее 75% случаев послеродового кровотечения.[3]
Патофизиология
Сокращение миометрия, которое механически сдавливает кровеносные сосуды, питающие плацентарное ложе, обеспечивает основной механизм гемостаза матки после рождения плода, и плацента закрывается. Процесс дополняется местными децидуальными гемостатическими факторами, такими как тканевой фактор типа 1, ингибитор активатора плазминогена, а также системными факторами свертывания крови, такими как тромбоциты, циркулирующие факторы свертывания крови.
Анамнез и физикальное исследование
При сборе анамнеза и обследовании выявление факторов риска является ключом к оптимальному управлению рисками. Выявление рисков позволяет планировать и предоставлять ресурсы, которые могут понадобиться, включая персонал, лекарства, оборудование, адекватный внутривенный доступ и продукты крови. Американский колледж акушеров рекомендует пренатально идентифицировать женщин с высоким риском послеродового кровотечения на основании наличия спектра приращения плаценты, ИМТ до беременности выше 50, клинически значимого нарушения свертываемости крови или других хирургически-медицинских факторов высокого риска. Частью планирования должна быть разработка плана, позволяющего проводить роды в учреждении с надлежащим уровнем ухода за потребностями этих пациентов.
Американский колледж акушеров рекомендует пренатально идентифицировать женщин с высоким риском послеродового кровотечения на основании наличия спектра приращения плаценты, ИМТ до беременности выше 50, клинически значимого нарушения свертываемости крови или других хирургически-медицинских факторов высокого риска. Частью планирования должна быть разработка плана, позволяющего проводить роды в учреждении с надлежащим уровнем ухода за потребностями этих пациентов.
Диагноз ставится во время медицинского осмотра сразу после заключения акушерских вагинальных родов или кесарева сечения. Прямая пальпация при кесаревом сечении (как правило, после закрытия разреза на матке) или непрямое исследование при бимануальном исследовании после вагинальных родов выявляют заболоченную, мягкую и необычно увеличенную матку, как правило, с сопутствующим кровотечением из цервикального зева (труднее выявить). оценить при кесаревом сечении). Оперативное исключение оставшихся продуктов гестации или акушерских разрывов быстро исключает дополнительные сопутствующие этиологии. Возможность коагулопатий рассматривается и проводится при наличии клинических показаний. Физическое обследование, предложенное выше, может включать акушерское ультразвуковое исследование.
Возможность коагулопатий рассматривается и проводится при наличии клинических показаний. Физическое обследование, предложенное выше, может включать акушерское ультразвуковое исследование.
Оценка
Диагноз диффузной атонии матки обычно ставится при обнаружении большей, чем обычно, кровопотери во время осмотра, демонстрирующей дряблую и увеличенную матку, которая может содержать значительное количество крови. При фокальной локализованной атонии область дна может быть сильно сокращена, в то время как нижний сегмент матки расширен и атоничен, что трудно оценить при абдоминальном исследовании, но можно обнаружить при влагалищном исследовании. Пальцевое исследование полости матки (при наличии адекватной анестезии) или прикроватное акушерское ультразвуковое исследование для выявления эхогенной полоски эндометрия является важным обследованием, равно как и своевременное обследование при адекватном освещении для исключения акушерского разрыва.
Лечение/управление
Пренатальная подготовка
Если женщина находится в группе среднего риска интранатальных осложнений, кровь должна быть типирована и подвергнута скринингу. Женщины со средним фактором риска послеродового кровотечения, связанного с атонией матки, включают предшествующую операцию на матке, многоплодную беременность, большое многоплодие, предшествующее ПРК, большие миомы, макросомию, индекс массы тела более 40, анемию, хориоамнионит, пролонгированную вторую стадию, окситоцин дольше 24 часа и введение сульфата магния. Те, у кого оценивается высокий риск, должны быть типизированы и сопоставлены с теми, у кого высокий риск ПРК. Критерии высокого риска включают предлежание или приращение плаценты, геморрагический диатез, 2 и более средних фактора риска атонии матки. Женщинам с повышенным риском послеродового кровотечения следует рассмотреть использование средства сохранения клеток (спасение крови), но это экономически неэффективно, чтобы быть рутинным.
Женщины со средним фактором риска послеродового кровотечения, связанного с атонией матки, включают предшествующую операцию на матке, многоплодную беременность, большое многоплодие, предшествующее ПРК, большие миомы, макросомию, индекс массы тела более 40, анемию, хориоамнионит, пролонгированную вторую стадию, окситоцин дольше 24 часа и введение сульфата магния. Те, у кого оценивается высокий риск, должны быть типизированы и сопоставлены с теми, у кого высокий риск ПРК. Критерии высокого риска включают предлежание или приращение плаценты, геморрагический диатез, 2 и более средних фактора риска атонии матки. Женщинам с повышенным риском послеродового кровотечения следует рассмотреть использование средства сохранения клеток (спасение крови), но это экономически неэффективно, чтобы быть рутинным.
Интранатальная профилактика
Включает оптимальное ведение третьего периода родов. Активное ведение третьей стадии включает массаж матки с сопутствующим устойчивым маломощным натяжением пуповины. Одновременная инфузия окситоцина полезна, хотя целесообразно отложить ее до момента отделения плаценты.
Одновременная инфузия окситоцина полезна, хотя целесообразно отложить ее до момента отделения плаценты.
Первичное лечение
При возникновении атонии матки медицинские работники должны быть готовы к начальному медицинскому лечению, которое направлено на использование лекарств для улучшения тонуса и индукции сокращений матки. Массаж матки также эффективен, как и обеспечение опорожнения полости. Поддержку матери с помощью внутривенных (IV) жидкостей начинают предпочтительно через внутривенный катетер калибра u8. Командный подход начинается с вызова необходимого персонала через стандартизированную встроенную систему оповещения. Лекарства, используемые при послеродовом кровотечении, вторичном по отношению к атонии матки, включают следующее:
Окситоцин (питоцин) можно вводить внутривенно от 10 до 40 единиц на 1000 мл или 10 единиц внутримышечно (в/м). Быстрая инфузия в неразбавленном виде может вызвать артериальную гипотензию.
Метилэргоновин (Метергин) в/м 0,2 мг.
 Дают каждые 2-4 часа. Следует избегать у пациентов с артериальной гипертензией.
Дают каждые 2-4 часа. Следует избегать у пациентов с артериальной гипертензией.15-метил-PGF2-альфа (Гемабат) в/м 0,25 мг. Давать каждые 15-90 минут максимум 8 доз. Следует избегать астматиков. Может вызвать диарею, лихорадку или тахикардию. Это дорого.
Мизопростол (Cytotec): от 800 до 1000 мг для ректального введения. Может вызвать субфебрилитет. Обладает замедленным действием.
Динопростон (Простин Е2) Суппозиторий 20 мг вагинально или ректально можно вводить каждые 2 часа.
Хирургическое лечение
Если лекарства не помогают и сохраняется избыточное кровотечение, применяется хирургическое лечение.[4]
Методы тампонады
Тампонирование матки марлей (с вагинальным тампоном для обеспечения его удержания, таким образом, маточно-влагалищный тампон) с введением катетера Фолея для дренирования мочевого пузыря. Тампонирование матки должно быть плотным и равномерным, что достигается быстро и эффективно с помощью свернутых марлевых лент.

Баллон Бакри (с вагинальным тампоном для обеспечения удержания) с введением катетера Фолея для облегчения дренирования мочевого пузыря.
Методы хирургического лечения
Кюретаж матки для оставшихся продуктов
Лигирование маточных артерий (O’Leary), с возможностью расширения артериальной перевязки до тубоовариальных сосудов.
Компрессионные швы, такие как B-Lynch, обычно используются в клинических случаях, когда бимануальное сжатие матки приводит к остановке кровотечения.
Лигирование подчревной артерии (выполняет гинеколог/онколог)
Гистерэктомия
Дифференциальный диагноз
Типичные физикальные данные ускользают от обнаружения при наличии выворота матки, когда поверхность эндометрия выворачивается во влагалище и допускается атонией матки. Обычно это происходит после вагинальных родов, и обычные признаки увеличенной заболоченной матки недоступны и заменяются находками интравагинального образования вишневого цвета (эндометрия), которое должно быть немедленно перемещено обратно в полость матки, после чего восстановление тонуса матки предотвращает его рецидив.
Прогноз
У женщин с ПРК в анамнезе риск рецидива при последующей беременности составляет 15%. Риск рецидива частично зависит от основной причины, и такие ассоциации, как ожирение 3 степени, могут иметь более высокий риск рецидива.
Послеоперационная и реабилитационная помощь
Послеродовая анемия часто возникает после эпизода атонии матки и послеродового кровотечения. Тяжелая анемия вследствие ПРК может потребовать переливания эритроцитарной массы, в зависимости от тяжести анемии и степени симптоматики, связанной с анемией. Общепринятой практикой является переливание крови женщинам с симптомами и уровнем гемоглобина менее 7 г/дл. В большинстве случаев послеродового кровотечения, связанного с атонией матки, количество потерянного железа не полностью возмещается переливаемой кровью. Таким образом, пероральное железо также следует учитывать. Парентеральная терапия железом является вариантом, поскольку она ускоряет выздоровление. Однако у большинства женщин с анемией от легкой до умеренной степени анемия достаточно быстро проходит с помощью только перорального приема железа, и парентеральное введение железа не требуется.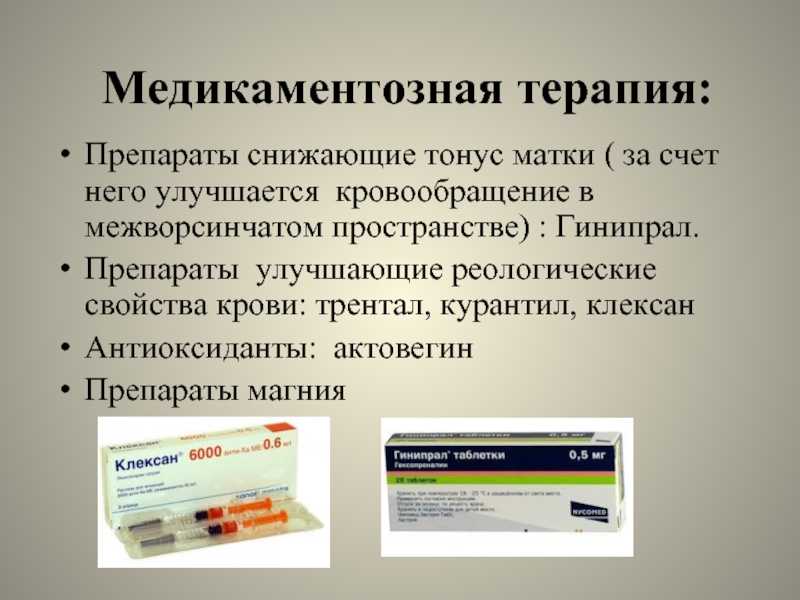
Pearls and Other Issues
Признавая, что большинство случаев послеродового кровотечения происходит из-за атонии матки, все ведущие профессиональные организации поддерживают системный подход в родильных отделениях.
Улучшение результатов медицинских бригад
Совместная комиссия рекомендует, чтобы акушерский персонал прошел межпрофессиональное командное обучение, чтобы научить персонал работать вместе и более эффективно общаться при возникновении послеродового кровотечения (чаще всего из-за атонии матки). Комиссия выступает за клинические учения, чтобы помочь персоналу подготовиться к клиническому событию, а также за проведение подведения итогов после таких событий для оценки работы команды и выявления областей, требующих улучшения. Обучение группы моделирования может помочь определить области, которые нуждаются в укреплении, а регулярные, необъявленные, смоделированные сценарии послеродового кровотечения в реальных условиях, таких как родильные отделения или отделения посленаркозного ухода, также могут повысить комфорт при использовании протоколов и необходима командная работа в таких чрезвычайных ситуациях. Такой системный подход создает положительную траекторию для улучшения акушерских исходов и также одобрен Ассоциацией женского здоровья, акушерских и неонатальных медсестер (AWHONN). Межпрофессиональный командный подход обеспечит наилучшие результаты для пациентов. [Уровень V]
Такой системный подход создает положительную траекторию для улучшения акушерских исходов и также одобрен Ассоциацией женского здоровья, акушерских и неонатальных медсестер (AWHONN). Межпрофессиональный командный подход обеспечит наилучшие результаты для пациентов. [Уровень V]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Американский колледж акушеров и гинекологов. Практический бюллетень ACOG: Руководство по клиническому ведению акушеров-гинекологов, номер 76, октябрь 2006 г.: послеродовое кровотечение. Акушерство Гинекол. 2006 г., октябрь; 108 (4): 1039-47. [PubMed: 17012482]
- 2.
Блиц М.Дж., Юхаев А., Пахтман С.Л., Рейснер Дж., Мозес Д., Сисон С.П., Гринберг М., Рохельсон Б. Двойная беременность и риск послеродового кровотечения. J Matern Fetal Neonatal Med. 2020 ноябрь;33(22):3740-3745.
