Инфекционный мононуклеоз симптомы у детей: 16 симптомов, 6 осложнений, 10 методов лечения
Инфекционный МОНОНУКЛЕОЗ У ДЕТЕЙ: [симптомы, лечение]
[Инфекционный мононуклеоз у детей] встречается гораздо чаще, чем у взрослых. Это объясняется природой заболевания и рядом факторов, перечисленных ниже.
Содержимое статьи
Причины инфекционного мононуклеоза
Инфекционный мононуклеоз — это острый респираторный вирусный недуг. Он вызывается [вирусом Эпштейна-Барр (ВЭБ)], который является весьма распространенным.
Об этом свидетельствует тот факт, что [у 50% детей к возрасту 5 лет выявляется данный вирус]. У более 90% населения к 35-ти годам анализ крови показывает наличие антител к ВЭБ.
Данный факт дает право утверждать, что [большинство взрослого населения] уже перенесло инфекционный мононуклеоз.
В 80-85% случаев его развитие происходит в стертой форме, т. е. его характерные симптомы либо вообще не проявляются, либо проявляются слабо, и заболевание ошибочно диагностируют как ОРВИ или ангину.
Переболев один раз инфекционным мононуклеозом, как правило, к заболеванию приобретается иммунитет на всю жизнь. Возможны редкие случаи его повтора (например, у ВИЧ-инфицированных людей).
Наиболее часто инфекционный мононуклеоз встречается у детей до десяти лет, а также у девочек 14-16 лет и юношей 16-18 лет, причем мальчики болеют чаще в 2 раза.
Вирус Эпштейна-Барр живет только в организме человека. Передается он, в основном, через слюну от инфицированного человека к здоровому ребенку воздушно-капельным или контактным путем (реже через переливание крови).
Дети имеют еще не до конца сформированную иммунную систему и довольно часто тащат игрушки, пальцы в рот, что и обуславливает развитие инфекционного мононуклеоза в детском возрасте.Этапы развития и симптоматика заболевания у детей
Следует сразу отметить, что острый инфекционный мононуклеоз длится достаточно долго – 6-9 недель.
Инкубационный период
Это промежуток времени от момента попадания вируса Эпштейна-Барр через зев в организм ребенка и до момента появления первых признаков болезни.
Инкубационный период широко варьируется от 5-ти до 45-ти дней.Поэтому трудно сказать, когда именно произошло инфицирование ребенка.
На данном этапе вполне могут (хотя и не всегда) проявиться следующие симптомы:
- вялость и слабость;
- незначительное повышение температуры;
- небольшой насморк.
Начало болезни
Инфекционный мононуклеоз может начаться остро или постепенно.
Симптомы острого начала включают в себя:
- резкое поднятие температуры до отметки 38-39
- головную боль, боль в мышцах и суставах;
- повышенное потоотделение;
- иногда тошноту.
При постепенном начале инфекционного мононуклеоза у детей симптомы немного отличаются и выглядят так:
- невысокая температура;
- вялое, утомленное состояние;
- отечность век и верхней половины лица.
Начало болезни затягивается на 4-5 дней.
Фаза разгара
Разгар заболевания отличается тем, что имеет многочисленные симптомы, которые проявляются «по расписанию». Высокая температура, иногда столбик термометра достигает значения 41 С.
Развивается ангина, которая имеет свои симптомы: интенсивная боль в горле, усиливающаяся при сглатывании; в четырех из пяти случаев на миндалинах появляется бело-желтый пленчатый налет, который легко снимается. Продолжительность ангины составляет 2 недели;
Увеличиваются все лимфоузлы в организме. Особенно заметно увеличение задних шейных лимфоузлов, размер которых может достичь размера куриного яйца.
Кашель вызывается увеличенными внутригрудными лимфоузлами, т. к. они давят на главный бронх. Лимфоузлы брюшной полости при увеличении могут вызвать у ребенка острую боль в животе.
7-10 день от начала инфекционного мононуклеоза отмечается появлением неоднородной кожной сыпи в виде розовых, фиолетовых и красных пятен. Сыпь не вызывает ни зуда, ни жжения, и сама проходит максимум через три дня. Поэтому лечить ее не стоит. Сыпь появляется в каждом четвертом случае.
Сыпь не вызывает ни зуда, ни жжения, и сама проходит максимум через три дня. Поэтому лечить ее не стоит. Сыпь появляется в каждом четвертом случае.
На 8-9 день можно обнаружить увеличение селезенки, но к 20-21 дню она заметно уменьшается. Иногда орган достигает таких больших размеров, что его капсула может не выдержать и дать разрыв.
На 9-11 день наблюдается увеличение печени. В таком состоянии она остается до 30-40 дня. На фоне воспаления печени у ребенка могут появиться такие симптомы, как желтушность кожи и пожелтение белков глаз.
На 10-12 день исчезают симптомы начала болезни – насморк, отечность лица и век.
Разгар инфекционного мононуклеоза у детей может продолжаться 2-4 недели.
Восстановительный период
На данной стадии болезни начинают возвращаться в норму увеличенные органы, анализ крови постепенно приходит к нормальным показателям. Для этого периода характерны такие симптомы, как повышенная утомляемость и сонливость.
Диагностирование недуга
Как было сказано выше, иногда инфекционный мононуклеоз не диагностируется вообще, если его симптомы стерты, и его принимают за другие болезни.
Для установления точного диагноза проводят лабораторный анализ крови:
- общий анализ крови при инфекционном мононуклеозе покажет завышенное содержание в крови лейкоцитов и лимфоцитов. [Скорость оседания эритроцитов (СОЭ)] в данном случае будет несколько увеличена. Ярким показателем инфекционного мононуклеоза будет наличие в крови мононуклеаров – 10-20%. Именно эти клетки являются неоспоримым доказательством инфекционного мононуклеоза у детей;
- биохимический анализ крови назначается для определения состояния органов и систем ребенка при инфекционном мононуклеозе. Например, количественное содержание билирубина в крови дает возможность судить о степени воспалительных процессов в печени;
- анализ крови на антитела Эпштейна-Барр позволяет выяснить не только наличие ВЭБ в организме, но и состояние вируса.
 Если инфекционный мононуклеоз находится в острой форме, то анализ крови покажет иммуноглобулины lgM. Если анализ крови показывает [наличие антител lgG], то значит, организм начал выздоравливать;
Если инфекционный мононуклеоз находится в острой форме, то анализ крови покажет иммуноглобулины lgM. Если анализ крови показывает [наличие антител lgG], то значит, организм начал выздоравливать; - моноспот – эффективный анализ крови, при котором кровь смешивают со специальными реагентами. И если эритроциты склеиваются и выпадают в осадок, то инфекционный мононуклеоз можно диагностировать на более ранних сроках.
Таким образом, врач, проведя анализ всех симптомов и лабораторных исследований, может уже безошибочно поставить верный диагноз.
Какая назначается терапия
Правильное лечение инфекционного мононуклеоза у детей начинается с того, что ребенку должны быть обеспечены следующие условия:
Ребенок должен как можно больше отдыхать, тогда лечение быстрее покажет результаты.
Помещение, в котором находится больной, должно быть хорошо проветриваемое и подвергаться влажной уборке.
Ребенку должно быть обеспечено обильное питье, т. к. при высокой температуре теряется много жидкости из организма.
к. при высокой температуре теряется много жидкости из организма.
Лечение инфекционного мононуклеоза предусматривает диету. Питание полностью исключает жирное, копченое, полуфабрикаты, газированные напитки, сладкое.
При инфекционном мононуклеозе печень подвергается воспалению, поэтому ее не стоит перегружать подобной пищей. Родители должны включить в рацион ребенка злаковые культуры, много фруктов, овощей.
Для предупреждения разрыва селезенки желательно надеть ребенку плотный защитный пояс.
Помимо основных рекомендаций, лечение инфекционного мононуклеоза у детей предусматривает прием медикаментов, направленных на облегчение симптомов.
- Противовирусные иммуностимулирующие препараты «Интерферон», «Виферон».
- [Жаропонижающий «Нурофен»].
- Антисептики нужны, чтобы лечить горло при ангине. Его лечение проводят с использованием [«Мирамистина»], «Тантум Верде», «Фурацилина» и др.
- Сосудосуживающие средства нужны для снятия заложенности носа.

- Лечение кашля проводится с применением отхаркивающих средств («Амброксол», «Лазолван») и противокашлевых препаратов («Синекод»).
- Если есть угроза асфиксии, то лечение мононуклеоза включает в себя и прием «Преднизалона», «Дексаметазона».
- Для снятия воспалительных процессов в печении и восстановления ее нормальной функции лечение использует «Эссенциале Форте», «ЛИВ-52», «Антраль».
- Витаминные препараты. Чтобы эффективно лечить инфекционный мононуклеоз у детей, следует помочь иммунитету ребенка. Поэтому врач прописывает витамины В, С и Р.
- Антибиотики. Если ангина на фоне инфекционного мононуклеоза приобрела бактериальный характер, то ее лечение предусматривает прием антибиотиков «Сумамед», «Цефтриаксон» и пр.
Опасности, которые несет болезнь
Как правило, какие-либо последствия и осложнения после болезни возникают весьма редко.
Но если они возникают, то представляют серьезную угрозу здоровью и даже жизни ребенка.
Ниже представлены некоторые из них.
- Асфиксия, или удушье. При значительном увеличении носоглоточных и небных миндалин сужается просвет глотки и, соответственно, у ребенка нет возможности дышать. Как сказано выше для предупреждения такого последствия назначается «Преднизалон», «Дексаметазон» или проводится срочная операция по удалению миндалин.
- Разрыв селезенки. Хотя вероятность этого последствия составляет всего 0,1%, но оно весьма опасно. Если разрыв все-таки произошел, то требуется немедленное хирургическое вмешательство.
- Возможны такие последствия, как появление заболеваний сердца: миокардит, перикардит.
- Могут пострадать и почки. Чаще всего развивается интерстициальный нефрит, гломерулонефрит. Данные последствия в дальнейшем могут привести к инвалидности ребенка.
Надеемся, что ваш ребенок никогда не столкнется с острым инфекционным мононуклеозом и, тем более, с его последствиями.
Инфекционный мононуклеоз у детей | 36i6. info
info
Является членом семейства вирусов герпеса, но некоторые другие вирусы также могут вызвать это заболевание. Распространяется через слюну, но редко может распространяться через сперму или кровь. Распространение может происходить с помощью таких предметов, как стакан для зубных щёток, через зубные щетки или совместное использование посуды для приёма пищи. Инфицированные могут распространять болезни за несколько недель до появления симптомов. Диагностируется в первую очередь на основании симптомов и может быть подтвержден анализом крови на конкретные антитела. Другим типичным признаком является увеличение лимфоцитов крови, из которых более 10% являются нетипичными. Тест на гетерофильные антитела не рекомендуется из-за плохой точности.
Вакцины для ВЭБ не существует. Предотвращение — отсутствие совместного использования личных вещей. Инфекционный мононуклеоз обычно улучшается сам по себе. Рекомендации включают употребление достаточного количества жидкости, достаточный отдых и принятие обезболивающих препаратов, таких как парацетамол (ацетаминофен) и ибупрофен.
Инфекционный мононуклеоз чаще всего затрагивает людей в возрасте от 15 до 24 лет в развитом мире. В развивающемся мире люди чаще заражаются в раннем детстве. В период между 16 и 20 лет основной симптом — это боле в горле (около 8%). Почти 95% людей имели инфекцию ВЭБ к тому времени, когда они становятся взрослыми. Заболевание протекает одинаково во все времена года. Мононуклеоз был впервые описан в 1920-х годах и в настоящее время известен как «болезнь поцелуя».
к оглавлению ↑Признаки и симптомы
Признаки и симптомы инфекционного мононуклеоза изменяются с возрастом.
Дети
До полового созревания болезнь обычно вызывает только симптомы гриппа, если они вообще есть. При обнаружении симптомы, как правило, сходны с симптомами общих инфекций горла (мягкий фарингит, с или без тонзиллита).
Подростки и молодые люди
В подростковом и юношеском возрасте болезнь представляет собой характерную триаду:
- Лихорадка — обычно длится 14 дней; часто мягкая.
- Боль в горле — обычно тяжелая в течение 3-5 дней, до разрешения в течение следующих 7-10 дней.
- Распухшие железы — в разных местах; обычно расположенные вокруг задней части шеи (задние шейные лимфатические узлы ), а иногда и по всему телу.
Еще один серьезный симптом — чувство усталости. Головные боли распространены, и иногда возникают боли в животе с тошнотой или рвотой. Симптомы чаще всего исчезают примерно через 2-4 недели. Однако, усталость и общее чувство недомогания иногда могут длиться месяцами. Усталость длится более одного месяца примерно в 28% случаев. Легкая лихорадка, опухшие железы шеи и боли в теле могут также сохраняться после 4 недель. Большинство людей могут возобновить свою обычную деятельность в течение 2-3 месяцев.
Наиболее заметный признак этого заболевания часто фарингит, который часто сопровождается увеличенными миндалинами с гнойным экссудатом, аналогичен тому, что наблюдается в случае стрептококковой ангины. Примерно в 50% случаев на нёбе видны небольшие красновато-фиолетовые пятна, называемые петехиями. Нёбная энантема также может возникать, но относительно редко.
Расширение селезенки распространено во вторую и третью недели и хотя это может быть не очевидно при физическом осмотре. Редко селезенка может разорваться. Возможно также некоторое увеличение печени. Желтуха возникает только изредка.
У небольшого количества людей спонтанно возникает сыпь, обычно на руках или туловище, которая может быть макулярной (морбовидным) или папулезной. Почти все люди, которым назначали амоксициллин или ампициллин, в конечном итоге развивают генерализованную зудящую макулопапулезную сыпь, которая, однако, не означает, что у человека в будущем будут неблагоприятные реакции на пенициллины. Сообщалось о случайных случаях узловатой эритемы и мультиформной эритемы. Иногда могут возникать приступы.
к оглавлению ↑Пожилые люди
Инфекционный мононуклеоз в основном поражает молодых людей. Когда пожилые люди заражаются болезнью, они реже имеют характерные признаки и симптомы, такие как боль в горле и лимфаденопатия. В первую очередь они могут испытывать длительную лихорадку, усталость, недомогание и боли в теле. У них с большей вероятностью наблюдается увеличение печени и желтуха. У людей старше 40 лет с большей вероятностью развивается серьезная болезнь.
к оглавлению ↑Инкубационный период
Точный промежуток времени между инфекцией и симптомами неясен. Обзор литературы составил 33-49 дней. У подростков и молодых людей симптомы, как полагают, появляются около 4-6 недель после первоначальной инфекции. Начало часто постепенное, хотя оно может быть резким. Основным симптомам может предшествовать 1-2 недели усталости, плохое самочувствие и боли в теле.
к оглавлению ↑Причина
Вирус Эпштейна-Барра
Около 90% случаев инфекционного мононуклеоза вызваны вирусом Эпштейна-Барра, входящим в семейство ДНК вирусов Herpesviridae. Это один из наиболее распространенных вирусов во всем мире. Вопреки распространенному мнению, вирус Эпштейна-Барра не очень заразителен. Он может быть передан только через прямой контакт с слюной инфицированного человека, например, путем поцелуя или совместного использования зубных щеток. Около 95% населения подвергалось воздействию этого вируса в возрасте до 40 лет, но только 15-20% подростков и около 40% взрослых фактически заразились.
к оглавлению ↑Цитомегаловирус
Меньшинство случаев инфекционного мононуклеоза вызвано цитомегаловирусом человека (ЦМВ), другим типом вируса герпеса. Этот вирус содержится в жидкостях организма, включая слюну, мочу, кровь и слезы. Человек заражается этим вирусом прямым контактом с инфицированными жидкостями организма. Цитомегаловирус чаще всего передается через поцелуи и половые сношения. Он также может быть передан от инфицированной матери ее еще не родившемуся ребенку. Этот вирус часто «бессимптомный», потому что симптомы могут не ощущаться зараженным человеком. Однако это может вызвать опасные для жизни болезни у младенцев, ВИЧ-инфицированных, реципиентов трансплантатов и лиц со слабой иммунной системой. Для пациентов со слабой иммунной системой цитомегаловирус может вызывать более серьезные заболевания, такие как пневмония и воспаления сетчатки, пищевода, печени, толстой кишки и головного мозга. Примерно 90% человеческой популяции заразились цитомегаловирусом к тому времени, когда они достигли совершеннолетия, но большинство из них не знают об этой инфекции. Как только человек заражается цитомегаловирусом, вирус остается в его жидкостях на протяжении всей жизни.
к оглавлению ↑Передача
Передача происходит менее чем в 10% случаев, когда восприимчивый человек вступает в тесный контакт с вирусом; следовательно, это не особо заразное заболевание. Вирус может выделяться с секретами слюны в течение многих недель. Средняя продолжительность выделения вируса составляет 32 недели после постановки диагноза, хотя некоторые исследования показывают, что вирус может выделяться десятилетиями.
Меры предосторожности для предотвращения передачи не требуются из-за высокого процента людей, которые уже являются серопозитивными. Передача в основном происходит при контакте с инфицированной слюной, либо при поцелуях («болезнь поцелуев»), либо, реже, при половом контакте, переливании крови или при совместном использовании посуды.
к оглавлению ↑Патофизиология
Вирус реплицируется сначала внутри эпителиальных клеток в глотке (что вызывает фарингит или боль в горле), а позже, прежде всего, внутри В-клеток (которые вторглись через их CD21). Иммунный ответ хозяина включает цитотоксические (CD8-позитивные) Т-клетки против инфицированных В-лимфоцитов, что приводит к увеличению атипичных лимфоцитов (клеток Дауни).
Когда инфекция острая (недавнее начало, а не хроническое), образуются гетерофильные антитела.
Инфекции цитомегаловируса , аденовируса и токсоплазмы (токоплазмоз) могут вызывать симптомы, сходные с инфекционным мононуклеозом, но тест на гетерофильные антитела будет отрицательным и отличать эти инфекции от инфекционного мононуклеоза.
Мононуклеоз иногда сопровождается вторичным холодным агглютинином, аутоиммунным заболеванием, при котором аномальные циркулирующие антитела, направленные против красных кровяных телец, могут приводить к форме аутоиммунной гемолитической анемии. Обнаруженный холодный агглютинин имеет Ii антигенную специфичность.
к оглавлению ↑Диагностика
Диагностические методы инфекционного мононуклеоза включают:
- Возраст пациентов с наибольшим риском в возрасте от 10 до 30 лет.
- Медицинская история, такая как тесный контакт с другими людьми с инфекционным мононуклеозом, а также наличие и время появления «симптомов, подобных мононуклеозу», таких как лихорадка и боль в горле.
- Физическое обследование, включая пальпацию любых увеличенных лимфатических узлов в области шеи или увеличенную селезенку.
- Тест на гетерофильные антитела является скрининговым тестом, который дает результаты в течение дня, но имеет значительно меньшую, чем полная чувствительность (70-92%) в первые две недели после начала клинических симптомов.
- Серологические тесты занимают больше времени, чем тест на гетерофильные антитела, но являются более точными.
Физический осмотр
Наличие увеличенной селезенки и опухших задних шейных, подмышечных и паховых лимфатических узлов является наиболее вероятным для подозрения на диагностику инфекционного мононуклеоза. С другой стороны, отсутствие опухших шейных лимфатических узлов и усталости являются наиболее полезным наблюдением, чтобы отказаться от идеи инфекционного мононуклеоза как правильного диагноза. Нечувствительность физического осмотра при обнаружении увеличенной селезенки означает, что это не должно использоваться в качестве доказательства против инфекционного мононуклеоза. Физическое обследование может также показать петехии в небе.
к оглавлению ↑Тест на гетерофильные антитела
Тест на гетерофильные антитела работает путем агглютинации эритроцитов от морской свинки, овцы и лошади. Этот тест специфичен, но не особенно чувствителен (с отрицательной скоростью до 25% в первую неделю, 5-10% во вторую и 5% в третью). Около 90% пациентов имеют гетерофильные антитела к третьей неделе, исчезая в течение года. Эти антитела, участвующие в тесте не взаимодействуют с вирусом Эпштейна-Барра или любым из его антигенов.
Из-за плохой точности тест на гетерофильные антитела не рекомендуется для общего использования.
к оглавлению ↑Серология
Серологические тесты обнаруживают антитела, направленные против вируса Эпштейна-Барра. Иммуноглобулин G (IgG), когда он положительный, в основном отражает прошлую инфекцию, тогда как иммуноглобулин M (IgM) в основном отражает текущую инфекцию. ЭБВ-нацеливающие антитела также можно классифицировать в соответствии с той частью вируса, к которой они привязаны:
- Вирусный капсидный антиген (VCA):
- Анти-VCA IgM появляются сразу после заражения и обычно исчезают в течение 4-6 недель.
- Анти-VCA IgG появляется в острой фазе инфекции ВЭБ, достигает максимума через 2-4 недели после появления симптомов, а затем слегка уменьшается и сохраняется на всю оставшуюся жизнь человека.
- Ранний антиген (РА)
- Анти-РА IgG появляется в острой фазе болезни и исчезает через 3-6 месяцев. Это связано с наличием активной инфекции. Тем не менее, 20% людей могут иметь антитела против РА в течение многих лет, несмотря на отсутствие других признаков инфекции.
- Ранний антиген (РА)
- Ядерный антиген EBV
- Антитело к EBV медленно появляется через 2 — 4 месяца после появления симптомов и сохраняется на всю оставшуюся жизнь человека.
- Ядерный антиген EBV
Когда они отрицательны, эти тесты более точны, чем тест на гетерофильные антитела при исключении инфекционного мононуклеоза. Когда они положительны, они имеют сходную специфичность с тестом на гетерофильные антитела. Поэтому эти тесты полезны для диагностики инфекционного мононуклеоза у людей с сильно выраженными симптомами и отрицательного теста на гетерофильные антитела.
к оглавлению ↑Другие тесты
- Обнаружение ядерного антигена Эпштейна-Барра. Хотя это обычно не распознается до нескольких недель заболевания, но полезно для различения недавнего начала инфекционного мононуклеоза и симптомов, вызванных предыдущей инфекцией.
- Повышенные уровни печеночной трансаминазы свидетельствуют о инфекционном мононуклеозе, встречающемся у 50% пациентов.
- По пленке крови , один диагностический критерий для инфекционного мононуклеоза является наличие 50% лимфоцитов, по меньшей мере, 10% атипичных лимфоцитов (крупные, неправильной формы ядер ), в то время как человек, также имеет высокую температуру, фарингит и увеличение лимфатических узлов. Атипичные лимфоциты напоминают моноциты, когда они были впервые обнаружены, поэтому был придуман термин «мононуклеоз».
- Может присутствовать гранулема фибринового кольца.
Дифференциальная диагностика
Около 10% людей, которые проявляют клиническую картину инфекционного мононуклеоза, не имеют острой инфекции Эпштейна-Барра. Дифференциальная диагностика острого инфекционного мононуклеоза должна учитывать острую цитомегаловирусную инфекцию и инфекции Toxoplasma gondii. Поскольку их проявление практически одинаково, не всегда полезно или возможно различать мононуклеоз Эпштейна-Барра и цитомегаловирусную инфекцию. Однако у беременных женщин важна дифференциация мононуклеоза от токсоплазмоза, поскольку она связана со значительными последствиями для плода.
Острая ВИЧ-инфекция может имитировать признаки, сходные с симптомами инфекционного мононуклеоза, и тесты должны проводиться для беременных женщин по той же причине, что и токсоплазмоз.
Люди с инфекционным мононуклеозом иногда ошибочно диагностируются стрептококковым фарингитом (из-за симптомов лихорадки, фарингита и аденопатии) и получают антибиотики, такие как ампициллин или амоксициллин в качестве лечения.
Другие симптомы, с помощью которых можно выделить инфекционный мононуклеоз, включают лейкемию, тонзиллит, дифтерию, простуду и грипп.
к оглавлению ↑Лечение
Инфекционный мононуклеоз, как правило, самоизлечивается, поэтому используются только симптоматические или вспомогательные методы лечения. Потребность в отдыхе и возвращение к обычной деятельности после острой фазы инфекции может основываться на общем самочувствии человека. Тем не менее, в попытке снизить риск возникновения разрывов в области селезенки эксперты советуют избегать контактных видов спорта и других тяжелых физических нагрузок, особенно при увеличении давления в брюшной полости или маневре Вальсальвы (как в гребле или силовой тренировке), по крайней мере, в первые 3-4 недели болезни или до тех пор, пока не разрешится расширение селезенки, как это определено лечащим врачом.
к оглавлению ↑Лекарства
Парацетамол (ацетаминофен) и НПВС, такие как ибупрофен, могут использоваться для снижения температуры и боли. Преднизон, кортикостероид, в то время как используется для уменьшения боли в горле или увеличенных миндалин, остается спорным из-за отсутствия доказательств того, что он эффективен и имеет потенциал для побочных эффектов. Внутривенные кортикостероиды, обычно гидрокортизон или дексаметазон, не рекомендуются для обычного использования, но могут быть полезны, если существует риск обструкции дыхательных путей, очень низкого количества тромбоцитов или гемолитической анемии.
Для тех, у кого миндалины настолько увеличены, что они блокируют дыхательные пути, или при серьезном снижении количества эритроцитов или количества тромбоцитов могут быть назначены кортикостероиды. Кортикостероиды, такие как преднизон, снижают активность иммунной системы. Поскольку воспаление миндалин в результате гибели В-клеток, инфицированных EBV, и выработки гетерофильных антител, которые разрушают клетки крови, являются функциями иммунной системы, ингибирование иммунной системы снимает осложнения. Уровень лекарств должен быть достаточно высоким, чтобы уменьшить симптомы, но достаточно низким, чтобы иммунный ответ мог по-прежнему устранять EBV. Кортикостероиды имеют серьезные побочные эффекты, особенно при длительном приеме, поэтому они не используются регулярно.
Аспирин не следует принимать лицам младше 16 лет, поскольку он может вызвать редкое, но серьезное осложнение нервной системы, называемое синдромом Рей. Синдром Рея — это реакция у детей младше 16 лет на аспирин во время и после вирусной инфекции. Прием аспирина или других лекарств, содержащих салицилат (ингредиент асприна), вскоре после ветряной оспы или гриппоподобных инфекций вызывает ненормальное накопление жира в печени и отек мозга.
Существует мало доказательств, подтверждающих пользу от использование противовирусных препаратов, таких как ацикловир и валацикловир, хотя они могут снизить первоначальное вирусное распространение. Хотя антивирусные препараты не рекомендуются людям с простым инфекционным мононуклеозом, они могут быть полезны (в сочетании со стероидами) при лечении тяжелых проявлений вируса Эпштейна-Барра, таких как менингит ВЭБ, периферический неврит, гепатит или гематологические осложнения.
Хотя антибиотики не оказывают противовирусного действия, их можно назначить для лечения бактериальных вторичных инфекций горла, таких как стрептококк (стрептококковое горло). Тем не менее, ампициллин и амоксициллин не рекомендуются во время вирусной инфекции Эпштейна-Барра, так как может развиться диффузная сыпь.
к оглавлению ↑Наблюдение
Спленомегалия (увеличение размеров селезёнки) является распространенным симптомом инфекционного мононуклеоза, и поставщики медицинских услуг могут рассмотреть возможность использования абдоминальной ультрасонографии, чтобы получить представление о расширении селезенки человека. Однако, поскольку размер селезенки сильно различается, ультрасонография не является допустимым методом оценки увеличения селезенки и не должна использоваться в типичных обстоятельствах или принимать обычные решения о пригодности для занятий спортом.
к оглавлению ↑Прогноз
Серьезные осложнения встречаются редко в 5% случаев:
- ЦНС осложнения включают менингит, энцефалит, гемиплегию, синдром Гийена-Барре и поперечный миелит.
- Гематологические: Гемолитическая анемия (прямой тест Кумбса положительный) и различные цитопении, а также кровотечение (вызванное тромбоцитопенией).
- Легкая желтуха.
- Гепатит с вирусом Эпштейна-Барра встречается редко.
- Обструкция верхних дыхательных путей от тонзиллированной гипертрофии редко.
- Фульминантный курс лечения пациентов с ослабленным иммунитетом встречается редко.
- Разрыв селезенки встречается редко.
- Миокардит и перикардит встречаются редко.
- Постуральный синдром ортостатической тахикардии.
- Синдром хронической усталости.
- Рак, связанный с вирусом Эпштейна-Барра, включает: лимфому Беркитта, лимфому Ходжкина и лимфомы в целом, а также носоглоточный и желудочный рак.
Как только острые симптомы первичной инфекции исчезают, они часто не возвращаются. Но после заражения пациент становится переносчиком вируса на всю оставшуюся жизнь. Вирус обычно живет бездействующе в В-лимфоцитах. «Спящие» инфекции мононуклеоза могут быть сокращены в несколько раз, независимо от того, носит ли пациент вирус в неактивном состоянии. Периодически вирус может активироваться, в течение которого пациент снова заразителен, но обычно без каких-либо симптомов болезни. Обычно у пациента наблюдаются незначительные, если таковые имеются, дополнительные симптомы или проблемы от латентной В-лимфоцитарной инфекции. Однако у восприимчивых хозяев при соответствующих экологических стрессах вирус может реактивироваться и вызывать смутные физические симптомы (или может быть субклиническим), и на этом этапе вирус может распространяться среди других.
к оглавлению ↑Видео Инфекционный мононуклеоз
Инфекционный мононуклеоз у детей: признаки, лечение и диета
Инфекционный мононуклеоз – тяжелый патологический процесс, который схож по симптомам с тонзиллитом и гриппом. Однако данное заболевание затрагивает и внутренние органы, а именно при нем увеличивается печень и селезенка. Одним из явных признаков болезни считается увеличение лимфатических узлов в разных частях тела. Лечение инфекционного мононуклеоза у детей и у взрослых не имеет принципиального различия.
Что это за заболевание?
Пути передачи у детей мононуклеоза
Заболеванию чаще всего подвержены именно мальчики, особенно дошкольники. Патологический процесс вызывает вирус Эпштейна-Бара (или вирус герпеса 4–го типа). Он способен передаваться воздушно-капельным или же бытовым путем. Возбудитель в окружающей среде в кратчайшие сроки гибнет. Однако у ребенка, перенесшего патологический процесс, он присутствует в слюне еще на протяжении полугода после выздоровления и может передаваться другим:
- При кашле;
- При поцелуе;
- Через посуду и т. д.
Нередко вирус проникает в организм здорового человека после процедуры переливания крови. Детям младшего возраста довольно тяжело диагностировать данный патологический процесс, потому что он имеет стертую симптоматику и быстро проходит.
У детей старшего возраста, а также у взрослых течение заболевания может длиться довольно долго.
Если ребенок уже переболел мононуклеозом, то у него формируется стойкий иммунитет, однако, вирус присутствует в организме до конца жизни.
Хронический мононуклеоз
В инкубационный период вирус герпеса 4–го типа никак себя не проявляет, то есть у ребенка отсутствует какой-либо дискомфорт и самочувствие в целом нормальное. Если во время острого периода патологического процесса у ребенка повышается температура, возникают болевые ощущения в горле, упадок сил, то хроническая форма заболевания часто протекает бессимптомно, считается следствием ослабления защитных сил организма. Зачастую данная проблема со здоровьем у ребенка появляется в результате длительного течения острой формы мононуклеоза. Терапия оказалась нерезультативной. Ребенку на какой-то период становится лучше, но при воздействии некоторых факторов он попадает в группу риска, при этом не исключено повторение приступа.
Атипичная форма болезни
Это одна из форм мононуклеоза, во время которой возникают необычные признаки заболевания. Например, у ребенка отсутствуют характерные симптомы патологического процесса или же некоторые признаки могут быть выражены чересчур ярко, нежели чем обычно.
У детей такая форма мононуклеоза встречается довольно часто, а вот у людей старшего возраста диагностируется крайне редко.
Описать конкретные признаки данной формы довольно тяжело, поскольку они отличаются от ребенка к ребенку.
Пути передачи
Инфекционный мононуклеоз, как уже было описано выше, передается несколькими путями. К ним можно отнести:
- Воздушно-капельный (при кашле).
- Тактильный, т. е. во время поцелуя, использования чужих предметов личной гигиены, посуды и т. д.
- Во время переливания крови.
При таком огромном количестве способов инфицирования неудивительно, что патологический процесс носит эпидемиологический характер. Область его распространения крайне часто захватывает детские школьные и дошкольные учреждения, а также ВУЗы, лагеря и т. д.
Признаки заболевания
Если малыш капризничает, жалуется на слабость, у него появились красные пятна или сыпь вокруг ротовой полости, то эти признаки свидетельствуют на инфицирование вирусом герпеса 4–го типа.
Первые симптомы данного патологического процесса у детей абсолютно такие же, как и у иных инфекционно-воспалительных болезней. Ребенок может ощущать на протяжении нескольких дней сильную боль в горле, тошноту. Далее температура тела ползет вверх, воспаляются миндалины и возникает сыпь на теле.
При инфекционном мононуклеозе у ребенка возникает сильная слабость и постоянная усталость. Такие признаки схожи с синдромом хронической усталости.
Зачастую мамы и папы просто не догадываются, какая болезнь сразила их ребенка. Большинство детей не могут вести обычный образ жизни, а также выполнять привычные действия. При этом температурные показатели могут достигать 40 градусов.
Обычно, родители замечают такой факт, что температура при этом заболевании начинает ползти вверх именно в вечерние часы.
В дальнейшем также отмечается:
- Увеличение лимфатических узлов под челюстью;
- Опухание лимфатических узлов на шее, в паху и под мышками.
К вторичным признакам можно отнести:
- Отказ от еды;
- Анемия;
- Светобоязнь;
- Сильная заложенность носа;
- Отек век;
- Боль в мышцах и голове;
- Сыпь на лице и теле;
- Одновременное увеличение печени и селезенки.
Через день или два после проявления первых признаков на миндалинах можно заметить отложения белого или желтого оттенка. Малыш может жаловаться на боль в шее, где располагаются лимфатические узлы. Родителям следует незамедлительно вызвать врача на дом при проявлении хотя бы двух признаков, описанных выше.
Как отличить мононуклеоз от ангины?
Эти два заболевания имеют схожую клиническую картину, потому зачастую при попытке самостоятельно определить патологический процесс, родители допускают одни и те же ошибки. Признаки инфекционного мононуклеоза и ангины очень схожи особенно в начале развития. Однако в дальнейшем симптомы отличаются.
Отличие мононуклеоза от ангины
Если клиническая картина тонзиллита зачастую вполне четкая, то о втором заболевании такого сказать нельзя. Нередко мононуклеоз протекает стерто, без каких-либо признаков. В отличие от ангины, при нем могут возникать насморк, кашель, болевые ощущения в груди и другие симптомы простуды.
Главным отличительным симптомом инфекционного мононуклеоза является сильное увеличение миндалин и лимфатических узлов. Шея ребенка при этом принимает своеобразную форму. Во время такого патологического процесса, миндалины увеличиваются настолько сильно, что ребенку становится трудно дышать, поскольку просвет для воздуха слишком маленький. Для ангины такие признаки не характерны.
Еще одним отличительным признаком мононуклеоза считается увеличение внутренних органов, при этом появляется боль в животе или чувство сдавливания/распирания. Довольно редко происходит разрыв селезенки.
Сыпь при мононуклеозе
Сыпь при данном патологическом процессе – частое явление. Высыпания могут быть абсолютно разные. Они появляются в начале заболевания или на протяжении развития мононуклеоза. Как правило, сыпь сохраняется несколько дней.
На теле ребенка могут появляться пятна, розеолы или же папулы красного или бледно-розового оттенка неправильной формы. Их размер в диаметре составляет 5–15 мм.
Очень часто сыпь возникает на 3–5 сутки с момента инфицирования и моментально распространяется на лицо, шею, спину и нижние конечности. Кроме того, возможно возникновение папул и в ротовой полости.
Как правило, сыпь не доставляет никакого дискомфорта и проходит самостоятельно.
Диагностические мероприятия
Чтобы отличить данный патологический процесс от всех остальных заболеваний, необходимо провести диагностику. При подозрении на инфекционный мононуклеоз назначают следующие анализы:
- Общий анализ крови.
- Биохимический анализ крови.
- Иммуноферментный анализ на антитела к вирусам герпеса.
- ПЦР анализ (полимеразная цепная реакция).
Вследствие того, что мононуклеары могут присутствовать в крови у ребенка и при иных болезнях, например, ВИЧ, то проводят анализы на антитела к прочим инфекциям.
Чтобы выявить состояние печени и селезенки проводится УЗИ брюшной полости.
Картина крови при инфекционном мононуклеозе
Состав крови при данном патологическом процессе претерпевает изменения, именно поэтому анализы крайне важны. Чтобы правильно поставить диагноз понадобится подробный биохимический анализ. Для этого заболевания характерно повышение в несколько раз показателей лейкоцитов, лимфоцитов и моноцитов. А также значительно превышает норму СОЭ (скорость оседания эритроцитов). О наличии патологического процесса можно утверждать лишь в том случае, если атипичное число элементов достигает 10%.
Важно также учитывать такой факт, что мононуклеарные клетки образуются через 2–3 недели после проникновения вирусов.
Лечение заболевания
В первую очередь, доктор учитывает характер течения данного патологического процесса. Болезнь, которая протекает в легкой форме, можно лечить на дому. Если присутствуют признаки интоксикации, то пациенту предписывается постельный режим.
Как проходит терапия инфекционного мононуклеоза у детей? Прописывается симптоматическое лечение. Специфической терапии для данной болезни не существует.
Боль в горле можно устранить с помощью ежедневного полоскания различными антисептическими растворами.
Антибактериальные средства необходимы только для терапии бактериальной инфекции. Если миндалины слишком сильно опухли, необходимо принять гормональный препарат.
При значительном превышении температурных показателей (выше 38,5 градуса) нужно дать ребенку любое жаропонижающее средство. Противоаллергические средства используют для устранения проявлений аллергической реакции.
Если инфекционный мононуклеоз переносится ребенком крайне тяжело, то следует проводить лечение в детской больнице.
Терапия медикаментами в обязательном порядке дополняется диетой, ребенку предписывается стол №5.
Какие препараты используют для лечения?
Инфекционный мононуклеоз проявляет себя различными симптомами. Врачи применяют следующие медицинские препараты для купирования признаков заболевания:
- Противовирусные – Ацикловир или Циклоферон;
- Жаропонижающие – Нурофен, Ибупрофен;
- Противоаллергические – Зиртек, Супрастин, Диазолин;
- Гормональные – Дексаметазон, Преднизалон;
- Антибактериальные – Супракс или Амоксиклав;
- Поливитамины;
- Пробиотики (при применении антибактериальных средств).
Помните о том, что самолечение в данной ситуации может обернуться тяжелыми последствиями.
Диета при мононуклеозе у детей
Диета при терапии патологического процесса играет одну из важных ролей. Правильное питание, которое обогащено полезными веществами, способствует укреплению защитных сил организма ребенка.
Основные принципы диеты при инфекционном мононуклеозе:
- Стоит понимать, что во время инфекционного заболевания тратиться в 2 раза больше полезных веществ, поэтому питание должно восполнять их потребность.
- Клетки иммунной системы нуждаются в белке. Потому в рацион ребенка крайне важно включать мясо, рыбу, птицу нежирных сортов. А также неплохо употреблять фасоль, бобовые и злаковые.
- Для обогащения детского организма всеми необходимыми витаминами, микро- и макроэлементами рекомендуется ввести в меню ребенка огромное количество фруктов и овощей.
- Для того чтобы зарядить организм энергией для борьбы с патогенными микроорганизмами рекомендуется включить в рацион злаковые.
- Необходимо на время лечения болезни исключить все сладости и кондитерские изделия. Вместо них, рекомендуется давать ребенку ягоды.
- Также не следует забывать про правильный питьевой режим. Необходимо поить ребенка как можно чаще различными напитками, такими как морс, чай, вода и т. д. Ежедневно ребенок должен выпивать по 1,5 литра жидкости. Важно, чтобы все напитки подавались в теплом виде. Это необходимо делать для того, чтобы из организма выводились вредные токсины.
Помните о том, что данное заболевание довольно опасно. При неправильном и несвоевременном лечении могут возникнуть тяжелые последствия. Правильное питание при таком патологическом процессе поможет маленькому организму быстро восстановиться, а также укрепить защитные силы.
Последствия мононуклеоза
Последствия мононуклеоза
Мамы и папы зачастую боятся отдаленных онкологических перспектив у своего ребенка. И такая озабоченность не безосновательна, но практически всегда они сильно преувеличены. Чем опасно данное заболевание? Последствия инфекционного мононуклеоза:
- Хронический тонзиллит;
- Нарушение свертываемости крови;
- Менингит энцефалитный;
- Гепатит;
- Разрыв селезенки (очень редко).
Чтобы избежать таких осложнений, нужно своевременно обращаться к участковому педиатру.
Можно ли повторно заболеть мононуклеозом?
Поскольку риск развития нежелательных последствий остается даже после лечения, необходимо еще на протяжении 6 месяцев проверять состав крови. Присутствующие вирусы в организме вполне могут ослаблять лимфатическую систему, вызывая при этом тонзиллит, отит или пневмонию. Можно ли заболеть патологическим процессом повторно? Ответ: нет, это исключено. Впрочем, надо помнить, что все силы после болезни ребенка надо пустить на восстановление защитных сил организма.
Помните о том, что инфекционный мононуклеоз у детей, как собственно и большинство заболеваний вирусного характера, не имеет специфического лечения. Именно поэтому важно как можно раньше обнаружить патологический процесс и строго соблюдать все рекомендации доктора. Только так ребенок быстрее пойдет на поправку. А чтобы детский организм с ранних лет противостоял любой «заразе», необходимо укреплять иммунитет, а для этого нужно здоровое и правильное питание и активный образ жизни.
Инфекционный мононуклеоз — Школа доктора Комаровского:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
♦ Рубрика: Детские заболевания.Инфекционный мононуклеоз у детей симптомы лечение осложнения
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Инфекционный мононуклеоз у детей — симптомы, лечение, осложнения
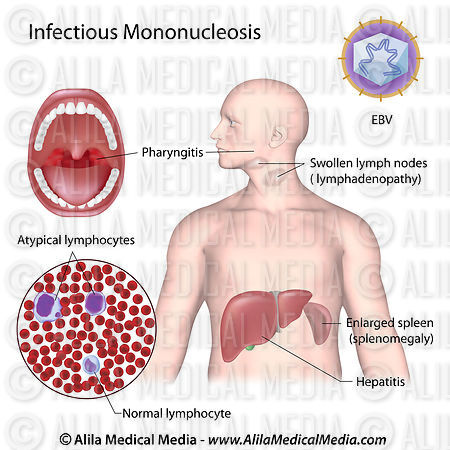
Болезнь под названием инфекционный мононуклеоз впервые была описана Н.Ф. Филатовым в 1885 году и стала именоваться идиопатическим лимфаденитом. Это острое инфекционное вирусное заболевание, которое характеризуется увеличением размеров селезенки и печени, изменением белой крови и расстройством ретикулоэндотелиальной системы, осложненным лимфаденопатией.
Установлено, что этот недуг вызывает особый герпетический вирус Эпштейна-Барр (4 типа), воздействующий на лимфоидно-ретикулярную ткань. Попадая в организм воздушно-капельным путем он поражает эпителий ротоглотки, затем с током крови и регионарные лимфоузлы. Вирус Эпштейна-Барр остается в организме человека на всю жизнь, и при снижении иммунитета может периодически рецидивировать.
Причины инфекционного мононуклеоза у детей
Более всего к этой болезни предрасположены дети в возрасте до 10 лет. Как правило, ребенок часто находится в закрытом коллективе, например, в детском саду или в школе, где возможна передача вируса воздушно-капельным путем. Вирус очень быстро погибает при попадании в окружающую среду, поэтому заражение происходит лишь при тесных контактах, поэтому его нельзя назвать очень заразным. Вирус Эпштейна-Барра у больного человека находится в частичках слюны, поэтому инфекционный мононуклеоз может передаваться от человека к человеку при:
Примечательно, что мальчики болеют инфекционным мононуклеозом в два раза чаще, чем девочки. Таким образом, есть вероятность легко заразиться при чиханье или кашле, особенно весной и в осенне-зимний период. Некоторые люди не испытывают на себе никаких симптомов заболевания, однако являются вирусоносителями и представляют потенциальную опасность для других. Вирус проникает в организм через дыхательные пути, а инкубационный период болезни составляет примерно 5-15 дней. В ряде случаев он может длиться до полутора месяцев.
Вирус Эпштейна-Барр очень распространенная инфекция, до 5-летнего возраста свыше 50% детей заражаются этим типом и у большинства он не вызывает серьезной симптоматики и заболевания. Причем, инфицированность взрослого населения по различным данным составляет 85-90% и только у некоторых детей или взрослых этот вирус выражается симптомами, которые принято называть инфекционным мононуклеозом.
Симптомы мононуклеоза у ребенка
Поскольку сегодня от заражения вирусами практически нет никакой профилактики, если ребенок контактировал с больным инфекционным мононуклеозом, родителям следует внимательно следить за здоровьем ребенка в следующие 2-3 месяца. Если симптомов мононуклеоза не появится, следовательно, либо ребенок на заразился, либо иммунитет справился с вирусом и заражение прошло безопасно.
Если же у ребенка появились симптомы общей интоксикации — озноб, температура, слабость, сыпь, увеличились лимфатические узлы — к какому врачу обратиться? Сначала к участковому педиатру или семейному врачу, затем к инфекционисту.
Симптомы инфекционного мононуклеоза разнообразны. Порой проявляются общие явления продромального характера, такие как недомогание, слабость и катаральные симптомы. Постепенно самочувствие ухудшается, температура возрастает до субфебрильной, наблюдается постоянное першение в горле и трудность при дыхании из-за заложенности носа. Характерным явлением можно назвать также гиперемию слизистой оболочки ротоглотки, а также патологическое разрастание миндалин.
Иногда заболевание начинается внезапно, и его симптомы ярко выражены. В такой ситуации не исключена:
- лихорадка, она протекает по-разному (обычно 38 -39С) и продолжается несколько дней или даже месяц
- повышенное потоотделение, озноб, сонливость, слабость
- признаки интоксикации – головная боль, ломота в мышцах и болевые ощущения при глотании
Далее наступает кульминация заболевания, то есть проявляются основные особенности клинической картины инфекционного мононуклеоза, в том числе:
- ангина — возникает зернистость задней стенки слизистой глотки, ее гиперемия, фолликулярная гиперплазия, вероятно кровоизлияние слизистой
- гепатоспленомегалия — увеличение печени и селезенки
- лимфаденопатия — увеличение лимфатических узлов
- общая интоксикация организма
- появление сыпи на теле
Сыпь при мононуклеозе чаще всего возникает в начале заболевания, одновременно с лихорадкой и лимфаденопатией, при этом она может быть достаточно интенсивной, локализоваться на ногах, руках, лице, животе и спине в виде мелких красных или бледно-розовых пятнышек. Сыпь не требует лечения, поскольку она не чешется, ее нельзя ничем мазать, она самостоятельно ликвидируется по мере усиления борьбы иммунитета с вирусом. Однако, если ребенку назначили антибиотик и сыпь начала чесаться — это указывает на аллергическую реакцию к антибиотику (чаще всего это пенициллиновый ряд антибиотиков — ампициллин, амоксициллин), поскольку сыпь при мононуклеозе не чешется.
Однако, наиболее важным симптомом инфекционного мононуклеоза, традиционно считают полиаденит. Она возникает как результат гиперплазии лимфоидной ткани. В большинстве случаев на миндалинах носоглотки и неба развиваются островковые наложения серого или беловато-желтоватого оттенка. Их консистенция рыхлая и бугристая, они легко удаляются.
Кроме того, увеличиваются периферические лимфатические узлы. В них задерживается активно размножающийся вирус. Особенно интенсивно растут лимфоузлы на задней поверхности шеи: они становятся весьма заметными, когда ребенок поворачивает голову в стороны. Рядом расположенные лимфоузлы взаимосвязаны, и практически всегда их поражение носит двухсторонний характер.
Пальпация лимфатических узлов не очень болезненна, они подвижны и не плотно контактируют с кожей. Иногда увеличиваются и лимфоузлы, находящиеся в брюшной полости — они сдавливают нервные окончания в этой области и провоцируют возникновение признаков острого живота. Это может привести к постановке неточного диагноза и проведению хирургической операции.
Для инфекционного мононуклеоза характерна гепатоспленомегалия, то есть патологическое увеличение селезенки и печени. Эти органы очень чувствительны к заболеванию, поэтому изменения в них начинают происходить уже в первые дни после заражения. Селезенка может увеличиться настолько, что ее ткани не выдерживают давления, и она разрывается.
Первые 2-4 недели наблюдается непрерывный рост размеров этих органов, в некоторой степени он продолжается и после выздоровления ребенка. Когда температура тела возвращается к физиологическим значениям, происходит нормализация состояния селезенки и печени.
Диагностика заболевания
Для начала, чтобы подтвердить диагноз инфекционного мононуклеоза у ребенка, врач обычно назначает следующие анализы:
- Анализ крови на антитела IgM, IgG к вирусу Эпштейна-Барр
- Общий и биохимический анализ крови
- УЗИ внутренних органов, в первую очередь печени и селезенки
Диагностика детского инфекционного мононуклеоза довольна затруднена. Основными признаками развития заболевания считают тонзиллит, увеличенные лимфатические узлы, печень и селезенка, лихорадка. На глаз врач не может определить ангина у ребенка или инфекционный мононуклеоз, поэтому требуются серологические исследования. Гематологические изменения служат вторичным симптомом инфекционного мононуклеоза.
Анализ крови при мононуклеозе у детей:
- По итогам общего анализа крови можно судить по количеству лейкоцитов, лимфоцитов и моноцитов.
- СОЭ также повышена.
- Разумеется, важен и показатель присутствия атипичных мононуклеаров – клеток с большой базофильной цитоплазмой. О развитии инфекционного мононуклеоза говорит увеличение их содержания в крови до 10%. Следует учитывать, что атипичные элементы появляются в крови не сразу, а порой лишь спустя 2-3 недели после заражения. Атипичные мононуклеары представляют собой овальные или круглые элементы, размер которых может доходить до размеров большого моноцита. Эти атипичные элементы также называют «монолимфоциты» или «широкоплазменные лимфоциты».
При дифференциации диагноза прежде всего, нужно отличить тонзиллит от ангины, исключить болезнь Боткина, острый лейкоз, лимфогранулематоз и дифтерию зева, которые имеют схожие симптомы. Для наиболее точного диагноза в сложных случаях проводят анализ определения титра антител к специфическому вирусу Эпштейна-Барра. Существуют также и быстрые современные методики лабораторных исследований, которые позволяют получить результат через максимально короткое время, например ПЦР.
Лица, больные инфекционным мононуклеозом, подвергаются нескольким серологическим исследованиям, проводимым раз в несколько месяцев, на предмет определения наличия ВИЧ-инфекции, поскольку она также провоцирует повышенное содержание в крови мононуклеаров.
Также при появлении симптомов ангины необходимо посетить отоларинголога и провести фарингоскопию, чтобы правильно определить причину возникновения этой болезни, так как она может быть разной этиологии.
Как не заразиться от больного ребенка взрослым и другим детям?
Если в семье есть ребенок или взрослый, который заболел инфекционным мононуклеозом, не заразиться остальным членам семьи будет достаточно сложно, не потому, что вирус очень заразен, а потому, что даже после выздоровления, переболевший ребенок или взрослый периодически может выделять вирус с частичками слюны в окружающую среду и остается вирусоносителем на всю жизнь.
Поэтому необходимости в карантине при инфекционном мононуклеозе нет, даже если здоровые члены семьи в период болезни ребенка не инфицируются, наверняка, заражение произойдет позже, в период когда больной уже поправиться и вернется к обычному распорядку жизни. При легком протекании заболевания, не стоит изолировать ребенка и устанавливать карантин, он может вернуться в школу как только поправиться.
Как лечить инфекционный мононуклеоз у детей
На сегодняшний день нет специфического лечения инфекционного мононуклеоза у детей, нет единой схемы терапии, нет противовирусного препарата, который бы эффективно подавлял активность вируса. Обычно заболевание лечится в домашних условиях, в тяжелых случаях в условиях стационара и рекомендован исключительно постельный режим.
Клинические показания к госпитализации:
- Высокая температура 39, 5 и выше
- выраженные симптомы интоксикации
- развитие осложнений
- угроза асфиксии
Существует несколько направлений лечения мононуклеоза у детей:
- Терапия в основном направлена на снятие симптомов инфекционного мононуклеоза
- Патогенетическая терапия в виде жаропонижающих средств для детей (Ибупрофен, Парацетамол в сиропе)
- Антисептические местные препараты для купирования ангины, а также в качестве местной неспецифической иммунотерапии, назначают препараты Имудон и ИРС 19.
- Десенсибилизирующих средства
- Общеукрепляющая терапия — витаминотерапия, в том числе витамины группы В, C и Р.
- При обнаружение изменений функции печени — назначается особая диета, желчегонные препараты, гепатопротекторы
- Иммуномодуляторы совместно с противовирусными препаратами оказывают наибольший эффект. Могут быть назначены Имудон, Детский анаферон, Виферон, а также Циклоферон в дозе 6-10 мг/кг. Иногда оказывает положительный эффект метронидазол (Трихопол, Флагил).
- Поскольку не редко присоединяется вторичная микробная флора, показаны антибиотики, которые назначают только в случае осложнений и интенсивного воспалительного процесса в ротоглотке (кроме антибиотиков пенициллинового ряда, которые именно при инфекционном мононуклеозе в 70% случаев вызывают тяжелые аллергические реакции)
- При антибиотикотерапии одновременно назначают пробиотики (Аципол, Наринэ, Примадофилус Детский и пр. см. весь список препаратов пробиотиков с ценами и составом)
- При тяжелом гипертоксическом течении показан кратковременный курс преднизолона (по 20-60 мг в сутки в течение 5-7 дней), он применяется при риске асфиксии
- Установка трахеостомы и перевод на искусственную вентиляцию легких проводят при сильном отеке гортани и при сложностях с дыханием у детей
- При разрыве селезенки в экстренном порядке проводится спленэктомия.
Прогноз и последствия мононуклеоза
Инфекционный мононуклеоз у детей, как правило, имеет довольно благоприятный прогноз. Однако, главным условием отсутствия последствий и осложнений является своевременная диагностика лейкозов и регулярное наблюдение за изменением состава крови. Кроме того, очень важно следить за состоянием детей до их окончательного выздоровления.
В одном клиническом исследовании, которое проводилось с целью выяснить длительность процесса восстановления детей и взрослых, перенесших мононуклеоз, участвовало 150 человек. В течении полугода за пациентами после перенесения вируса наблюдали врачи, за состоянием их здоровья. Результаты исследования следующие:
- Нормально, если температура тела при инфекционном мононуклеозе выше 37,5 сохраняется первые несколько недель от начала заболевания. Также температуру менее 37,5, то есть субфебрильную можно считать нормальной.
- Ангина при инфекционном мононуклеозе или боли в горле длится в среднем 1-2 недели
- Лимфатические узлы возвращаются в нормальное состояние в течение первого месяца заболевания
- Сонливость, повышенная утомляемость, слабость сохраняться после болезни достаточно долго — от нескольких месяцев до полугода.
Поэтому, переболевшие дети нуждаются в диспансерном обследовании в течение следующих 6-12 месяцев, чтобы контролировать остаточные явления в крови.
Осложнения инфекционного мононуклеоза возникают достаточно редко, однако наиболее распространенным среди них является воспаление печени, вызывающее желтуху и характеризующееся потемнением мочи и пожелтением кожных покровов.
Одним из серьезнейших последствий мононуклеоза у детей является разрыв селезенки, но оно встречается в 1 случае из тысячи. Это происходит, когда развивается тромбоцитопения и перерастяжение лиенальной капсулы, влекущее за собой разрыв селезенки. Это чрезвычайно опасное состояние, при котором от внутреннего кровотечения ребенок может умереть.
Другие осложнения, последствия в основном связаны с развитием на фоне мононуклеоза вторичной инфекции, преимущественно стрептококковой и стафилококковой. Также может появиться менингоэнцефалит, проявляющийся в обструкции дыхательных путей и увеличении миндалин, тяжелые формы гепатита и двусторонняя интерстициальная инфильтрация легких.
Существует ряд научных исследований, которые установили связь вируса Эпштейна-Барр, с развитием некоторых видов рака, которые встречаются достаточно редко — это различные виды лимфомы. Однако, это совершенно не означает, что если ребенок переболел инфекционным мононуклеозом, как последствие у него может развиться рак. Лимфомы редкое заболевание и для развития онкологии обычно провоцирующим фактором является резкое снижение иммунитета по различным причинам.
Стоит отметить, что мероприятий по специфической и эффективной профилактике инфекционного мононуклеоза в настоящий момент не существует.
Источник: http://zdravotvet.ru/infekcionnyj-mononukleoz-u-detej-simptomy-lechenie-posledstviya/
Мононуклеоз у детей — симптомы и лечение. Диагностика инфекционного мононуклеоза и препараты для терапии
Одни источники характеризуют данную болезнь как очень редкий и чрезвычайно опасный недуг. Другие успокаивают, что это весьма распространенное и не такое уже страшное заболевание, встречающееся у многих детей. Кому же верить? Если исключить крайности, то истина, скорее всего, где-то посередине.
Инфекционный мононуклеоз
Железистая лихорадка, болезнь Филатова, Пфейфера, доброкачественный лимфобластоз, моноцитарная ангина – это «визитные карточки» одной болезни. Вызывает заболевание вирус, названный именами его первооткрывателей, докторов Эпштейна и Барра. Иногда возбудителем недуга становится цитомегаловирус. Так что такое мононуклеоз? Для данного заболевания характерно значительное увеличение в крови моноцитов – клеток, которые наравне с лейкоцитами защищают организм от инфекций.
Это остро протекающая вирусная патология, при которой поражаются печень, селезенка, лимфоузлы. Кроме того, из-за воспаления горла, увеличения миндалин детям больно глотать, трудно дышать. Эти симптомы часто наводят родителей на мысль об ангине, однако важно исключить ошибочный диагноз. Имеет свои особенности мононуклеоз у детей – симптомы и лечение отличаются от воспаления миндалин. Это отнюдь не смертельно опасное инфекционное заболевание, лечение которого не представляет особых проблем.
Хронический мононуклеоз
Инкубационный период может составлять и 5, и 45-60 дней. Острая стадия у большинства детей длится 2-3 недели. Если же вирусы продолжают оставаться в организме, у больного развивается хроническая форма патологии. При этом не всегда воспаляются печень и селезенка, а вот лимфоузлы увеличены постоянно. Более выражен у детей хронический мононуклеоз – симптомы и лечение имеют свои особенности: проявляется недуг более ярко, чем у взрослых, потому что сильно ослабляется неокрепшая иммунная система.
Внимание! Читатели Sovets.net рекомендуют:
— Запах изо рта возникает из-за паразитов! Узнать как избавится >>>
— Грибок ногтей вас больше не побеспокоит! Елена Малышева рассказывает как победить грибок .
— Быстро похудеть теперь доступно каждой девушке, об этом рассказывает Полина Гагарина >>>
— Елена Малышева: Рассказывает как похудеть ничего не делая! Узнать как >>>
Хотя температура часто повышается незначительно, нередки мышечные боли, сильная слабость. Возможны и такие симптомы, как тошнота со рвотой, диарея, бессонница. По причине низкого иммунитета организм активно атакуют и другие инфекционные болезни: фарингит, пневмония, герпес, ВИЧ. Хронический мононуклеоз может давать осложнения на сердце, головной мозг, нервную систему, вызывая психозы, поражения нервов, регулирующих мимику.
Атипичный мононуклеоз у детей
Данный вид недуга многие врачи расценивают не как заболевание, а совокупность симптомов. При этом в крови образуется множество атипичных мононуклеарных клеток. Вирусы поражают слизистые оболочки носа, миндалины и далее – лимфатическую систему. Кроме того, атипичный мононуклеоз у детей дает порой аллергические реакции. Особенно легко этим недугом могут заболеть школьники. Случаи атипичного мононуклеоза, симптомы и лечение которого мало чем отличаются от признаков и терапии классической патологии, чаще приходятся на раннюю весну.
Как передается мононуклеоз у детей
Очень легко и быстро. Заразен ли мононуклеоз? Да, как и для всех вирусов, воздух – идеальная среда для распространения инфекции. Другой массовый способ передачи болезнетворных микроорганизмов – бытовые контакты здоровых детей с заразными через руки, игрушки, дверные ручки, предметы повседневного детского обихода. Нельзя допускать, чтобы малыши пользовались общими емкостями для питья, еды.
Мононуклеоз у детей – симптомы
Признаки мононуклеоза тем острее и болезненнее, чем дольше болеют малыши. На начальной стадии болезнь дает о себе знать ощущением общей слабости, потерей аппетита. Однако по мере прогрессирования патологии признаки мононуклеоза у детей все больше обостряются и дополняются новыми симптомами. Это:
- боли при глотании;
- дурной запах изо рта;
- ломота в суставах, мышечная слабость;
- состояние лихорадки, озноба при температуре 38-39 градусов;
- сильное потение;
- воспаление лимфоузлов;
- увеличение в размерах печени, селезенки;
- иногда – желтушный цвет кожи;
- потемнение мочи;
- бессонница.
Как отличить мононуклеоз от ангины
У этих заболеваний много общих симптомов. Как отличить мононуклеоз от ангины? Сделать это нетрудно. Если при пальпации внутренних органов врач обнаруживает, что печень и селезенка увеличены, предварительный диагноз ангины становится крайне маловероятным. Окончательно сомнения может развеять лабораторный анализ крови. Завышенный показатель мононуклеарных клеток однозначно указывает на верный диагноз.
Сыпь при мононуклеозе
Многих родителей такая кожная патология очень пугает. Сыпь при инфекционном мононуклеозе возникает у каждого четвертого из заболевших детей. Чаще ею покрываются лицо, руки и стопы, но красноватые образования могут появиться где угодно. Характер сыпи широко варьируется. Это могут быть розовые или красноватые точки, слегка выпуклые папулы, мелкие кровоизлияния.
Отличительная особенность такой кожной патологии – отсутствие жжения, зуда, поэтому никакое лечение не требуется. Появляется сыпь чаще на третий-пятый день заболевания и держится всего несколько суток. Затем новообразования проходят – столь же внезапно, как и появляются. Крайне редко от высыпаний остаются следы в виде малозаметных пигментных пятен.
Инфекционный мононуклеоз – диагностика
Маркерами для уточнения диагноза могут служить иммуноглобулины к VCA-антигенам, которые выявляются у всех больных с такой патологией. Сыпь при мононуклеозе у детей тоже рассматривается в пользу данного заболевания. Иногда врачи назначают анализ крови на ПЦР (полимеразную цепную реакцию). При мононуклеозе, симптомы и лечение которого связаны с точностью его выявления, проводится обязательное исследование на антитела к антигенам ВИЧ: во время болезни, а затем 3 и 6 месяцев спустя.
Картина крови при инфекционном мононуклеозе
Состав ее существенно изменяется. По этой причине очень важны анализы на мононуклеоз крови. Чтобы верно определить данное заболевание, необходим подробный биохимический анализ. Характерны повышенные примерно в 1,5 раза показатели лейко-, лимфо- и моноцитов. СОЭ (скорость оседания эритроцитов) тоже превышает норму. Если число атипичных элементов достигает 10%, можно утверждать о наличии данного заболевания. Нужно только учитывать такую особенность: мононуклеарные клетки формируются лишь 2-3 недели спустя после внедрения вирусов.
Лечение мононуклеоза у детей
Врач учитывает прежде всего характер течения болезни. Недуг в легкой форме может лечиться в домашних условиях. Если есть симптомы интоксикации, обязателен постельный режим. Как лечить мононуклеоз у детей? Назначается симптоматическая терапия. Специфического лечения этой патологии нет. Снять воспаление горла помогают полоскания антисептическими растворами. Антибиотики нужны лишь для лечения бактериальной инфекции. Если отек глотки настолько велик, что угрожает удушьем, необходим прием гормонального препарата.
Лечение детей жаропонижающими препаратами целесообразно, когда показания термометра выше 38,5 °C. Антигистаминные средства необходимы при появлении аллергических реакций. Лечение детей, переносящих недуг тяжело, следует проводить в стационаре. Особенно если патология вызвана вирусами Эпштейна-Барра, осложнена гепатитом. Медикаментозное лечение должно дополняться диетой: больному назначается стол №5.
Чем лечить мононуклеоз
Как правило, патология протекает с многообразным проявлением симптомов. По этой причине не обойтись каким-то одним лекарством – заболевание мононуклеоз успешно ликвидирует комплексное лечение. Врачи применяют такие медикаменты:
- противовирусные – Циклоферон, Неовир;
- жаропонижающие – Парацетамол, Ибупрофен;
- антигистаминные – Кларитин, Пипольфен, Супрастин;
- гормональные препараты – Дексаметазон, Преднизолон;
- гепатопротекторы – Эссенциале Форте, ЛИВ-52, Карсил;
- антибиотики – Азитромицин, Кларитромицин;
- поливитаминные комплексы.
Диета при мононуклеозе у детей
Если поражена печень, больного следует кормить маленькими порциями 5-6 раз. Питание при мононуклеозе должно быть щадящим. Блюда нужны жидкие, калорийные, но нежирные, которые легко усваиваются. Категорически нельзя давать детям лук и чеснок! В рацион следует включать:
Последствия мононуклеоза
Родители нередко боятся отдаленных онкологических перспектив у ребенка. Такая озабоченность не лишена основания, но зачастую слишком преувеличена. Чем опасен мононуклеоз у детей? Осложнения недуга случаются, хотя и редко. Это:
- хронический тонзиллит;
- предрасположенность к кровотечениям;
- менингоэнцефалит;
- гепатит;
- крайне редко – разрыв селезенки.
Можно ли повторно заболеть мононуклеозом
Поскольку риск осложнений исключать нельзя, проведя лечение, следует еще полгода-год проверять состав крови. Вирусы могут присутствовать и ослаблять лимфатическую систему, вызывая то ангину, то отит или пневмонию. Можно ли повторно заболеть мононуклеозом? Нет, рецидив исключен. Однако надо помнить: подорванный иммунитет восстанавливается с трудом, поэтому переболевший ребенок нуждается в щадящем режиме.
Видео: мононуклеоз у ребенка
Источник: http://sovets.net/8684-mononukleoz-u-detej-simptomy-i-lechenie.html
Инфекционный мононуклеоз у детей и взрослых: симптомы, лечение
О мононуклеозе
Мононуклеоз – заболевание, поражающее лимфоидную ткань. К ней относят органы иммунной системы – миндалины, лимфоузлы, аденоиды, печень, селезенку. К 5 годам у 50% детей в организме вырабатываются антитела к болезни. Характерными симптомами острого мононуклеоза являются поражение миндалин, затрудненное носовое дыхание с храпом, увеличенные лимфоузлы, селезенка и печень. В 85% случаев инфицированные люди даже не догадываются о патологии, которая протекает практически бессимптомно.
Лица, которые не переболели вирусным мононуклеозом в детском возрасте, чаще всего инфицируются в институте во время учебы, когда начинают вести активную половую жизнь. Его еще часто называют «поцелуйной болезнью», ведь вирус часто передается во время поцелуя. После заражения в организме появляются атипичные мононуклеары, которые можно выявить с помощью клинического анализа крови.
Взрослые люди перенесли мононуклеоз с вероятностью 95%. Тем не менее, болезнью можно заболеть повторно. В группе риска находятся дети и взрослые со слабым иммунитетом.
Признаки мононуклеоза известны врачам много лет. Вначале XIX века, когда видели эти симптомы, болезнь называли железистая лихорадка. Такое название просуществовало до 1920 года. В начале 20-х было обнаружено, что именно при железистой лихорадке в клиническом анализе крови можно найти мононуклеары – особую разновидность лейкоцитов.
В 1964 году Ивонне Барр и Майклу Эпштейну удалось выделить из клеток лимфомы уникальный вирус, который назвали в честь вирусологов. Возбудитель инфекционного мононуклеоза вирус Эпштейна-Барр (ВЭБ) является одним из самых распространенных. В Америке у 95% взрослых и 50% детей возрастом до пяти лет есть доказательства перенесенной инфекции. В отличие от других вирусов ВЭБ не приводит к гибели клеток, а активирует их пролиферацию – размножение методом деления. Он может реплицироваться, в том числе в В-лимфоцитах.
Причины
Главной причиной инфекционного мононуклеоза является вирус Эпштейна-Барра. Это ближайший родственник генитального вируса, который приводит к развитию герпеса на половых органах. Как передается мононуклеоз от человека к человеку? Вирус попадает в организм через кровь, слюну или контактным путем (через белье, игрушки, общую посуду, во время поцелуя). Долгое время он живет в лимфоидной ткани и слюне, часто не вызывая симптоматику. В этом кроется проблема, ведь человек не догадывается об инфицировании и становится источником заражения для других людей.
Инкубационный период инфекционного мононуклеоза составляет от 1 до 3 недель. Им также можно заразиться во время переливания крови или родовой деятельности. Подхватить заболевание достаточно легко – при поцелуе, поездке в общественном транспорте, использовании общей посуды и средств личной гигиены.
Симптомы
В зависимости от формы болезни симптомы и лечение инфекционного мононуклеоза могут отличаться. Для острой формы характерна следующая клиническая картина:
- Воспаление миндалин, гнойный тонзиллит, боль во время глотания и разговора. Горло при мононуклеозе воспаляется, становится красным, першит.
- Увеличение лимфатических узлов. Чаще всего под ударом оказываются задние и передние шейные лимфоузлы.
- Лихорадка. Температура тела повышается моментально, может понижаться, а затем опять резко подниматься верх.
- Увеличенные печень и селезенка.
Стертая симптоматика характерна для атипичного мононуклеоза. То есть, у пациента наблюдаются только некоторые симптомы, а не все сразу. Это может быть лихорадка и увеличенные лимфоузлы, ангина с нормальными размерами печени и селезенки. Иногда первыми проявляются желтушность и высыпания на коже. Очень важно, чтобы лечащий врач сразу определил инфекционный мононуклеоз у детей и не спутал его с другим заболеванием. Например, своей симптоматикой он похож на ангину, для лечения которой приписывают антибиотики. Они же категорически запрещены при лечении железистой лихорадки.
В редких случаях диагностируют хронический мононуклеоз, который может длиться от 2-3 месяцев до года. Хронизация болезни происходит при различных видах иммунодефицита и ослабленной иммунной системе. Симптомы являются менее выраженными, чем при острой форме, но появляются достаточно часто в течение года. Поэтому на вопрос, можно ли заболеть мононуклеозом повторно, ответ однозначен – да. Полностью вылечить вирусное заболевание или предотвратить его с 100% вероятностью невозможно. Попадая в организм, вирус вызывает характерную для него симптоматику.
Признаки острой формы
В продромальный период появляются неспецифические симптомы, среди которых:
- Повышенная температура тела (до 38 градусов).
- Кашель.
- Заложенность носа.
- Общая слабость, усталость.
Так как подобная клиническая картина характерна для ОРВИ и ангины, по анамнезу установить мононуклеоз у взрослых сложно. Необходимо пройти дополнительные исследования для установления точного диагноза.
Спустя несколько дней у пациентов появляются дополнительные симптомы, которые могут указать на мононуклеоз. Среди них:
- Лимфаденопатия. Передние и задние лимфоузлы одинаково увеличиваются в размерах, становятся болезненными. При пальпации узлы не спаянные, плотные, достигают в размерах двух сантиметров.
- Острый тонзиллит в виде ангины. Пациенты жалуются на боль в горле. При осмотре заметны увеличенные миндалины, которые сначала просто опухают и воспаляются, а затем на них появляются гнойные пробки.
- Увеличение селезенки и печени. Патология развивается через одну-две недели с поражением функции органов. В некоторых случаях происходит разрыв селезенки. Он ощущается как толчок внизу живота без болевого синдрома. После разрыва появляется внутреннее кровотечение и такие симптомы как рвота, тошнота, обморок, колющая боль в животе, помутнение в глазах.
- Повышенная температура тела. Она появляется резко и держится на протяжении 10-14 дней.
В редких случаях появляется боль в животе, которую могут вызвать две причины: увеличение лимфоузлов брыжейки или печени. У каждого десятого пациента появляется сыпь на коже, которая распространяется на конечности, живот, спину. Доктора связывают этот симптом с приемом антибиотиков, которые вызывают аллергическую реакцию. Первые несколько дней появляется отечность верхних век и периобритальный отек.
Признаки хронизации заболевания
Хронический мононуклеоз встречается редко. После того, как вирус попадает в организм, патогенные бактерии остаются в иммунных клетках. Рецидив болезни происходит, когда снижается иммунитет. Заразен ли мононуклеоз во время реактивации? Он несет такую же угрозу, как и острая форма. К возобновлению симптомов могут привести:
- ВИЧ.
- Заболевания крови.
- Острые хронические патологии.
- Другие инфекционные заболевания, которые снижают иммунитет.
- Патологии иммунной системы.
Заболевание может носить постоянный характер или с периодами ремиссий и рецидивов. В первом случае неприятная симптоматика наблюдается постоянно, во втором – только время от времени, например, при снижении иммунитета.
Пациентам с хронической формной необходимо знать, как восстановиться после мононуклеоза и предотвратить новый рецидив. Они жалуются на увеличенную селезенку и лимфатические узлы, повышенную температуру тела, общую слабость, сонливость. Иногда могут появляться симптомы гепатита или цитолитические ферменты в крови.
Диагностика
Еще много лет назад врачи задавались вопросом, как определить мононуклеоз. Сегодня для определения вирусной инфекции проводят общий анализ крови. Он показывает умеренный лейкоцитоз с повышенным количеством моноцитов и лимфоцитов. Главным маркером заболевания являются атипичные мононуклеары. Это клетки атрофированной формы с широкой базофильной цитоплазмой. О том, что человек заразился инфекцией, говорит увеличение мононуклеаров на 10 и более процентов. В некоторых случаях атипичные клетки появляются только спустя несколько дней или даже недель. После курса лечения также необходимо сдать анализ на мононуклеоз, чтобы убедиться в отсутствии в крови мононуклеаров.
Пациенты с данным заболеванием подвергаются 3-кратному серологическому исследованию для определения наличия или отсутствия ВИЧ, ведь при нем может отмечаться увеличение атипичных клеток в крови. Первое исследование проводится в период острой инфекции, два последующих с интервалом в 3 месяца. При диагностике инфекционного мононуклеоза может понадобиться фарингоскопия и консультация отоларинголога. Благодаря этому удается установить возбудителя ангины и назначить правильное лечение.
Специфическое вирусологическое исследование не применяют из-за его нерациональности и трудоемкости. Определить вирус можно в смыве из ротоглотки, который идентифицируют с помощью метода полимеразной цепной реакции.
Выявить вирус еще в «скрытом» периоде позволяют серологические методы диагностики. Выявление сывороточных иммуноглобулинов типа М является достаточным для установления точного диагноза. В результате перенесенной инфекции в организме формируются иммуноглобулины G, которые сохраняются в крови на всю жизнь.
Важно! Максимальная заболеваемость у девочек регистрируется в подростковом возрасте (14-16 лет), у мальчиков чуть позже – в 16-18 лет. Стойкие антитела к инфекции появляются в период с 25 до 35 лет. Но инфицирование больных с ВИЧ возможно в любом возрасте.
При проведении диагностики нужно дифференцировать болезнь от ОРЗ, краснухи, дифтерии, ангины, ВИЧ, острого лейкоза, вирусного гепатита и других заболеваний. Когда яркие признаки первичной инфекции пропадают, они зачастую больше не проявляются. Но однажды зараженный больной становится разносчиком инфекции навсегда.
Лечение
Полностью вылечить эту болезнь невозможно, ведь она имеет вирусную основу. Цель медикаментозной терапии – убрать симптоматику (боль в горле, охриплость голоса, повышенную температуру тела).
Важно! В 85% случаев при использовании антибактериальной терапии появляется сыпь при мононуклеозе. Она большая, пятнистая, покрывает все тело и чешется.
Поэтому важно понимать, мононуклеоз – что это за болезнь, как она проявляется, чем отличается от бактериальной ангины, которую, кстати, лечат антибиотиками. Врач обращает внимание, заложен ли нос у пациента или нет. При ангине такой симптом всегда отсутствует, что является ярким доказательством бактериального инфицирования.
При появлении первых признаков заболевания необходимо начать лечение. Запоздалая терапия приводит к осложнениям и длительному течению болезни. Целью лечения является не только устранение симптомов, но и предупреждение развития вторичных инфекционных заболеваний.
Если у ребенка имеется угроза осложнений, появляются выраженные симптомы лихорадки, интоксикации, его необходимо доставить в больницу. После анамнеза и осмотра пациента лечащий врач принимает решение о необходимости госпитализации.
В лечении мононуклеоза применяют:
- Немедикаментозные средства, среди которых: лечебное питание, соблюдение режима дня, исключение физических упражнений. Хорошие результаты дает диета при мононуклеозе, которая предполагает отказ от крепких напитков, свежей сдобы, жирных сортов рыбы и мяса. В меню должны преобладать: первые блюда на овощных бульонах, нежирные сорта рыбы, кисломолочные продукты низкой жирности, компоты из шиповника, отвар трав.
- Местное лечение. Если болит горло, используют спреи, леденцы, полоскания соленой водой. Можно использовать раствор фурацилина, настои трав из ромашки, календулы, шалфея. При повышенной температуре пациентам приписывают жаропонижающие средства.
- Антигистаминные препараты используют для устранения выраженных отеков тканей. С их помощью удается быстро вернуть прежний размер лимфатических узлов и снять воспаление.
- Антибактериальная терапия. Сам инфекционный мононуклеоз не лечат антибиотиками, но они могут быть необходимы при соединении бактериальных инфекций. Выбор препарата зависит от вида возбудителя.
- Витаминотерапия. Витамины принимают для повышения иммунитета, улучшения течения заболевания и быстрого выздоровления. Поливитаминные комплексы рассчитаны на 2-3 месяца, после чего их прием нужно прекратить.
- Гормональные средства. Используются курсами длительностью 3-4 дня. С их помощью удается убрать выраженную гиперплазию пораженных лимфоузлов. При их увеличении может развиться асфиксия, при которой увеличенные лимфоузлы закупоривают дыхательные пути.
- Хирургическое вмешательство. Операции проводят крайне редко, например, если есть риск разрыва селезенки.
Степень выраженности признаков зависит от тяжести заболевания. В каждом конкретном случае врач учитывает индивидуальные особенности организма, анамнез, изучает историю болезни пациента.
Если лечение неверное или вообще отсутствует, ребенок останется вирусоносителем и будет заражать других детей. Это особенно опасно для детей, который ходят в детских сад или школу. Вирус может выделяться до полутора года. Если патогенные бактерии циркулируют в крови ребенка дольше шести месяцев, может произойти хронизация заболевания. В результате этого вирус иногда оседает во внутренних органах пациента и приводит к их воспалению.
После курса лечения необходимо еще раз сдать анализ крови, чтобы исключить наличие вируса в крови. С этой целью проводится метод полимеразной цепной реакции.
Последствия и осложнения
В большинстве случаев заболевание протекает бессимптомно и не вызывает серьезных осложнений. В опасности находятся больные с иммунодефицитом.
Последствия мононуклеоза бывают двух видов: специфические и неспецифические.
К первым относят:
- Заболевания нервной системы (менингоэнцефалит, менингит).
- Удушье, которое развивается в результате увеличения лимфатического глоточного кольца.
- Гемолитическую анемию.
- Разрыв селезенки.
- Тромбоцитопению – снижение количества тромбоцитов, из-за чего появляются проблемы с остановкой кровотечений.
Специфические осложнения появляются под действием вируса, неспецифические связаны с развитием дополнительных инфекций. В медицинской практике чаще всего встречается вторичное поражение сердца и легких. Редко диагностируют поражение почек, НС, гнойный отит.
Профилактика
Даже зная, как передается инфекционный мононуклеоз, полностью защититься от него невозможно. На сегодняшний день не существует вакцины против данного вирусного заболевания. При контакте с источником инфекции можно ввести в организм антитела. Но этот вариант будет эффективным только в том случае, если человек еще не успел заразиться.
Зная, чем опасен мононуклеоз и какие последствия он дает, стоит обращаться за медицинской помощью при появлении первых симптомов.
Неспецифические методы профилактики:
- Тщательная влажная уборка один раз в день.
- Использование индивидуальных средств личной гигиены, посуды, игрушек, одежды.
- Ежедневное проветривание помещений.
Так как 95% взрослого населения переболело этой инфекцией, можно судить о том, насколько заразен мононуклеоз. Несмотря на это, он не несет серьезную угрозу здоровью пациента и диагностируется в редких случаях. Для профилактики осложнений необходимо исключить физические нагрузки на полгода.
Оцените материал:
Инфекционная форма мононуклеоза у детей
Инфекционным мононуклеозом называется вирусное заболевание, которое проявляется повышением температуры тела, увеличением размера печени, селезёнки и лимфоузлов, а также воспалением миндалин в острой форме. Заболевание относится к числу герпесвирусных, возбудитель его — вирус Эпштейна-Барр, или герпесвирус 4 типа.
Пути передачи
Во внешней среде вирус Эпштейн-Барр крайне нестоек, быстро гибнет, поэтому заражение происходит исключительно контактным путем от больного человека. Основной путь передачи – воздушно-капельный, чаще всего через слюну, например, при поцелуе. Также можно заразиться при переливании крови, но подобные случаи редки.
У детей заражение происходит чаще всего при контакте с игрушками или вещами, которыми до этого пользовался больной ребенок. Кроме того, младенец может заразиться внутриутробно, через плаценту, если во время беременности женщина перенесла заболевание мононуклеозом.
Симптомы
Инкубационный период — то есть период, когда вирус уже попал в организм и активно в нем размножается, но болезнь еще никак себя не проявляет, может составлять от 14 до 40 дней. Особая опасность заключается в том, что в это время заболевший уже опасен для окружающих и может их заражать, но никаких настораживающих симптомов нет, и человек никак не ограничивает свою активность и общение с другими людьми.
Читайте также:
Классификация ветряной оспы по МКБ →
Мононуклеоз бывает острым и хроническим и может протекать как в типичной, так и в атипичной форме. Симптомы заболевания зависят от его формы и характера течения.
Признаки острой формы
К симптоматике острого проявления болезни относят:
- ангина;
- повышение температуры тела, которое развивается с первого же дня манифестации заболевания и не спадает в течение полутора-двух недель;
- увеличенные передние и задние шейные лимфоузлы;
- увеличение печени и селезёнки;
- возможно появление боли в области живота;
- в редких случаях может появиться сыпь на животе, спине или верхних конечностях;
- отек верхних век (с первых дней манифестации заболевания).
При атипичном течении отмечается стертая симптоматика, которая заключается в проявлении не всех обычных признаков заболевания. Например, может присутствовать высокая температура, но отсутствовать увеличение лимфоузлов или печени. А сравнительно редкие симптомы, такие как высыпания на коже, наоборот ярко проявляют себя.
Признаки хронической формы
Хронический мононуклеоз встречается довольно редко, при этом длиться такое заболевание может до года. Болезнь переходит в хроническую стадию, когда иммунная система значительно ослаблена.
Наиболее типичные признаки:
- различные заболевания крови;
- иммунодефицитные состояния и другие нарушения работы иммунной системы;
- сопутствующие инфекционные заболевания;
- признаки общего недомогания: слабость, субфебрильная температура, может быть увеличена печень, лимфоузлы, отмечаться умеренная желтушность кожи.
Хроническая форма мононуклеоза обычно имеет волнообразный характер: болезнь то затихает, то возобновляется снова, реже она имеет постоянный характер.
Диагностика
Диагностируют мононуклеоз по совокупности типичных признаков болезни и данных анализов. Предварительный диагноз ставят по общей клинической картине — высокая температура, ангина, увеличенные селезёнка, печень и лимфоузлы. Но окончательный диагноз выставляется только после получения данных лабораторного исследования.
Осложнения
Как правило, прогноз мононуклеоза благоприятный, однако в редких случаях возможно возникновение осложнений, которые в свою очередь могут быть специфическими и неспецифическими.
Специфические осложнения напрямую связаны с воздействием вируса:
- удушье;
- разрыв селезёнки;
- тромбоцитопения;
- менингит, менингоэнцефалит и другие осложнения неврологического характера.
Неспецифические осложнения обусловлены наличием или присоединением какой-либо еще инфекции. Например, параллельно может наблюдаться вирусный или бактериальный бронхит, миокардит, могут возникать заболевания почек или нервной системы.
Лечение
Лечения, направленного непосредственно на причину заболевания, не существует: на сегодняшний день нет средств, способных полностью устранить герпесвирус из организма. Поэтому вылечить мононуклеоз – значит избавиться от его симптомов и улучшить общее состояние организма. В целом, лечение заключается в соблюдении постельного режима, обильном теплом питье, лечебной диете и приеме симптоматических лекарственных препаратов, а также специального лечения, если развиваются какие-либо осложнения. При наличии повышенной температуры тела больному назначают жаропонижающие средства, при воспалительных процессах — антисептики местного действия, прием антибиотиков возможен только при подтвержденном анализами присоединении бактериальной инфекции, например, при ангине.
Можно использовать и народные средства в качестве дополнения основной терапии. Для устранения признаков интоксикации можно пить чай из листьев смородины, малины, липы. Отвар из мяты, мелиссы или ромашки хорошо подходит для полоскания горла. Также для полоскания можно использовать разбавленные водой спиртовые настойки лекарственных растений или прополиса. В качестве средства укрепления иммунной системы рекомендованы настойки лимонника, эхинацеи.
Профилактика
Специфической профилактики мононуклеоза не существует. Основные профилактические меры заключаются в следующем:
- влажная уборка помещения;
- использование только индивидуальной посуды;
- регулярное проветривание помещения;
- соблюдение гигиенических норм (приучить ребенка не целоваться с другими детьми, не облизывать чужие игрушки, руки, использовать антисептические салфетки или гели для их обработки).
Инфекционный мононуклеоз – Симптомы | Грамотно о здоровье на iLive
Основные симптомы инфекционного мононуклеоза и динамика их развития
Выделите начальный период заболевания, период отека и период выздоровления. В большинстве случаев инфекционный мононуклеоз начинается остро, с повышения температуры тела, появления ангины и увеличения лимфатических узлов. При постепенном появлении болезненных ощущений и увеличении лимфоузлов на несколько дней предшествует повышение температуры, затем появляются ангина и повышение температуры тела.В любом случае к концу недели начальный период болезни завершается и проявляются все симптомы инфекционного мононуклеоза.
Для периода пика заболевания характерны:
- лихорадка;
- полиаденопатия:
- ротоглотки и носоглотки:
- гепатолиенальный синдром;
- гематологический синдром.
- ротоглотки и носоглотки:
Фебрильная реакция различается как по степени, так и по продолжительности лихорадки.В начале заболевания температура часто бывает субфебрильной, в разгаре может достигать 38,5-40,0 ° С в течение нескольких дней, затем снижается до субфебрильного уровня. В некоторых случаях субфебрилитет отмечается на протяжении всего заболевания, в редких случаях лихорадка отсутствует. Продолжительность лихорадки от 3-4 дней до 3-4 недель, иногда и больше. При длительной лихорадке выявляется ее монотонное течение. Особенность инфекционного мононуклеоза – слабая выраженность и особенность синдрома интоксикации. Пациенты сообщают о симптомах инфекционного мононуклеоза, таких как: потеря аппетита, миастения, повышенная утомляемость, в тяжелых случаях пациенты из-за миастении не могут стоять и с трудом сидят.Интоксикация сохраняется несколько дней.
Полиаденопатия – постоянный симптом инфекционного мононуклеоза. Чаще всего увеличиваются латеральные шейные лимфатические узлы, они часто видны глазу, их размеры варьируются от бобов до куриных яиц. В некоторых случаях возникает миома вокруг увеличенных лимфоузлов, меняются контуры шеи (симптом «бычьей шеи»). Кожа над лимфатическими узлами не изменена, при пальпации они чувствительны, плотной эластичной консистенции, не спаяны между собой и с окружающими тканями.Увеличиваются и другие группы узлов: затылочные. Подчелюстной, локтевой. В некоторых случаях преобладает увеличение пахово-бедренной группы. При этом отмечается боль в крестце, пояснице, резкая слабость, слабо выражены изменения ротоглотки. Полиаденопатия регрессирует медленно и. В зависимости от тяжести течения заболевания сохраняется от 3-4 недель до 2-3 месяцев или принимает стойкий характер.
Также отмечаются следующие симптомы инфекционного мононуклеоза: увеличение и набухание небных мин , далин, , которые иногда смыкаются, затрудняя оральное дыхание.Одновременное увеличение носоглоточной миндалины и отечность слизистой оболочки нижней оболочки носа затрудняют носовое дыхание. При этом появляется пастозность человека, гнусавый голос. Больной дышит открытым ртом. Возможно развитие асфиксии. Задняя стенка глотки также отечна, гиперемирована, с гиперплазией боковых столбов и лимфоидных фолликулов задней стенки глотки (гранулематозный фарингит). Часто на небных и носоглоточных миндалинах появляются грязно-серые или желтовато-белые наложения в виде островков, полосок, иногда они полностью покрывают всю поверхность миндалин.Накладки рыхлые, легко снимаются шпателем, растворяются в воде. Редко отмечается фибринозный налет или поверхностный некроз ткани миндалин. Цинга может появиться с первых дней болезни, но чаще на 3-7 день. В этом случае появление налета сопровождается болями в горле и значительным повышением температуры тела.
Увеличение печени и селезенки – почти постоянный симптом инфекционного мононуклеоза, особенно у детей.Печень с первых дней болезни увеличивается минимально в высоту. При пальпации чувствительна, плотная, спленомегалия сохраняется до 1 месяца. Часто наблюдается умеренное повышение активности АЛТ и АКТ, реже – потемнение мочи, легкая желтуха и гипербилирубинемия. В этих случаях отмечают тошноту, снижение аппетита. Продолжительность желтухи не превышает 3-7 дней, течение гепатита доброкачественное.
Селезенка увеличивается на 3-5-й день заболевания, максимально на 2-ю неделю заболевания и перестает быть доступной для пальпации к концу 3-й недели болезни.Он становится менее чувствительным при пальпации. В некоторых случаях выражена спленомегалия (край определяется на уровне пупка). В этом случае есть угроза его разрыва.
Картина крови имеет решающее диагностическое значение. Характерен умеренный лейкоцитоз (12-25х10 9 / л). Моноциты лимфомы до 80-90%. Нейтропения со сдвигом влево. Часто встречаются плазматические клетки. СОЭ увеличивается до 20-30 мм / ч. Особенно характерно появление атипичных мононуклеаров с первых дней болезни или в ее разгар.Их количество колеблется от 10 до 50%, как правило, они выявляются в течение 10-20 дней, т.е. могут быть обнаружены в двух анализах, взятых с интервалом в 5-7 дней.
Другие симптомы инфекционного мононуклеоза: сыпь, обычно папулезная. Наблюдается у 10% пациентов, а при лечении ампициллином – у 80%. Возможна умеренная тахикардия.
Из атипичных форм описывают соскобленную форму, в которой отсутствуют часть основных симптомов и необходимы серологические тесты для подтверждения диагноза.
В редких случаях наблюдается висцеральная форма заболевания с тяжелым полиорганным поражением и неблагоприятным прогнозом.
Описана хроническая форма заболевания, развивающаяся после острого инфекционного мононуклеоза. Для него характерны слабость, утомляемость, плохой сон, головные боли, миалгия, субфебрилитет, фарингит, полиаденопатия, экзантема. Диагноз возможен только при использовании убедительных лабораторных исследований.
Инфекционный мононуклеоз | Грамотно о здоровье на iLive
Каковы симптомы инфекционного мононуклеоза?
У большинства молодых людей первичная инфекция Эпштейна-Барра протекает бессимптомно.Симптомы инфекционного мононуклеоза чаще встречаются у детей старшего возраста и взрослых.
Инкубационный период инфекционного мононуклеоза 30-50 дней. Обычно сначала появляется слабость, на несколько дней, неделю и более, затем появляется лихорадка, фарингит и лимфаденопатия. Не обязательно проявляются все эти симптомы. Слабость и утомляемость могут длиться месяцами, но наиболее выражены в первые 2–3 недели. Лихорадка достигает пика в обеденное время или рано вечером с максимальным подъемом температуры до 39.5 ° C, иногда достигает 40,5 ° C. Когда в клинической картине преобладают слабость и лихорадка (так называемая брюшноподобная форма), обострение и разрешение наступают медленнее. Фарингит может быть тяжелым, сопровождаться болями, экссудацией и осложняться стрептококковой инфекцией. Характерно развитие аденопатии передних и задних шейных лимфатических узлов; Аденопатия симметрична. Иногда увеличение лимфатических узлов – единственное проявление болезни.
Примерно в 50% случаев наблюдается спленомегалия с максимальным увеличением селезенки на 2-й и 3-й неделях заболевания, и обычно ее край пальпируется.Выявлено умеренное увеличение печени и ее чувствительность при перкуссии или пальпации. Реже наблюдаются пятнисто-папулезные высыпания, желтуха, периорбитальный отек, энантема твердого неба.
Осложнения инфекционного мононуклеоза
Несмотря на то, что обычно пациенты выздоравливают, осложнения инфекционного мононуклеоза могут быть очень серьезными.
Среди неврологических осложнений следует помнить об инфекционном мононуклеозе при энцефалите, судорогах, синдроме Гийена-Барре, периферической невропатии, асептическом менингите, миелите, параличе черепных нервов и психозах.Энцефалит может проявляться в виде мозжечковых заболеваний или иметь более серьезное и прогрессирующее течение, как герпетический энцефалит, но со склонностью к самопроизвольному разрешению.
Гематологические нарушения обычно проходят сами собой. Могут быть обнаружены гранулоцитопения, тромбоцитопения и гемолитическая анемия. Преходящая, умеренная гранулоцитопения или тромбоцитопения встречается примерно у 50% пациентов; Присоединение бактериальной инфекции или кровотечения встречается реже. Гемолитическая анемия развивается в результате появления антиспецифических аутоантител.
Разрыв селезенки может быть одним из самых серьезных последствий инфекционного мононуклеоза. Возникает в результате значительного увеличения ее размеров и набухания капсулы (максимум – на 10-21 день заболевания), причем травма возникает примерно у половины больных. Разрыв селезенки сопровождается болями, но иногда проявляется в виде безболезненной гипотензии.
Редкие респираторные осложнения инфекционного мононуклеоза включают обструкцию верхних дыхательных путей в результате аденопатии гортанных и паротрахеальных лимфатических узлов; эти осложнения поддаются терапии кортикостероидами.Клинически бессимптомные интерстициальные легочные инфильтраты обычно обнаруживаются у детей и хорошо выявляются при рентгенологическом исследовании.
Осложнения со стороны печени возникают примерно у 95% пациентов и включают повышение аминотрансфераз (2-3-кратное превышение нормы и возврат к исходному уровню через 3-4 недели). При развитии желтухи и более значительном повышении активности печеночных ферментов следует исключить другие причины поражения печени.
Иногда возникает генерализованная инфекция EBV, но охватывает семьи, особенно с Х-сцепленным лимфопролиферативным синдромом.Эти люди, перенесшие ВЭБ-инфекцию, имеют повышенный риск развития агаммаглобулинемии или лимфомы.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [ 13], [14], [15], [16]
Детский инфекционный мононуклеоз | Детская национальная больница
Что такое инфекционный мононуклеоз?
Инфекционный мононуклеоз, также известный как мононуклеоз, мононуклеоз или железистая лихорадка, характеризуется увеличением лимфатических узлов и хронической усталостью.
Что вызывает инфекционный мононуклеоз?
Инфекционный мононуклеоз вызывается либо вирусом Эпштейна-Барра (ВЭБ), либо цитомегаловирусом, оба из которых являются членами семейства вирусов простого герпеса. Рассмотрим следующую статистику:
- Большинство взрослых в Соединенных Штатах подверглись воздействию вируса Эпштейна-Барра, который является очень распространенным вирусом. Когда дети заражаются вирусом, они обычно не испытывают каких-либо заметных симптомов. Однако у неинфицированных подростков и молодых людей, которые вступают в контакт с вирусом, может развиться инфекционный мононуклеоз почти в 50 процентах случаев.
- Цитомегаловирус на самом деле представляет собой группу вирусов семейства вирусов простого герпеса, которые часто вызывают увеличение клеток. Около 80 процентов взрослых, инфицированных цитомегаловирусом, обычно не имеют симптомов.
- Вирус Эпштейна-Барра (EBV) может вызывать инфекционный мононуклеоз у подростков и молодых людей. Однако даже после того, как симптомы инфекционного мононуклеоза исчезнут, ВЭБ будет оставаться в спящем состоянии в глотке и клетках крови в течение всей жизни человека.Вирус может периодически реактивироваться, однако обычно без симптомов.
Каковы симптомы инфекционного мононуклеоза?
Мононуклеоз обычно длится от одного до двух месяцев. Ниже приведены наиболее частые симптомы мононуклеоза. Однако каждый человек может испытывать симптомы по-разному. Симптомы могут включать:
- Лихорадка
- Увеличение лимфатических узлов в области шеи, подмышек и паха
- Постоянная усталость
- Боль в горле из-за тонзиллита, которая часто затрудняет глотание
- Увеличенная селезенка
- Поражение печени, например, легкое поражение печени повреждение печени, которое может вызвать временную желтуху (пожелтение кожи, глаз и слизистых оболочек)
После того, как человек переболел мононуклеозом, вирус остается в спящем состоянии на всю оставшуюся жизнь.После того, как человек подвергся воздействию вируса Эпштейна-Барра, он обычно не подвергается риску повторного развития мононуклеоза.
Симптомы мононуклеоза могут напоминать другие заболевания. Всегда консультируйтесь с терапевтом вашего ребенка для постановки диагноза.
Как диагностируется инфекционный мононуклеоз?
В дополнение к полной истории болезни и физическому обследованию вашего ребенка диагноз мононуклеоза обычно основывается на зарегистрированных симптомах. Однако диагноз можно подтвердить с помощью специальных анализов крови и других лабораторных тестов, в том числе:
- Количество лейкоцитов
- Тест на антитела
Как распространяется инфекционный мононуклеоз?
Мононуклеоз часто передается через контакт с инфицированной слюной изо рта.По данным Центров по контролю и профилактике заболеваний (CDC), симптомы могут проявиться от четырех до шести недель и обычно длятся не более четырех месяцев. По данным CDC, передачу невозможно предотвратить, потому что даже люди без симптомов могут переносить вирус в своей слюне.
Лечение
Облегчение симптомов мононуклеоза может включать следующее:
- Отдых в течение примерно одного месяца (чтобы дать иммунной системе время уничтожить вирус)
- Кортикостероиды (для уменьшения отека горла и миндалин)
Детская команда
Провайдеры
Роберта ДеБиази
Начальник отдела инфекционных болезнейСо-директор программы по врожденным вирусам Зика
Со-директор программы по врожденным инфекциям
Исследователь, Детский национальный исследовательский институт
Болезнь Лайма – условия и методы лечения
Что такое болезнь Лайма?
Болезнь Лайма (БЛ) – это многоступенчатая, мультисистемная бактериальная инфекция, вызываемая спирохетами Borrelia burgdorferi, спиралевидной бактерией, которая чаще всего передается при укусе клеща.Заболевание берет свое название от города Лайм, штат Коннектикут, где болезнь впервые была выявлена в США в 1975 году.
По данным Центров по контролю и профилактике заболеваний (CDC), болезнь Лайма продолжает оставаться быстро развивающейся инфекционной болезнью, на которую приходится более 95 процентов всех болезней, передаваемых насекомыми, в Соединенных Штатах, хотя данные об этом занижены. Число ежегодно регистрируемых случаев увеличилось в 25 раз с момента начала национального эпиднадзора в 1982 году. Ежегодно в Соединенных Штатах регистрируется более 16 000 случаев заражения.Большинство (92 процента) случаев зарегистрировано в Коннектикуте, Род-Айленде, Нью-Йорке, Пенсильвании, Делавэре, Нью-Джерси, Мэриленде, Массачусетсе и Висконсине.
В зависимости от местоположения от менее 1 процента до более 90 процентов клещей инфицированы спирохетами (бактериями, которые обычно переносятся клещами).
Болезнь Лайма – круглогодичная проблема, хотя сезон клещей считается с апреля по октябрь. Случаи ЛД были зарегистрированы в 45 штатах этой страны, при этом большинство случаев произошло в:
- Прибрежный северо-восток
- Среднеатлантические штаты
- Висконсин и Миннесота
- Северная Калифорния
Также было выявлено множество случаев на обширных территориях Азии и Европы.
Каковы симптомы болезни Лайма?
Список возможных симптомов болезни Лайма неспецифичен, и симптомы могут поражать все части тела. Симптомы обычно появляются в течение 2–21 дня. Ниже приведены наиболее частые симптомы LD. Однако каждый ребенок может испытывать симптомы по-разному.
Одним из основных симптомов часто является сыпь, которая может иметь розовый цвет в центре и более глубокий красный цвет на окружающей коже, но может различаться по внешнему виду. Сыпь может:
- Появляться через несколько дней после заражения или не появляться вовсе
- Продолжаться от нескольких часов до нескольких недель
- Быть очень маленькими или очень большими (до 12 дюймов в диаметре)
- Имитировать такие проблемы с кожей, как крапивница, экзема, солнечный ожог, ядовитый плющ и укусы блох
- Зуд или жар, или может не ощущаться совсем
- Исчезают и возвращаются через несколько недель
Через несколько дней или недель после укуса инфицированного клеща, гриппа -подобные симптомы, в том числе следующие:
- Головная боль
- Скованность в шее
- Боли и боли в мышцах и суставах
- Низкая температура и озноб
- Усталость
- Плохой аппетит
- Боль в горле
- Увеличение лимфатических узлов
Через несколько месяцев могут появиться болезненные и опухшие суставы.
Другие возможные симптомы могут включать следующее:
- Неврологические симптомы
- Проблемы с сердцем
- Кожные заболевания
- Проблемы с глазами
- Гепатит
- Сильная усталость
- Слабость
- Проблемы с координацией
Симптомы LD могут напоминать другие состояния или медицинские проблемы. Всегда консультируйтесь с терапевтом вашего ребенка для постановки диагноза.
Как диагностируется болезнь Лайма?
LD может быть трудно диагностировать, потому что симптомы могут напоминать другие состояния.Основным симптомом является сыпь, но она может отсутствовать примерно в 25% случаев. Диагноз обычно основывается на симптомах и истории укуса клеща.
Диагноз болезни Лайма должен проводить опытный врач. Для исключения других состояний могут быть выполнены анализы крови и лабораторные анализы. Ведутся исследования по разработке и совершенствованию методов диагностики ЛД.
Лечение
Лечащий врач вашего ребенка определит наилучший план лечения с учетом индивидуальной ситуации вашего ребенка.Болезнь Лайма обычно лечится антибиотиками. Лечение будет рассмотрено на основе этих и других факторов:
- Если вас укусил клещ с положительным результатом на спирохеты
- Если вас укусил клещ и у вас есть какие-либо симптомы
- Если вас укусил клещ и вы беременны
- Если вас укусил клещ и вы живете в районе, где известно, что клещи инфицированы
Как можно предотвратить болезнь Лайма?
У людей не развивается иммунитет к LD, и возможно повторное заражение.В 1998 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило новую вакцину против болезни Лайма под названием LYMErix. Однако вакцина не была эффективна на 100 процентов, и FDA по-прежнему рекомендовало использовать другие профилактические меры. В 2002 году производитель LYMErix объявил, что вакцина больше не будет продаваться.
Некоторые общие рекомендации по предотвращению LD включают следующее:
Клещи не могут прокусить одежду; оденьте своего ребенка и семью в:
- Светлая одежда
- Рубашки с длинными рукавами, заправленные в брюки
- Носки и обувь с закрытым носком
- Длинные брюки с заправленными в носки ногами
- Все части тела, которые сгибаются: за коленями, между пальцами рук и ног, подмышками и пахом
- Другие области, где обычно встречаются клещи: пупок, внутри и за ушами, шея, линия роста волос и макушка. головы
- Области точек давления, в том числе:
- Там, где эластичная поясная лента нижнего белья касается кожи
- Где полосы от брюк или юбок касаются кожи
- В любом другом месте, где одежда давит на кожу
Визуально проверьте все остальные участки тела и волосы и осторожно проведите пальцами по коже.Проведите по волосам ребенка расческой с мелкими зубьями, чтобы проверить наличие клещей.
Другие полезные меры включают следующее:
- По возможности ходите по расчищенным дорожкам и тротуару через лесные участки и поля.
- Примите душ после того, как весь день закончился на свежем воздухе. Чтобы клещи прочно прикрепились к коже, может потребоваться от четырех до шести часов. Убрать неприлипшие клещи поможет душ.
- Безопасно используйте репелленты от насекомых:
- Продукты, содержащие ДЭТА, являются репеллентами от клещей, но не убивают клещей и не на 100 процентов эффективны.Используйте детский репеллент от насекомых и проконсультируйтесь с врачом вашего ребенка, если вашему ребенку меньше 1 года, прежде чем использовать.
- Обрабатывайте одежду средством, содержащим перметрин, который, как известно, убивает клещей при контакте. Не наносите перметрин на кожу.
- Проверьте домашних животных на наличие клещей и при необходимости обработайте их.
Мононуклеоз – Диагностика и лечение
Диагноз
Физический осмотр
Ваш врач может заподозрить мононуклеоз на основании ваших признаков и симптомов, их продолжительности и физического осмотра.Он или она будет искать такие признаки, как увеличение лимфатических узлов, миндалин, печени или селезенки, и рассматривать, как эти признаки соотносятся с описанными вами симптомами.
Анализы крови
- Тесты на антитела. Если есть необходимость в дополнительном подтверждении, может быть проведен моноспотный тест для проверки вашей крови на антитела к вирусу Эпштейна-Барра. Этот скрининговый тест дает результаты в течение дня. Но он может не обнаружить инфекцию в течение первой недели болезни.Другой тест на антитела требует более длительного времени для получения результата, но может выявить болезнь даже в течение первой недели появления симптомов.
- Подсчет лейкоцитов. Ваш врач может использовать другие анализы крови, чтобы определить повышенное количество лейкоцитов (лимфоцитов) или лимфоцитов аномального вида. Эти анализы крови не подтвердят мононуклеоз, но могут предположить, что это возможно.
Лечение
Специальной терапии для лечения инфекционного мононуклеоза не существует.Антибиотики не действуют против вирусных инфекций, таких как моно. Лечение в основном предполагает заботу о себе, например, достаточный отдых, здоровое питание и употребление большого количества жидкости. Вы можете принимать безрецептурные обезболивающие, чтобы вылечить жар или боль в горле.
Лекарства
Лечение вторичных инфекций и других осложнений. Стрептококковая инфекция (стрептококковая инфекция) иногда сопровождается болью в горле при мононуклеозе.У вас также может развиться инфекция носовых пазух или миндалин (тонзиллит). В этом случае вам может потребоваться лечение антибиотиками от этих сопутствующих бактериальных инфекций.
Сильное сужение дыхательных путей можно лечить кортикостероидами.
- Риск появления сыпи при приеме некоторых лекарств. Амоксициллин и другие антибиотики, в том числе сделанные на основе пенициллина, не рекомендуются людям с мононуклеозом. Фактически, у некоторых людей с мононуклеозом, принимающих один из этих препаратов, может появиться сыпь.Однако сыпь не обязательно означает, что у них аллергия на антибиотик. При необходимости доступны другие антибиотики, которые с меньшей вероятностью вызывают сыпь, для лечения инфекций, которые могут сопровождаться мононуклеозом.
Образ жизни и домашние средства
Помимо большого количества отдыха, эти шаги могут помочь облегчить симптомы мононуклеоза:
- Пейте много воды и фруктовых соков. Жидкости помогают снять жар, боль в горле и предотвратить обезвоживание.
Примите безрецептурное обезболивающее. При необходимости используйте болеутоляющие, такие как ацетаминофен (тайленол и другие) или ибупрофен (Адвил, Мотрин IB и другие). Эти лекарства не обладают противовирусными свойствами. Принимайте их только для снятия боли или жара.
Соблюдайте осторожность при назначении аспирина детям или подросткам. Хотя аспирин разрешен к применению у детей старше 3 лет, детям и подросткам, выздоравливающим после ветряной оспы или гриппоподобных симптомов, нельзя принимать аспирин.Это связано с тем, что аспирин был связан с синдромом Рея, редким, но потенциально опасным для жизни заболеванием у таких детей.
- Полощите горло соленой водой. Делайте это несколько раз в день, чтобы облегчить боль в горле. Смешайте 1/4 чайной ложки (1,5 грамма) соли с 8 унциями (237 миллилитрами) теплой воды.
Подождите, чтобы вернуться к спорту и другим занятиям
Большинство признаков и симптомов мононуклеоза проходят в течение нескольких недель, но может пройти два-три месяца, прежде чем вы почувствуете себя полностью нормальным.Чем больше вы отдыхаете, тем скорее вы поправитесь. Слишком раннее возвращение к своему обычному графику может увеличить риск рецидива.
Чтобы избежать риска разрыва селезенки, врач может посоветовать вам подождать около месяца, прежде чем вернуться к активной деятельности, поднятию тяжестей, грубым занятиям или контактным видам спорта. Разрыв селезенки приводит к сильному кровотечению и требует неотложной медицинской помощи.
Спросите своего врача о том, когда вам безопасно вернуться к обычному уровню активности.Ваш врач может порекомендовать программу постепенных упражнений, чтобы помочь вам восстановить силы по мере выздоровления.
Помощь и поддержка
Мононуклеоз может длиться несколько недель, и вы будете оставаться дома на время выздоровления. Будьте терпеливы со своим телом, поскольку оно борется с инфекцией.
Для молодых людей мононуклеоз означает пропущенные занятия – занятия, групповые занятия и вечеринки. Без сомнения, вам нужно немного расслабиться. Учащимся необходимо сообщить своим школам, что они выздоравливают от мононуклеоза, и, возможно, потребуется особое внимание, чтобы не отставать от своей работы.
Если у вас мононуклеоз, вам не обязательно помещать в карантин. Многие люди уже имеют иммунитет к вирусу Эпштейна-Барра из-за контакта с ним в детстве. Но планируйте не ходить в школу и не заниматься другими делами, пока вам не станет лучше.
Обратитесь за помощью к друзьям и родственникам, когда вы выздоравливаете от мононуклеоза. Студенты колледжа также должны обращаться к персоналу центра здоровья студентов кампуса за помощью или лечением, если это необходимо.
Подготовка к приему
Если вы подозреваете, что у вас мононуклеоз, обратитесь к семейному врачу.Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Что вы можете сделать
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, отметив любые серьезные стрессы, недавние изменения в жизни, свой распорядок дня, включая привычки сна, или контакты с кем-либо, кто болен мононуклеозом.
- Составьте список всех лекарств, витаминов и добавок, которые вы принимаете.
- Запишите вопросы, которые можно задать своему врачу.
Составление списка вопросов поможет вам максимально эффективно проводить время с врачом. При мононуклеозе врачу следует задать следующие основные вопросы:
- Каковы наиболее вероятные причины моих симптомов или состояния?
- Каковы другие возможные причины моих симптомов или состояния, кроме наиболее вероятной?
- Какие тесты мне нужны?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Есть ли ограничения, которым я должен следовать?
- Должен ли я оставаться дома и не ходить на работу или в школу? Как долго я должен оставаться дома?
- Когда я смогу вернуться к активной деятельности и контактным видам спорта?
- Есть ли лекарства, которых мне следует избегать?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, в том числе:
- Когда у вас появились симптомы?
- Были ли вы контактировали с кем-нибудь с мононуклеозом?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
Декабрь22, 2020
На что обращать внимание на ребенка
Мононуклеоз, также называемый инфекционным мононуклеозом или железистой лихорадкой, является распространенной вирусной инфекцией. Чаще всего это вызвано вирусом Эпштейна-Барра (EBV). Примерно 85–90 процентов взрослых имеют антитела к EBV к 40 годам.
Моно чаще всего встречается у подростков и молодых людей, но он также может поражать детей. Продолжайте читать, чтобы узнать о моно у детей.
ВЭБ передается при тесном контакте, особенно при контакте со слюной инфицированного человека.По этой причине, а также из-за возрастного диапазона людей, которым он чаще всего подвержен, моно часто называют «болезнью поцелуев».
Моно распространяется не только через поцелуи. Вирус также может передаваться при совместном использовании личных вещей, таких как столовая утварь и стаканы. Он также может передаваться через кашель или чихание.
Поскольку тесный контакт способствует распространению ВЭБ, дети часто могут заразиться через взаимодействие с товарищами по играм в детском саду или в школе.
Симптомы мононуклеоза обычно появляются через четыре-шесть недель после заражения и могут включать:
У детей, недавно получавших лечение антибиотиками, такими как амоксициллин или ампициллин, может появиться розовая сыпь на теле.
Некоторые люди могут иметь моно и даже не знать об этом. Фактически, у детей может быть немного симптомов, если они вообще есть. Иногда симптомы могут напоминать боль в горле или грипп. Из-за этого инфекция часто остается невыявленной.
Поскольку симптомы часто могут быть очень похожи на симптомы других состояний, может быть трудно диагностировать моно, основываясь только на симптомах.
Если есть подозрение на моно, врач вашего ребенка может провести анализ крови, чтобы определить, есть ли у вашего ребенка определенные антитела, циркулирующие в его крови. Это называется тестом на моноспот.
Однако обследование не всегда необходимо, так как лечения нет и оно обычно проходит без осложнений.
Тест Monospot может дать результаты быстро – в течение дня. Однако иногда это может быть неточно, особенно если оно проводится в течение первой недели после заражения.
Если результаты теста Monospot отрицательны, но подозрение на моноспот остается, врач вашего ребенка может повторить тест через неделю.
Другие анализы крови, такие как общий анализ крови (CBC), могут помочь подтвердить диагноз моно.
Люди с моно обычно имеют большее количество лимфоцитов, многие из которых могут быть атипичными, в крови. Лимфоциты – это тип клеток крови, который помогает бороться с вирусными инфекциями.
Специального лечения для моно не существует. Поскольку это вызывает вирус, его нельзя лечить антибиотиками.
Если у вашего ребенка моно, сделайте следующее:
- Убедитесь, что он много отдыхает. Хотя дети с мононуклеозом могут не чувствовать такой усталости, как подростки или молодые люди, требуется больше отдыха, если они начинают чувствовать себя хуже или более уставать.
- Предотвратить обезвоживание. Убедитесь, что они получают много воды или других жидкостей. Обезвоживание может усугубить такие симптомы, как боль в голове и теле.
- Дайте им безрецептурное обезболивающее. Обезболивающие, такие как ацетаминофен (Тайленол) или ибупрофен (Адвил или Мотрин), могут помочь при болях и болях. Помните, что детям нельзя давать аспирин.
- Попросите их выпить холодную жидкость, пососать леденцы для горла или съесть холодную пищу, например эскимо, если их горло сильно болит. Кроме того, полоскание горла соленой водой также может помочь при боли в горле.
Многие люди с моно замечают, что их симптомы начинают исчезать в течение нескольких недель. Иногда чувство усталости или утомления может длиться месяц или дольше.
Пока ваш ребенок восстанавливается после моно, он должен избегать грубых игр или контактных видов спорта.Если их селезенка увеличена, эти виды деятельности увеличивают риск разрыва селезенки.
Врач вашего ребенка сообщит вам, когда он сможет безопасно вернуться к нормальному уровню активности.
Вашему ребенку часто не нужно пропускать детский сад или школу, когда у него моно. Во время выздоровления их, скорее всего, придется отстранить от некоторых игровых занятий или занятий физкультурой, поэтому вам следует сообщить школе вашего ребенка об их состоянии.
Врачи не знают точно, как долго ВЭБ может оставаться в слюне человека после болезни, но, как правило, вирус все еще может быть обнаружен в течение месяца или дольше после этого.
По этой причине детям, у которых был мононуклеоз, следует обязательно часто мыть руки, особенно после кашля или чихания. Кроме того, они не должны делиться с другими детьми такими предметами, как стаканы или столовые приборы.
В настоящее время вакцины для защиты от EBV не существует. Лучший способ предотвратить заражение – это соблюдать правила гигиены и избегать совместного использования личных вещей.
Большинство людей инфицированы ВЭБ к тому времени, когда они достигают среднего возраста.После того, как вы переболели моно, вирус остается бездействующим в вашем теле на всю оставшуюся жизнь.
EBV может время от времени реактивироваться, но эта реактивация обычно не вызывает симптомов. Когда вирус реактивируется, его можно передать другим людям, которые еще не подвергались его воздействию.
