Что происходит после отхождения вод: Выжидательная тактика в родах — зачем нужно ждать?
37-40 недели беременности
37-я неделя беременности для ребенка
На 37-й неделе беременности рост малыша составляет приблизительно 48 см, а его вес – 2 600 г. Внешне плод почти не отличается от новорожденного, у него развиты все черты лица, ярко выражены хрящевые ткани. Накопление подкожного жира на таком сроке беременности делает очертания тела более мягкими и округлыми. Кожа ребенка постепенно разглаживается, она уже не такая розовая, как на предыдущих неделях внутриутробного развития, покровы постепенно светлеют. Тело малыша еще обильно покрыто смазкой, но количество пушка заметно уменьшается, пушковые волосы остаются только на плечах и спине, у некоторых малышей исчезают почти полностью.
На этой неделе продолжается накопление жировой клетчатки. Оно достигает максимального показателя – 15 % от общей массы тела ребенка. Сложно переоценить значение жировой ткани для новорожденных, именно она защищает ребенка от перегрева или переохлаждения, поскольку система терморегуляции малыша после родов еще недостаточно сформирована и продолжает развиваться в первые месяцы жизни маленького человека.
На данном сроке увеличивается не только объем подкожного жира, также интенсивно развиваются мышцы и скелет. Ребенок постоянно двигает ручками и ножками. Эти своеобразные тренировки способствуют увеличению мышечной массы. Также малыш совершает ритмичные дыхательные движения, которые укрепляют межреберные мышцы и диафрагму, готовят органы дыхания к родам.
Беременная женщина на 37 неделе
С приближением срока родов беременные женщины начинают отмечать появление их предвестников, то есть определенные признаки, изменения, которые происходят под действием гормонов. Организм женщины готовится родить ребенка, прогестерон уступает доминирующую роль гормону родов эстрогену, меняется самочувствие беременной.
С 37-й недели будущие мамы могут наблюдать следующие изменения:
- небольшое снижение массы тела;
- уменьшение объема живота;
- появление тренировочных или «ложных» схваток и нарастание их интенсивности;
- отхождение слизи с шейки матки.

Меняется характер стула, он послабляется, могут появляться ноющие боли в пояснице различной интенсивности, дно матки опускается. Некоторые признаки женщина отмечает самостоятельно, другие наблюдает гинеколог в ходе планового осмотра.
Предвестники появляются не у всех женщин. Некоторые будущие мамы отмечают только некоторые симптомы из вышеперечисленных, другие же наблюдают признаки приближающихся родов не за две-три недели до их даты, а всего за несколько часов. Как появление предвестников на 37-й неделе, так и их отсутствие является вариантом нормы и зависит от индивидуальных особенностей организма женщины.
На этой неделе происходит усиленная подготовка женского организма к рождению ребенка. Если плод расположен правильно, головкой вниз, он постепенно опускается, направляется к нижнему отделу матки, прижимает к телу и сгибает конечности, интуитивно принимая самую удобную позу для прохождения родовых путей. Следствием перемещения плода является опущение дна матки. Живот опускается, значительно уменьшается давление на диафрагму, беременная женщина может легко дышать, исчезает одышка, которая преследовала ее на предыдущих неделях. Также снижается давление на желудок, исчезает изжога, чувство тяжести после еды и прочие неприятные ощущения. Перемещение ребенка может оказывать давление на кишечник и мочевой пузырь. Беременная женщина на таком сроке чаще испытывает позывы к мочеиспусканию, может страдать из-за учащенного жидкого стула. Причиной частого опорожнения кишечника является не только механическое воздействие на него матки, но также увеличение содержания эстрогенов в организме, гормонов, которые способствуют выведению жидкости. На 37-й неделе будущая мама может опорожнять кишечник до 3-4 раз в сутки и при этом наблюдать значительное разжижение кала.
Живот опускается, значительно уменьшается давление на диафрагму, беременная женщина может легко дышать, исчезает одышка, которая преследовала ее на предыдущих неделях. Также снижается давление на желудок, исчезает изжога, чувство тяжести после еды и прочие неприятные ощущения. Перемещение ребенка может оказывать давление на кишечник и мочевой пузырь. Беременная женщина на таком сроке чаще испытывает позывы к мочеиспусканию, может страдать из-за учащенного жидкого стула. Причиной частого опорожнения кишечника является не только механическое воздействие на него матки, но также увеличение содержания эстрогенов в организме, гормонов, которые способствуют выведению жидкости. На 37-й неделе будущая мама может опорожнять кишечник до 3-4 раз в сутки и при этом наблюдать значительное разжижение кала.
38-я неделя беременности: развитие будущего малыша
На 38-й неделе происходит полное формирование плода, поэтому роды на данном сроке уже не опасны как для матери, так и для малыша. Масса плода составляет около 3 кг, однако данный показатель у разных малышей может существенно отличаться, вес зависит от индивидуальных особенностей мамы и ребенка, особенностей строения тела и других факторов. Длина тела новорожденного составляет приблизительно 50 см.
Длина тела новорожденного составляет приблизительно 50 см.
Все органы и системы на сроке 38 недель отличаются физиологической и морфологической зрелостью, они полностью готовы к работе. На этом сроке ребенок готовится к родам, совершает дыхательные движения и готовит межреберные мышцы к дыханию. Ткани легких омываются околоплодной жидкостью, которая способствует поддержанию нужного уровня сурфактанта, покрывающего легкие младенца изнутри. Все элементы дыхательной системы готовы к использованию. С первым вдохом после рождения альвеолы начинают передавать кислород из воздуха в кровь, происходит газообмен, дыхательная и кровеносная система начинают интенсивно работать.
Беременная женщина
Организм беременной женщины продолжает активно готовиться к рождению малыша, стремительно увеличивается содержание эстрогенов, а уровень прогестерона существенно уменьшается. Изменение гормонального фона способствует размягчению тканей родовых путей и шейки матки. В течение всей беременности просвет цервикального канала закрывает пробка из густой слизи, которая является защитой малыша от инфицирования, а полость матки предохраняет от проникновения опасных для здоровья микроорганизмов. На последних неделях беременности консистенция слизи меняется, она становится более жидкой и начинает постепенно вытекать наружу. У некоторых женщин слизь отходит постепенно, а у других рожениц одновременно. Выделения напоминают по своей консистенции и внешнему виду бесцветный яичный белок. Иногда слизь окрашена в розоватый, бурый или желтый цвет. Отхождение пробки проходит безболезненно, женщина может испытывать легкое чувство дискомфорта внизу живота. Об отхождении пробки могут сигнализировать более обильные, чем во время всей беременности, влагалищные выделения.
На последних неделях беременности консистенция слизи меняется, она становится более жидкой и начинает постепенно вытекать наружу. У некоторых женщин слизь отходит постепенно, а у других рожениц одновременно. Выделения напоминают по своей консистенции и внешнему виду бесцветный яичный белок. Иногда слизь окрашена в розоватый, бурый или желтый цвет. Отхождение пробки проходит безболезненно, женщина может испытывать легкое чувство дискомфорта внизу живота. Об отхождении пробки могут сигнализировать более обильные, чем во время всей беременности, влагалищные выделения.
Женщина должна внимательно следить за цветом и объемом выделений, поскольку слишком обильные бесцветные выделения могут свидетельствовать не только об отхождении пробки, но также выступать одним из симптомов подтекания околоплодных вод. Определить причину появления выделений помогут индикаторные прокладки и амниотесты или тест-полоски. Прокладки продаются во многих аптеках, их можно легко использовать в домашних условиях. Если подтверждено подтекание околоплодных вод, следует немедленно обратиться к врачу.
Если подтверждено подтекание околоплодных вод, следует немедленно обратиться к врачу.
После отхождения слизистой пробки следует отказаться от посещения бассейна и купания в открытых водоемах, поскольку существенно возрастает риск инфицирования ребенка. Также необходимо исключить половые контакты.
39-я неделя беременности: что происходит с плодом?
На 39-й неделе вес ребенка достигает 3 100-3 500 г, а его рост – 50-52 см. Показатели роста и веса весьма относительны и могут существенно отличаться. Малыш стремительно готовится к самому важному испытанию в своей жизни – рождению, которое требует выносливости и значительных усилий. В данный период беременности увеличиваются размеры и вес надпочечников ребенка, то есть желез эндокринной системы, которые отвечают за реакцию человеческого тела на стрессовые факторы. Именно вырабатываемые надпочечниками гормоны адреналин и норадреналин помогают ребенку максимально быстро приспособиться к новым температурным условиям, тактильным, звуковым и световым импульсам.
Все органы чувств ребенка в 39 недель развиты. Уже через несколько мгновений после рождения малыш может сфокусировать взгляд, он реагирует на яркий свет и движущиеся предметы, многие ученые утверждают, что новорожденные различают цвета, видят лица родителей и врачей. Слух малыша на последних неделях внутриутробной жизни также полностью развит, после рождения он реагирует на громкие звуки и шум. Новорожденный малыш умеет определять основные оттенки вкуса, распознавать кислое, горькое, сладкое и соленое.
В матке ребенок находится в водной среде, которая сводит к минимуму контакты. Непосредственно после рождения малыш испытывает множество тактильных ощущений, в отличие от внутриутробной жизни, он чувствует прикосновения маминых рук и пеленок, полотенца, перевязочных и других материалов. Особенно нравятся малышам прикосновения кожи к коже, поэтому в современном роддоме новорожденных обязательно выкладывают на мамин живот еще до перерезания пуповины. Ребенок легче адаптируется к новой среде, чувствует себя защищенным. Выкладывание ребенка имеет не только психологический аспект, поскольку оно способствует заселению микроорганизмов с кожи матери на кожу и слизистые оболочки малыша, повышает его иммунитет.
Выкладывание ребенка имеет не только психологический аспект, поскольку оно способствует заселению микроорганизмов с кожи матери на кожу и слизистые оболочки малыша, повышает его иммунитет.
Беременная женщина
На последних неделях беременности будущая мама стремится максимально подготовить квартиру или дом к появлению нового члена семьи. Ученые называют этот признак приближающихся родов синдромом гнездования. Многие женщины наблюдают признаки синдрома еще с тридцатой недели беременности, однако на 39-40-й неделе гнездование достигает точки максимума. Беременные стремятся сделать генеральную уборку и ремонт, переклеить обои и приобрести множество новых вещей, которые, по их мнению, просто необходимы в доме. После родов многие покупки вызывают недоумение. Причиной такого поведения является повышение уровня адреналина и норадреналина в организме. Эти гормоны вырабатываются надпочечниками, они необходимы не только женщине, но и малышу для подготовки к приближающимся родам.
40-я неделя беременности: как развивается малыш?
40 недель – доношенная беременность. Вес ребенка, который родился на таком сроке, составляет от 2 600 г до 4 400 г, а длина его тела – 48-53 см. Данные показатели весьма условны, поскольку на сроке 40 недель рождаются миниатюрные малыши весом 2 600 г и настоящие богатыри, масса тела которых приближается к отметке 5 000 г. Длина тела новорожденных также может варьироваться от 45 до 55 см.
Вес ребенка, который родился на таком сроке, составляет от 2 600 г до 4 400 г, а длина его тела – 48-53 см. Данные показатели весьма условны, поскольку на сроке 40 недель рождаются миниатюрные малыши весом 2 600 г и настоящие богатыри, масса тела которых приближается к отметке 5 000 г. Длина тела новорожденных также может варьироваться от 45 до 55 см.
Большинство женщин рожает именно в 40 недель. На этом сроке малыш полностью готов к рождению, он соответствует всем параметрам доношенного ребенка. Перед родами ребенок тесно прижимает ручки и ножки к телу, максимально сгибает головку и прижимается к выходу из матки. Такая поза позволяет сделать возможным прохождение родовых путей самой узкой частью черепа. В ходе родовой деятельности с каждой схваткой ребенок постепенно продвигается вниз, он не двигается по прямой, а совершает винтообразно-поступательные движения, как бы ввинчиваясь в родовые пути матери. В ходе продвижения новорожденного, полного опущения его головки шейка матки полностью раскрывается. Далее следуют потуги, то есть сокращения матки, которые продвигают ребенка по родовым путям. Постепенно показывается головка малыша, а следом за ней – его туловище. Роды – сложный механизм, который направлен не только на безопасное прохождение родовых путей ребенком, защиту его от случайных травм вследствие повышенного давления, но также на предотвращение разрывов мягких тканей женщины.
Далее следуют потуги, то есть сокращения матки, которые продвигают ребенка по родовым путям. Постепенно показывается головка малыша, а следом за ней – его туловище. Роды – сложный механизм, который направлен не только на безопасное прохождение родовых путей ребенком, защиту его от случайных травм вследствие повышенного давления, но также на предотвращение разрывов мягких тканей женщины.
Беременная женщина
Длительное ожидание встречи со своим будущим ребенком близится к концу, именно 40-я неделя беременности оказывается последней для большинства женщин. С каждым днем беспокойство будущей мамы усиливается, долгое ожидание сказывается на настроении и самочувствии. Женщины стремятся как можно быстрее родить ребенка, чтобы беременность и мучительные схватки остались в прошлом. Каждая беременная женщина мечтает о встрече с малышом, хочет прижать его к своей груди и погладить нежную головку.
Многие женщины, особенно первородящие, испытывают опасения по поводу того, что родовая деятельность начнется незаметно, однако такие случаи крайне редки. Женщина ощущает начало родов, чувствует регулярные схватки, которые повторяются через определенные промежутки времени и постепенно нарастают, сокращается промежуток времени между ними.
Женщина ощущает начало родов, чувствует регулярные схватки, которые повторяются через определенные промежутки времени и постепенно нарастают, сокращается промежуток времени между ними.
Схваткам может предшествовать дородовое излитие околоплодных вод, которое наблюдается у определенного процента рожениц. После отхождения вод схватки могут быть достаточно слабыми или полностью отсутствовать. Независимо от интенсивности схваток излитие вод является одним из признаков начала родовой деятельности и требует немедленного обращения к специалистам, госпитализации женщины в роддом или больницу, поскольку при отхождении вод нарушается целостность пузыря и увеличивается риск проникновения в полость матки опасных для здоровья ребенка микроорганизмов. Важно, чтобы после отхождения вод ребенок родился максимум через 10-12 часов.
Беременная женщина должна правильно настроиться на роды, сконцентрироваться на желаемом результате и поверить в собственные силы, выполнить задачу, предназначенную ей природой. Правильный психологический настрой и теоретические знания помогут женщине стать мамой, успешно пройти все этапы родов и прижать к сердцу долгожданного ребенка.
Правильный психологический настрой и теоретические знания помогут женщине стать мамой, успешно пройти все этапы родов и прижать к сердцу долгожданного ребенка.
Опыт применения мифепристона при преждевременном излитии околоплодных вод
Тактика ведения родов при доношенной беременности и преждевременном излитии околоплодных вод (ПИОВ) по-прежнему является дискутабельной. Наиболее распространено мнение о необходимости родовозбуждения через несколько часов после излития околоплодных вод с целью предотвращения длительного безводного промежутка [6, 14]. Однако данный подход не всегда является оптимальным, особенно в отсутствие биологической готовности организма беременной к родам, так как часто приводит к аномалиям родовой деятельности, гипоксии плода и как следствие – к увеличению частоты оперативного родоразрешения и акушерского травматизма [7, 10]. В связи с этим активно-выжидательная тактика ведения беременности и родов при доношенном сроке на фоне ПИОВ, позволяющая развиваться родовой деятельности без применения утеротонических средств или достигать оптимальной биологической готовности к родам перед родовозбуждением, является весьма актуальной [1, 3, 10].
Ряд авторов предлагают при ПИОВ применять простагландины группы Е2 в виде интравагинальных свечей. Однако этот метод не дал положительных результатов при обсуждаемой патологии. Применение ламинарий при ПИОВ не рекомендуется многими исследователями, так как ускоряется развитие восходящей инфекции. В последние годы активно изучают и внедряют в практику препараты группы антигестагенов [2, 11]. В 1980 г. в лаборатории фирмы Russel Uclaf был разработан и лицензирован первый антигестаген – мифепристон (Ru 486). Мифепристон обладает высоким сродством к рецепторам прогестерона, что определяет рецепторный механизм его действия. Мифепристон связывается с рецепторами прогестерона, что ведет к их конформационной перестройке, и дальнейшие транскрипционные эффекты становятся невозможными. Таким образом, мифепристон блокирует эффекты прогестерона за счет конкурентного ингибирования его рецепторов [5]. При пероральном приеме 100-800 мг мифепристона препарат быстро абсорбируется в желудочно-кишечном тракте, и через 0,7-1,5 ч его концентрация в плазме крови составляет в среднем 2,5 мг/л. В плазме крови 98% мифепристона находится в связанном с белком состоянии. Через 12-72 ч концентрация мифепристона снижается наполовину [9]. При назначении мифепристона с целью подготовки к родам происходят выраженные признаки коллагенолизиса в шейке матки. По данным P. Stenlund и соавт. [12], после применения мифепристона в дозе 200 мг 1 раз в сутки самопроизвольные роды начинались в течение первых 48 ч после приема препарата у 79,2% пациенток (по сравнению с 16,7% беременных контрольной группы, получавших плацебо). Отмечено, что при проведении родов через естественные родовые пути, роженицам, которые получали мифепристон, требовались более низкие, чем в контрольной группе, дозы окситоцина [8].
Мифепристон связывается с рецепторами прогестерона, что ведет к их конформационной перестройке, и дальнейшие транскрипционные эффекты становятся невозможными. Таким образом, мифепристон блокирует эффекты прогестерона за счет конкурентного ингибирования его рецепторов [5]. При пероральном приеме 100-800 мг мифепристона препарат быстро абсорбируется в желудочно-кишечном тракте, и через 0,7-1,5 ч его концентрация в плазме крови составляет в среднем 2,5 мг/л. В плазме крови 98% мифепристона находится в связанном с белком состоянии. Через 12-72 ч концентрация мифепристона снижается наполовину [9]. При назначении мифепристона с целью подготовки к родам происходят выраженные признаки коллагенолизиса в шейке матки. По данным P. Stenlund и соавт. [12], после применения мифепристона в дозе 200 мг 1 раз в сутки самопроизвольные роды начинались в течение первых 48 ч после приема препарата у 79,2% пациенток (по сравнению с 16,7% беременных контрольной группы, получавших плацебо). Отмечено, что при проведении родов через естественные родовые пути, роженицам, которые получали мифепристон, требовались более низкие, чем в контрольной группе, дозы окситоцина [8].
Исследованиями D. Wing [13] показано, что промежуток времени от начала лечения до начала родов в среднем составляет 36,8±11,6 ч при использовании мифепристона и 44,5±14,7 ч после приема плацебо. Роды через естественные родовые пути произошли у 87,5% женщин, получавших мифепристон, и у 70,8% женщин после приема плацебо [13]. В настоящее время мифепристон используется для подготовки шейки матки к родам и родовозбуждения в дозе 200 или 400 мг [2, 4, 12, 13]. В отсутствие биологической готовности организма к родам у беременных с ПИОВ возникает необходимость в более интенсивной подготовке к ним мягких родовых путей. Однако назначение при подготовке к родам 400 мг мифепристона однократно приводит к некоторому снижению средней оценки состояния новорожденного по шкале Апгар на 1-й минуте, но разница с контрольной группой недостоверна.
Целью исследования явилась оценка эффективности применения препарата группы антигестагенов – мифепристона при доношенной беременности и ПИОВ в отсутствие биологической готовности организма к родам.
Материал и методы исследования
Основную группу составили 63 беременных при сроке беременности 37-40 нед, у которых произошло ПИОВ на фоне «незрелой» или «созревающей» шейки матки. У данных пациенток использовалась активно-выжидательная тактика ведения с применением мифепристона. В контрольную группу вошли 67 пациенток этого же срока с ПИОВ в отсутствие биологической готовности к родам. В данной группе использовалась стандартная тактика – родовозбуждение через 2-3 ч после излития околоплодных вод.
Активно-выжидательная тактика включала в себя комплексное обследование: клинический анализ крови 2 раза в сутки, общий анализ мочи 1 раз в сутки, бактериальный посев из цервикального канала каждые 12 ч, через каждые 3 ч термометрию, кардиотокографию, УЗИ, допплерометрию. Беременная переводилась в отдельную палату. Вагинальное исследование осуществлялось один раз в сутки. Проводилась подготовка к родам спазмолитиками, антиоксидантами.
Мифепристон назначался после ПИОВ по 0,2 г 2 раза. Первый раз – непосредственно после излития околоплодных вод. Второй раз – через 6 ч в отсутствие регулярной родовой деятельности (заявка на патент на изобретение №2009121368/14 от 04.06.2009).
При возникновении нерегулярных маточных сокращений терапия дополнялась β-миметиками и антагонистами кальция, в ночное время суток предоставлялся медикаментозный сон-отдых. При безводном промежутке более 12 ч назначалась антибактериальная терапия: амоксиклав 1,2 г внутривенно струйно, 2 раза в сутки. При достижении оптимальной биологической готовности организма к родам проводилось родовозбуждение. В отсутствие родовой деятельности и безводном промежутке 72 ч планировалось родовозбуждение.
При достижении оптимальной биологической готовности организма к родам проводилось родовозбуждение. В отсутствие родовой деятельности и безводном промежутке 72 ч планировалось родовозбуждение.
Клиническая характеристика исследуемых групп была следующей. В основную группу вошли 47 (74,6±5,5%) первородящих и 16 (25,4±5,5%) повторнородящих. В контрольную – 49 (73,13±5,4%) первородящих и 18 (26,87±5,4%) повторнородящих. В основной группе средний возраст первородящих составил 27,2±6,4 года, повторнородящих – 33,5±6,2 года. Средний возраст первородящих контрольной группы – 26±5,4 года, повторнородящих – 35,4±6,8 года.
Первородящих старшего возраста в основной группе было 3 (4,7±2,7%), в контрольной – 2 (2,9±2,1%). В основной группе выявлено бесплодие у 9 (14,29±4,4%) пациенток, в контрольной – у 11 (16,42±4,5%). У 17 (26,9±5,6%) пациенток основной группы и у 21 (31,34±5,7%) контрольной при беременности диагностированы различные виды инфекций половых путей, потребовавших проведения антибактериальной терапии. В основной группе ПИОВ произошло на фоне «созревающей» шейки матки у 44 (69,84±5,8%) пациенток, у 19 (30,16±5,8%) – на фоне «незрелой» шейки матки. В контрольной группе ПИОВ отмечено на фоне «созревающей» шейки матки у 49 (73,1±5,4%) беременных, у 18 (26,9±5,4%) – на фоне «незрелой».
В основной группе ПИОВ произошло на фоне «созревающей» шейки матки у 44 (69,84±5,8%) пациенток, у 19 (30,16±5,8%) – на фоне «незрелой» шейки матки. В контрольной группе ПИОВ отмечено на фоне «созревающей» шейки матки у 49 (73,1±5,4%) беременных, у 18 (26,9±5,4%) – на фоне «незрелой».
Результаты исследования и обсуждение
По данным анализа динамики родового акта, в основной группе безводный промежуток у первородящих составил в среднем 14 ч 20 мин, у повторнородящих – 11 ч 50 мин. В контрольной группе безводный период составил у первородящих в среднем 12 ч 35 мин, у повторнородящих – 11 ч 55 мин. Таким образом, как показано на рис. 1,Рисунок 1. Длительность безводного промежутка при различной тактике ведения родов. продолжительность безводного промежутка незначительно больше у первородящих основной группы, и практически одинаковая у повторнородящих.
Латентный период (промежуток времени между отхождением околоплодных вод и началом родовой деятельности) в основной группе в среднем составил 8 ч 25 мин и 5 ч 15 мин в контрольной группе. Средняя продолжительность родов у первородящих основной группы составила 7 ч 50 мин, у повторнородящих – 6 ч 35 мин. Средняя продолжительность родов у первородящих контрольной группы составила 8 ч 50 мин, у повторнородящих – 7 ч 15 мин (рис. 2).Рисунок 2. Продолжительность родов при различной тактике их ведения. Таким образом, при активно-выжидательной тактике продолжительность родов увеличивается, но статистически незначимо.
Средняя продолжительность родов у первородящих основной группы составила 7 ч 50 мин, у повторнородящих – 6 ч 35 мин. Средняя продолжительность родов у первородящих контрольной группы составила 8 ч 50 мин, у повторнородящих – 7 ч 15 мин (рис. 2).Рисунок 2. Продолжительность родов при различной тактике их ведения. Таким образом, при активно-выжидательной тактике продолжительность родов увеличивается, но статистически незначимо.
Аномалии родовой деятельности в основной группе отмечены у 6 (9,5±3,7%) рожениц. Из них у 5 (7,9±3,4%) – слабость родовой деятельности и у 1 (1,6±1,6%) – быстрые роды. Аномалии родовой деятельности выявлены у 21 (31,34±5,7%) роженицы контрольной группы. Из них у 12 (17,9±4,7%) – слабость родовой деятельности, у 4 (5,9±2,9%) – дискоординированная родовая деятельность и у 5 (7,5±3,2%) – быстрые роды. Таким образом, использование мифепристона при активно-выжидательной тактике ведения статистически достоверно снижает частоту аномалий родовой деятельности (табл. 1).
1).
Абдоминальным путем в основной группе родоразрешены 4 (6,3±3,1%) пациентки. Причиной одной операции явилась гипоксия плода. Интраоперационно выявлено двукратное обвитие пуповины вокруг шеи плода. Показанием к остальным трем операциям явилась слабость родовой деятельности, не поддающаяся медикаментозной коррекции. С помощью кесарева сечения в контрольной группе родоразрешены 15 (22,4±5,1%) рожениц. Показаниями к оперативному родоразрешению явились отсутствие эффекта от родовозбуждения в 8 (11,9±3,9%) случаях, слабость родовой деятельности в сочетании с гипоксией плода в 3 (4,5±2,55) случаях, слабость родовой деятельности, не поддающаяся медикаментозной коррекции, у 2 (2,9±2,1%) рожениц, гипоксия плода в 2 (2,9±2,1%) случаях. Двое родов (2,9±2,1%) в контрольной группе завершены путем наложения выходных акушерских щипцов по поводу гипоксии плода.
Всего в основной группе установлены 8 (12,7±4,2%) случаев гипоксии плода. Случаев рождения детей в состоянии асфиксии не было. Диагноз гипоксии плода в контрольной группе зафиксирован в 21 (31,3±5,7%) родах. В 7 (10,45±3,7%) случаях дети родились в состоянии асфиксии, при этом один (1,49±1,48%) из них – в состоянии асфиксии тяжелой степени (2 балла по шкале Апгар).
Диагноз гипоксии плода в контрольной группе зафиксирован в 21 (31,3±5,7%) родах. В 7 (10,45±3,7%) случаях дети родились в состоянии асфиксии, при этом один (1,49±1,48%) из них – в состоянии асфиксии тяжелой степени (2 балла по шкале Апгар).
Родовозбуждение в основной группе производилось в 13 (20,6±5,1%) наблюдениях. Причиной родовозбуждения явилось наличие «зрелой» шейки матки. В остальных случаях (у 46 женщин, 73,0%) родовая деятельность развилась спонтанно. В контрольной группе самостоятельно начались роды в течение 3 ч после ПИОВ только у 3 (4,5±2,5%) женщин. У 65 (97,1±2,1%) обследованных пациенток роды индуцировались. Таким образом, использование мифепристона при активно-выжидательной тактике достоверно уменьшало (р<0,01) необходимость родовозбуждения.
Перинеотомия производилась в основной группе в 14 (22,2±5,1%) случаях, в контрольной группе – в 27 (40,3±5,2%). Данная разница является статистически достоверной и, по нашим наблюдениям, связана с высокой частотой слабости родовой деятельности и гипоксии плода в контрольной группе.
Медикаментозное обезболивание родов производилось в основной группе у 21 (33,3±5,9%) роженицы, в контрольной группе – у 23 (36,5±6,1%). Длительная перидуральная анестезия (ДПА) в основной группе была проведена у 9 (13,4±4,1%) женщин, в контрольной группе – у 14 (22±5,2%).
В послеродовом периоде в основной группе отмечены 4 (6,3±3,1%) случая субинволюции матки. В 2 (3,2±2,2%) случаях выявлен инфильтрат в области швов промежности, в 1 (1,6±1,6%) – эндометрит (табл. 2). Родильницы получали консервативную терапию с положительным исходом. Таким образом, осложнения в послеродовом периоде в основной группе были у 7 (10,45±3,7%) женщин.
В послеродовом периоде в контрольной группе отмечены 7 (10,45±3,7%) случаев субинволюции матки. У 2 (2,9±2,1%) родильниц выявлены инфильтраты в области швов промежности. В общей сложности число осложнений в послеродовом периоде в контрольной группе составило 9 (13,4±4,2%). Очевидно, что активно-выжидательная тактика ведения беременности и родов при ПИОВ не влияет на течение послеродового периода.
Выводы
1. Применение мифепристона при активно-выжидательной тактике ведения срочных родов после ПИОВ в отсутствие биологической готовности организма к родам позволяет снизить частоту аномалий родовой деятельности, оперативного родоразрешения, гипоксии плода и асфиксии новорожденного.
2. Применение антигестагенов при ПИОВ способствует спонтанному развитию родовой деятельности, позволяет снизить частоту родовозбуждений.
3. При выборе активно-выжидательной тактики при ПИОВ с применением мифепристона не происходит значительного увеличения безводного промежутка, а также частота развития гнойно-септических осложнений в родах и в послеродовом периоде.
4. Эти данные дают основание считать, что применение антигестагенов при ПИОВ получит дальнейшее развитие.
Чего ожидать, когда отойдут воды
Написано Холли Левин
Отзыв от Traci C. Johnson, MD, 05 августа 2022 г.
В этой статье
- Что происходит, когда отходят воды?
- Признаки отхождения вод
- Что делать, если отходят воды
- Раннее отхождение вод
- Если еще не отходят воды
Что происходит, когда отходят воды?
Когда вы беременны и у вас отходят воды, это означает, что произошел разрыв заполненного жидкостью мешочка вокруг вашего ребенка. Этот мешочек с амниотической жидкостью удерживает вашего малыша в безопасности в вашем животе. Также называемый мешком с водой, он создает пространство для роста вашего ребенка, поддерживает постоянную температуру и смягчает пуповину, чтобы она не сдавливалась.
Этот мешочек с амниотической жидкостью удерживает вашего малыша в безопасности в вашем животе. Также называемый мешком с водой, он создает пространство для роста вашего ребенка, поддерживает постоянную температуру и смягчает пуповину, чтобы она не сдавливалась.
Когда ваше тело готовится к родам, воды отходят и вытекают через влагалище. Это может произойти до или во время родов. Именно тогда вы начинаете чувствовать схватки, и ваша шейка матки истончается и расширяется, чтобы ваш ребенок мог пройти через нее.
Если воды отходят до начала схваток, это называется дородовым разрывом плодных оболочек (ПРПО). Наряду с тягой к соленым огурцам и мороженому беременная женщина, у которой внезапно отходят воды до начала схваток, — это клише, которое вы, возможно, много раз видели по телевизору. В реальной жизни так начинается около 10% доношенных родов. Обычно это больше похоже на ручей, чем на гейзер. Это также может произойти спустя долгое время после начала родов. Тем не менее, вам важно знать знаки.
Признаки того, что у вас отошли воды
Для всех это совершенно разные ощущения. Вы можете заметить:
- Быстрый поток, который кажется, что вы написали в штаны
- Постоянная утечка
- Медленная капля
- Течь, которая начинается и прекращается.
Вы можете услышать или почувствовать небольшой хлопок. И помните, околоплодные воды не пахнут мочой.
Что делать, если у вас отошли воды
Если вы считаете, что у вас отошли воды, наденьте прокладку (не тампон) и немедленно позвоните своему врачу или акушерке. Обычно они советуют вам прийти к ним в офис или отправиться прямо в больницу или родильный дом. Если не очевидно, что ваш амниотический мешок разорвался, они могут провести простой тест на образце вашей жидкости.
Если до срока родов осталось менее 3 недель, врач или акушерка могут попросить вас подождать несколько часов, чтобы увидеть, не начнутся ли у вас самостоятельные роды. Или они могут начать или вызвать роды у вас. У большинства женщин роды начинаются в течение 12 часов самостоятельно.
Или они могут начать или вызвать роды у вас. У большинства женщин роды начинаются в течение 12 часов самостоятельно.
Исследования показывают, что дети, рожденные от матерей, которые были индуцированы сразу, с меньшей вероятностью заразятся инфекциями, нуждаются в меньшей интенсивной терапии и быстрее выписываются из больницы, чем дети, чьи мамы наблюдали и ждали. Поговорите со своим акушером или акушеркой о том, что лучше для вас.
Раннее отхождение вод
Около 3% женщин имеют отхождение вод до 37-й недели беременности. Это называется преждевременным разрывом плодных оболочек до родов (PPROM). Скорее всего, это произойдет, если вы:
- имеете недостаточный вес
- курите
- имели PPROM с более ранней беременностью
- имеете нелеченную инфекцию мочевыводящих путей
- имели вагинальное кровотечение в любой период беременности во время беременности
Вам нужно немедленно отправиться в больницу для PPROM.
Если срок вашей беременности составляет не менее 34 недель, врач может назначить вам роды, чтобы снизить вероятность того, что вы или ваш ребенок подхватите серьезную инфекцию.
Если вы на 23-34 неделе беременности, обычно лучше отложить роды, чтобы у вашего ребенка было больше времени для роста. Вы получите антибиотики, чтобы помочь предотвратить инфекцию, и курс стероидов, чтобы помочь легким вашего ребенка созреть быстрее. Вы можете оставаться в больнице до родов.
Если у вас отошли воды до 23 недель, врач расскажет вам об опасностях и преимуществах сохранения беременности. Младенцы, рожденные после такого раннего отхода вод, имеют меньше шансов выжить. Те, у кого они есть, чаще страдают умственными или физическими недостатками.
Если у вас не отходят воды
Если у вас уже начались роды, но они идут медленно, врач может отпустить вам воды. Вам во влагалище вставят стерильный пластиковый крючок и будут тянуть за амниотический мешок, пока он не лопнет. Врач должен делать это только в том случае, если головка вашего ребенка уже находится в вашем тазу и достаточно низко, чтобы прикрыть шейку матки. В противном случае ваше тело, как правило, будет продолжать роды самостоятельно, пока не родится ваш малыш.
Чего ожидать, когда у вас отойдут воды
Автор: Холли Левин
Отзыв от Traci C. Johnson, MD, 05 августа 2022 г.
В этой статье
- Что происходит, когда отходят воды?
- Признаки отхождения вод
- Что делать, если отходят воды
- Раннее отхождение вод
- Если еще не отходят воды
Что происходит, когда отходят воды?
Когда вы беременны и у вас отходят воды, это означает, что произошел разрыв заполненного жидкостью мешочка вокруг вашего ребенка. Этот мешочек с амниотической жидкостью удерживает вашего малыша в безопасности в вашем животе. Также называемый мешком с водой, он создает пространство для роста вашего ребенка, поддерживает постоянную температуру и смягчает пуповину, чтобы она не сдавливалась.
Когда ваше тело готовится к родам, воды отходят и вытекают через влагалище. Это может произойти до или во время родов. Именно тогда вы начинаете чувствовать схватки, и ваша шейка матки истончается и расширяется, чтобы ваш ребенок мог пройти через нее.
Если воды отходят до начала схваток, это называется дородовым разрывом плодных оболочек (ПРПО). Наряду с тягой к соленым огурцам и мороженому беременная женщина, у которой внезапно отходят воды до начала схваток, — это клише, которое вы, возможно, много раз видели по телевизору. В реальной жизни так начинается около 10% доношенных родов. Обычно это больше похоже на ручей, чем на гейзер. Это также может произойти спустя долгое время после начала родов. Тем не менее, вам важно знать знаки.
Признаки того, что у вас отошли воды
Для всех это совершенно разные ощущения. Вы можете заметить:
- Быстрый поток, который кажется, что вы написали в штаны
- Постоянная утечка
- Медленная капля
- Течь, которая начинается и прекращается.
Вы можете услышать или почувствовать небольшой хлопок. И помните, околоплодные воды не пахнут мочой.
Что делать, если у вас отошли воды
Если вы считаете, что у вас отошли воды, наденьте прокладку (не тампон) и немедленно позвоните своему врачу или акушерке. Обычно они советуют вам прийти к ним в офис или отправиться прямо в больницу или родильный дом. Если не очевидно, что ваш амниотический мешок разорвался, они могут провести простой тест на образце вашей жидкости.
Обычно они советуют вам прийти к ним в офис или отправиться прямо в больницу или родильный дом. Если не очевидно, что ваш амниотический мешок разорвался, они могут провести простой тест на образце вашей жидкости.
Если до срока родов осталось менее 3 недель, врач или акушерка могут попросить вас подождать несколько часов, чтобы увидеть, не начнутся ли у вас самостоятельные роды. Или они могут начать или вызвать роды у вас. У большинства женщин роды начинаются в течение 12 часов самостоятельно.
Исследования показывают, что дети, рожденные от матерей, которые были индуцированы сразу, с меньшей вероятностью заразятся инфекциями, нуждаются в меньшей интенсивной терапии и быстрее выписываются из больницы, чем дети, чьи мамы наблюдали и ждали. Поговорите со своим акушером или акушеркой о том, что лучше для вас.
Раннее отхождение вод
Около 3% женщин имеют отхождение вод до 37-й недели беременности. Это называется преждевременным разрывом плодных оболочек до родов (PPROM).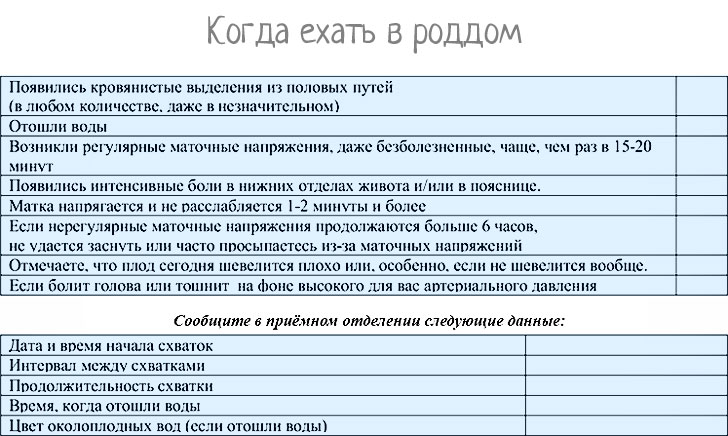 Скорее всего, это произойдет, если вы:
Скорее всего, это произойдет, если вы:
- имеете недостаточный вес
- курите
- имели PPROM с более ранней беременностью
- имеете нелеченную инфекцию мочевыводящих путей
- имели вагинальное кровотечение в любой период беременности во время беременности
Вам нужно немедленно отправиться в больницу для PPROM.
Если срок вашей беременности составляет не менее 34 недель, врач может назначить вам роды, чтобы снизить вероятность того, что вы или ваш ребенок подхватите серьезную инфекцию.
Если вы на 23-34 неделе беременности, обычно лучше отложить роды, чтобы у вашего ребенка было больше времени для роста. Вы получите антибиотики, чтобы помочь предотвратить инфекцию, и курс стероидов, чтобы помочь легким вашего ребенка созреть быстрее. Вы можете оставаться в больнице до родов.
Если у вас отошли воды до 23 недель, врач расскажет вам об опасностях и преимуществах сохранения беременности.