Боли в боках при беременности: Боли в животе во время беременности
Лечение болей в животе – Сеть клиник «ОСТЕОМЕД»
Боли в животе при беременности могут быть разной локализации и в большинстве случаев ничего угрожающего в себе не таят. В основном это нормальная реакция организма на увеличивающийся вес и рост матки. Самый беспокойный срок беременности – это первый триместр, потому что здесь может иметь место внематочная беременность, самопроизвольный аборт и тому подобное. Тревожности немало способствует сбой гормонов в организме. Ведь им в этот период необходимо быстро перестроиться на новый лад, который позволит без проблем выносить, родить здорового ребенка, да еще и настроить правильную лактацию. Причем в каждый из этих этапов происходит определенный гормональный скачок, при котором эмоциональное состояние беременной часто бывает переменчивым.
Довольно часто ощущаются боли внизу живота при беременности на ранних сроках. Если они не приносят большого дискомфорта, кровянистых выделений нет, а также иных симптомов возможной патологии или заболевания, то лечение не требуется.
Если болит живот при ранней беременности, то это не всегда указывает на какую-то патологию. При несильных, редко возникающих и быстропроходящих болях не стоит беспокоиться. Но для большей уверенности, как только тест показал две полоски, стоит в самое ближайшее время обратиться к гинекологу. Это не только избавит от нервотрепки, но и морально настроит на предстоящее событие. При частых ноющих, интенсивных и схваткообразных болях необходимо в срочном порядке выкроить время и обязательно показаться врачу. Ведь это может указывать на внематочную беременность, что потребует срочного хирургического вмешательства. Помимо этого, причиной может стать и самопроизвольный аборт (выкидыш). Однако при этом часто, но не всегда, боль в животе сопровождается болями в пояснице и кровотечением.
Боли внизу живота
Боли внизу живота при беременности, а особенно на поздних сроках, часто бывают из-за внутреннего давления, то есть растущая матка давит на внутренние органы, нарушая, таким образом, их полноценную работу. Кишечник на гормоны «беременности» очень чутко реагирует снижением моторики, нарушением перистальтики, что и является частой причиной запоров, вздутия живота и колик. Чтобы этого избежать необходимо почаще двигаться, употреблять в пищу продукты, богатые клетчаткой (фрукты, овощи, цельнозерновой хлеб) и, конечно же, пить больше жидкости. Также боль, сосредоточенная в нижней части живота может быть вызвана растяжением связок из-за быстрого роста матки, а может быть спровоцирована преждевременной отслойкой плаценты.
Тонус матки представляет собой безболезненные или немного болезненные сокращения матки. Если беременная женщина чувствует внизу живота спазм, живот становится как каменный (особенно это заметно во второй половине беременности) — это тонус. Диагностируется тонус врачом-гинекологом при наружном осмотре. То, что на УЗИ был зафиксирован тонус, вопреки расхожему мнению, не является показанием к лечению и госпитализации. Матка — мышечный орган, и вполне нормально, что она периодически сокращается. Ключевое здесь слово — периодически, и, конечно же, безболезненно и кратковременно. При тонусе матки врачи рекомендуют принять горизонтальное положение, полежать на боку, можно принять таблетку спазмолитика и воспользоваться свечой Папаверина.
Диагностируется тонус врачом-гинекологом при наружном осмотре. То, что на УЗИ был зафиксирован тонус, вопреки расхожему мнению, не является показанием к лечению и госпитализации. Матка — мышечный орган, и вполне нормально, что она периодически сокращается. Ключевое здесь слово — периодически, и, конечно же, безболезненно и кратковременно. При тонусе матки врачи рекомендуют принять горизонтальное положение, полежать на боку, можно принять таблетку спазмолитика и воспользоваться свечой Папаверина.
Как правило, возникают незначительные боли внизу живота при беременности на поздних сроках — это подготовительные схватки. Таким образом матка готовится к предстоящим родам. У одних женщин матка начинает так «готовиться» в 32 недели, у других за 1-2 неделю, а кто-то то ли не замечает этих слабеньких схваток, то ли считает это нормой, а потому не обращает внимание. Очень важно научиться различать предварительные схватки и истинные, те, которые начинаются уже в родах.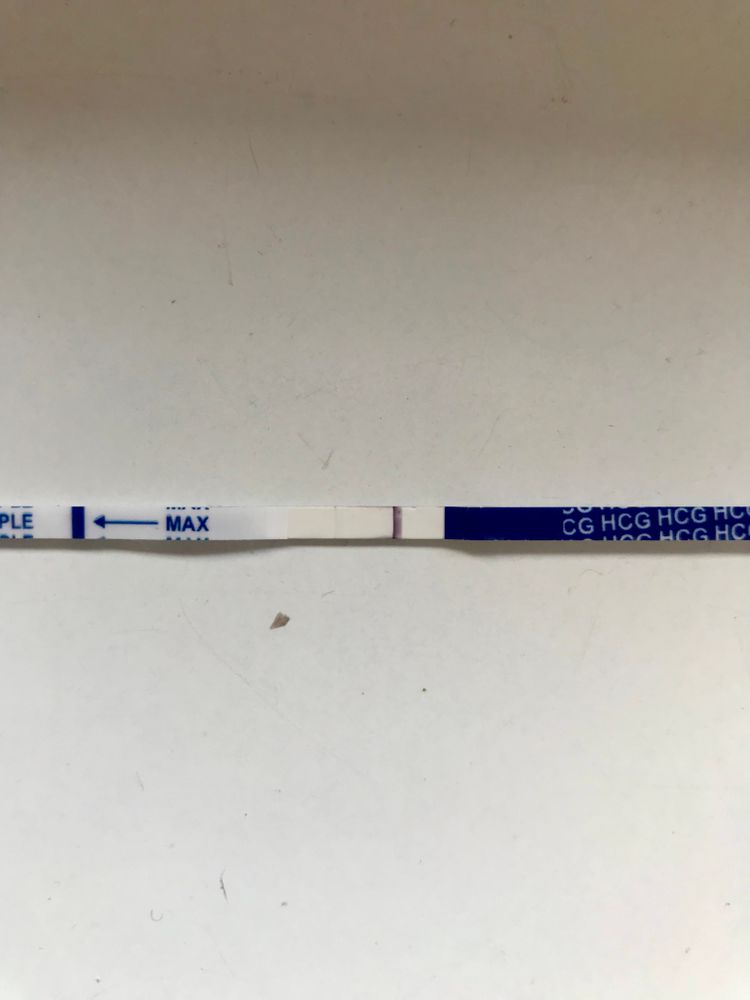 Предварительные схватки длятся по несколько секунд, и они не регулярны, в отличие от истинных, и не усиливаются. Замечено, что первородящие женщины чаще испытывают предварительные схватки, чем повторнородящие. Снимается такого рода боль очень легко не медикаментозными методами — можно просто глубоко подышать, прилечь и расслабиться. Во многих случаях помогает принятие теплой (не горячей!) ванны.
Предварительные схватки длятся по несколько секунд, и они не регулярны, в отличие от истинных, и не усиливаются. Замечено, что первородящие женщины чаще испытывают предварительные схватки, чем повторнородящие. Снимается такого рода боль очень легко не медикаментозными методами — можно просто глубоко подышать, прилечь и расслабиться. Во многих случаях помогает принятие теплой (не горячей!) ванны.
Те 4 причины, которые мы описали выше — варианты нормы. Однако необходимо срочно обратиться к врачу, если данные состояния сопровождаются кровянистыми или коричневыми выделениями из влагалища, прозрачными или зеленоватыми выделениями из влагалища (они могут оказаться околоплодными водами), если боль длится по несколько минут, не снимается спазмолитиками и только нарастает, при появлении слабости, головокружения, мушек перед глазами и т. д. Одним словом, если состояние ухудшается. Подобные симптомы могут свидетельствовать об угрозе или начавшемся самопроизвольном выкидыше, замершей или внематочной беременности (когда ранняя беременность, боли внизу живота), преждевременных или срочных родах и т.
Однако не всегда боль в животе у будущих мам возникает именно из-за гинекологических проблем и является следствием беременности. Перечислим другие вероятные причины.
1. Цистит и иные заболевания женской выделительной системы. Мочеточник расположен рядом с внутренними половыми органами, потому эту боль часто путают с «гинекологической». Обычно боль возникает в таких случаях внезапно, имеет «колющий» характер. К боли внизу живота присоединяются учащенное и болезненное мочеиспускание. Лечит мочеполовую систему врач уролог. Запускать заболевание не следует, ведь его вызывает инфекция, небезопасная и для ребенка. Народные средства, вроде толокнянки, помогают плохо, зато врач может назначить эффективные медицинские препараты, разрешенные для приема беременными женщинами.
2. Проблемы с кишечником: понос, запор, вздутие. Надо отметить, что последние 2 — частые явления у будущих мам. Запоры вызваны снижением физической активности, смещением внутренних органов вследствие роста матки, неправильным питанием, употреблением недостаточного количества жидкости.
3. Отравление или ротовирусная инфекция. Их симптомы очень схожи. Обычно все начинается со схваткообразных болей внизу живота, иногда боль переходит в область пупка. Затем начинается диарея и (или) рвота.
4. Аппендицит. Если у вас беременность тянущие боли внизу живота не всегда свидетельствуют о тонусе или незначительных недомоганиях, это может быть симптомом аппендицита, особенно, если боль правосторонняя, сопровождающаяся повышением температуры. Правильный диагноз может поставить хирург. Если боль не проходит в течение часа-двух, а только нарастает, не стоит все списывать на кишечное расстройство и пить препараты типа «смекты», это очень опасно. Вовремя не проведенное оперативное вмешательство может привести к перитониту.
И это далеко не все причины. Беременные не впервые женщины могут довольно легко отличить болезненные ощущения, возникшие из-за спазма матки, от иных видов боли. Но в любом случае, к врачу обратиться не помешает.
Беременные не впервые женщины могут довольно легко отличить болезненные ощущения, возникшие из-за спазма матки, от иных видов боли. Но в любом случае, к врачу обратиться не помешает.
Боли вверху живота при беременности в основном возникают на поздних сроках. Их причиной является все та же матка, которая постоянно увеличиваясь, начинает потихоньку добираться и до верхних органов брюшины. От этого в первую очередь страдают печень, желчный пузырь, желудок, поджелудочная железа, нарушения в работе которых приводят к таким симптомам как отрыжка, горечь во рту. Помимо этого, очень часто в последнем триместре беременности желудок забрасывает вверх по пищеводу желудочный сок, при этом вызывая немалый дискомфорт. Чтобы избежать этих неприятных моментов, необходимо употреблять сбалансированное питание, которое следует кушать маленькими порциями. Желательно, конечно же, исключить жареное, острое, слишком соленое и слишком сладкое.
Колющие боли
Колющие боли живота при беременности возникают по многим причинам. Это может быть застой каловых масс в кишечнике, который провоцирует еще метеоризм и запоры. Кстати, последние, в дальнейшем, могут стать одной из причин геморроя. Также необходимо обращать внимание на интенсивность боли. Если она слабая, редко возникающая, то не стоит на этом зацикливаться. А вот если боль сильная, тем более резкая, нужно получить консультацию доктора. Острая боль может быть следствием развития аппендицита, воспаления желчного пузыря (холецистита), поджелудочной железы. Часто, во время наполнения мочевого пузыря, будущие мамочки жалуются на боли тянущего характера в этой области, которые переходят в колющие, а при мочеиспускании становятся более болезненными, что указывает на заболевание циститом. К тому же боли колющего характера могут свидетельствовать о наличии инфекционных заболеваний, которые чаще всего передаются половым путем.
Это может быть застой каловых масс в кишечнике, который провоцирует еще метеоризм и запоры. Кстати, последние, в дальнейшем, могут стать одной из причин геморроя. Также необходимо обращать внимание на интенсивность боли. Если она слабая, редко возникающая, то не стоит на этом зацикливаться. А вот если боль сильная, тем более резкая, нужно получить консультацию доктора. Острая боль может быть следствием развития аппендицита, воспаления желчного пузыря (холецистита), поджелудочной железы. Часто, во время наполнения мочевого пузыря, будущие мамочки жалуются на боли тянущего характера в этой области, которые переходят в колющие, а при мочеиспускании становятся более болезненными, что указывает на заболевание циститом. К тому же боли колющего характера могут свидетельствовать о наличии инфекционных заболеваний, которые чаще всего передаются половым путем.
Боли живота слева при беременности могут быть вызваны разными заболеваниями внутренних органов. Они могут сигнализировать о различных поражениях желудка и поджелудочной железы, селезеночного изгиба ободной кишки и, собственно, самой селезенки, а также левой почки. Помимо этого возможны боли, локализирующиеся в левой части живота при возникновении грыжи пищеводного отверстия диафрагмы.
Они могут сигнализировать о различных поражениях желудка и поджелудочной железы, селезеночного изгиба ободной кишки и, собственно, самой селезенки, а также левой почки. Помимо этого возможны боли, локализирующиеся в левой части живота при возникновении грыжи пищеводного отверстия диафрагмы.
Боли живота справа при беременности чаще всего возникают при заболеваниях желчного пузыря, печени, двенадцатиперстной кишки, а также правой почки. Если боль сопровождается еще и другими симптомами, следует обратиться к врачу. К примеру, к симптомам воспаления желчного пузыря стоит отнести не только боли в правой части живота, но и тошноту, и рвоту (которые часто путают с токсикозом). Как правило, соблюдение бессолевой диеты с полным исключением жирного, жареного и острого, помогает справиться с этой проблемой. Возможны образования песка или камней в почках. В основном во время беременности стараются не затрагивать этот орган, ведь он имеет большое значение при вынашивании ребенка. Но если врач увидит какую-то патологию либо же безысходность сложившейся ситуации, которая может повлиять на дальнейшее течение беременности, то будут предприняты меры по устранению причины болезненных ощущений, с максимальной выгодой для плода и женщины.
Но если врач увидит какую-то патологию либо же безысходность сложившейся ситуации, которая может повлиять на дальнейшее течение беременности, то будут предприняты меры по устранению причины болезненных ощущений, с максимальной выгодой для плода и женщины.
Нередко болит живот при ходьбе у беременной, вызывая этим определенный дискомфорт. В основном эта проблема касается второго и третьего триместров беременности, то есть тех сроков, когда матка начинает активно расти, вызывая этим смену центра равновесия. Это является одной из причин, так называемой утиной походки. Многие беременные стыдятся этого и упорно стараются ходить так же, как ходили раньше, что и вызывает болезненные ощущения. Второй причиной является размягчение суставов, находящихся между тазовыми костями. Таким образом, организм подготавливается к прохождению ребеночка, через родовые пути. Чтобы уменьшить либо же вообще избавиться от боли, следует обращать внимание на положение своего тела при ходьбе. Правильное положение туловища при беременности – отвести плечи назад, сместив центр тяжести с носка на пятку, также неоценимую помощь принесет использование специального бандажа для беременных, который не только позволит уменьшить нагрузку от живота, но и уберет напряжение с позвоночника.
Правильное положение туловища при беременности – отвести плечи назад, сместив центр тяжести с носка на пятку, также неоценимую помощь принесет использование специального бандажа для беременных, который не только позволит уменьшить нагрузку от живота, но и уберет напряжение с позвоночника.
Сильно болит живот при беременности во время протекания каких-то, как минимум не очень хороших изменений. В норме сильных болей не должно быть. Но если уж они возникли, то не стоит их терпеть, обязательно необходимо проконсультироваться с участковым гинекологом. Сильные боли могут стать следствием внематочной беременности, отслойки плаценты, выкидыша, преждевременных родов, а также болезней связанных с воспалениями и хроническими заболеваниями внутренних органов. В принципе, в любом из этих случаев, необходимо как можно быстрее вызывать скорую помощь, потому что несвоевременная помощь может привести к плачевным последствиям. Самое главное в этом деле не упустить драгоценное время, которое способно подарить жизнь маленькому чуду, а может быть и не одному.
Боли в животе могут быть различной локализации, интенсивности и этиологии. При любых сомнениях на этот счет необходимо сразу же обращаться к врачу. Если к болям в животе присоединяются другие симптомы, такие как тошнота, рвота, головокружение, потеря сознания и тому подобное, следует в срочном порядке, без промедления, вызывать бригаду скорой помощи.
ОСТЕОПАТИЯ И БОЛИ В ЖИВОТЕМы рекомендуем вам воспользоваться нашими услугами и предотвратить боли в животе без применения вредных для будущей мамы медикаментов. Остеопатия поможет вам не только избавиться от болей, но и предотвратить их появление. Наши специалисты, абсолютно безопасно, проведут лечение очень бережно и эффективно. Как правило, метод лечения остеопатией отличная альтернатива хирургическому вмешательству при лечении многих гинекологических болезней.
Остеопатия является общепризнанным научным методом лечения, главным врачебным инструментом которого являются руки специалиста.
Врач-остеопат всего лишь с помощью мягких прикосновений сможет определить причину болей и, если это возможно, устранит ее. Остеопатия очень бережно относится к человеческому организму, считая, что основой здоровья является его сбалансированная деятельность, а значит этот метод ничем не навредит ни будущей маме, ни малышу.
Что нужно знать о боли в животе во время беременности?
Женщина в положении особо чувствительна к любым проявлениям своего тела. Она прислушивается к поведению малыша, обращает внимание на болевые или неприятные ощущения. Боли в животе при беременности – одно из частых явлений, которое может беспокоить женщину.
Помимо простого пищевого отравления, эти боли могут сопровождаться дополнительными симптомами. Также болевые ощущения могут быть вызваны рядом других причин. В этом вопросе главное выявить истинную причину и оценить риск ее влияния на плод внутри матери.
Однозначно не стоит игнорировать никакие болевые симптомы, если Вы точно не уверены в их происхождении. Тянущие или резкие боли могут быть вызваны разными причинами, вплоть до угрозы выкидыша. Поэтому для постановки диагноза и решения данной проблемы, лучше обратиться к специалистам клиники IPF, чтобы дальнейшая беременность протекала без осложнений.
Тянущие или резкие боли могут быть вызваны разными причинами, вплоть до угрозы выкидыша. Поэтому для постановки диагноза и решения данной проблемы, лучше обратиться к специалистам клиники IPF, чтобы дальнейшая беременность протекала без осложнений.
Боль в животе при нормальной беременности, причина боли
Причины боли в животе при беременности можно классифицировать на безопасные и аномальные. Рассмотрим безопасные боли, когда они не несут особой угрозы ребенку и их можно ликвидировать простой сменой положения, дыханием или корректировкой питания.
- Боли роста – плод постоянно растет. В какой-то период, из-за растяжения матки и напряжения связок, Вы можете почувствовать неприятные ощущения в области живота.
- Тренировочные схватки – распространенное явление в конце 3 триместра, когда женщина может ощущать схваткообразную боль, которая через некоторое время проходит.
- Передвижение внутренних органов – из-за роста плода, внутренние органы смещаются, вызывая определенный дискомфорт.

- Аппендицит – данное воспаление может также возникнуть и во время беременности, оно сопровождается резкой болью в правом боку. Операция по его удалению никак не повлияет на ребенка. Единственное неудобство – это необходимость применения наркоза.
- Вздутие живота – из-за гормональных перестроек организма, меняется работа кишечника. Процесс пищеварения может замедляться, а некоторые продукты вызывать газы и вздутие.
- Запор – боль в животе при беременности на ранних сроках иногда вызывает нарушение работы кишечника. Некоторые продукты могут плохо перевариваться, даже если Вы их ели раньше без проблем до беременности.
Симптомы аномальных болей: когда следует обратиться к врачу
Помимо ноющих или резких болей в животе, могут встречаться и другие неприятные симптомы:
- Боль в спине.
- Кровянистые выделения из влагалища.
- Боли при мочеиспускании.
- Боль при половом акте и пр.
Характер боли также может указывать на несколько определенных причин. К примеру, боль в пупке может быть вызвана растяжениям брюшных мышц во время роста плода, наличием слабого пресса, который чувствует дискомфорт во время растяжении кожи.
К примеру, боль в пупке может быть вызвана растяжениям брюшных мышц во время роста плода, наличием слабого пресса, который чувствует дискомфорт во время растяжении кожи.
Если Вы почувствовали, как резко колит в животе при беременности и через время эта боль только усиливается, то стоит обязательно обратиться к врачу. Также главным сигналом к походу в больнице, является дополнительные симптомы в виде коричневых или кровянистых выделений из влагалища.
Причины аномальных болей:
- Внематочная беременность – может сопровождаться сильной болью, в момент, когда яйцеклетка прикрепляется к стенке маточной трубы и растягивает ее.
- Отслойка плаценты – из-за недостатка гормона прогестерона, плацента может начать отслаиваться от матки, чем самым вызывать боль внизу живота и спровоцировать внутреннее кровотечение.
- Преэклампсия – происходит резкое повышение артериального давления совместно с болью в желудке, тошнотой, головной болью, отеком конечностей, нарушением дыхания.
 В этом случае необходимо амбулаторное лечение или госпитализация в случае критичной преэклампсии.
В этом случае необходимо амбулаторное лечение или госпитализация в случае критичной преэклампсии. - Риск выкидыша – в случае возможной потери плода болит низ живота при беременности. Характер боли – ноющий или спазмирующий. Следующий этап – это появление кровянистых выделений или развитие стремительного кровотечения.
- Инфекции мочевыводящих путей – сопровождаются не только ноющими болями внизу живота, но также наблюдается частые или неконтролируемые позывы к мочеиспусканию, болевые ощущения во время мочеиспускания. Инфекция в дальнейшем может поразить почки и спровоцировать тошноту, боли в спине, высокую температуру и пр.
Болит живот при беременности, что делать?
Если у Вас появились боли в животе во время беременности, то первое, что нужно сделать – это успокоиться и начать более детально прислушиваться к своему организму. Если кроме боли в животе, Вы не испытываете никаких других неприятных ощущений (боли в спине, конечностях) или нет никаких выделений из влагалища, тогда можно попробовать справиться с болью самостоятельно.
- Для начала необходимо лечь.
- Выбрать удобное положение. Особенно если Вы в 3 триместре, нужно подобрать оптимальное положение живота, чтобы минимизировать любое давление. Например, лечь на правый бок, подложить возле живота подушку.
- Выпить воды. Неприятные ощущения от изжоги всегда можно отличить. Поэтому, если Вы съели что-то новое, провоцирующее изжогу, то можно выпить воду, насыщенную минеральными солями.
- Можно принять теплый душ.
Если в ходе всех манипуляций, боль стала сильнее или проявились дополнительные симптомы, тогда следует вызвать скорую или самому поехать в больницу.
Как определить, что боль не опасна?
В 70% случаев женщина может сама определить, почему при беременности болит живот. Например, если был употреблен новый продукт или пища, провоцирующая вздутие, изжогу. К таким продуктам относят лук, помидоры, цитрусовые, молоко, газированные напитки, жареная или жирная пища. Также если беременность у женщины вторая, то тренировочные схватки распознать можно сразу.
Также если беременность у женщины вторая, то тренировочные схватки распознать можно сразу.
Любая боль может считаться не опасной, если она не усугубляется и через время прекращается. Если все-таки Вы чувствуете, что у боли есть опасная причина, то всегда можно обратиться к врачу, сделать УЗИ и сдать анализы.
Преимущества выбора IPF
Институт планирования семьи IPF – это специализированный центр, где можно вести беременность, пройти обследование и лечение. В штате клиники работают лучшие гинекологи, УЗИ-специалисты, которые проведут детальный осмотр и выявят причину болей.
Что делать если болит живот на протяжении нескольких часов без улучшения самочувствия? Тогда следует обязательно обратиться к нам в клинику. Перед проведением УЗИ, Вы можете сдать необходимые анализы мочи и крови. Благодаря наличию собственной диагностической лаборатории, анализы будут готовы уже в течение нескольких часов. Это позволит незамедлительно оказать необходимую помощь для устранения болей и лечения причины возникновения.
IPF – это современная клиника, где Вам окажут быструю помощь без всяких очередей и дополнительных бумаг. На прием к нашим специалистам, Вы можете записаться по телефону или заполнить форму прямо на сайте.
Почему тянет живот на ранних сроках беременности?
Почему тянет живот на ранних сроках беременности? Такой вопрос часто волнует будущих мам, а временами приводит к панике. Когда неприятные ощущения патология, а когда норма?
Беременность – это особое время для матери и ее ребенка. Ведь связь между ними неразрывна, и каждое негативное влияние или стресс сказывается на них обоих.
Возможные причины возникновения болей
Каждая женщина мечтает о том, чтобы беременность протекала легко и не вызывала никаких поводов для тревоги. Однако, очень частая жалоба среди беременных – это боли внизу живота тянущего или ноющего характера.
Жалобы настолько распространены, что необходимо четко понимать, когда тянущие ощущения при беременности относятся к патологическим и требуют немедленного врачебного вмешательства, а когда являются вполне физиологическими и требуют лишь соблюдения общих рекомендаций.
Конечно, боли внизу живота могут появиться в любом сроке беременности, однако, наиболее часто женщины отмечают их появление на ранних сроках беременности.
Болезненные ощущения в животе при беременности бывают самые разнообразные как по субъективным ощущениям, так и по своей локализации, по интенсивности возникновения. Боли могут появляться как в покое, так и после какой-либо физической нагрузки. Неприятные ощущения могут проявляться в одном месте, либо иррадиировать в другие области.
Неприятных ощущений внизу живота редко удается избежать во время беременности. Данные ощущения могут возникать не только при патологии. Во время беременности матка увеличивается в размерах, происходит натяжение ее связок и мышц. Кроме того, происходит смещение органов малого таза. Все это ведет к появлению тянущих или ноющих ощущений в животе. Все эти явления – проявления физиологических изменений, которые происходят с женщиной во время беременности.
Конечно, данное состояние опаски не вызывает и не требует никаких вмешательств со стороны врача. Однако, не всегда тянущие боли внизу живота являются физиологическим процессом. Бывает, что это свидетельствует о том, что беременность протекает с патологией и требует медицинской корректировки.
Однако, не всегда тянущие боли внизу живота являются физиологическим процессом. Бывает, что это свидетельствует о том, что беременность протекает с патологией и требует медицинской корректировки.
Именно поэтому при появлении тянущих или ноющих болей внизу живота необходимо обратиться к акушер-гинекологу, чтобы точно установить причину возникновения болей.
Никогда не занимайтесь самолечением. Помните, что вы ответственны не только за себя, но и за маленького человечка, которого носите под своим сердцем.
Боли в животе во время беременности могут быть:
- «акушерские»;
- «неакушерские».
Боли, связанные с беременностью, могут быть связаны с развитием:
- физиологических изменений во время беременности;
- угрожающего выкидыша;
- замершей беременности;
- внематочной беременности.
Боли, не связанные с беременностью, могут возникать при:
- воспалительных процессах;
- патологии пищеварительной системы;
- хирургических заболеваниях;
- заболеваниях других органов или систем.

Боли внизу живота при беременности как вариант нормы
Не все боли внизу живота при беременности являются проявлением патологии. Иногда они могут встречаться и при нормальном течение беременности.
Как физиологический процесс боли внизу живота могут возникать при следующих ситуациях:
- признак наступившей беременности;
- смещение органов малого таза растущей маткой;
- растяжение связок и мышц, связанных с ростом матки.
Боли в животе – признак беременности
Узнать, что вы беременны, в настоящее время большого труда не составляет, потому что существуют тесты на беременность. Кроме того, свидетельством наступления беременности может служить задержка менструации.
Все это хорошо в том случае, когда менструации являются регулярными, а задержка их составляет не менее 14 дней. В этом случае тест на беременность может оказаться положительным. Однако, не стоит забывать, что не все тесты являются высокоточными, поэтому он может показать две заветные полоски гораздо позже, чем хотелось бы.
Поэтому необходимо пристальное внимание уделить ощущениям своего организма, ведь о наступлении беременности он сигнализирует задолго до проявления задержки менструации.
Если вы предполагаете, что наступление беременности возможно, то прислушайтесь внимательно к своему организму: он может послать вам сигнал в виде тянущих болей внизу живота. При этом боли будут отличаться по своей интенсивности: одна женщина скажет, что боли носят нестерпимый характер, другая их вообще не заметит. Каждая женщина индивидуальна.
Если каждым менструациям предшествуют неприятные болезненные ощущения внизу живота или пояснице, можно не понять, что в очередной раз они связаны с наступившей беременностью.
Болевые ощущения внизу живота при наступлении беременности могут быть связаны с процессом имплантации. Для этого необходимо вспомнить процесс оплодотворения яйцеклетки сперматозоидом. После их слияния в маточных трубах, оплодотворенная яйцеклетка попадает под действием движения ресничек в фаллопиевых трубах в матку. Маточный эндометрий представляет собой рыхлую массу, куда имплантируется оплодотворенная яйцеклетка.
Маточный эндометрий представляет собой рыхлую массу, куда имплантируется оплодотворенная яйцеклетка.
Процесс имплантации представляет собой внедрение оплодотворенной яйцеклетки в эндометрий матки. В это время происходит нарушение целостности эндометрия, что может сопровождаться неприятными ощущениями внизу живота. Кроме того, иногда из половых путей могут появиться незначительные мажущие темно-кровянистые выделения, которые могут восприниматься как начало очередной менструации.
Угрожающий выкидыш
Достаточно частой причиной, когда возникают боли внизу живота, является угрожающий выкидыш. Данное состояние индивидуально и зависит не от физических нагрузок или полного покоя, а от состояния женщины и его будущего ребенка.
Среди причин, которые могут вызвать выкидыш, могут быть:
- тяжелая физическая нагрузка;
- половой контакт;
- нарушения питания плодного яйца;
- генетические нарушения и другие причины.
Конечно, это не является свидетельством того, что при полном покое выкидыш не произойдет. Выкидыш может произойти и из-за генных аномалий, и из-за стрессов. Ни одна женщина не застрахована от угрозы потери беременности.
Выкидыш может произойти и из-за генных аномалий, и из-за стрессов. Ни одна женщина не застрахована от угрозы потери беременности.
Именно поэтому так необходимо внимание и чуткое отношение к состоянию своего организма, который всячески будет посылать сигналы, что беременность протекает не так, как хочется.
Угрожающий выкидыш сопровождается:
- ноющими или тянущими болями внизу живота;
- ноющими или тянущими болями в пояснице или крестце.
- кровянистыми выделениями из половых путей.
Если у вас появились болезненные ощущения внизу живота, необходимо обратиться к врачу, так как угрожающий выкидыш при неоказании медицинской помощи может превратиться в начавшееся прерывание беременности, лечение которого гораздо сложнее, а то и вовсе бесполезно.
Бригаду скорой помощи необходимо вызывать в том случае, если:
- боли внизу живота усиливаются;
- боли начинают иррадиировать в другие области;
- болезненные ощущения долго не проходят;
- появились кровянистые выделения из половых путей.

Усиление боли
Если тянущие боли внизу живота слабые, не усиливаются и не отдают в другие области, то до женской консультации в дневное время суток можно прийти самостоятельно. Это не будет грозить серьезными осложнениями вашего состояния.
Если же болезненные ощущения становятся более интенсивными, не проходят в покое, не стоит заниматься самолечением, принимать препараты без назначения врача.
На живот ничего класть нельзя. И горячее, и холодное прикладывание может способствовать началу выкидыша. Кроме того, при угрозе прерывания беременности данная манипуляция не уберет болезненных ощущений.
Локализованная боль
При возникновении угрожающего выкидыша боль тянущего или ноющего характера беспокоит беременную внизу живота.
Если же боли имеют четкую локализацию в определенном месте, чаще всего справа или слева, то необходима обязательная консультация специалиста, так как возможно развитие внематочной беременности или хирургической патологии, например, аппендицита.
Кровянистые выделения из половых путей
Если к тянущим болезненным ощущениям внизу живота присоединились кровянистые выделения из половых путей, необходима срочная медицинская помощь. Данное явление может свидетельствовать о начавшемся выкидыше.
Выделения при этом могут быть скудными мажущими или обильными, темными или яркими. В любом случае без консультации акушер-гинеколога не обойтись.
Встречаются ситуации, когда болевые ощущения отсутствуют, а кровянистые выделения из половых путей имеются. Этот случай также требует консультации специалиста.
Любые кровянистые выделения из половых путей могут быть свидетельством начавшегося выкидыша. Только своевременно начатое лечение может способствовать сохранению и пролонгированию беременности.
В некоторых случаях появление кровянистых выделений из половых путей может быть проявлением замершей беременности, которая требует немедленного медицинского вмешательства.
Замершая беременность
Не всегда оплодотворенная яйцеклетка развивается правильно. В некоторых случаях происходит прекращение ее деления и гибель. Чаще всего возникает замершая беременность из-за каких-либо мутаций. При этом женщина не подозревает, что беременность замерла.
В некоторых случаях происходит прекращение ее деления и гибель. Чаще всего возникает замершая беременность из-за каких-либо мутаций. При этом женщина не подозревает, что беременность замерла.
Однако, погибшее плодное яйцо начинает отторгаться самостоятельно. При этом возникают тянущие боли внизу живота, к которым вскоре присоединяются кровянистые выделения из половых путей.
При установке диагноза замершей беременности может быть показано выскабливание полости матки. Возможно и консервативное ведение, но это может определить только специалист после консультации.
Внематочная беременность
Внематочная беременность чаще всего протекает по типу трубной беременности, когда оплодотворенная яйцеклетка не добирается до матки, и процесс имплантации происходит в маточной трубе. При этом развитие плодного яйца может продолжаться длительное время без каких-либо проявлений, вплоть до 12 недель беременности. Однако, чаще всего такая беременность прерывается на 6 – 8 неделе.
Плодное яйцо развивается и растет, что вызывает появление болезненных ощущений в правом или левом боку внизу живота. Боли односторонние, носят навязчивый характер, имеют тенденцию к усилению.
Кроме болей внизу живота появляются кровянистые выделения из половых путей, а боли начинают иррадиировать в ногу со стороны появления болей. Могут возникать неприятные ощущения давления на прямую кишку. Медицинское оперативное вмешательство – единственный способ сохранить жизнь женщине. Сохранение беременности при этом невозможно.
«Неакушерские» причины возникновения болей внизу живота
Воспалительные процессы
Среди «неакушерских» причин, из-за которых возникают тянущие боли внизу живота, наиболее часто встречаются воспалительные процессы органов малого таза. Если раньше считалось, что воспаления у беременных быть не может, то сейчас доказано, что снижение иммунитета беременной пробуждает все патологические процессы в ее организме.
Боли при воспалительных процессах органов малого таза отличаются по своей интенсивности. При этом возникают они внизу живота и чаще всего носят тянущий или ноющий характер.
При этом возникают они внизу живота и чаще всего носят тянущий или ноющий характер.
Патология пищеварительной системы
Очень часто тянущие боли внизу живота могут возникать у беременной из-за проблем с пищеварительным трактом. Во время беременности происходит снижение сократительной способности кишечника. Кроме того, происходят значительные сдвиги в гормональном фоне женщины. Поэтому очень часто беременность сопровождается запорами и вздутием живота. Для нормализации пищеварения рекомендовано изменение режима питания и возможен прием мягких слабительных средств.
Хирургическая патология
Из хирургической патологии, которая может сопровождаться тянущими болями внизу живота во время беременности, наиболее часто встречается острый аппендицит.
На ранних сроках беременности обязательна дифференцировка акушерско-гинекологических заболеваний с аппендицитом, так как он имеет схожие симптомы. Появляются боли внизу живота, которые чаще всего возникают в области пупка или желудка, а затем спускаются в правую подвздошную область. Присоединяется тошнота, рвота, повышается температура. Единственный метод лечения – операция. При этом беременность сохраняется.
Присоединяется тошнота, рвота, повышается температура. Единственный метод лечения – операция. При этом беременность сохраняется.
Заболевания других органов или систем
Кроме акушерских и хирургических причин, которые могут вызывать появление тянущих болей внизу живота на ранних сроках беременности, в патологический процесс могут вовлекаться и другие системы организма. Наиболее часто отмечается поражение мочеполового тракта.
Цистит
Цистит из-за анатомических особенностей женщины может возникать в любое время и в любом состоянии, поэтому беременные женщины также подвержены ему, как и небеременные.
Мочевой пузырь, расположенный в нижней трети живота, может давать ложные симптомы угрожающего выкидыша.
Цистит кроме тянущих или ноющих болей внизу живота, сопровождается болями при мочеиспускании, резями в конце акта мочеиспускания. Кроме того, при цистите, моча может окрашиваться кровью, и сложно отличить это от кровянистых выделений при выкидыше.
В любом случае необходима консультация акушер-гинеколога, сдача общего анализа мочи, а затем консультация уролога и лечение инфекции. Любая инфекция способна негативно сказаться на состоянии плода, поэтому своевременно начатое лечение – залог нормального развития вашего ребенка.
Любая инфекция способна негативно сказаться на состоянии плода, поэтому своевременно начатое лечение – залог нормального развития вашего ребенка.
Запись на прием к врачу-гинекологу
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Чтобы уточнить цены на прием врача-гинеколога или другие вопросы пройдите по ссылке ниже:
Какие боли бывают во время беременности, когда это нормально и что делать от боли при беременности — советы акушера-гинеколога | ufa1.ru
1
Как определить, какие боли у беременных — правильные?
Раньше любые виды боли, на которые жаловались беременные женщины, воспринимались как патология. Сейчас же с появлением новых исследований представления об особенностях течения беременности меняются, и сегодня в работе мы используем утвержденные Минздравом России клинические рекомендации «Нормальная беременность», формируемые на основании мирового медицинского опыта. В них указано, что не каждая боль у будущей мамы требует госпитализации. Мы обычно разделяем боли на несколько подвидов в зависимости от их локализации, но чаще всего возникают у беременной женщины именно боли в животе. На них остановимся подробнее.
В них указано, что не каждая боль у будущей мамы требует госпитализации. Мы обычно разделяем боли на несколько подвидов в зависимости от их локализации, но чаще всего возникают у беременной женщины именно боли в животе. На них остановимся подробнее.
Поделиться
2
При каких симптомах нужно срочно в больницу?
- Боли приобретают тянущий характер (как перед менструацией), возникают с периодичностью каждые 15 минут и чаще, длятся 15–20 секунд и ослабевают. Это может быть признаком угрозы прерывания беременности и начала преждевременных родов. Особенно опасно, если такие боли сопровождаются кровянистыми выделениями из половых путей любой интенсивности.
- Острые боли, которые не проходят даже после того, как женщина заняла свободное положение лежа, и которые вызывают ухудшение ее общего состояния: головокружение, резкую слабость, холодный пот, обморочное состояние. Это также может свидетельствовать о серьезных осложнениях беременности.

- Частый пульс и низкое давление в сочетании с болями в области матки могут свидетельствовать о развитии акушерских осложнений, таких как отслойка плаценты или внематочная беременность (если беременность на малом сроке и нет ясности, где располагается плодное яйцо).
- Женщинам, у которых есть рубец на матке после операции кесарева сечения или удаления миоматозных узлов, очень важно следить за своим состоянием, потому что любые постоянные неприятные ощущения внизу живота — распирающие и усиливающиеся при движении плода — требуют осмотра и выполнения УЗИ на предмет состоятельности рубца, чтобы не допустить осложнений, таких, например, как разрыв матки.
- Беременная женщина обязательно должна обращать внимание на боли, которые возникают в эпигастрии (верхняя часть живота). Не всегда это симптом заболевания желудка, печени или поджелудочной железы, как часто считают сами пациентки и даже врачи. На поздних сроках беременности такие боли могут свидетельствовать о развитии тяжелого осложнения — преэклампсии.

- Периодические головные боли. Есть тенденция, что будущие мамы очень часто терпят головные боли, не жалуются на них, но и это может быть предвестником тяжелых акушерских осложнений. Очень важно чтобы женщины обращались к врачам и при таких симптомах, особенно если они сочетаются с отеками, с повышенным артериальным давлением, с повышенным уровнем белка в моче. Терпеть головную боль нельзя.
- Следует особо отметить повышение артериального давления у беременных женщин (свыше 140/90 мм рт. ст.). Даже если женщина имеет гипертоническую болезнь, к которой она привыкла до беременности, не чувствует при подъемах давления ухудшения самочувствия, плод и сосуды плаценты рассчитаны на давление не более 140/90 мм рт. ст. Всё, что больше данного уровня, вызывает спазм сосудов, нарушение питания плода, риск отслойки плаценты и других кровоизлияний, включая кровоизлияния в мозг у самой пациентки.
Важно! В любых случаях, когда женщина прилегла, отдохнула, но боль в животе не прошла или она очень сильная, постоянная и чрезмерная и вызывает нарушения состояния, требуется быстрое реагирование, вызов скорой или обращение за медицинской помощью. Если вовремя не оказать помощь матери и ребенку, исход может быть очень неблагоприятным. Беременной женщине нельзя отказываться от рекомендованной врачами госпитализации! Всё это делается только в интересах матери и ребенка.
Если вовремя не оказать помощь матери и ребенку, исход может быть очень неблагоприятным. Беременной женщине нельзя отказываться от рекомендованной врачами госпитализации! Всё это делается только в интересах матери и ребенка.
Поделиться
3
Какие боли можно перетерпеть?
- Редкие боли внизу живота, тянущие или неопределенного характера, не чаще 2–3 раз в день. Следует напомнить, что матка, которая у небеременной женщины размером меньше кулака, у будущей матери значительно увеличивается в размерах, и по мере роста раздвигает соседние органы, чтобы занять свою позицию. Это механическое сдавливание растущей маткой других органов может давать неприятные болезненные ощущения. Также последствиями этого могут быть частое мочеиспускание и дискомфорт при мочеиспускании на ранних сроках беременности (до 14 недель, когда матка находится в малом тазу) и в более поздние сроки, когда головка плода опускается и прижимается к тазу матери.
- Женщину могут периодически беспокоить спазмы и боли в области кишечника, особенно при запорах, которые характерны для беременности.
 Но все эти нечастые функциональные боли допустимы и не требуют медицинского вмешательства.
Но все эти нечастые функциональные боли допустимы и не требуют медицинского вмешательства.
- Не считаются опасными боли в поясничном-крестцовом отделе позвоночника, если они не носят периодический схваткообразный характер (потянуло — заболело — отпустило) каждые 15 минут и чаще. По статистике, боль в спине во время беременности встречается у 35–60% женщин. Среди женщин с болью в спине у 47–60% боль впервые возникает на 5–7-м месяце беременности. Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на позвоночник в связи с увеличением живота и смещением центра тяжести, а также расслабление связок под влиянием релаксина. Как правило, такие боли проходят в положении лежа, отдыхе или ношении бандажа.
Поделиться
4
Как можно самостоятельно облегчить боль, не требующую срочной медицинской помощи?
- Самый главный совет: дать беременной женщине возможность прилечь и отдохнуть, особенно если болевые ощущения связаны с усталостью или перенапряжением.

- Если болит спина, поможет легкий массаж в области поясницы, его может сделать беременной женщине супруг или кого-то из близких. Согревающие процедуры и мази при этом использовать не следует. Важен режим физической активности, включающий смену нагрузок и отдыха, плавание, физические упражнения.
- При разных видах допустимой боли может помочь легкий успокоительный спазмолитический травяной чай, он разрешается беременным. Это ромашка, валериана, пустырник, мята, мелисса и другие. Фиточай для беременных помогает также справиться с функциональными нарушениями желудочно-кишечного тракта и ранним токсикозом (тошнотой и рвотой).
- Беременным мы не запрещаем ни ванну, ни плавание, если женщине это приятно и доставляет удовольствие, то это допустимо. Но горячую ванну принимать мы не советуем: можно переборщить с температурой воды, что может усилить кровообращение и вызвать осложнения в течении беременности. Разрешается принять легкий теплый душ.

Поделиться
5
Что делать, если боль не проходит?
Если у беременной женщины наблюдается ухудшение общего состояния, то мы рекомендуем обратиться за медицинской помощью и обследоваться. За это ведь никто ругать не будет! Если общее состояние тяжелое, начались схватки, отошли околоплодные воды, появилось кровотечение, беспокоит сильная головная боль, вызывайте скорую помощь. В других случаях можно обратиться к своему или дежурному врачу женской консультации, в которой вы наблюдаетесь. Бывает, женщины самостоятельно обращаются в приемный покой родильного дома — мы никому не отказываем в осмотре и обследовании. Например, каждой обратившейся к нам с болями беременной женщине мы в нашем Республиканском клиническом перинатальном центре выполняем УЗИ, кардиотокографию (исследуем сердцебиение плода), полностью осматриваем пациентку, оцениваем ситуацию и уже после полного обследования при выявленной патологии сопровождаем в стационар либо, если осложнений нет, направляем домой для амбулаторного наблюдения. И тогда женщины с уверенностью, что у них всё хорошо, уходят. Точно так же работают и другие учреждения родовспоможения. И, естественно, это правильно — убедиться, что всё хорошо с малышом, если были беспокойства и боли. Многие будущие мамочки опасаются, что «меня в больницу всё равно положат вне зависимости от того, есть проблемы со здоровьем или нет». Эта позиция в корне неправильная! Мы сегодня уходим от излишней госпитализации и предлагаем беременной женщине стационарное лечение, только если для этого будут серьезные основания после полного обследования.
И тогда женщины с уверенностью, что у них всё хорошо, уходят. Точно так же работают и другие учреждения родовспоможения. И, естественно, это правильно — убедиться, что всё хорошо с малышом, если были беспокойства и боли. Многие будущие мамочки опасаются, что «меня в больницу всё равно положат вне зависимости от того, есть проблемы со здоровьем или нет». Эта позиция в корне неправильная! Мы сегодня уходим от излишней госпитализации и предлагаем беременной женщине стационарное лечение, только если для этого будут серьезные основания после полного обследования.
Поделиться
6
Я не хочу ехать в больницу, а врач настаивает. Как поступить?
Но в то же время у службы родовспоможения есть и другая серьезная проблема: беременные женщины зачастую скрывают свои осложнения, боли и тем самым переступают порог тяжелого осложнения. А затем категорически отказываются от оказания медицинской помощи, и их супруги и родственники их в этом поддерживают. Если на госпитализации настаивает врач, родные должны освободить будущую маму от всех проблем и дел, дать ей спокойно лечь в больницу, а мужьям не стоит убеждать свою супругу, что ей медицинская помощь не нужна! Мы постоянно сталкиваемся с такой проблемой, и уговаривать приходится не только обеспокоенных будущих мам, но и всех их родных. В экстренных ситуациях, когда счет идет на минуты, такие длительные уговоры просто недопустимы!
В экстренных ситуациях, когда счет идет на минуты, такие длительные уговоры просто недопустимы!
Если беременная женщина плохо себя чувствует вне зависимости от того, в чем это выражается, или вы видите, что она близка к потере сознания, у нее сильная головная боль, подергивание мышц, острые боли в животе, появились какие-либо выделения, не нужно заниматься интернет-диагностикой или помогать беременной женщине подручными средствами! Это повод, чтобы максимально быстро направить беременную женщину в стационар, вызвав скорую помощь.
Поделиться
7
Что делать, если началось кровотечение?
Одно из самых опасных осложнений, которое может возникнуть у беременной женщины, — это кровотечение. В этом случае женщину обязательно нужно положить на горизонтальную поверхность и сразу же вызывать скорую помощь. Ни в коем случае не выжидаем, «пока само пройдет»!
- Вплоть до приезда скорой помощи женщина обязательно должна оставаться в горизонтальном положении — не на спине, а на боку, потому что на спине нарушается кровообращение в матке.
 Ходить ей ни в коем случае нельзя.
Ходить ей ни в коем случае нельзя.
- Нежелательно самостоятельно доставлять пациентку в больницу, потому что кровопотеря может быть большая и быстрая, и, соответственно, переезд на своей машине, без медицинского оборудования и без специальных систем, которые есть в карете скорой помощи, могут привести к ухудшению состояния беременной. Лучше дождаться приезда специалистов, потому что кровотечение — это очень серьезная патология при беременности.
Поделиться
8
Можно ли беременной принимать обезболивающее, пока она ждет врача?
Пока ждете приезда врачей, не экспериментируйте с беременными! Даже стакан воды, чая, обезболивающая таблетка могут помешать дальнейшему оказанию медицинской помощи. К примеру, беременной стало плохо по причине отслойки плаценты (но об этом она пока не знает). По приезде в роддом в случае необходимости экстренной операции кесарева сечения прием пищи, воды, лекарств затруднит выбор и проведение обезболивания операции. Поэтому, когда речь идет о непонятном состоянии, внезапно развившемся у будущей матери, лучше не предпринимать никаких лишних действий и давать себе максимальный отчет в том, что некоторые из этих состояний могут потребовать экстренного родоразрешения. Разбираться в ситуации должен врач, а не окружающие.
Поэтому, когда речь идет о непонятном состоянии, внезапно развившемся у будущей матери, лучше не предпринимать никаких лишних действий и давать себе максимальный отчет в том, что некоторые из этих состояний могут потребовать экстренного родоразрешения. Разбираться в ситуации должен врач, а не окружающие.
Поделиться
9
Что делать, если начались судороги?
Экстренная помощь окружающих может потребоваться при судорогах у беременной. Речь идет о судорожном приступе, который проявляется нарушением сознания, подергиванием мимических и скелетных мышц, непроизвольными судорожными движениями и выгибаниями туловища и конечностей, нарушениями дыхания. Такой приступ может быть проявлением эпилепсии, внутримозгового кровоизлияния или тяжелого осложнения беременности при сроке более 20 недель — эклампсии. Следует немедленно вызвать скорую помощь, даже если приступ длился недолго и полностью прошел. К сожалению, он может повториться в ближайшее время. Нельзя удерживать насильно женщину и пытаться прекратить судороги механическими усилиями, это может привести к травмам. Необходимо в положении лежа на левом боку бережно предохранять от ударов голову и конечности, обеспечить проходимость дыхательных путей — убедиться, что в полости рта нет большого количества слизи или рвотных масс: при восстановлении дыхания после судорожного припадка женщина может вдохнуть это содержимое. Если есть необходимость, очистить полость рта салфеткой, носовым платком. Всю остальную помощь будут оказывать специалисты скорой помощи.
Необходимо в положении лежа на левом боку бережно предохранять от ударов голову и конечности, обеспечить проходимость дыхательных путей — убедиться, что в полости рта нет большого количества слизи или рвотных масс: при восстановлении дыхания после судорожного припадка женщина может вдохнуть это содержимое. Если есть необходимость, очистить полость рта салфеткой, носовым платком. Всю остальную помощь будут оказывать специалисты скорой помощи.
Поделиться
10
Что делать, если отошли воды?
Немедленного реагирования требует отхождение околоплодных вод. Женщине следует занять горизонтальное положение и вызвать скорую помощь. Желательно, чтобы добиралась в роддом будущая мама не своими силами — на такси или на машине мужа, — а в сопровождении работников скорой помощи, потому что и здесь есть определенные риски для здоровья мамы и малыша. В среднем первые роды у женщин протекают в течение 8–12 часов, вторые — 6–8 часов. Этого времени вполне достаточно, чтобы добраться до роддома. Мы сталкиваемся сегодня с такими проблемами, как выжидание дома начала родовой деятельности при отхождении околоплодных вод. Это очень опасное явление, поскольку с увеличением длительности безводного периода растет риск инфекции у плода, а если родовые пути женщины не готовы, то затягивание с применением специальных методов подготовки к естественным родам может привести к вынужденному кесареву сечению.
Мы сталкиваемся сегодня с такими проблемами, как выжидание дома начала родовой деятельности при отхождении околоплодных вод. Это очень опасное явление, поскольку с увеличением длительности безводного периода растет риск инфекции у плода, а если родовые пути женщины не готовы, то затягивание с применением специальных методов подготовки к естественным родам может привести к вынужденному кесареву сечению.
Поделиться
11
Что делать, если начались схватки?
Если женщина чувствует, что начались регулярные схватки при недоношенном сроке беременности, необходимо отправляться в стационар, ждать, что «само пройдет», не нужно. При преждевременных родах торопиться в родильное отделение нужно особенно быстро, потому что в ряде случаев врачи могут остановить процесс: применяются специальные препараты, которые сдерживают родовую деятельность, и иногда докторам удается продлить беременность. Либо врачи делают всё необходимое, чтобы правильно и быстро подготовить недоношенного ребенка к рождению.
Поделиться
12
Что беременной взять с собой в больницу?
Каждой беременной женщине дома нужно иметь наготове «дежурную» сумку, которую нужно взять с собой в роддом или гинекологическое отделение в том случае, если возникли осложнения, вы вызываете скорую помощь и требуется госпитализация. В эту сумку следует сложить копии документов — паспорта, полиса обязательного медицинского страхования, СНИЛС, предметы личной гигиены, одежду и сменную обувь, которые необходимы для пребывания в больнице, и те препараты, которые беременная женщина регулярно принимает по назначению врача. Не забудьте оригиналы документов и обменную карту беременной. Обменная карта всегда должна у вас быть с собой, куда бы вы ни отправились: на прогулку, в поездку, в магазин. Даже если беременная женщина себя хорошо чувствует, пусть будет заранее приготовлено всё то, что пригодится ей в экстренном случае.
Поделиться
По теме
08 июня 2021, 10:00
Поздние роды: за или против? Врач рассказал, можно ли после 35 лет родить здорового ребенка19 апреля 2021, 08:00
«Я рожала уже мертвого ребенка»: мать уверяет, что врачи угробили ее сына. Медкомиссия всё отрицает
Медкомиссия всё отрицает28 февраля 2021, 12:00
Начинаем год с заботы о себе. Рассказываем, где и как в Уфе пройти бесплатную диспансеризацию
Марина Лутская
Корреспондент
АкушерБеременностьГинекологБоли
- ЛАЙК7
- СМЕХ0
- УДИВЛЕНИЕ0
- ГНЕВ2
- ПЕЧАЛЬ0
Увидели опечатку? Выделите фрагмент и нажмите Ctrl+Enter
КОММЕНТАРИИ2
Читать все комментарииДобавить комментарийНовости СМИ2
Новости СМИ2
Боль в правом боку при беременности
Боль в правом боку при беременности – это появление неприятных ощущений, которые могут быть на любом сроке. Причин такой боли может быть много, поэтому стоит серьезно воспринимать любые болезненные ощущения во время беременности, ведь речь идет о двух жизнях. Чтобы быть точно уверенными в том, что ничего маме и ребенку не грозит, нужно проконсультироваться с доктором.
Причины боли в правом боку при беременности
Причин развития болей такой локализации при вынашивании ребенка может быть очень много. В первую очередь, нужно знать о сроке беременности. Боль в боку справа, как признак беременности, бывает очень часто. Они возникают после того, как оплодотворенная яйцеклетка имплантируется в полости матки. Это чаще бывает именно в правом рогу матки, что сопровождается процессом растворения эндометрия для нормальной имплантации. В этот процесс могут вовлекаться нервные окончания, поэтому, когда у женщины есть небольшая физическая нагрузка, она может ощущать боль в правом боку – месте имплантации яйцеклетки. Потому это может быть даже одним из непрямых признаков самой беременности, если женщина еще об этом не знает.
В первую очередь, нужно знать о сроке беременности. Боль в боку справа, как признак беременности, бывает очень часто. Они возникают после того, как оплодотворенная яйцеклетка имплантируется в полости матки. Это чаще бывает именно в правом рогу матки, что сопровождается процессом растворения эндометрия для нормальной имплантации. В этот процесс могут вовлекаться нервные окончания, поэтому, когда у женщины есть небольшая физическая нагрузка, она может ощущать боль в правом боку – месте имплантации яйцеклетки. Потому это может быть даже одним из непрямых признаков самой беременности, если женщина еще об этом не знает.
Что касается других этиологических факторов появления боли в правом боку при беременности, то они зависят от срока беременности. В процессе беременности матка увеличивается с каждой неделей до определенных размеров, что может вызывать компрессию внутренних органов и провоцировать появление разных симптомов. В правом боковом фланке живота находится печень, желчный пузырь, тонкая и толстая кишка, правая почка, аппендикс. Патогенез появления симптомов связан с тем, что увеличенная матка давит на эти органы, что и является причиной появления тех или иных неприятных ощущений. При компрессии этих органов может нарушаться кровообращение, нормальная иннервация и появляются разные симптомы, сочетанные с таким болевым синдромом. Такое состояние бывает на третьем триместре беременности, когда матка достигает таких размеров, что может вызывать компрессию.
Патогенез появления симптомов связан с тем, что увеличенная матка давит на эти органы, что и является причиной появления тех или иных неприятных ощущений. При компрессии этих органов может нарушаться кровообращение, нормальная иннервация и появляются разные симптомы, сочетанные с таким болевым синдромом. Такое состояние бывает на третьем триместре беременности, когда матка достигает таких размеров, что может вызывать компрессию.
Среди других причин такой боли на первом месте можно назвать воспалительные заболевания. При беременности все хронические заболевания имеют свойство активизироваться из-за снижения иммунной защиты. Поэтому сама беременность является фактором риска обострения хронического холецистита. Тогда боль вызвана воспалением его стенки и раздражением брюшины. Если холецистит калькулезный, то часто изменение расположения желчного пузыря из-за компрессии маткой может вызывать движение камней, поэтому этиологическим фактором острой боли такой локализации может быть печеночная колика. Если у женщины есть проблемы с печенью, то при беременности это также может приводить к боли. Печень выполняет нагрузку и за ребенка, и за маму, поэтому при дополнительной физической нагрузке капсула ее может напрягаться, что вызывает боль именно в правом боку.
Если у женщины есть проблемы с печенью, то при беременности это также может приводить к боли. Печень выполняет нагрузку и за ребенка, и за маму, поэтому при дополнительной физической нагрузке капсула ее может напрягаться, что вызывает боль именно в правом боку.
Нарушение перистальтики и нормальной работы кишечника точно также может проявляться болью в правом боку. Ведь компрессия тонкого и толстого кишечника приводит к тому, что не только нарушается их перистальтика, но со временем и биоценоз – что в дальнейшем влияет на симптоматику. Воспаление кишечника после отравления в виде острого энтерита или энтероколита часто вызывает подобные боли в правом боку, поскольку увеличенная матка смещает кишечник. Поэтому боль имеет именно такую локализацию.
При беременности нарушается расположение почек и мочеточников, они поднимается выше, поэтому воспалительные или механические нарушения в этих органах могут привести к иррадиации боли. Часто правосторонний пиелонефрит у беременных сопровождается именно правосторонней болью, как первым признаком заболевания. При этом капсула почки также растягивается и это приводит к появлению боли именно в боку. Стоит также исключить почечную колику, как причину такой боли.
При этом капсула почки также растягивается и это приводит к появлению боли именно в боку. Стоит также исключить почечную колику, как причину такой боли.
Наиболее серьезной причиной в плане появления возможных осложнений считается воспаление аппендикса – острый аппендицит. Он локализуется на начальной части слепой кишки, которая расположена в правой подвздошной области. Но эта кишка не имеет большой брыжейки, поэтому она очень динамична. Часто у беременных женщин аппендикс меняет свое место расположения и может быть и под печенью, и даже около правой почки. Но боль иррадиирует при раздражении брюшины и всегда располагается справа, поэтому не стоит забывать об аппендиците, потому что сама беременность не исключает возможность острого аппендицита, а наоборот предрасполагает к этому.
На поздних сроках беременности может быть преждевременное отслоение плаценты, что вызвано например преэклампсией. Такое состояние сопровождается повышением артериального давления у женщины, что часто осложняется отслоением плаценты. Если это происходит в правой части матки, то может вызывать боль в боку.
Если это происходит в правой части матки, то может вызывать боль в боку.
Внематочная беременность, которая развивается в правой маточной трубе, при ее разрыве может проявиться симптомами правосторонней боли. Это важно учитывать, ведь иногда женщина еще может и не знать о беременности.
Факторы риска при болях в правом боку во время беременности
Учитывая разнообразность причин боли в правом боку у беременных женщин, нужно тщательно диагностировать все симптомы, чтобы точно определить этиологию этой боли и определиться с необходимостью лечения. Главные факторы риска нужно учитывать еще во время профилактики:
Эпидемиология болевого синдрома при беременности
Эпидемиология распространения болевого синдрома при беременности очень широка. Около 96% беременных женщин ощущают боль в животе в третьем триместре беременности, и 65% такой боли локализуется в правом боку. Не всегда такая боль является причиной органического заболевания, только 72% – это патология. Среди этих заболеваний на первом месте патология печени и желчного пузыря, на втором – острый аппендицит, а также хронические заболевания кишечника. Но тем не менее, нужно внимательно проводить дифференциальную диагностику, ведь все эти патологии могут осложняться.
Около 96% беременных женщин ощущают боль в животе в третьем триместре беременности, и 65% такой боли локализуется в правом боку. Не всегда такая боль является причиной органического заболевания, только 72% – это патология. Среди этих заболеваний на первом месте патология печени и желчного пузыря, на втором – острый аппендицит, а также хронические заболевания кишечника. Но тем не менее, нужно внимательно проводить дифференциальную диагностику, ведь все эти патологии могут осложняться.
Симптомы болей в правом боку при беременности
Чтобы знать, что является причиной такой боли у беременной женщины, нужно принимать во внимание не только боль в правом боку, но и иные проявления, которые сопровождают данную патологию. Ведь уже на этапе опроса можно поставить предварительный диагноз и определиться с лечением.
Если неприятные ощущения в правом боку вызваны физиологическим увеличением матки, то такая боль выражена не все время и не очень интенсивная, она возникает после переедания или определенной нагрузки. При этом общее состояние женщины не меняется, и никаких других симптомов нет. Это свидетельствует о том, что такая боль является физиологическим состоянием и если она не приносит никаких других выраженных симптомов, то тогда не следует беспокоиться.
При этом общее состояние женщины не меняется, и никаких других симптомов нет. Это свидетельствует о том, что такая боль является физиологическим состоянием и если она не приносит никаких других выраженных симптомов, то тогда не следует беспокоиться.
Хронический некалькулезный холецистит – это воспаление желчного пузыря, которое сопровождается утолщением его стенки и раздражением брюшины. Это характеризуется появлением тупой правосторонней боли, которая часто провоцируется жирной пищей. Такая боль появляется постепенно, она не сильно выражена и локализуется под правым ребром. Симптомы, которые могут быть при этом – ощущение горечи во рту, нарушения стула, тошнота или рвота. Такое воспаление может сопровождаться интоксикационным синдромом – может быть незначительное повышение температуры тела.
Сильная и острая боль справа также может быть вызвана печеночной коликой. Если у беременной женщины был калькулезный холецистит, то движение камней может вызывать именно такую резкую боль. Это сопровождается сильным беспокойством, женщина не может усидеть на месте – такова выраженность боли. Первые признаки заболевания могут начинаться с рвоты, которая не приносит облегчения. Такое состояние требует немедленных мер, поскольку может повышаться тонус матки и начаться преждевременные роды.
Это сопровождается сильным беспокойством, женщина не может усидеть на месте – такова выраженность боли. Первые признаки заболевания могут начинаться с рвоты, которая не приносит облегчения. Такое состояние требует немедленных мер, поскольку может повышаться тонус матки и начаться преждевременные роды.
Ноющая боль справа у беременных женщин часто развивается на фоне диафрагмальной грыжи. Тогда боль стойкая и часто сопровождается диспепсическими нарушениями. Повышенное давление в брюшной полости вызывает эти симптомы и после родов такая грыжа может пройти сама собой.
Боль в правом боку колющего характера может быть вызвана почечной коликой. Тогда она начинается в поясничном отделе и иррадиирует в область правого яичника и половые органы. Острый правосторонний пиелонефрит также сопровождается болью в правом боку, но такая боль менее выражена и имеет постоянный характер. При патологии почек и мочекаменной болезни всегда есть нарушения процесса мочеиспускания. Может быть резь или боль по ходу мочеточников, а также учащенное мочеиспускание или ложные позывы к нему.
Может быть резь или боль по ходу мочеточников, а также учащенное мочеиспускание или ложные позывы к нему.
Боль в правом боку у беременных женщин может быть инициирована острым энтеритом. После определенной пищи может быть легкий воспалительный процесс в кишечнике, который сопровождается болью и нарушением стула. Симптомы развиваются постепенно и всегда есть связь с приемом определенной пищи.
Боль в правом боку внизу при беременности всегда настораживает в плане острой хирургической патологии. Острый аппендицит всегда сопровождается воспалением брюшины. Характерными симптомами этого заболевания является то, что боль начинается в эпигастрии под грудиной, а затем она перемещается вниз живота справа. Тогда появляется еще один симптом – Щеткина-Блюмберга, когда раздражается брюшина в этом месте.
Преждевременное отслоение плаценты начинается резкой болью в правом боку, где отслаивается плацента и сопровождается кровотечением. Область отслоенной плаценты пропускает кровь, нарушается нормальное кровообращение плода, что сопровождается симптомами со стороны плода. Тогда может усиливаться или уменьшаться сердцебиение и возникает гипоксия, что влечет за собой серьезные последствия.
Тогда может усиливаться или уменьшаться сердцебиение и возникает гипоксия, что влечет за собой серьезные последствия.
Таким образом, множество причин боли в правом боку при беременности требует тщательной диагностики с определением всех симптомов и проведением дополнительных методов исследования.
Диагностика боли в правом боку при беременности
Диагностика любого болевого синдрома при беременности должна исключать состояния, угрожающие жизни ребенка и мамы. Поэтому должны быть проведены все дополнительные анализы, чтобы убедиться в нормальном развитии плода.
Важно выяснить все анамнестические данные с определением характера боли, ее интенсивности, связи с едой. Обязательно нужно выяснить, нет ли у женщины хронических заболеваний, таких как холецистит, энтерит, мочекаменная болезнь. Нужно также спросить о других симптомах, связаны ли они с болью и принимала ли женщина обезболивающие средства. Если женщине была произведена апендэктомия, то данный диагноз можно с легкостью исключить.
При обследовании беременной женщины нужно сначала изучить реакцию ребенка на эту боль. Нужно определить сердцебиение и движения плода, его состояние при таких симптомах. Чтобы исключить патологию печени и желчного пузыря нужно определить все симптомы. Положительные симптомы Ортнера, Мюсси, Мерфи или хотя бы некоторые из них, дают основания подозревать обострение холецистита.
Нужно проверить симптом Пастернацкого, если он положительный хотя бы с одной стороны, то это вероятная патология почек.
Диагностика острого аппендицита у беременной женщины немного осложнена, поскольку увеличенная матка может менять положение аппендикса. Но характерный симптом появления боли сначала в эпигастрии, а затем в справа внизу живота бывает очень часто. При осмотре такой женщины можно определить, что максимальная болезненность возникает, когда доктор отнимает пальцы от живота, а не когда прикасается. Для точного исключения острой патологии живота всегда необходимы дополнительные исследования.
Анализы, которые необходимо сдать, должны также проводиться и с целью дифференциальной диагностики. Необходимо сдать общий анализ крови, общий анализ мочи и определить уровень глюкозы крови. Далее, нужны специальные анализы, которые исключают ту или иную патологию. При подозрении на аппендицит в анализе крови будет значительный лейкоцитоз со сдвигом формулы влево и ускорение СОЭ. Такие же изменения характерны и для холецистита. Если есть подозрение на патологию печени, то нужен биохимический анализ крови с определением уровня билирубина, его фракций и цитолитических ферментов.
В случае если все лабораторные показатели в пределах нормы, то необходимо провести инструментальное исследование для исключения или подтверждения определенного диагноза. Главным методом инструментальной диагностики при беременности можно считать ультразвуковое исследование. Этот метод не настолько вреден для ребенка и может иметь большую диагностическую значимость для установления большинства диагнозов. По результатам УЗИ можно сказать о воспалении желчного пузыря – тогда утолщается его стенка и в полости будет нечеткая тень. Можно определить камень в желчном пузыре или мочеточнике и подтвердить колику. Острый правосторонний пиелонефрит также можно определить в виде расширения лоханочной системы.
По результатам УЗИ можно сказать о воспалении желчного пузыря – тогда утолщается его стенка и в полости будет нечеткая тень. Можно определить камень в желчном пузыре или мочеточнике и подтвердить колику. Острый правосторонний пиелонефрит также можно определить в виде расширения лоханочной системы.
При подозрении острого аппендицита проводят ректальное исследование. На пользу данного диагноза свидетельствует резкая болезненность стенки прямой кишки в проекции аппендикса при пальпации. Это очень серьезный симптом, который подтверждает острую патологию.
Кроме состояния мамы, УЗИ позволяет оценить состояние плода. Можно исключить патологию плаценты и другие осложнения беременности, что важно для дифференциальной диагностики. Если заболевание случается в третьем триместре, то кроме УЗИ плода обязательно проведение кардиотокограммы, чтобы определить состояние ребенка и риск развития осложнений. Тогда можно определить нарушение сердцебиения, повышенный тонус матки и преждевременные роды, что может быть причиной боли в правом боку с той же вероятностью, что и другие патологии.
Дифференциальная диагностика болей в правом боку при беременности
Дифференциальная диагностика патологии, которая вызывает боль в правом боку при беременности, направлена главным образом на определение причины. Нужно в первую очередь дифференцировать приступ острого аппендицита и правостороннюю почечную колику. Эти патологии имеют похожее проявление, но при аппендиците есть повышение температуры и другие признаки воспаления, а колика может сопровождаться рвотой и тошнотой без повышения температуры.
Не менее важно патологию внутренних органов дифференцировать непосредственно с причинами самой беременности. Преждевременное отслоение плаценты имеет клинику с подобным болевым синдромом, особенно если плацента отслоилась справа. Но при этом часто наблюдаются кровянистые выделения, а подтвердить можно с помощью ультразвукового исследования – определяется ретроплацентарное скопление крови. Это ургентная ситуация, требующая немедленных действий, поэтому у беременной женщины в первую очередь необходимо дифференцировать это состояние с другими патологиями.
Правильное установление диагноза и причины болезни необходимо для того, чтобы вовремя начать лечение, до появления осложнений.
Лечение боли в правом боку при беременности
Лечение беременной женщины ставит главным заданием ликвидацию причины боли, но в первую очередь нужно уменьшить выраженность болевого синдрома, чтобы не было преждевременных родов и других осложнений. Если речь идет об острой хирургической патологии, то медикаментозное лечение является лишь частью подготовки к операции.
Если причиной острой боли является почечная или печеночная колика, то нужно немедленно провести обезболивание, поскольку выраженность болевого синдрома при этом очень сильная.
 Способ применения – внутривенный или внутримышечный. Дозировка препарата на один прием от двух до пяти миллилитров. Побочные эффекты, которые могут быть – гиперемия кожи, лихорадка, озноб, повышение t ° тела, слабость, учащенное сердцебиение, артериальная гипотензия головная боль, головокружение, бессонница, тошнота, запор, рвота, местные реакции в месте инъекции. Меры предосторожности – использовании при беременности решается в индивидуальном порядке и только под контролем состояния женщины и плода.
Способ применения – внутривенный или внутримышечный. Дозировка препарата на один прием от двух до пяти миллилитров. Побочные эффекты, которые могут быть – гиперемия кожи, лихорадка, озноб, повышение t ° тела, слабость, учащенное сердцебиение, артериальная гипотензия головная боль, головокружение, бессонница, тошнота, запор, рвота, местные реакции в месте инъекции. Меры предосторожности – использовании при беременности решается в индивидуальном порядке и только под контролем состояния женщины и плода.
Если боль в правом боку по точным данным ультразвукового исследования вызвана правосторонним пиелонефритом, то тогда нужно использовать комплексное лечение, главным элементом которого является восстановление оттока мочи. У беременных женщин пиелонефрит имеет вторичный характер из-за того, что матка пережимает мочеточники, поэтому обязательным элементом лечения является стентирование с восстановлением оттока мочи. Затем нужно назначить антибиотик, который можно беременным женщинам. К таким разрешенным антибактериальным средствам относятся незащищенные аминопенициллины и цефалоспорины. Если речь идет об обострении хронического холецистита, то тогда нужно обязательно использовать в лечении антибиотик. К комплексному лечению можно добавить жаропонижающие и спазмолитические лекарства.
 Дозировка препарата – по 200 милиграмм два раза на сутки, не менее десяти дней. Побочные явления возможны при влиянии на желудок – развивается колит или дисбактериоз, что проявляется вздутием живота, нарушением стула. Меры предосторожности – нельзя использовать препарат при аллергии на антибиотики-пеницилины, а также при врожденных ферментопатиях.
Дозировка препарата – по 200 милиграмм два раза на сутки, не менее десяти дней. Побочные явления возможны при влиянии на желудок – развивается колит или дисбактериоз, что проявляется вздутием живота, нарушением стула. Меры предосторожности – нельзя использовать препарат при аллергии на антибиотики-пеницилины, а также при врожденных ферментопатиях.
Лактобактерин – препарат, который имеет в своем составе лактобактерии, которые образовывают молочную кислоту и не дают возможности размножаться патогенным бактериям. Благодаря этому препарат образует благоприятные условия для развития полезной микрофлоры кишечника. Эти свойства препарата способствуют тому, что спазматические явления в кишечнике проходят и боль уменьшается, в случае если причиной является физиологические изменения. Дозировка, достаточная для восстановления микрофлоры и кишечной перистальтики это одна доза препарата один раз на сутки. Побочные эффекты – диарея или ощущение тяжести и переполненности в животе, что проходит спустя некоторое время. Меры предосторожности – если есть симптомы пищевого отравления, то прием препарат нужно согласовать с доктором.
Дозировка, достаточная для восстановления микрофлоры и кишечной перистальтики это одна доза препарата один раз на сутки. Побочные эффекты – диарея или ощущение тяжести и переполненности в животе, что проходит спустя некоторое время. Меры предосторожности – если есть симптомы пищевого отравления, то прием препарат нужно согласовать с доктором.
Витамины могут использоваться женщиной для лечения боли и дискомфорта, которые вызваны функциональными спазмами кишечника. В таком случае нужно отдать предпочтение комплексным витаминным средствам с повышенным количеством магния.
Физиотерапевтическое лечение возможно только в том случае, если это не противопоказано для беременной женщины и не навредит ребенку. Например при обострении хронического холецистита нельзя применять тепловые процедуры.
Оперативное лечение боли в правом боку при беременности является главным методом, если у женщины острый аппендицит. В таком случае проводят общий наркоз, с учетом минимального вреда для ребенка и начинают операцию. Оперативный доступ зависит от срока беременности и степени увеличения матки. В большинстве случаев проводят классический доступ в правой подвздошной области и в обход матки проводят удаление воспаленного аппендикса.
Оперативный доступ зависит от срока беременности и степени увеличения матки. В большинстве случаев проводят классический доступ в правой подвздошной области и в обход матки проводят удаление воспаленного аппендикса.
Если причиной боли является преждевременное отслоение плаценты, то женщина должна немедленно госпитализироваться в родильным дом с определением необходимости родоразрешения.
Народное лечение боли в правом боку при беременности
Народные методы лечения такой боли широко используют, если нет никакой органической патологии. При наличии у женщины хронического холецистита или мочекамянной болезни используют средства, которые уменьшают образование камней. Если нарушена функция кишечника, то также используют средства для улучшения перистальтики и нормализации функции пищеварения.
 Это помогает не только уменьшить болезненность кишечника, но и нейтрализует тошноту и изжогу. Чтобы приготовить лечебную настойку нужно десять граммов корня аира и столько же скорлупы орехов залить водой в объеме пол литра, а затем после того, как он настоится двадцать минут, процедить и пить. Дозировка – по чайной ложке нужно пить три раза на день, лучше в свежеприготовленом виде.
Это помогает не только уменьшить болезненность кишечника, но и нейтрализует тошноту и изжогу. Чтобы приготовить лечебную настойку нужно десять граммов корня аира и столько же скорлупы орехов залить водой в объеме пол литра, а затем после того, как он настоится двадцать минут, процедить и пить. Дозировка – по чайной ложке нужно пить три раза на день, лучше в свежеприготовленом виде. Настойку нужно периодически помешивать и под конец срока добавить несколько капель оливкового масла. Принимать такой настой нужно при боли по чайной ложке, он нейтрализует болевой синдром и не приносит вреда ребенку.
Настойку нужно периодически помешивать и под конец срока добавить несколько капель оливкового масла. Принимать такой настой нужно при боли по чайной ложке, он нейтрализует болевой синдром и не приносит вреда ребенку.Использование трав также хорошо влияет на спазмированный желчный пузырь и кишечник, улучшает отток желчи, нормализует пищеварение. С этой целью используют разные настои и чаи из трав.
 Используется лекарство у женщин с хроническим холециститом в виде настоя. Для лучшего спазмолитического эффекта нужно по 30 граммов травы тысячелистника и эвкалипта залить холодной водой и настоять три дня. Затем перед использованием нужно процедить отвар и вскипятить, только после этого можно принимать по двадцать граммов утром и вечером.
Используется лекарство у женщин с хроническим холециститом в виде настоя. Для лучшего спазмолитического эффекта нужно по 30 граммов травы тысячелистника и эвкалипта залить холодной водой и настоять три дня. Затем перед использованием нужно процедить отвар и вскипятить, только после этого можно принимать по двадцать граммов утром и вечером.Гомеопатия может использоваться при многих процессах в кишечнике и желчном пузыре, при этом вреда для ребенка нет. Гомеопатические средства можно комбинировать таким образом, чтобы действовать на многие процессы в организме беременной женщины, что расширяет возможности применения этой группы лекарственных средств.
 Способ применения средства – в каплях и дозировка по четыре капли два раза на день за полчаса до приема пищи в одно и то же время. Курс лечения три месяца. Побочных явлений не выявлено. Противопоказания к приему – это повышенная чувствительность к компонентам препарата.
Способ применения средства – в каплях и дозировка по четыре капли два раза на день за полчаса до приема пищи в одно и то же время. Курс лечения три месяца. Побочных явлений не выявлено. Противопоказания к приему – это повышенная чувствительность к компонентам препарата. Способ применения – по две гомеопатические крупинки три раза на день. Побочные эффекты возможны в виде гиперемии кожи рук и стоп, а также ощущения жара. Меры предосторожности – не использовать в комбинации с успокаивающими средствами, так как может быть суммирование эффекта.
Способ применения – по две гомеопатические крупинки три раза на день. Побочные эффекты возможны в виде гиперемии кожи рук и стоп, а также ощущения жара. Меры предосторожности – не использовать в комбинации с успокаивающими средствами, так как может быть суммирование эффекта.Осложнения и последствия боли в правом боку при беременности
Последствия боли в правом боку могут быть очень серьезными, особенно если речь идет об острой хирургической патологии. Осложнения острого аппендицита могут быть в виде распространения процесса на брюшину и развитие гнойного перитонита. Это очень серьезное осложнение не только для мамы, но и для ребенка. Последствия несвоевременной диагностики болевого синдрома могут быть очень серьезные, особенно если речь идет о таких заболеваниях как холецистит. Тогда может быть эмпиема желчного пузыря и распространение инфекции с образованием подпеченочных абсцессов. Последствием несвоевременной диагностики отслоения плаценты может быть большая ретроплацентарная гематома, которая в итоге приведет к необходимости удаления матки.
Это очень серьезное осложнение не только для мамы, но и для ребенка. Последствия несвоевременной диагностики болевого синдрома могут быть очень серьезные, особенно если речь идет о таких заболеваниях как холецистит. Тогда может быть эмпиема желчного пузыря и распространение инфекции с образованием подпеченочных абсцессов. Последствием несвоевременной диагностики отслоения плаценты может быть большая ретроплацентарная гематома, которая в итоге приведет к необходимости удаления матки.
Учитывая такие осложнения, нужно своевременно диагностировать заболевания.
Профилактика болей в правом боку при беременности
Профилактика появления болей в правом боку при беременности неспецифическая, поскольку данное состояние сложно предусмотреть. Чтобы избежать осложнений и обострений хронических заболеваний перед планированием беременности нужно тщательно обследоваться и профилактировать эти симптомы. Для нормального вынашивания беременности необходимо соблюдать режим, питание должно быть свежим и полезным. Нужно максимально беречь здоровье беременной женщины, чтобы избежать разных инфекций.
Нужно максимально беречь здоровье беременной женщины, чтобы избежать разных инфекций.
Прогноз боли в правом боку при беременности
Прогноз для нормальной беременности и рождения здорового ребенка благоприятный даже если боль вызвана острым аппендицитом, но было проведено своевременное лечение. Поэтому главным элементом является своевременность и адекватность лечения.
Боль в правом боку при беременности часто может свидетельствовать об воспалительном процессе в желчном пузыре, кишечнике или об остром аппендиците. Поэтому при появлении таких симптомов нужно в первую очередь исключать такие серьезные заболевания, особенно если есть другие симптомы. Все состояния отлично лечатся и не стоит переживать за жизнь будущего ребенка, ведь прогноз благоприятный при своевременном лечении.
5 упражнений от боли в спине во время беременности – Академический медицинский центр (AMC)
Во второй половине беременности большинство женщин беспокоит ноющая боль в пояснице. Чаще всего она вызвана физиологическими изменениями в организме и проходит при смене положения тела и подборе удобной позы. Спровоцировать боль в спине могут также воспалительные и инфекционные заболевания и обострения хронических патологий. Чтобы установить причину дискомфорта, обязательно нужно обратиться к врачу. Если никаких заболеваний не выявлено, а ноющая боль является результатом увеличения нагрузки на мышцы спины, тогда ослабить ее помогут специальные физические упражнения.
Чаще всего она вызвана физиологическими изменениями в организме и проходит при смене положения тела и подборе удобной позы. Спровоцировать боль в спине могут также воспалительные и инфекционные заболевания и обострения хронических патологий. Чтобы установить причину дискомфорта, обязательно нужно обратиться к врачу. Если никаких заболеваний не выявлено, а ноющая боль является результатом увеличения нагрузки на мышцы спины, тогда ослабить ее помогут специальные физические упражнения.
5 упражнений для расслабления спины
Повороты спины
Сядьте на пол или на диван, скрестите ноги. Отведите правую руку вперед и начните медленно заводить ее за спину и поворачиваться вслед за ней всем корпусом. Двигайтесь до ощущения легкой растяжки мышц. После этого вернитесь в исходное положение и сделайте поворот в другую сторону. Выполняя упражнение следите, чтобы спина оставалась прямой.
Поза ребенка
Это упражнение помогает расслабить мышцы спины. Встаньте на колени, поставьте ноги на ширине плеч и упритесь ладонями в пол. Оставляя ладони прижатыми к полу, опустите ягодицы на пятки. Живот должен ложиться между коленями, а мышцы спины вытягиваться.
Встаньте на колени, поставьте ноги на ширине плеч и упритесь ладонями в пол. Оставляя ладони прижатыми к полу, опустите ягодицы на пятки. Живот должен ложиться между коленями, а мышцы спины вытягиваться.
Кошачья спинка
Встаньте на колени и упритесь ладонями в пол. Плавно поднимайте спину вверх, выгибая ее полукругом. Задержитесь в таком положении на 5 секунд, потом расслабьтесь и повторите все сначала.
Кошачья спинка наоборот
Встаньте на колени и обопритесь ладонями в пол. Поднимите голову вверх, а спину прогните вниз. Задержитесь в таком положении на 5 секунд.
Полет птички
Встаньте боком возле стены или спинки дивана, так чтобы одной рукой вы могли держаться. Держась левой рукой, поднимите правую ногу до горизонтального положения. Задержитесь в таком положении на 5-10 секунд, потом повторите упражнение с другой ногой. Это упражнение укрепляет мышцы спины, делая их сильнее.
Как выполнять упражнения?
Перед тем как решите выполнять упражнения для снятия боли в спине обязательно проконсультируйтесь с врачом. Он оценит ваше состояние и определит допустимый уровень нагрузки. Все упражнения нужно выполнять плавно, избегая резких движений и четко следуя технике выполнения.
Противопоказания к гимнастике
Не во всех случаях беременным разрешается выполнять физические нагрузки. Они запрещены при угрозе выкидыша или преждевременных родов, после потери беременности, при повышенном тонусе матки, при тяжелом токсикозе, изменениях артериального давления, заболеваниях позвоночника и сердечно-сосудистой системы.
Как предотвратить возникновение боли в спине?
Во время беременности боль в спине является результатом увеличившейся нагрузки на мышцы спины и позвоночник. Чтобы снизить нагрузку и предотвратить появление боли, носите обувь на низком ходу или на каблуке менее 3 см, подкладывайте подушечку под поясницу, когда сидите, и ложитесь спать на боку, при необходимости подкладывая под живот подушку.
При каких симптомах нужно срочное обращение к врачу?
Боль в пояснице во второй половине беременности появляется из-за перемещения центра тяжести, ослабления связочного аппарата, подготовки организма к родом. Однако боль в спине также может быть симптомом опасных заболеваний или осложнений.
Обратиться за медицинской помощью нужно:
— при появлении боли в верхней части спины и шее, которая сопровождается повышением артериального давления, головной болью или головокружением;
— при уменьшении подвижности плечевых суставов и онемении пальцев рук;
— при возникновении боли в грудном отделе позвоночника, которая сопровождается болью в области ребер и сердца;
— при боли в спине, которая сопровождается онемением ноги;
— при ноющей боли, которая не проходит и не ослабевает при смене положения тела;
— при боли, сопровождающейся повышением температуры, появлением отеков, болью при мочеиспускании;
— при резких, интенсивных, схваткообразных болях.
Во время беременности Вы ощущаете не только огромную радость в ожидании малыша, но и большую ответственность за его здоровье. Одно из главных условий благоприятного течения беременности и рождения здорового малыша – это наблюдение у высокопрофессионального акушера-гинеколога. К сожалению, число беременных с высокой степенью риска для матери и ребенка растёт.
Поэтому важно обратиться к врачу как можно раньше. На ранних этапах беременности акушер-гинеколог должен определить состояние здоровья будущей мамы и в срок провести скрининговые исследования плода. Мы предлагаем для Вас комплексные пакеты сопровождение беременности.
Ведение беременности в Академическом Медицинском Центре основано на положениях протокола МОЗ по ведению беременности и успешном 25-летнем врачебном опыте. В состав наших комплексных пакетов входит полный спектр необходимых консультативно-диагностических мероприятий с момента постановки на учет и до родов.
Подробнее пакеты ведение беременности.
Причины боли в правом боку во время беременности
Боль в правом боку во время беременности не является чем-то необычным или обязательно вызывает беспокойство. Однако обратите внимание на другие симптомы.
Ниже мы рассмотрим различные причины этой боли, безопасные методы лечения и случаи обращения за медицинской помощью.
Поделиться на Pinterest Боль в правом боку может указывать на серьезное заболевание, если она сопровождается вагинальным кровотечением или сильными головными болями.Боль в правом боку или вокруг нее во время беременности может иметь множество возможных причин, и некоторые из них могут быть не связаны с беременностью.
Некоторые объяснения боли в правом боку во время беременности включают:
Спазмы
Спазмы могут возникать в первом и втором триместрах, когда матка растягивается. Другие причины легких спазмов во время беременности включают:
Запор
Исследования показывают, что запор возникает у 38% беременных. В некоторых случаях это может быть связано с железом в витаминах для беременных.
В некоторых случаях это может быть связано с железом в витаминах для беременных.
Чтобы облегчить запор, попробуйте:
- употреблять больше отрубей, цельного зерна или пищевых добавок с клетчаткой
- пить больше жидкости каждый день
- заниматься спортом несколько раз в неделю
- принимать безрецептурные препараты, такие как метамуцил
Однако всегда консультируйтесь с врачом, прежде чем принимать слабительные или размягчители стула.
Узнайте больше о запорах во время беременности здесь.
Секс
Половой акт во время беременности может ощущаться иначе, но в целом он безопасен. Спазмы иногда могут возникать во время или после секса.
Поэкспериментируйте с позициями для удобства. Любые спазмы после секса должны пройти после отдыха.
Узнайте больше о сексе во время беременности здесь.
Газы и вздутие живота
Во время беременности гормон прогестерон расслабляет мышцы, включая мышцы кишечника, что может привести к желудочным и кишечным спазмам, газам и вздутию живота.
Кроме того, повышенное газообразование могут вызывать такие продукты, как бобы, овощи семейства крестоцветных, цельнозерновые и жареные продукты.
Узнайте больше о газовой боли во время беременности здесь.
Боль в круглой связке
Боль в круглой связке часто возникает во время беременности и может ощущаться как острая судорога по обеим сторонам нижней части живота.
Примерно на 12-й неделе беременности гормональные изменения приводят к тому, что круглые связки, соединяющие переднюю часть матки с пахом, ослабевают и становятся более эластичными. В ответ связки могут спазмироваться, что приведет к боли внизу живота или в паху.
Внезапное движение, физические упражнения или такие действия, как чихание, кашель или переворачивание в постели, могут вызвать эти спазмы.
Чтобы облегчить боль, попробуйте:
- двигайтесь медленно и осторожно, избегая напряжения
- примите теплую ванну
- поднимать ноги и отдыхать
- принимать безрецептурные болеутоляющие препараты, такие как ацетаминофен (тайленол), если это разрешено врачом
- выполнять упражнения на растяжку, такие как сгибание бедра или предродовая йога
Согласно исследованиям, боль в круглой связке осложняет 10–30% беременностей. Обратитесь к врачу, если боль продолжается в течение длительного периода времени или сопровождается любым из следующих симптомов:
Обратитесь к врачу, если боль продолжается в течение длительного периода времени или сопровождается любым из следующих симптомов:
- лихорадка
- озноб
- трудности при ходьбе
- болезненное мочеиспускание
Узнайте больше о боли в круглой связке здесь.
Аппендицит
Аппендикс представляет собой небольшой мешкообразный орган в правой части живота, который соединяется с толстой кишкой. При аппендиците этот орган воспаляется и наполняется гноем.
Симптомы включают острую, внезапную боль, которая может начаться в пупке и перейти в правый нижний бок. Другие симптомы включают лихорадку, потерю аппетита и рвоту.
Среди беременных это наиболее распространенное неакушерское заболевание, требующее хирургического вмешательства. Тем не менее, это все еще редкость: острый аппендицит диагностируется у 1 из 800 до 1 из 1500 беременностей.
Любой, у кого может быть аппендицит, должен получить немедленную медицинскую помощь. Клиническая бригада проведет УЗИ или МРТ, чтобы оценить, является ли лечение антибиотиками или хирургическое вмешательство правильным курсом действий.
Клиническая бригада проведет УЗИ или МРТ, чтобы оценить, является ли лечение антибиотиками или хирургическое вмешательство правильным курсом действий.
Узнайте больше об аппендиците здесь.
Преэклампсия
Преэклампсия, обычно развивающаяся на более поздних сроках беременности, может быть опасной для развивающегося плода и женщины, если она не получает лечения. В некоторых случаях это приводит к преждевременным родам.
Врачи обычно, но не всегда, выявляют ранние признаки во время дородовых осмотров. К ним относятся:
- высокое кровяное давление
- белок в моче
- отек лица, рук или лодыжек
- тошнота с рвотой или без нее сильная головная боль, не поддающаяся лечению
- затрудненное дыхание
Преэклампсия возникает примерно у 1 из 25 беременностей в США. Иногда симптомы отсутствуют.
Всем, у кого может быть преэклампсия, требуется срочное медицинское обследование. Во многих случаях симптомы преэклампсии исчезают в течение нескольких дней после родов.
Узнайте больше о преэклампсии здесь.
Схватки Брэкстона-Хикса
Схватки Брэкстона-Хикса являются нормальным явлением во время беременности и обычно вызывают дискомфорт, а не болезненность. Они ощущаются как легкие менструальные спазмы или напряжение в животе, которое приходит и уходит.
Схватки Брекстона-Хикса также известны как ложные роды. Обычно они возникают во втором или третьем триместре.
Узнайте больше о схватках Брекстона-Хикса здесь.
Мочевая инфекция
Инфекции мочевыводящих путей (ИМП) чаще встречаются у женщин во время беременности.
Могут вызывать боли внизу живота и дискомфорт при мочеиспускании. Лечение обычно представляет собой курс антибиотиков.
Узнайте больше об ИМП во время беременности здесь.
Всем, кто интересуется, указывает ли боль в животе во время беременности на серьезную проблему со здоровьем, важно учитывать любые другие симптомы.
Если женщина испытывает боль в животе и любой из следующих симптомов, необходима немедленная медицинская помощь:
Кровотечение из влагалища
Схваткообразные боли с обеих сторон внизу живота, сопровождающиеся кровотечением, могут указывать на невынашивание беременности. В этом случае могут быть лишь незначительные кровянистые выделения или кровотечение может быть более обширным
В этом случае могут быть лишь незначительные кровянистые выделения или кровотечение может быть более обширным
Около 10–15% известных беременностей заканчиваются невынашиванием. Это чаще встречается в первом триместре.
Также ранними признаками внематочной беременности являются боль с одной стороны, кровотечение и коричневые водянистые выделения. Это всегда приводит к прерыванию беременности и требует немедленной медицинской помощи.
Любой, у кого может быть потеря беременности или внематочная беременность, должен немедленно получить медицинскую помощь.
Рвота
В то время как утренняя тошнота является ожидаемой частью беременности, сильная рвота с болью в правом боку является причиной для беспокойства.
Эта комбинация симптомов может указывать на гиперемезис беременных, тяжелую, длительную форму утренней тошноты, требующую лечения в больнице. Лечение обычно включает прием противорвотных препаратов и стероидов.
Кроме того, частая рвота может привести к серьезным осложнениям, таким как обезвоживание.
Боль в правом боку во время беременности, как правило, не вызывает беспокойства — это просто еще один результат многих физических изменений во время беременности.
Но если боль сопровождается кровотечением, выделениями, сильными головными болями или другими серьезными симптомами, важно обратиться за медицинской помощью.
Что это означает и как лечить
Беременность вносит серьезные изменения в вашу жизнь и в ваше тело. В то время как большая часть этого пропитана обнадеживающим волнением, может показаться ошеломляющим, когда вы проходите через так много вещей одновременно.
И опыт вынашивания ребенка часто означает, что каждая неожиданная боль или новый симптом вызывают вопросы и опасения, многие из которых сосредоточены на том, «нормально ли это?»
Прибавка в весе, проблемы с пищеварением (мягко говоря) и другие физические изменения, сопровождающие взросление, могут вызвать боль в боку.
Боль в правом боку во время беременности обычно не вызывает беспокойства. Эта боль может возникать по ряду распространенных причин, которые обычно легко устраняются и являются временными.
Эта боль может возникать по ряду распространенных причин, которые обычно легко устраняются и являются временными.
Однако иногда боль в боку при беременности может быть признаком чего-то более серьезного. Вам может понадобиться медицинская помощь. Вот на что следует обратить внимание, если у вас болит правый бок во время беременности.
Мышечное напряжение
По мере того, как ваше тело приспосабливается к тому, чтобы приспособиться к растущему удовольствию (и к растущей груди, и к росту ног, и ко всему остальному), вы будете прибавлять в весе. Средний прирост от 25 до 35 фунтов во время беременности является нормальным для большинства женщин.
Этот вес во время беременности нужен вам, чтобы вырастить и выкормить здорового ребенка. Но дополнительный вес может облегчить случайное растяжение мышцы. Чаще всего это происходит во втором и третьем триместре.
Дополнительный вес, а также чрезмерная сутулость при попытках принять удобное положение для вашей новой формы или поднятие малыша или другого тяжелого предмета могут вызвать боль в правом боку.
Вы можете почувствовать боль из-за растяжения или перенапряжения мышц в боку. Боль в спине также может иногда распространяться и вызывать боль в середине и нижней части правого бока.
Боль в круглой связке
Во время беременности матка расширяется, как воздушный шарик, по мере роста ребенка. Круглые связки похожи на веревки, которые помогают удерживать матку на месте. Они становятся мягче и растягиваются по мере увеличения матки.
Иногда круглые связки раздражаются или перенапрягаются. Это часто может вызывать боль в нижней правой части. Вы можете почувствовать острую или тупую боль. Обычно это происходит во втором триместре, когда увеличивается вес ребенка и количество амниотической жидкости.
У вас может возникнуть боль в круглой связке, когда вы встаете с постели утром или когда вы двигаетесь слишком быстро. Даже сильный кашель или чихание могут вызвать боль в связках.
Обычно эту боль в правом боку можно облегчить, приняв более удобное положение. Нежные растяжки, медленное движение и сгибание бедер также помогают.
Нежные растяжки, медленное движение и сгибание бедер также помогают.
Пищеварительные расстройства
Газы, запоры и вздутие живота часто встречаются при беременности. Какая удача! Как вы, вероятно, уже испытали, они также могут вызывать боль в правом боку.
Неудобные проблемы с пищеварением связаны с колебаниями уровня гормонов во время беременности. Гормональные изменения особенно распространены в первом и втором триместре.
На более поздних сроках беременности уровень гормонов может не иметь такого эффекта. Однако увеличение веса в третьем триместре может оказать давление на пищеварительный тракт (желудок и кишечник). Наряду с изжогой это также может вызвать газообразование и острую, колющую боль в желудке или боку.
Избавьтесь от вздутия живота и боли, пейте много воды и добавляйте в свой рацион больше клетчатки. К продуктам, богатым клетчаткой, относятся:
- свежие или замороженные фрукты и овощи
- цельнозерновой хлеб и макаронные изделия
- чечевица
- коричневый рис
- ячмень
Также избегайте продуктов, вызывающих газообразование, таких как: 10 9020
другие молочные продукты
Схватки Брэкстона-Хикса
Схватки Брэкстона-Хикса — это «ложные» схватки — что-то вроде тренировочного забега, когда происходит настоящее. Обычно они случаются в третьем триместре, но могут возникать и на более ранних сроках беременности.
Обычно они случаются в третьем триместре, но могут возникать и на более ранних сроках беременности.
Braxton-Hicks ощущается как напряжение или спазмы в нижней части живота. Они могут ощущаться как менструальные судороги. Эти сокращения обычно безболезненны, но спазмы могут вызывать боль в правом боку.
В отличие от настоящих схваток во время родов, Брэкстон-Хикс:
- может прекратиться, если вы измените положение или переместитесь
- не сблизитесь
- не станут сильнее со временем
Спазмы
Это не кажутся справедливыми получить судороги, когда у вас явно нет месячных. (Разве мы не должны пользоваться всеми преимуществами жизни без менструаций в течение этих месяцев?) Однако дискомфорт от спазмов может быть нормальной частью беременности. Иногда судороги могут вызывать боль в правом боку в нижней и средней части живота.
В первом и втором триместре у вас могут иногда возникать судороги, когда матка растягивается. В третьем триместре судороги могут быть вызваны напряжением мышц и связок в области живота и паха.
В третьем триместре судороги могут быть вызваны напряжением мышц и связок в области живота и паха.
Половой акт во втором и третьем триместре беременности также может вызвать судорожную боль. Любые спазмы могут вызывать ноющую или колющую боль. Судороги обычно проходят сами по себе.
Внематочная беременность
При внематочной беременности оплодотворенная яйцеклетка начинает расти вне матки. Здоровая, нормальная беременность может произойти только в утробе матери. Внематочная беременность может нанести вред вашему здоровью.
Это состояние может вызывать сильную боль в правом боку и судороги на ранних сроках беременности и, возможно, еще до того, как вы осознаете, что беременны. Вероятно, у вас также будут другие симптомы, такие как:
- острая боль в животе
- легкое или сильное кровотечение
- красное или коричневое кровотечение
Немедленно сообщите своему врачу, если у вас есть какой-либо из этих симптомов. Иногда внематочную беременность необходимо удалить, прежде чем она нанесет ущерб вашему телу. После внематочной беременности у вас может начаться нормальная беременность.
После внематочной беременности у вас может начаться нормальная беременность.
Выкидыш
Сильная боль в правом боку внизу живота наряду с другими симптомами может указывать на выкидыш. Немедленно обратитесь к врачу, если у вас есть какие-либо из следующих симптомов:
- кровянистые выделения, красное кровотечение или сгустки
- сильная боль или спазмы в нижней части живота
- боль в пояснице
первый триместр. Иногда они могут произойти еще до того, как вы узнаете, что беременны. Выкидыши случаются часто — до 15 процентов женщин, которые знают, что они беременны, переносят выкидыш — и обычно их нельзя предотвратить.
После выкидыша важно обратиться за поддержкой, так как это абсолютно нормально испытывать сильные чувства горя и утраты. Попросите помощи у своих друзей и семьи или поговорите со своим врачом о местных или онлайн-группах поддержки или консультациях.
Аппендицит
Аппендицит — инфекция или воспаление аппендикса — встречается примерно у 0,05% беременных женщин. Хотя это не часто встречается во время беременности, вы можете не осознавать, что у вас аппендицит, потому что некоторые симптомы могут ощущаться как другие симптомы беременности.
Хотя это не часто встречается во время беременности, вы можете не осознавать, что у вас аппендицит, потому что некоторые симптомы могут ощущаться как другие симптомы беременности.
Это может быть опасно, поскольку инфицированный аппендикс может опухнуть и лопнуть, если его не лечить. Лопнувший аппендикс может распространять вредные токсины в организме. Вы можете заболеть аппендицитом на любом сроке беременности.
Аппендицит обычно вызывает боль внизу справа. Вы можете почувствовать острую боль или тупую боль. У вас также могут быть другие классические симптомы, такие как:
- боль в животе в районе пупка
- тошнота
- рвота
- потеря аппетита
- fever
During pregnancy, especially in the third trimester, you may have less common symptoms of appendicitis:
- mid to upper right side pain
- heartburn
- gassiness
- diarrhea
- fatigue
Tell your немедленно обратитесь к врачу, если у вас есть какие-либо из этих симптомов.
Камни в желчном пузыре
Ваш желчный пузырь может стать привередливым во время беременности. Этот грушевидный мешок находится в верхней правой части живота. Это помогает переваривать жиры из пищи, которую вы едите. Иногда жидкость внутри него — желчь — может образовывать твердые камни.
Камни в желчном пузыре чаще возникают у беременных, потому что ваша пищеварительная система замедляется. Ваш риск увеличивается, чем больше у вас беременностей. Камни в желчном пузыре могут появиться в любой момент беременности.
Симптомы камней в желчном пузыре включают:
- боль в верхнем правом боку
- тошнота
- рвота
- потеря аппетита
- лихорадка
Сообщите своему врачу, если у вас есть какие-либо из этих симптомов. Иногда камни в желчном пузыре могут исчезнуть сами по себе. Избегание всех жирных и жареных продуктов может помочь остановить ваши симптомы.
Преэклампсия
Преэклампсия — это состояние, связанное с беременностью. Это состояние имеет ряд последствий, включая высокое кровяное давление.
Это состояние имеет ряд последствий, включая высокое кровяное давление.
Почти от 5 до 8 процентов беременных женщин страдают преэклампсией или связанными с ней гипертоническими расстройствами. Чаще всего он появляется во втором и третьем триместре.
Преэклампсия может привести к повышению артериального давления до опасного уровня. Это может подвергнуть вас риску инсульта. Он также может повредить вашу печень, почки или легкие.
Если у вас преэклампсия, вы можете почувствовать боль в правом верхнем боку, обычно под ребрами. Немедленно сообщите своему врачу, если у вас есть какие-либо симптомы преэклампсии:
- головные боли
- затуманенное зрение
- чувствительность к яркому свету
- тошнота
- рвота
- утомляемость
- одышка 20 отеки (особенно ног)
- легкие синяки
- малое мочеиспускание
Боль в правом боку, вызванную растяжением мышц или связок, обычно можно облегчить с помощью домашних процедур. Боль, вызванная газообразованием, может уменьшиться, если вы будете следить за тем, что едите.
Боль, вызванная газообразованием, может уменьшиться, если вы будете следить за тем, что едите.
Облегчить мышечную боль, боль в связках и судороги с помощью:
- смены положения
- лежа
- ходьбы или движения
- использования грелки или грелки
- принятия теплой ванны 2 массажа 1902 безрецептурные обезболивающие
Большинство болей в мышцах и связках в конечном итоге проходят без лечения. Обратитесь к врачу, если:
- боль в боку постоянная или сильная
- боль в боку усиливается ночью или в положении лежа
- у вас отек или покраснение в этой области
Более серьезные причины боли в правом боку во время беременности также могут вызывать другие симптомы. Это могут быть признаки внематочной беременности, выкидыша, камней в желчном пузыре, преэклампсии и других состояний. Вам может потребоваться лечение, включая хирургическое вмешательство.
Вам может потребоваться лечение, включая хирургическое вмешательство.
Получите неотложную медицинскую помощь, если у вас есть:
- сильная боль
- боль, которая не проходит или не проходит
- головная боль
- затуманенное зрение
- кровотечение
- лихорадка
- затрудненное дыхание
Боли и боли, включая боль в правом боку, являются нормальной частью беременности. Общие причины включают увеличение веса, повышение уровня гормонов и газообразование. Дискомфорт и боль обычно проходят сами по себе или при домашнем лечении.
Более серьезные состояния также могут вызывать боль в правом боку во время беременности. Не игнорируйте сильную боль или боль, которая не проходит. Сообщите своему врачу о любых симптомах, которые у вас есть.
Получите неотложную медицинскую помощь, если у вас есть такие симптомы, как высокое кровяное давление, сильное кровотечение, лихорадка и нечеткое зрение.
Боль в бедре при беременности: домашнее лечение, причины, профилактика
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Боль в бедре и беременность
Если вы испытываете боль в бедре во время беременности, вы не одиноки. Около 20 процентов женщин испытывают боль в бедре во время беременности. Боль может быть сосредоточена в боковой или задней части бедра или в общей области тазового пояса. Он может ощущаться тупым или острым, появляться постепенно или внезапно.
Боль в тазобедренном суставе может начаться в любой момент беременности, но чаще всего она возникает во втором и третьем триместрах, когда ребенок растет и ваше тело готовится к родам.
Читайте дальше, чтобы узнать, как лечить и предотвращать боль в бедре во время беременности.
5 Домашние средства
Если у вас особенно сильная или ограничивающая боль, вы можете посетить мануального терапевта или физиотерапевта для профессиональной оценки. Обязательно сообщите им, что вы беременны. В противном случае, вот несколько вещей, которые вы можете сделать дома, чтобы почувствовать себя лучше.
1. Йога
Растяжка может помочь расслабить напряженные бедра и облегчить боль. Йога также может быть хорошим упражнением во время беременности, поскольку она мягкая и малотравматичная.
Некоторые формы йоги, в том числе «горячая йога», не рекомендуются при беременности. Обязательно сообщите своему инструктору, что вы беременны, если решите посещать занятия йогой.
Вы можете найти множество бесплатных онлайн-видео с последовательностями поз, специально предназначенных для помощи при проблемах с бедрами и спиной во время беременности.
Например, Йога Сидсель делится этим 20-минутным сеансом для бедер и нижней части спины. Она фокусируется на следующих позах:
Поза коровы
Активное тело. Творческий Разум.
- Встаньте на четвереньки, расставив колени на расстоянии бедер, бедра над коленями и плечи над запястьями.
- Медленно опускайте живот к мату, выгибая позвоночник.
- Вернитесь в нейтральное положение и повторите.

Опционально: вы также можете медленно передвигаться на четвереньках, если вам это нравится.
Поза ребенка
Активное тело. Творческий Разум.
- Из коровы подогните пальцы ног и вытяните руки перед собой.
- Отведите бедра назад, расставив колени немного шире, чем раньше.
- Опусти голову на землю.
Дополнительно: в этом положении можно также раскачиваться вперед и назад.
Связанный угол позы
Активное тело. Творческий Разум.
- Примите сидячее положение, ноги согнуты в бабочку, ступни соприкасаются.
- Особенно полезно приподнять сиденье с помощью сложенного одеяла или валика, чтобы освободить место для живота.
- Вы можете держаться высоко или ходить руками вперед, держа позвоночник прямо. Не искривляйте позвоночник.
2. Другие упражнения
Существуют также физиотерапевтические упражнения, которые можно выполнять дома, чтобы получить облегчение. Джейн из myPhysioSA for Her подробно описывает несколько растяжек, подходящих для беременности:
Джейн из myPhysioSA for Her подробно описывает несколько растяжек, подходящих для беременности:
Рисунок 4. Растяжка
Активное тело. Творческий Разум.
- Встаньте на четвереньки.
- Сдвиньте одно колено вперед как можно дальше и сдвиньте ступню к противоположному запястью.
- Отведите другую ногу назад, пока не почувствуете растяжение в нижней части передней ноги.
- Удерживать от 30 до 60 секунд.
- Повторить с другой стороны.
Рисунок 4 (сидя)
Активный корпус. Творческий Разум.
- Сидя на устойчивом стуле или другой поверхности, подтяните одну лодыжку к противоположному бедру, образуя цифру 4.
- Сядьте прямо, спина прямая.
- Наклоняйтесь вперед в тазобедренном суставе, пока не почувствуете растяжение.
- Удерживать от 20 до 30 секунд.
- Повторить с другой стороны.
3. Безрецептурные обезболивающие
Помимо упражнений и растяжек, вы можете почувствовать облегчение с помощью безрецептурных (безрецептурных) обезболивающих средств. Спросите своего врача, какой из них лучше всего подходит для вас, а также какую дозировку вам следует принимать.
Спросите своего врача, какой из них лучше всего подходит для вас, а также какую дозировку вам следует принимать.
Например, ацетаминофен (тайленол) относится к категории В и считается безопасным во время беременности.
4. Теплая ванна или компресс
При температурном лечении боли в бедре лучше использовать тепло, а не холод. Тепло помогает обеспечить приток крови к пораженной области. Он также уменьшает тугоподвижность суставов и мышечные спазмы.
В качестве теплого компресса можно использовать грелку или самодельный компресс (влажное полотенце, смоченное в теплой воде). Наносить на 10-15 минут за один раз. Не следует прикладывать грелку непосредственно к животу.
При использовании теплой ванны для облегчения боли во время беременности убедитесь, что вода не слишком горячая. Оно должно быть достаточно теплым, чтобы вы не чувствовали холода, но и не настолько горячим, чтобы повышалась температура тела. Попробуйте добавить ½ стакана соли Эпсома (сульфата магния), чтобы расслабить напряженные мышцы.
5. Массаж
Ваш партнер может массировать определенные области вокруг бедер, чтобы снять боль и давление. Сертифицированный специалист по массажу Исис Арьета объясняет, что массаж бедер и ног лежа на боку можно безопасно делать дома.
Вот как:
- Лягте на бок, обхватив коленями и руками подушку для беременных или несколько отдельных подушек.
- Попросите партнера найти край вашего треугольного крестца, который находится на спине. Представьте себе линию, проходящую через таз от тазовой кости до спины. Это ваш треугольный крестец. Надавите ладонью на стопы. В то же время пусть он потянется в противоположном направлении другой ладонью к грудной клетке.
- Ваш партнер также может сосредоточиться непосредственно на тазовой кости, массируя область легким нажимом круговыми или покачивающими движениями кулаками.
- При желании повторите массаж с другой стороны тела.
Примечание. Во время массажа ваш партнер должен сосредоточиться на раскрытии туловища и растяжении мышц по направлению к позвоночнику.
Что вызывает боль в бедре во время беременности?
Существует несколько причин, по которым вы можете испытывать боль в бедре во время беременности. Часто это не является признаком осложнений или того, что вы сделали что-то не так. Вот пять распространенных причин:
1. Релаксин
Уровень гормона релаксина увеличивается во время беременности. Как следует из названия, он расслабляет ткани, соединяющие кости по всему телу. Это может привести к дискомфорту в области таза, особенно к болям в спине или бедрах.
2. Прибавка в весе
По мере того, как вы и ваш ребенок набираете вес, увеличивается нагрузка на ваши кости и суставы. Чрезмерное увеличение веса может привести к боли в бедре и другому дискомфорту.
Врачи рекомендуют набрать в общей сложности от 11 до 40 фунтов во время одноплодной беременности. Рекомендуемое количество зависит от вашего начального веса. Как правило, женщины со здоровым весом до беременности должны набрать от 25 до 35 фунтов.
Следуйте рекомендациям своего врача по набору веса во время беременности и никогда не пытайтесь сбросить вес во время беременности, если это не рекомендовано и не контролируется врачом.
3. Плохая осанка
Ваша осанка может измениться с увеличением веса и перераспределением веса вокруг живота. Не только это, но и если ваш ребенок склоняется на одну сторону больше, чем на другую, это также может вызывать боли.
Держать ребенка старшего возраста на бедре или нести другие тяжелые предметы без правильной осанки — еще одна проблема с осанкой, которая может привести к боли в бедре.
Чтобы поддерживать правильную осанку, на протяжении всей беременности носите поддерживающую обувь. По возможности сокращайте количество тяжелых вещей, которые вы поднимаете или переносите. Делайте перерывы при ходьбе, чтобы не прибегать к плохой осанке в результате усталости.
Если это не рекомендовано врачом, избегайте длительного сидения. Вместо этого вставайте и двигайтесь, чтобы избежать дополнительной нагрузки на суставы и мышцы.
4. Транзиторный остеопороз
Некоторые боли в тазобедренном суставе могут быть вызваны деминерализацией тазобедренных костей или так называемым транзиторным остеопорозом. Это состояние обычно начинается где-то во втором или третьем триместре и может быть связано с уровнями кальция и калия.
Вы можете испытывать боль в бедрах или паху. Чтобы поставить правильный диагноз, вам понадобится МРТ.
Преходящий остеопороз обычно проходит вскоре после родов, но в редких случаях у вас могут возникнуть переломы бедра, которые заживают дольше.
5. Положение для сна
Сон на боку может вызвать боль в тазобедренном суставе, оказывая давление на суставы. Тем не менее, поскольку во время беременности доступно меньше положений для сна, сон на боку может быть наиболее удобным вариантом.
Если это положение беспокоит ваши бедра, подумайте о том, чтобы спать с подушкой между коленями, чтобы ваши ноги были лучше выровнены. Стандартная подушка подойдет, но специальные подушки для беременных, такие как Snoogle, также полезны и обеспечивают поддержку всего тела.
Когда обращаться за помощью
Хотя боль в бедре во время беременности может быть нормальным явлением, вы можете обратиться к врачу, если боль мешает вашей повседневной жизни. Например, поговорите со своим лечащим врачом, если вы обнаружите, что избегаете определенных действий, таких как ходьба, из-за боли.
Если боль станет сильной, будьте внимательны. Боль и давление могут быть признаками преждевременных родов, особенно если вы также испытываете схватки. Схватки могут ощущаться как спазмы желудка с интервалом от 10 до 12 минут (или ближе). Еще одним признаком являются прозрачные, розовые или коричневые выделения из влагалища.
Как предотвратить боль в бедре во время беременности
Хотите предотвратить боль в бедре до того, как она появится? Вот несколько вещей, которые вы можете попробовать. Имейте в виду, что профилактические меры могут не работать для всех.
- Будьте активны во время беременности. Упражнения с низким воздействием, такие как ходьба, езда на велосипеде и плавание, могут быть лучшими для предотвращения боли в бедре.

- Контролируйте увеличение веса. Как правило, вам нужно потреблять всего около 300 дополнительных калорий каждый день, чтобы поддерживать здоровую беременность.
- Носите плоскую, поддерживающую обувь с хорошей поддержкой свода стопы во время упражнений и повседневной деятельности. И держитесь подальше от ног в течение длительного периода времени, если вы начинаете замечать боль.
- Соблюдайте правильную осанку, когда сидите, стоите, поднимаете или переносите тяжелые предметы.
- Избегайте определенных действий, которые могут усугубить тазовую боль, таких как скрещивание ног, длительное стояние, уборка пылесосом или поднятие тяжестей.
- Приобретите поддерживающий пояс для беременных, чтобы поддерживать тазобедренные суставы в течение дня.
- Подумайте о том, чтобы запланировать регулярный дородовой массаж у лицензированного терапевта, чтобы мышцы оставались расслабленными.
Еда на вынос
Боль в бедре может быть реальностью беременности, особенно по мере приближения даты родов. Если эти упражнения, растяжки и другие меры комфорта не приносят вам облегчения, подумайте о том, чтобы обратиться к врачу или обратиться за специализированной помощью к физиотерапевту или мануальному терапевту. Боль в бедре, вызванная беременностью, скорее всего, исчезнет вскоре после родов.
Если эти упражнения, растяжки и другие меры комфорта не приносят вам облегчения, подумайте о том, чтобы обратиться к врачу или обратиться за специализированной помощью к физиотерапевту или мануальному терапевту. Боль в бедре, вызванная беременностью, скорее всего, исчезнет вскоре после родов.
Боль в плече при беременности: внематочная или нормальная?
Если вы беременны, вы знаете, что все новые захватывающие изменения в вашем теле происходят с небольшой икотой. Некоторые из них включают в себя постоянную усталость и ощущение боли, мурашек и покалывания в животе и спине.
Беременность также может вызывать боль в тех частях тела, которые кажутся довольно удаленными от того места, где происходят все действия. Вы можете быть удивлены, узнав, что ваша новая боль в плече может быть напрямую связана с вашей беременностью.
Боль в плече (как и другие боли) может быть нормальным явлением во время беременности. Но в некоторых случаях боль в плече — наряду с другими симптомами — может быть признаком того, что что-то не так. Когда во время беременности у вас болит плечо, это важно.
Когда во время беременности у вас болит плечо, это важно.
Вот что нужно знать и что делать, если у вас болит плечо во время беременности.
Боль в плече во время беременности может возникнуть в любое время и по многим причинам. В большинстве случаев это нормально.
Это происходит из-за изменений в мышцах и суставах. Причины могут включать в себя напряжение спины, сон в смешной позе, неправильную осанку и слишком долгое стояние.
Типичная (и не вызывающая беспокойства) боль в плече во время беременности может ощущаться как скованность или ноющая боль. Она не должна ощущаться как острая или колющая боль.
Первый триместр
Ваш организм вырабатывает гормон релаксин еще до того, как вы забеременеете. Этот гормон также выполняет множество различных функций, начиная с начала беременности и заканчивая рождением ребенка. Релаксин помогает вашему телу расти и меняться для вашего развивающегося малыша.
По сути, релаксин делает это, ослабляя соединительную ткань, что может вызывать боли в различных местах, в том числе в плечах.
Второй триместр
По мере того, как растет ваш ребенок, растет и ваше тело, чтобы питать эту новую цветущую жизнь. Во втором триместре ваш животик начинает проявляться, а форма вашего тела и вес меняются для здоровой беременности.
Изменения в вашем теле влияют на то, как вы спите, сидите, стоите и даже ходите. На самом деле, одно небольшое медицинское исследование показало, что у женщин во втором триместре походка (скорость ходьбы) была медленнее, чем у небеременных.
Это означает, что даже если вы еще не выглядите очень беременной, изменения в вашем теле влияют на ваши мышцы и то, как вы себя держите. Это может привести к мышечным болям, включая боль в плече.
Третий триместр
В третьем триместре вы, очевидно, претерпеваете множество изменений в своем теле, поскольку ваш малыш готовится к выходу. Ваше тело приспосабливается к ношению ребенка и переносной мини-кровати разными способами, в том числе буквально изгибая позвоночник!
В том же исследовании 2015 года, что и выше, исследователи сравнили позвоночники 19 беременных женщин в третьем триместре беременности с женщинами, которые не были беременны. Они обнаружили, что поясничный отдел (нижний конец) позвоночника у беременных женщин в третьем триместре был более искривлен.
Они обнаружили, что поясничный отдел (нижний конец) позвоночника у беременных женщин в третьем триместре был более искривлен.
Это означает, что ваш позвоночник больше похож на букву «S» на более поздних сроках беременности, чтобы помочь справиться с лишними килограммами ребенка, едой, кровью и многим другим. Изменения в позвоночнике могут привести к изменениям в мышцах спины и плеч. Это может привести к нормальной боли в плече во время беременности.
Также в третьем триместре релаксин помогает расслабить связки, чтобы суставы тазовых костей могли расслабиться и открыться для более качественных родов. Другие суставы в вашем теле также расслабляются, в том числе плечевые суставы.
Расслабление плечевого сустава, а также изменение осанки, положения во сне, походки и всего остального может привести к нормальной боли в плече в третьем триместре.
Более серьезные причины болей в плече могут возникнуть в любой момент беременности. Вот почему вы должны сообщить своему врачу, если у вас есть боль в плече или какие-либо другие необычные симптомы.
Первый триместр
Если вы чувствуете боль в плече очень рано в первом триместре, причиной может быть внематочная или трубная беременность. Это когда эмбрион имплантируется вне матки — обычно в маточной трубе.
Люди с внематочной беременностью обычно имеют симптомы между 4 и 12 неделями беременности. У вас могут появиться симптомы еще до того, как вы узнаете, что беременны, или до того, как вы обратитесь к врачу.
Внематочная беременность может вызвать боль в кончике плеча. Это может ощущаться как внезапная странная боль между плечом и рукой.
Эта серьезная причина боли в плече во время беременности на самом деле возникает из-за кровотечения в брюшной полости. Это кровотечение невозможно увидеть, но оно может раздражать нерв, отвечающий за непроизвольные движения диафрагмы.
В свою очередь, нерв передает сенсорную информацию от диафрагмы и области плеча, создавая ощущение боли — отраженной боли — в плече.
Помимо боли в плече у вас, вероятно, будут другие симптомы, такие как:
- боль в животе
- обморок
- тошнота или рвота
- вагинальное кровотечение
- вздутие живота или переполнение желудка
- спазмы или боль с одной стороны
Внематочная беременность требует немедленной медицинской помощи.
Второй и третий триместры
Камни в желчном пузыре
Гормоны, которые помогают вам забеременеть и сохранить беременность, также могут вызывать побочные эффекты, включая, в редких случаях, камни в желчном пузыре. Вы можете вообще не знать, что у вас есть желчные камни, но если желчный камень застревает в протоке или трубке, это может вызвать серьезные симптомы.
Боль в правом плече во время беременности может означать наличие камней в желчном пузыре. Другие симптомы включают:
- тошнота и рвота
- сильная боль в верхней правой части живота, усиливающаяся
- внезапная боль в середине живота, усиливающаяся
- боль в спине между лопатками
даже часы. В серьезных случаях у вас может быть высокая температура и даже желтуха (пожелтение кожи и глаз).
Вам может потребоваться операция по удалению желчных камней, если у вас серьезная непроходимость или другие осложнения. Но в большинстве случаев камни в желчном пузыре можно лечить, изменив образ жизни, например:
- Регулярное питание
- Добавление больше продуктов, богатых клетчаткой в рацион,
- Избегание жареных продуктов
- Избегание сладких продуктов
- Избегание простых углеводов
- Получение света каждый день
70.
 триместре, боль в плече может быть одним из симптомов преэклампсии. Это серьезное состояние возникает, когда у вас высокое кровяное давление (гипертония) и другие осложнения во время беременности или после родов.
триместре, боль в плече может быть одним из симптомов преэклампсии. Это серьезное состояние возникает, когда у вас высокое кровяное давление (гипертония) и другие осложнения во время беременности или после родов.Симптомы обычно проявляются после 20-й недели беременности, но могут проявиться и раньше. Помимо боли в плече, к другим признакам преэклампсии относятся:
- отек лица
- отек рук
- головная боль
- изменение зрения
- затуманенное зрение или зрительные пятна
- чувствительность к свету
- боль при глубоком дыхании
- боль в верхней части живота
- боль в верхней правой части
- тошнота и рвота
- одышка или затрудненное дыхание
Лечение преэклампсии включает измерение артериального давления несколько раз в день и посещение врача для регулярных осмотров. Вам могут потребоваться лекарства, диета с низким содержанием натрия и постельный режим, чтобы контролировать артериальное давление.
Если симптомы преэклампсии не улучшаются, врач может порекомендовать досрочное родоразрешение. Обычно вы выздоравливаете вскоре после рождения ребенка.
Вы должны уметь лечить стандартные боли и боли во время беременности, включая боль в плече, с помощью нескольких советов и рекомендаций. Вы должны чувствовать себя лучше с:
- растяжка
- массаж — просто обратитесь к специалисту, который разбирается в вопросах беременности
- теплая (не горячая) ванна
- теплые или холодные компрессы
- поддержка осанки
- подушка для поддержки сна — вот несколько хороших вариантов
Спросите своего врача, какое обезболивающее безопасно во время беременности и подходит именно вам. Ацетаминофен (тайленол) обычно можно принимать время от времени.
При более серьезных причинах болей в плече — эктопии, желчнокаменной болезни и преэклампсии — вам потребуется более конкретное лечение у врача.
Всегда обращайтесь к врачу, если во время беременности у вас появляются какие-либо необычные, новые или странные симптомы, включая сильную боль в плече или боль, которая не проходит.
Позвоните своему врачу и получите неотложную медицинскую помощь, если вы подозреваете, что у вас может быть внематочная беременность, или если вы чувствуете сильную, острую боль. Вам может потребоваться неотложная помощь или даже хирургическое вмешательство, чтобы предотвратить опасные осложнения внематочной беременности.
Немедленно позвоните своему врачу, если у вас появились тошнота и рвота или другие симптомы преэклампсии во втором или третьем триместре.
Вы не сможете предотвратить большинство болей во время беременности. Периодическая боль в плече является нормальной частью беременности.
Но вы можете помочь предотвратить такие серьезные осложнения, как преэклампсия. Поговорите со своим врачом о лучших способах контроля артериального давления во время беременности.
Советы по нормализации кровяного давления во время беременности включают:
- употребление большого количества воды каждый день
- сокращение потребления соли в рационе
- добавить больше белка в свой рацион
- поднять ноги, когда это возможно
- избегать слишком долгого стояния
- делать легкие физические упражнения каждый день
- избегать фаст-фуда
- избегать жареной пищи
боль в плече не является редкостью вы беременны — и это может произойти по нескольким легким причинам на протяжении всей беременности.
Существует несколько редких причин боли в плече, которые могут быть опасными. К ним относятся внематочная беременность в начале первого триместра и преэклампсия во втором или третьем триместре.
Немедленно обратитесь к своему лечащему врачу, если у вас возникнет внезапная, странная или сильная боль. Расскажите своему врачу о любых симптомах, которые не кажутся вам «нормальными». Вы знаете свое тело лучше, чем кто-либо другой, даже во время беременности!
Является ли одышка признаком ранней беременности? Плюс Почему это случилось
Является ли одышка признаком ранней беременности? Plus Why It HappeМедицинский обзор Холли Эрнст, PA-C — Эмили Кронклетон, 22 августа 2018 г.
Обзор
Одышка в медицине известна как одышка.
Ощущение, что не хватает воздуха. Вы можете чувствовать сильное стеснение в груди или голодать. Это может вызвать у вас чувство дискомфорта и усталости.
Одышка часто возникает на ранних сроках беременности из-за повышенного уровня гормонов, а также из-за потребности в большем количестве кислорода.
Продолжайте читать, чтобы узнать больше о том, почему возникает одышка во время беременности, что это означает и что вы можете с этим поделать.
Почему это происходит?
Даже если ваш ребенок недостаточно большой, чтобы оказывать давление на ваши легкие, вам может быть труднее дышать, или вы можете лучше осознавать, что вам нужно сделать глубокий вдох.
Это связано с изменениями в дыхательной системе, а также с выработкой гормонов во время беременности.
Избыток гормона прогестерона в первом триместре влияет на ваше дыхание. Вырабатывается больше прогестерона, чтобы помочь строить и поддерживать слизистую оболочку матки. Прогестерон также увеличивает количество вдыхаемого и выдыхаемого воздуха при нормальном дыхании.
В первые недели беременности вы также приспосабливаетесь к обмену кислородом и кровью с ребенком. Это еще один фактор, который может вызвать одышку.
Ощущение одышки может усилиться, если у вас есть заболевание сердца или легких.
Является ли это признаком того, что вы беременны?
Сама по себе одышка не является надежным признаком беременности, пока вы не получите положительный результат теста на беременность.
Одышка может быть вызвана другими факторами, а также гормональными изменениями, происходящими во время овуляции и во время лютеиновой фазы (второй половины) нормального менструального цикла.
После овуляции уровень прогестерона повышается, что способствует формированию здоровой слизистой оболочки матки. Это помогает поддерживать здоровую беременность, но это происходит независимо от того, забеременеете ли вы в любом конкретном цикле.
Если вы не беременны, вы потеряете эту слизистую оболочку матки во время менструации.
Однако одышка может быть ранним признаком беременности, если она сочетается с другими симптомами. Эти признаки ранней беременности включают чувство усталости, усталости или головокружения. У вас могут быть опухшие или чувствительные груди, спазмы и легкие кровянистые выделения перед началом менструации.
Другие ранние симптомы включают в себя:
- Требуния или отвращения к определенным продуктам
- Повышенное обоняние
- Наусея
- Попада в настроение
- Повышенное моче похоже на признаки того, что у вас скоро начнутся месячные или вы заболеваете.
Вы всегда должны делать тест на беременность, чтобы подтвердить свою беременность.
Как это проявляется на более поздних сроках беременности?
У вас может продолжаться одышка на протяжении всей беременности.
По мере развития беременности вашему ребенку потребуется больше кислорода из вашей крови. Это заставит вас требовать больше кислорода и чаще дышать.
Кроме того, размер вашего ребенка увеличится. Растущая матка будет занимать больше места в животе и давить на другие органы в вашем теле.
На сроке от 31 до 34 недель беременности матка давит на диафрагму, что затрудняет полное расширение легких. Это может вызвать поверхностное дыхание и одышку.

У вас может быть меньше одышки в течение последних нескольких недель беременности, когда ваш ребенок продвигается глубже в таз, чтобы подготовиться к рождению. Это немного ослабит давление на легкие и диафрагму.
Какие у вас есть варианты помощи и лечения?
Существует несколько изменений образа жизни и домашних процедур, которые могут помочь уменьшить дискомфорт от одышки на ранних сроках беременности и в последующий период.
Вот несколько предложений:
- Бросьте курить и избегайте пассивного курения. Курение и беременность несовместимы, независимо от симптомов.
- Избегайте воздействия загрязняющих веществ, аллергенов и токсинов окружающей среды.
- Используйте воздушные фильтры для помещений и избегайте искусственных ароматизаторов, плесени и пыли.
- Поддерживайте здоровый вес.
- Соблюдайте здоровую диету с продуктами, богатыми антиоксидантами.
- Прислушивайтесь к своему телу и больше отдыхайте.

- Выполняйте умеренную программу упражнений. Ваш уровень упражнений будет варьироваться в первом, втором и третьем триместрах.
- Избегайте физических нагрузок, особенно на высоте более 5000 футов (1524 метра).
- Делайте столько перерывов, сколько вам нужно.
- Соблюдайте правильную осанку. Это позволяет вашим легким полностью расшириться.
- Дышите передней, задней и боковыми сторонами грудной клетки.
- Дышите, сжав губы, чтобы замедлить дыхание.
- Практика диафрагмального дыхания.
- Лечение любых основных заболеваний, которые могут способствовать одышке.
- Сделайте ежегодную прививку от гриппа, чтобы предотвратить легочные инфекции и укрепить здоровье легких.
- Используйте подушки, чтобы подпирать себя во время сна.
- Спите в расслабленной позе.
- Сядьте на стул и наклонитесь вперед, чтобы опереться на колени, стол или подушку.
- Стойка с опорой на спину или руки.
- Используйте вентилятор.

Когда обратиться к врачу
Легкая одышка обычно не вызывает беспокойства и не влияет на количество кислорода, доставляемого ребенку.
Состояние, влияющее на дыхание, может ухудшиться во время беременности. Если у вас есть состояние, которое влияет на ваше дыхание, например, астма, обязательно поговорите со своим врачом о том, как справляться с этим состоянием во время беременности.
Немедленно обратитесь к своему лечащему врачу, если одышка становится тяжелой, внезапно возникает или влияет на вашу способность функционировать.
Обратитесь за медицинской помощью, если одышка сопровождается любым из следующих симптомов:
- Быстрая частота пульса
- Сердце пальпитация (быстрое, сильное сердцебиение)
- Чувство головокружения или слабые
- NAUSEA
- БАСОВАЯ БЛАГОДА
- Окрухлые АКЛАС и ноги
- БЛАНДИНА ОБЛАСТИ, ИЛИ НЕЧЕСТИ, ИЛИ ТОПЕРЫ, ИЛИ ДЕЙСТВИЯ 9002 2
- БЛАНДИНА ОБЛАСТИ, ИЛИ НЕЧЕТЫ, ИЛИ НЕСТОЙ 9002 2
- Bluessey, Огня, или на гостях, или на гостях, или ноги
- .
 кашель
кашель - свистящее дыхание
- кашель с кровью
- лихорадка или озноб
- обострение астмы
Всегда обращайтесь к врачу, если что-либо беспокоит вас во время беременности. Важно, чтобы у вас была четкая коммуникация со своим врачом, и вам было удобно обсуждать все, что возникает.
Ваш врач может определить, нормально ли все, что вы испытываете.
Last medically reviewed on August 22, 2018
- Parenthood
- Pregnancy
- 1st Trimester
Medically reviewed by Holly Ernst, PA-C — By Emily Cronkleton on August 22, 2018
14 рецептов от утренней тошноты
7 советов по предотвращению растяжек
11 Продукты и напитки, которых следует избегать во время беременности. Что нельзя есть
Как младенцы дышат в утробе матери?
Беременность и астма: взаимосвязь между ними
Утренняя тошнота подкосила тебя? Избавьтесь от тошноты с помощью одного из этих 14 вкусных и простых рецептов.

ПОДРОБНЕЕ
7 советов по предотвращению растяжек
Медицинский обзор Синтии Кобб, DNP, APRN, WHNP-BC, FAANP
Растяжки выглядят как вмятины на коже. Они могут быть красными, фиолетовыми или серебристыми. Они распространены во время беременности, но любой может…
ПОДРОБНЕЕ
11 Продукты и напитки, которых следует избегать во время беременности — что нельзя есть
Адда Бьярнадоттир, MS, RDN (Ice)
Некоторые продукты могут быть очень вредными для беременных женщин и их детей. Это список из 11 продуктов и напитков, которых следует избегать беременным женщинам.
ПОДРОБНЕЕ
Как младенцы дышат в утробе матери?
Младенцы дышат в утробе матери совсем иначе, чем после рождения. Узнайте больше о том, как дети дышат в утробе матери, во время родов и после…
ПОДРОБНЕЕ
Беременность и астма: взаимосвязь
Медицинский осмотр Карима Ясина
ПОДРОБНЕЕ
13 лучших леггинсов, чтобы оставаться в форме во время беременности
Медицинский осмотр Мередит Уоллис, MS, APRN, CNM, IBCLC для любой будущей мамы.
 Ищете ли вы область вокруг живота или область вокруг живота, для тренировок или отдыха…
Ищете ли вы область вокруг живота или область вокруг живота, для тренировок или отдыха…ПОДРОБНЕЕ
7 одобренных дерматологами продуктов для послеродовых прядей
Есть так много радостей отцовства, но истончение волос и выпадение волос не в этом списке. Вот некоторые продукты, рекомендованные дерматологами для…
ПОДРОБНЕЕ
Слабый положительный результат домашнего теста на беременность: беременна ли я?
Медицинское заключение Майкла Вебера, доктора медицинских наук
Если вы видите слабую полоску на домашнем тесте на беременность, вы можете не понять, беременны вы или нет. Вот что может означать слабая линия.
ПОДРОБНЕЕ
Что означает застой мочи во время беременности?
Застой мочи во время беременности относится к затрудненному мочеиспусканию.
 Это может быть серьезное состояние. Если вы беременны и не можете помочиться, поговорите с…
Это может быть серьезное состояние. Если вы беременны и не можете помочиться, поговорите с…ПОДРОБНЕЕ
7 лучших кремов для сосков 2022 года
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Мы собрали несколько лучшие кремы для сосков на рынке, которые помогают успокоить и заживить кожу вокруг сосков во время беременности и кормления грудью.
ПОДРОБНЕЕ
Боль в животе во время беременности: причины и лечение
Боль в верхней части живота Боль во время беременности может быть нормальной частью процесса, поскольку ваше тело меняется, чтобы приспособиться к растущему ребенку. Хотя существует много безобидных причин этой боли в животе, некоторые из них могут быть более серьезными. Будущей матери важно узнать обо всех возможных причинах, чтобы вы могли распознать симптомы, которые могут вызвать беспокойство.
Распространенные причины болей в животе во время беременности
Некоторые боли в животе во время беременности довольно распространены и обычно не представляют опасности для вас и вашего ребенка.
- Боль в круглой связке: Это может быть острая колющая боль при смене положения или ноющая, тупая, затяжная боль. Боль в круглой связке вызвана двумя большими связками, которые идут от матки к паху. По мере роста матки эти связки растягиваются и создают дискомфорт. Об этой боли обычно сообщают во втором триместре, и она считается безвредной. Прочитайте полную статью о боли в круглой связке.
- Газы и запоры: Газы во время беременности вызваны повышенным уровнем прогестерона. По мере высвобождения большего количества этого гормона работа желудочно-кишечного тракта замедляется, из-за чего пища движется медленнее. Пить много воды, есть продукты, богатые клетчаткой, заниматься спортом и использовать смягчители стула — отличные способы борьбы с чрезмерным газообразованием и запорами.
 Узнайте больше о запорах во время беременности.
Узнайте больше о запорах во время беременности.
- Схватки Брэкстона-Хикса: Иногда называемые «тренировочными схватками», схватки Брэкстона-Хикса вызывают скорее легкое раздражение, чем риск для вас или вашего ребенка. Многие женщины сообщают, что при приеме Брэкстона-Хикса ощущается напряжение мышц живота, из-за чего живот становится твердым или твердым. Важно отличать схватки Брэкстона-Хикса от настоящих схваток. Истинные сокращения будут ближе друг к другу, длятся более длительный период времени и болезненны. Настоящие схватки заставят вас затаить дыхание, поэтому общее эмпирическое правило заключается в том, что если вы в состоянии продолжать свою обычную деятельность, то, скорее всего, это Брэкстон-Хикс. Также врачи сообщают, что Брэкстон-Хик может быть вызван обезвоживанием, поэтому употребление большого количества воды может помочь устранить эту проблему. Узнайте больше о схватках Брэкстона-Хикса.
- Распространенные неприятные ощущения: В дополнение к перечисленным выше, есть несколько других распространенных неприятных ощущений в животе, которые могут возникать во время беременности и обычно не представляют угрозы.
 Ваша растущая матка, желудочные вирусы, камни в почках, миомы и пищевая непереносимость — все это допустимые формы безвредной боли в животе.
Ваша растущая матка, желудочные вирусы, камни в почках, миомы и пищевая непереносимость — все это допустимые формы безвредной боли в животе.
Когда боль в животе во время беременности является серьезной
Хотя многие женщины, испытывающие боль в животе, имеют здоровую беременность, бывают случаи, когда боль в животе может представлять серьезный риск. Если у вас проявляются какие-либо серьезные симптомы, такие как описанные ниже, немедленно обратитесь к врачу.
- Внематочная беременность: Встречается в 1 из 50 беременностей . Внематочная беременность – это имплантация яйцеклетки в любом месте, кроме матки. Чаще всего яйцеклетка имплантируется в маточную трубу. К сожалению, внематочная беременность не может продолжаться до срока и требует лечения. В том маловероятном случае, если у вас внематочная беременность, вы можете испытывать сильную боль и кровотечение между 6-й и 10-й неделями беременности. Женщины с повышенным риском внематочной беременности включают тех, у кого была внематочная беременность в прошлом или у которых был эндометриоз, перевязка маточных труб или внутриматочная спираль (ВМС) на месте во время зачатия.
 Узнайте больше о внематочной беременности.
Узнайте больше о внематочной беременности.
- Отслойка плаценты: Отслойка плаценты — это опасное для жизни состояние, при котором плацента отделяется от матки до рождения ребенка. Одним из симптомов отслойки плаценты является постоянная боль, из-за которой желудок остается твердым в течение длительного периода времени без облегчения. Другим признаком является кровавая жидкость или преждевременное отхождение вод. Дополнительные симптомы включают болезненность в животе, боль в спине или выделение жидкости со следами крови. Вы можете получить доступ к полной статье об отслойке плаценты здесь.
- Выкидыш: К сожалению, от 15 до 20 процентов беременностей заканчиваются выкидышем , что делает его наиболее распространенной формой невынашивания беременности. Иногда называемый «самопроизвольным абортом», выкидыш чаще всего происходит в первые 13 недель беременности. Признаки выкидыша включают боль в спине от легкой до сильной, настоящие схватки (случающиеся каждые 5-20 минут), коричневые или ярко-красные кровотечения со спазмами или без них, выделение ткани или сгустка из влагалища и внезапное уменьшение других признаков.
 беременности. Прочитайте полную статью о выкидыше.
беременности. Прочитайте полную статью о выкидыше.
- Инфекция мочевыводящих путей: Легко поддается лечению во время беременности, но при игнорировании инфекция мочевыводящих путей может вызвать осложнения. ИМП, которые чаще всего распознаются по боли, дискомфорту и/или жжению при мочеиспускании, также могут вызывать боль внизу живота. Если вы заметили боль в нижней части спины, по бокам тела под грудной клеткой или над тазовой костью, сопровождающуюся лихорадкой, тошнотой, потливостью или ознобом, возможно, ИМП распространилась на ваши почки. Если это так, обратитесь за медицинской помощью как можно скорее.
- Преэклампсия: Преэклампсия — это состояние беременных, характеризующееся высоким кровяным давлением и наличием белка в моче после 20 недель беременности. Боль в верхней части живота, обычно под ребрами с правой стороны, может сопровождать другие симптомы, используемые для диагностики преэклампсии.
 Тошнота, рвота и повышенное давление на живот — это дополнительные симптомы, которые повлияют на живот. Узнайте больше о преэклампсии.
Тошнота, рвота и повышенное давление на живот — это дополнительные симптомы, которые повлияют на живот. Узнайте больше о преэклампсии.
Когда мне следует позвонить своему врачу?
Немедленно позвоните своему лечащему врачу, если боль или дискомфорт в животе сопровождаются любым из следующих симптомов:
- Сильная или постоянная боль
- Пятнистость или кровотечение
- Лихорадка
- Озноб
- Выделения из влагалища
- Головокружение
- Дискомфорт при мочеиспускании
- Тошнота и рвота
Хотите узнать больше?
- Внематочная беременность
- 7 Дискомфорт при беременности
- Наиболее частые осложнения беременности
- Спазмы во время беременности
- Естественное лечение мышечных спазмов во время беременности
Составлено с использованием информации из следующих источников:
1.