Во время месячных грудь увеличивается: Почему грудь увеличивается в объеме и болит во время критических дней? Часто задаваемые вопросы по медицине и здоровью: ответы врачей
Увеличение груди во время месячных
Молочные железы активно включены в колебания гормонального фона, связанные с фазой цикла овуляции. Любое оперативное вмешательство это учитывает, маммопластика – не исключение. Увеличение груди во время месячных не является оптимальным выбором – восстановительный период протекает тяжелее и длительнее. Преимущество операции в том, что она не бывает экстренной – только плановой. Есть возможность выбрать подходящий период с точки зрения менструального графика.
- Кровь сворачивается медленнее.
Риски обширной или длительной кровопотери возрастают. Увеличивается объем гематом. - Ослабление иммунитета.
Из-за естественного кровотечения защитные свойства организма снижаются, падает гемоглобин, вырастает риск подхватить инфекцию, с которой иммунная система в этот период не справится. - Сложности анестезии.
Чтобы правильно ввести и вывести пациента в общий наркоз, важно иметь дело со стабильным гормональным статусом. При его изменчивости точность работы анестезиологов снижается.
- Затрудненная реабилитация.
Отечность свойственна многим женщинам в предменструальной фазе. Накладываясь на постоперационное затруднение оттока лимфы, это приводит к отекам большего объема. Качество заживления падает, формируется рубцовая ткань вместо соединительной, а сама пациентка испытывает выраженный болевой синдром.
Увеличение груди после месячных
Менструация не является абсолютным противопоказанием для маммопластики. Анестезиологическое пособие в принципе работает и с пациентками в этом периоде. Однако будучи предупрежденной о возможных негативных последствиях, женщина принимает ответственность за них на себя.
Оптимальный вариант — увеличение груди после месячных, через 3-5 дней после их окончания и далее.
Увеличение груди в середине цикла
Этот период является благоприятным для осуществления хирургических манипуляций. Речь идет именно о середине, пике овуляции. За 3-4 дня до менструации вмешательство не рекомендуется.
Увеличение груди при задержке
Важно выяснить, с чем связано отсутствие менструации, и исключить наличие беременности. Она является относительным противопоказанием к проведению маммопластики. Общий наркоз, прием лекарственных препаратов, нагрузка на организм отрицательно сказываются на здоровье мамы и будущего малыша. Вопрос о проведении операции откладывают до выяснения причин происходящего.
Она является относительным противопоказанием к проведению маммопластики. Общий наркоз, прием лекарственных препаратов, нагрузка на организм отрицательно сказываются на здоровье мамы и будущего малыша. Вопрос о проведении операции откладывают до выяснения причин происходящего.
Если задержка связана с наличием гинекологических заболеваний, показана консультация специалиста. Поставленный им диагноз и заключение о возможности маммопластики будут играть решающую роль.
Цены на пластику
ivan2
Пластический хирург
Хотите получить бесплатную консультацию?
Звоните по телефону, или заполните форму заявки (мы перезвоним вам для уточнения деталей):
Я принимаю условия Пользовательского соглашения и даю своё согласие на обработку моей персональной информации на условиях, определённых Политикой конфиденциальности.
Почему болит грудь при месячных
Какие неприятные симптомы ты можешь испытывать?
Ощущения в груди, которые можешь испытывать во время месячных, могут быть различными. Все зависит от индивидуальных особенностей твоего организма. Самыми распространенными являются следующие симптомы:
Все зависит от индивидуальных особенностей твоего организма. Самыми распространенными являются следующие симптомы:
- болезненность молочных желез;
- отек и заметное увеличение груди;
- повышенная чувствительность сосков;
- чувство нагрубания (грудь становится более плотной).2
Если ты здорова, все эти проявления, как правило, бывают слабо или умеренно выраженными. Боль обычно ноющая, а не острая. Если же неприятные ощущения в груди и/или внизу живота очень сильные и не дают тебе вести нормальный образ жизни, не откладывай визит к врачу.
Из-за чего болит грудь при месячных?
Возможно, ты уже заметила, что чувствительность молочных желез зависит от дня менструального цикла. Это связано с теми процессами, которые происходят в организме под действием женских половых гормонов. Это особые активные вещества, которые могут заметно влиять на многие процессы в твоем теле, особенно связанные с функцией деторождения.3 Итак, именно из-за изменения соотношения в организме гормонов примерно за 5–10 дней до очередной менструации ткани груди набухают, к ним сильнее, чем обычно, приливает кровь. Ты даже визуально можешь заметить, что бюст стал немного больше. Как правило, когда начинаются месячные, гормональный баланс снова меняется, и вскоре вслед за этим неприятные ощущения в молочных железах исчезают, они перестают болеть.
Ты даже визуально можешь заметить, что бюст стал немного больше. Как правило, когда начинаются месячные, гормональный баланс снова меняется, и вскоре вслед за этим неприятные ощущения в молочных железах исчезают, они перестают болеть.
Стоит ли волноваться или нет
Если во время месячных дискомфорт и неприятные ощущения в молочных железах не мешают тебе спать, двигаться, заниматься привычными делами, то поводов для беспокойства нет. По окончании менструации дискомфорт уже не должен тебя беспокоить. Обычно на второй-третий день месячных грудь перестает болеть. А вот если неприятные ощущения сохраняются на протяжении 5–7 суток, нужно обратиться к врачу. Кроме того, тебя должны насторожить следующие симптомы:
- появление любых выделений из сосков;
- нестерпимая боль, которую трудно переносить;
- появление уплотнений в молочных железах;
- нарушение продолжительности цикла;
- появление острых головных болей, рези в животе.
Если у тебя наблюдается хотя бы один из перечисленных признаков, как можно скорее посети гинеколога.
Как уменьшить болезненность груди при месячных
Если во время месячных болит грудь, это может заметно сказываться на общем самочувствии и твоем настроении. Следуй нескольким простым советам, чтобы облегчить свое состояние.
Надень удобное белье. Возможно, при менструации из-за набухания груди обычный бюстгальтер покажется тебе слишком тесным. В этом случае надень удобное спортивное белье без косточек и других металлических элементов. Лифчик должен хорошо поддерживать грудь, но не давить.
Прими теплый душ. Многим девушкам водные процедуры помогают избавиться от неприятного чувства нагрубания грудных желез при месячных. Если у тебя нет воспалительных заболеваний, для облегчения дискомфорта можно принять теплый душ. А вот от горячей ванны стоит воздержаться.
Питайся правильно. Чтобы уменьшить отек тканей, рекомендуется исключить из рациона острые, соленые и пряные блюда, алкоголь, кофе, крепкий чай. Во время менструации лучше питаться часто и понемногу, отдавай предпочтение легким и полезным блюдам.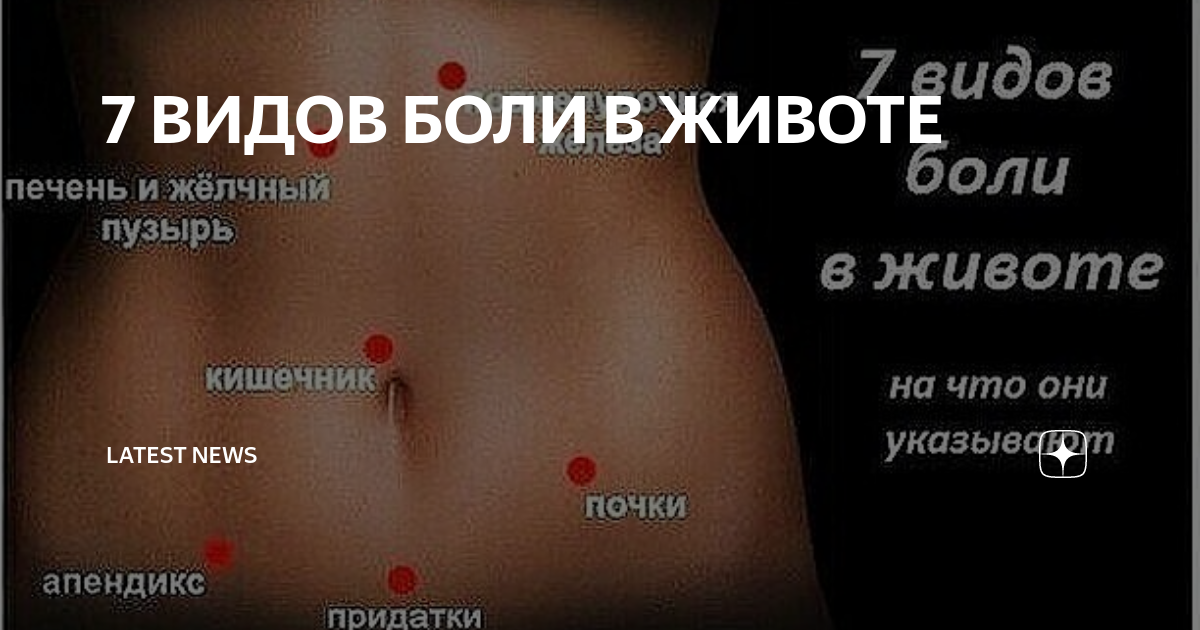
Одевайся по погоде. Во время месячных особенно нежелательны переохлаждения, которые могут негативно сказаться на состоянии груди и общем самочувствии. Выбирай одежду, в которой тебе будет тепло и комфортно.
Литература
- Прилепская В.Н., Ледина А.В.
Применение гомеопатических препаратов для лечения масталгии и мастопатии
ФГБУ НЦАГиП им. В.И.Кулакова, Москва
Лечащий врач.2012; 11: 15435579
https://www.lvrach.ru/2012/11/15435579 - Кулагина Н.В.
Фитотерапия циклической масталгии у пациенток с диффузной доброкачественной дисплазией молочных желез и предменструальным синдромом
ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И.Мечникова» МЗ РФ
Медицинский совет. 2019;6: 136-140
https://cyberleninka.ru/article/n/fitoterapiya-tsiklicheskoy-mastalgii-u… - Хашукоева А.З., Доброхотова Ю.Э., Ильина И.Ю. и другие
Мастодиния и предменструальный синдром: есть ли связь?
ГБОУ ВПО РНИМУ им. Н.И.Пирогова МЗ РФ, Москва
Н.И.Пирогова МЗ РФ, Москва
Лечащий врач. 2015; 12: 15436353
https://www.lvrach.ru/2015/12/15436353
Менструальный цикл и риск рака молочной железы: обзор
Исходная информация
В 1990-х годах наша исследовательская группа провела первые исследования продолжительности менструального цикла, регулярности менструального цикла и количества менструальных циклов как факторов риска рака молочной железы (1, 2). ). Женщины, у которых развился рак молочной железы, чаще имели короткие, регулярные циклы и имели больше циклов до первой доношенной беременности, чем здоровые женщины и женщины с доброкачественными заболеваниями молочной железы. Поскольку лютеиновая фаза фиксирована во времени, может изменяться только фолликулярная фаза, что подвергает женщин с более короткими и более частыми циклами воздействию более высоких количеств прогестерона во время лютеиновой фазы (3). Мы и другие также показали большее количество делящихся эпителиальных клеток в лютеиновой фазе, чем в фолликулярной фазе (4-6).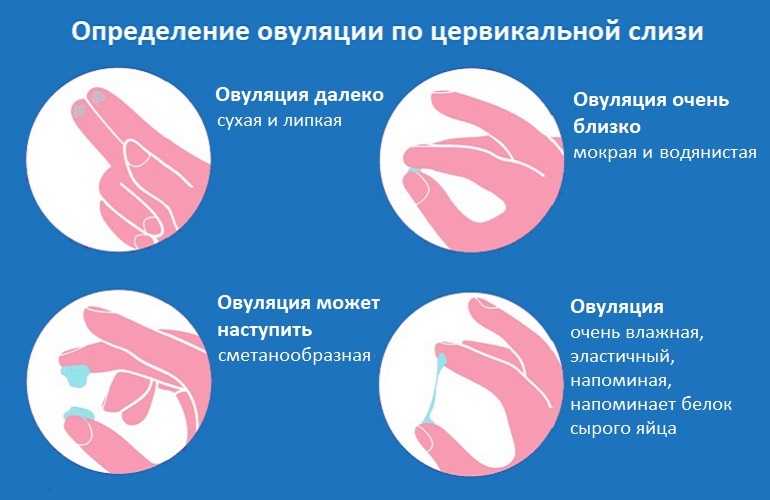 Деление клеток обычно считается предпосылкой для канцерогенеза, поэтому женщины с короткими и многочисленными циклами могут иметь более высокий риск развития рака в результате повышенной пролиферации клеток. Хотя прогестерон защищает от рака эндометрия, он, по-видимому, оказывает другое влияние на увеличение риска рака молочной железы (7). Это было подтверждено недавними исследованиями канцерогенеза белка восприимчивости рака молочной железы 1 типа (BRCA1), роли прогестерона и активатора рецептора лиганда ядерного фактора каппа-В (RANKL) и терапевтического потенциала антипрогестинов (8, 9).).
Деление клеток обычно считается предпосылкой для канцерогенеза, поэтому женщины с короткими и многочисленными циклами могут иметь более высокий риск развития рака в результате повышенной пролиферации клеток. Хотя прогестерон защищает от рака эндометрия, он, по-видимому, оказывает другое влияние на увеличение риска рака молочной железы (7). Это было подтверждено недавними исследованиями канцерогенеза белка восприимчивости рака молочной железы 1 типа (BRCA1), роли прогестерона и активатора рецептора лиганда ядерного фактора каппа-В (RANKL) и терапевтического потенциала антипрогестинов (8, 9).).
Кроме того, несколько исследований риска экзогенных гормонов и рака молочной железы показали, что комбинация прогестинов и эстрогена увеличивает риск рака молочной железы по сравнению с эффектами одного эстрогена (10–13). Мы также показали, что более короткие менструальные циклы были связаны с генотипом цитохрома P450 17 (CYP17) (14).
Список исследований, касающихся менструального цикла, представлен в таблице 1 (15–25).
Таблица 1 . Исследования различных характеристик менструального цикла и риска рака молочной железы.
LMA рассчитывается для естественных циклов с использованием следующих переменных: возраст наступления менопаузы и менархе, средняя продолжительность цикла, количество беременностей и продолжительность кормления грудью, исключая периоды применения экзогенных гормонов. Однако есть ряд соответствующих предостережений: во-первых, длина цикла может меняться в течение репродуктивной жизни, поэтому в исследованиях учитывается средняя длина цикла.
Доброкачественное заболевание молочной железы характеризуется нерегулярным менструальным циклом и чаще встречается в конце репродуктивной жизни (1). Нерегулярные циклы вызывают кистозную болезнь груди и яичников, поэтому женщины с кистозной болезнью яичников имеют более низкую заболеваемость раком молочной железы (30).
Нерегулярные циклы вызывают кистозную болезнь груди и яичников, поэтому женщины с кистозной болезнью яичников имеют более низкую заболеваемость раком молочной железы (30).
Мы предположили, что женщины, у которых размер груди сохраняется или увеличивается после воздействия гормонов, могут иметь более высокий риск развития рака, чем женщины, у которых размер груди уменьшается после такого воздействия (31). Однако эта гипотеза требует дальнейшего изучения менструального цикла. Может быть полезна возможная оценка плотности молочной железы или изображения магнитно-резонансной томографии (МРТ) без контрастной оценки плотности фиброзных желез (32).
Наконец, следует изучить последствия использования оральных контрацептивов (ОК). Например, неясно, снижает ли искусственное удлинение менструального цикла с помощью приема ОК у женщин с естественным коротким циклом риск развития рака. И наоборот, также неясно, увеличивается ли риск развития рака у женщин, чьи естественно длинные циклы искусственно укорачиваются за счет использования ОК.
Определен ряд факторов риска развития рака молочной железы, таких как возраст наступления менархе, возраст первой доношенной беременности, паритет, возраст наступления менопаузы, ожирение (постменопаузальный риск), количество менструальных циклов, увеличение массы тела, заместительная гормональная терапия, раннее использование оральных контрацептивов, размер груди, преэклампсия, масса тела при рождении, кормление грудью, рост, плотность груди, физическая активность, работа в ночную смену, радиационное воздействие, употребление табака, употребление алкоголя, семейный анамнез, носительство мутации предрасполагающего гена. Некоторые из вышеперечисленных факторов все еще находятся в стадии изучения с частично расходящимися выводами, такими как употребление табака, размер груди и работа в ночную смену, а другие, такие как преэклампсия и высокая физическая активность, являются защитными. Некоторые факторы, такие как радиационное воздействие, репродуктивные и генетические факторы, более важны в пременопаузе, в то время как ожирение более важно для пожилых женщин.
Необходима разработка лучших методов для более точного описания менструального цикла. Один метод, конечно, использовать календарь, записывающий начало каждой менструации, другой способ – ежедневно записывать базальную температуру тела, женщины в лютеиновой фазе имеют более высокую температуру тела или исследовать цервикальную слизь. Однако с помощью этих методов может быть сложно точно определить овуляцию, особенно если ваши менструальные циклы нерегулярны. Исследования в области медицины бесплодия, особенно у женщин с нерегулярными менструациями, в основном направлены на улучшение времени овуляции с помощью наборов для прогнозирования овуляции либо с использованием мочи (измерение ЛГ), либо слюны (изучение закономерностей папоротника в связи с увеличением эстрогена). Опять же, эти последние методы слишком громоздки и дороги, чтобы их можно было использовать в крупных эпидемиологических исследованиях факторов риска, и этим объясняется их отсутствие в литературе.
Заключение и предложение
Характеристика и количество менструальных циклов до первой доношенной беременности, LMA и регулярность менструаций требуют дальнейшего изучения в рамках эпидемиологических исследований рака молочной железы, так как другие факторы риска, такие как возраст наступления менархе и менопаузы , паритет и кормление грудью являются лишь суррогатами циклического гормонального воздействия.

Таблица 2 . Пересмотренные модели факторов риска рака молочной железы с учетом менструального цикла.
Вклад авторов
Все перечисленные авторы внесли существенный, непосредственный и интеллектуальный вклад в работу и одобрили ее для публикации.
Финансирование
Эта работа была поддержана грантами Шведского онкологического общества, Фонда Берты Кампрад и фондов местных больниц.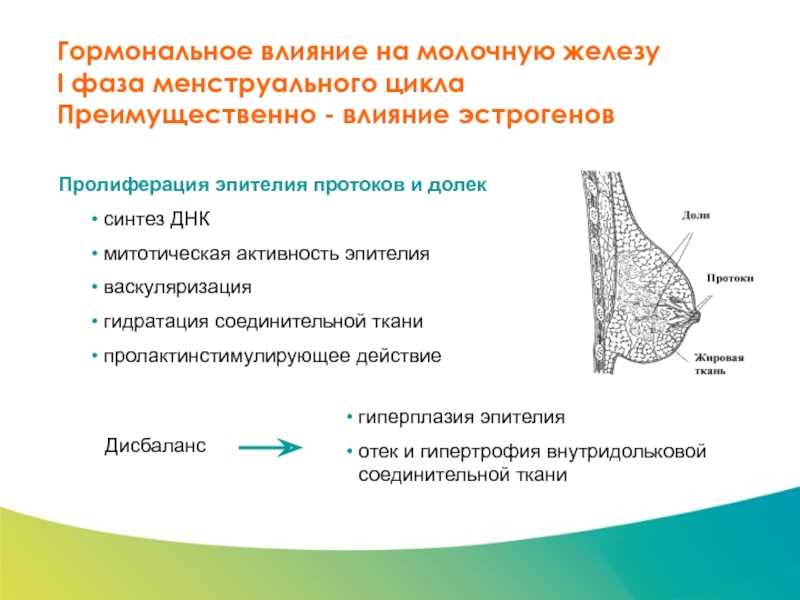
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Ссылки
1. Olsson H, Landin-Olsson M, Gullberg B. Ретроспективная оценка продолжительности менструального цикла у пациентов с раком молочной железы, у пациентов с доброкачественными заболеваниями молочной железы и у женщин без заболеваний молочной железы. J Natl Cancer Inst . (1983) 70:17–20.
Реферат PubMed | Google Scholar
2. Олссон Х., Рэнстам Дж., Ландин-Олссон М. Количество менструальных циклов до первой доношенной беременности: важный фактор риска рака молочной железы? Acta Radiol Oncol . (1987) 26:387–9. doi: 10.3109/02841868709104365
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
3. Аташгаран В., Рин Дж., Барри С.К., Дасари П., Ингман В.В. Анализ биологии риска рака молочной железы, связанного с менструальным циклом. Передний Онкол . (2016) 6:267. doi: 10.3389/fonc.2016.00267
Передний Онкол . (2016) 6:267. doi: 10.3389/fonc.2016.00267
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
4. Фергюсон Д., Андерсон Т. Морфологическая оценка клеточного обмена в связи с менструальным циклом в «отдыхающей» груди человека. Бр J Рак . (1981) 44:177. doi: 10.1038/bjc.1981.168
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
5. Olsson H, Jernstrom H, Alm P, Kreipe H, Ingvar C, Jonsson PE, et al. Пролиферация эпителия молочной железы в зависимости от фазы менструального цикла, использования гормонов и репродуктивных факторов. Лекарство от рака молочной железы . (1996) 40:187–96. doi: 10.1007/BF01806214
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
6. Huh SJ, Oh H, Peterson MA, Almendro V, Hu R, Bowden M, et al. Пролиферативная активность эпителиальных клеток молочной железы в нормальных тканях предсказывает риск рака молочной железы у женщин в пременопаузе.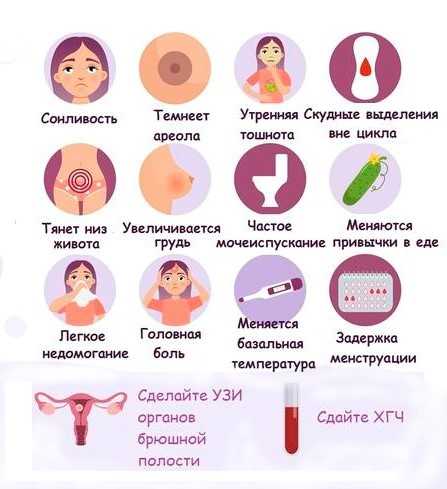 Рак Res . (2016) 76:1926–34. doi: 10.1158/0008-5472.CAN-15-1927
Рак Res . (2016) 76:1926–34. doi: 10.1158/0008-5472.CAN-15-1927
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
7. Брискен С. Сигналы прогестерона при раке молочной железы: забытый гормон становится все более популярным. Nat Rev Рак . (2013) 13:385–96. doi: 10.1038/nrc3518
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
8. Hu H, Wang J, Gupta A, Shidfar A, Branstetter D, Lee O, et al. Экспрессия RANKL в нормальной и злокачественной ткани молочной железы реагирует на прогестерон и повышается во время лютеиновой фазы. Лечение рака молочной железы . (2014) 146: 515–23. doi: 10.1007/s10549-014-3049-9
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
9. Танос Т., Сфломос Г., Эчеверрия П.С., Айянан А., Гутьеррес М., Делалойе Дж.-Ф. и др. Прогестерон/RANKL является основной регуляторной осью в молочной железе человека. Sci Transl Med . (2013) 5:182.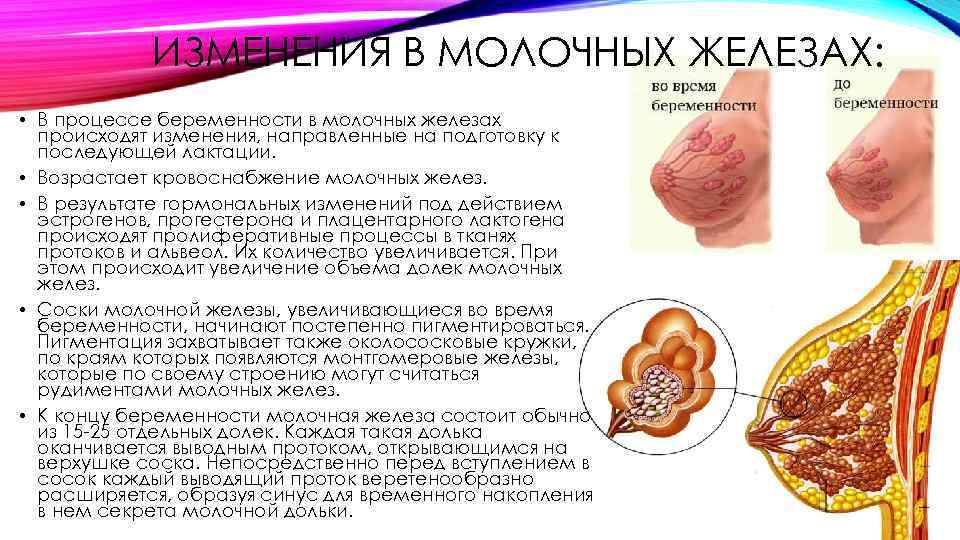 doi: 10.1126/scitranslmed.3005654
doi: 10.1126/scitranslmed.3005654
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
10. Rossouw JE, Anderson GL, Prentice RL, LaCroix AZ, Kooperberg C, Stefanick ML, et al. Группа авторов для исследователей Инициативы женского здоровья. Риски и преимущества комбинации эстрогена и прогестина у здоровых женщин в постменопаузе: основные результаты рандомизированного контролируемого исследования Инициативы женского здоровья. J Am Med Assoc . (2002) 288:321–33. doi: 10.1001/jama.288.3.321
CrossRef Полный текст | Google Scholar
11. Olsson HL, Ingvar C, Bladstrom A. Заместительная гормональная терапия, содержащая прогестины и применяемая постоянно, увеличивает риск рака молочной железы в Швеции. Рак . (2003) 97:1387–92. doi: 10.1002/cncr.11205
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
12. Берал В., соавторы исследования «Миллион женщин». Рак молочной железы и заместительная гормональная терапия в исследовании «Миллион женщин». Ланцет . (2003) 362:419–27. doi: 10.1016/S0140-6736(03)14596-5
Ланцет . (2003) 362:419–27. doi: 10.1016/S0140-6736(03)14596-5
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
13. Андерсон Г.Л., Лимахер М., Ассаф А.Р., Бассфорд Т., Бересфорд С.А., Блэк Х. и др. Руководящий комитет инициативы по охране женского здоровья. Эффекты конъюгированного лошадиного эстрогена у женщин в постменопаузе с гистерэктомией: рандомизированное контролируемое исследование Инициативы по охране здоровья женщин. J Am Med Assoc . (2004) 291:701–12. дои: 10.1001/jama.291.14.1701
Полнотекстовая перекрестная ссылка | Google Scholar
14. Henningson M, Johansson U, Borg A, Olsson H, Jernstrom H. Генотип CYP17 связан с короткими менструальными циклами, ранним использованием оральных контрацептивов и статусом мутации BRCA у молодых здоровых женщин. Моль Гум Репрод . (2007) 13:231–6. doi: 10.1093/molhr/gam004
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
15. Бернштейн Л. , Росс Р.К., Лобо Р.А., Ханиш Р., Крайло М.Д., Хендерсон Б.Е. Влияние умеренной физической активности на менструальный цикл в подростковом возрасте: последствия для профилактики рака молочной железы. Бр J Рак . (1987) 55:681–5. doi: 10.1038/bjc.1987.139
, Росс Р.К., Лобо Р.А., Ханиш Р., Крайло М.Д., Хендерсон Б.Е. Влияние умеренной физической активности на менструальный цикл в подростковом возрасте: последствия для профилактики рака молочной железы. Бр J Рак . (1987) 55:681–5. doi: 10.1038/bjc.1987.139
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
16. Юань Дж. М., Ю М. С., Росс Р. К., Гао Ю. Т., Хендерсон Б. Э. Факторы риска рака молочной железы у китайских женщин в Шанхае. Рак Res. (1988) 49:1949–53.
Google Scholar
17. Рауталахти М., Албанес Д., Виртамо Дж., Палмгрен Дж., Хаукка Дж., Хейнонен ОП. Менструальная активность в течение всей жизни — показатель риска рака молочной железы. Евро J Эпидемиол . (1993) 9:17–25. doi: 10.1007/BF00463085
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
18. Уилан Э.А., Сандлер Д.П., Рут Дж.Л., Смит К.Р., Вайнберг К.Р. Особенности менструального цикла и риск рака молочной железы. Am J Эпидемиол . (1994) 140:1081–90. doi: 10.1093/oxfordjournals.aje.a117208
(1994) 140:1081–90. doi: 10.1093/oxfordjournals.aje.a117208
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
19. Ден Тонкелаар И., де Ваард Ф. Регулярность и продолжительность менструальных циклов у женщин в возрасте 41-46 лет в связи с риском рака молочной железы: результаты проекта DOM. Лечение рака молочной железы . (1996) 38:253–8. doi: 10.1007/BF01806143
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
20. Chie W, Fu C, Lee W, Li C, Huang C, Chang K, et al. Возраст при различных репродуктивных событиях, количество менструальных циклов между ними и риск рака молочной железы. Онкол Реп . (1997) 4:1039–43. doi: 10.3892/or.4.5.1039
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
21. Titus-Ernztoff L, Lonenecker MP, Newcomb PA, Dain B, Greenberg ER, Mittendorf R, et al. Менструальные факторы в связи с риском рака молочной железы. Рак Эпидемиол Биомарк Пред. (1998) 7:783–9.
(1998) 7:783–9.
Google Scholar
22. Garland M, Hunter DJ, Colditz GA, Manson JE, Stampfer MJ, Spiegelman D, et al. Характеристики менструального цикла и история овуляторного бесплодия в связи с риском рака молочной железы в большой когорте женщин США. Am J Эпидемиол . (1998) 147:636–43. doi: 10.1093/oxfordjournals.aje.a009504
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
23. Clavel-Chapelon F, E3N Group. Совокупное количество менструальных циклов и риск рака молочной железы: результаты когортного исследования E3N французских женщин. Борьба с причиной рака . (2002) 13:831–8. doi: 10.1023/A:1020684821837
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
24. Бейлер Дж.С., Чжу К., Хантер С., Пейн-Уилкс К., Роланд С.Л., Чинчилли В.М. Исследование случай-контроль менструальных факторов в связи с риском рака молочной железы у афроамериканских женщин. J Natl Med Assoc . (2003) 95:930–8.
Реферат PubMed | Google Scholar
25. Chavez-MacGregor M, Elias SG, Onland-Moret NC, van der Schouw YT, Van Gils CH, Monninkhof E, et al. Риск рака молочной железы в постменопаузе и кумулятивное число менструальных циклов. Эпидемиол рака Biomark Prev . (2005) 14:799–804. doi: 10.1158/1055-9965.EPI-04-0465
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
26. Батлер Л.М., Потишман Н.А., Ньюман Б., Милликен Р.С., Броган Д., Гэммон М.Д. и другие. Менструальные факторы риска и ранний рак молочной железы. Борьба с причиной рака . (2000) 11:451–8. doi: 10.1023/A:1008956524669
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
27. Gorrindo T, Lu Y, Pincus S, Riley A, Simon JA, Singer BH, et al. Менструальный анамнез на протяжении всей жизни, как правило, неустойчив и имеет тенденции: таксономия. Менопауза . (2007) 14:74–88. doi: 10.1097/01.gme.0000227853.19979.7f
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
28. Смолл К.М., Манатунга А.К., Маркус М. Достоверность самооценки продолжительности менструального цикла. Энн Эпидемиол . (2007) 17:163–70. doi: 10.1016/j.annepidem.2006.05.005
Смолл К.М., Манатунга А.К., Маркус М. Достоверность самооценки продолжительности менструального цикла. Энн Эпидемиол . (2007) 17:163–70. doi: 10.1016/j.annepidem.2006.05.005
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
29. Harlow SD, Ephross SA. Эпидемиология менструации и ее значение для женского здоровья. Эпидемиол Ред. . (1995) 17: 265–86. doi: 10.1093/oxfordjournals.epirev.a036193
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
30. Bosetti C, Scotti L, Negri E, Talamini R, Levi F, Franceschi S, et al. Доброкачественные кисты яичников и риск рака молочной железы. Int J Рак . (2006) 119:1679–82. doi: 10.1002/ijc.22016
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
31. Олссон Х. Риск злокачественных опухолей после приема оральных контрацептивов: связан ли он с размером органа при приеме таблетки? Med Oncol Tumor Pharmacother . (1990) 7:61–4.
Реферат PubMed | Google Scholar
32. Grubstein A, Rapson Y, Benzaquen O, Rozenblatt S, Gadiel I, Atar E, et al. Сравнение фонового паренхиматозного усиления и плотности фиброзных желез при магнитно-резонансной томографии молочной железы между носителями мутации гена BRCA и не носителями. Clin Imaging . (2018) 51:347–51. doi: 10.1016/j.clinimag.2018.06.010
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
33. Гейл М.Х., Бринтон Л.А., Байар Д.П., Корл Д.К., Грин С.Б., Шайрер С. и соавт. Прогнозирование индивидуальной вероятности развития рака молочной железы для белых женщин, проходящих ежегодное обследование. J Natl Cancer Inst . (1989) 81:1879–86. doi: 10.1093/jnci/81.24.1879
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
34. Тайрер Дж., Даффи С.В., Кьюзик Дж.А. Модель прогнозирования рака молочной железы, учитывающая семейные и личные факторы риска. Стат-Мед . (2004) 23:1111–30. doi: 10.1002/sim.1668
doi: 10.1002/sim.1668
Реферат PubMed | Полный текст перекрестной ссылки | Google Scholar
35. Рознер Б., Кольдиц Г.А. Исследование здоровья медсестер: логарифмическая математическая модель заболеваемости раком молочной железы. J Natl Cancer Inst . (1996) 88:359–64. doi: 10.1093/jnci/88.6.359
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
36. Фараон П.Д., Антониу А.С., Истон Д.Ф., Пондер Б.А. Полигены, прогнозирование риска и таргетная профилактика рака молочной железы. N Английский J Med . (2008) 358:2796–803. doi: 10.1056/NEJMsa0708739
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
37. Brentnall AR, Cuzick J, Buist DSM, Bowles EJA. Долгосрочная точность оценки риска рака молочной железы, сочетающая классические факторы риска и плотность молочной железы. JAMA Oncol . (2018) 4:e180174. doi: 10.1001/jamaoncol.2018.0174
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
38. Lee A, Mavaddat N, Wilcox AN, Cunningham AP, Carver T, Hartley S, et al. BOADICEA: комплексная модель прогнозирования риска рака молочной железы, включающая генетические и негенетические факторы риска. Жене Мед . (2019) 21:1708–18. doi: 10.1038/s41436-018-0406-9
Lee A, Mavaddat N, Wilcox AN, Cunningham AP, Carver T, Hartley S, et al. BOADICEA: комплексная модель прогнозирования риска рака молочной железы, включающая генетические и негенетические факторы риска. Жене Мед . (2019) 21:1708–18. doi: 10.1038/s41436-018-0406-9
CrossRef Full Text | Google Scholar
39. Терри М.Б., Ляо Ю., Уиттемор А.С., Леос Н., Бухсбаум Р., Зейномар Н. и др. 10-летняя эффективность четырех моделей риска рака молочной железы: проверочное исследование. Ланцет Онкол . (2019) 20: 504–17. doi: 10.1016/S1470-2045(18)30902-1
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Боль в груди | Центр груди Ок-Ридж
Боль в груди (масталгия) обычно классифицируется как циклическая (связанная с менструальным периодом) или нециклическая. Нециклическая боль может исходить из груди или откуда-то еще, например, из близлежащих мышц или суставов, и может ощущаться в груди. Боль может варьироваться от незначительного дискомфорта до сильной инвалидизирующей боли в некоторых случаях. Многие женщины с болью в груди больше беспокоятся о последствиях рака, чем о самой боли.
Многие женщины с болью в груди больше беспокоятся о последствиях рака, чем о самой боли.
Что такое циклическая боль в груди?
Наиболее распространенный тип боли в груди связан с менструальным циклом и почти всегда связан с гормонами. Некоторые женщины начинают испытывать боль во время овуляции, которая продолжается до начала менструального цикла. Боль может быть либо едва заметной, либо настолько сильной, что женщина не может носить обтягивающую одежду или переносить тесный контакт любого рода. Боль может ощущаться только в одной груди или ощущаться как иррадиирующее ощущение в подмышечной области.
Некоторые медицинские работники заставляют женщин составлять карту боли в груди, чтобы определить, является ли боль циклической или нет. Через несколько месяцев выявится связь между менструальным циклом и болью в груди.
Исследователи продолжают изучать роль гормонов в развитии циклической масталгии. Одно исследование показало, что у некоторых женщин с циклической масталгией во второй половине менструального цикла снижается соотношение прогестерона и эстрогена. Другие исследования показали, что аномалия гормона пролактина может влиять на боль в груди. Гормоны также могут влиять на циклическую боль в груди в результате стресса. Боль в груди может усилиться или измениться из-за гормональных изменений, происходящих во время стресса.
Другие исследования показали, что аномалия гормона пролактина может влиять на боль в груди. Гормоны также могут влиять на циклическую боль в груди в результате стресса. Боль в груди может усилиться или измениться из-за гормональных изменений, происходящих во время стресса.
Гормоны могут не дать полного ответа на циклическую боль в груди, так как боль часто сильнее в одной груди, чем в другой (гормоны имеют тенденцию воздействовать на обе груди в равной степени). Многие исследователи полагают, что ответ может содержаться в комбинации гормональной активности и чего-то в груди, что реагирует на эту активность. Однако для того, чтобы сделать такой вывод, необходимы дополнительные исследования.
Какие существуют методы лечения циклической боли в груди?
Конкретное лечение циклической боли в груди будет определено вашим лечащим врачом на основании:
- Ваш возраст, общее состояние здоровья и история болезни
- Объем условия
- Ваша переносимость определенных лекарств, процедур или методов лечения
- Ожидания в отношении течения состояния
- Ваше мнение или предпочтение
Лечение значительно различается и может включать следующее:
- Отказ от употребления кофеина
- Витамин Е
- Диета с низким содержанием жиров
В некоторых случаях также назначают различные дополнительные гормоны и блокаторы гормонов. Среди них могут быть:
Среди них могут быть:
- Противозачаточные таблетки
- Бромокриптин (блокирует пролактин в гипоталамусе)
- Даназол, мужской гормон
- Гормоны щитовидной железы
- Тамоксифен, блокатор эстрогена
Дополнительные гормоны и блокаторы гормонов могут иметь побочные эффекты. Кроме того, риски и преимущества такого лечения следует тщательно обсудить с вашим лечащим врачом.
Что такое нециклическая боль в груди?
Нециклическая боль в груди встречается довольно редко, ощущается иначе, чем циклическая масталгия, и не меняется в зависимости от менструального цикла. Как правило, боль присутствует все время и только в одном конкретном месте.
Одной из причин нециклической боли в груди является травма или удар по груди. Другие причины могут включать артритную боль в грудной полости и шее, которая иррадиирует в грудь.
Какие существуют методы лечения нециклической боли в груди?
Определение подходящего лечения нециклической боли в груди является более сложной задачей не только потому, что трудно точно определить, откуда исходит боль, но и потому, что боль не является гормональной.
