У грудничка температура и кашель: о чем говорит кашель с температурой у детей и взрослых и как его лечить
о чем говорит кашель с температурой у детей и взрослых и как его лечить
Опубликовано: 06 октября
Обновлено: 16 мая
Время чтения: 4 минуты
Кашель выполняет защитную функцию – он помогает освободить дыхательные пути от скопившейся слизи или случайно попавших инородных тел. Кроме того, кашлевой рефлекс в сочетании с температурой сигнализируют о том, что в организм попала инфекция.
Кашель и температура у взрослого
Высокая температура тела помогает организму бороться с вирусами и бактериями — в таких условиях им сложнее размножаться и развиваться. Одними из первых симптомов, которые возникают при инфекционных болезнях, являются легкий кашель и повышение температуры тела. При этом более активный воспалительный процесс сопровождается более высокой лихорадкой. Кашель через неделю после температуры может свидетельствовать как о завершении инфекционной болезни (в некоторых случаях он может сохраняться до 3-4 недель), так и о дальнейшем прогрессировании инфекции и течении ее в более тяжелой форме.
Причины неприятных симптомов:
- респираторные вирусные инфекции – в первые дни наблюдается сухой кашель, который постепенно переходит во влажный, показатели термометра доходят до 38–39°С;
- синуситы – острое воспаление придаточных пазухах носа сопровождается стеканием слизистого секрета по задней стенке глотки, из-за чего возникает рефлекторное покашливание, нередко до тошноты и рвоты, головная боль;
- болезни верхних дыхательных путей – фарингит и ларингит, которые сопровождаются сильной болью в горле;
- бронхит и трахеит – воспаление стенок бронхов и трахеи из-за распространения вирусов и бактерий;
- пневмония – при воспалительном процессе в легких вместе с температурой появляется тяжесть в грудной клетке, боль в области ребер, хрипы и трудноотделяемая мокрота.
Некоторые серьезные заболевания на ранней стадии протекают с невысокой температурой тела – 37,5–38°С, поэтому их легко перепутать с ОРЗ.
| Если температура держится дольше 4-5 дней, а кашель и другие симптомы не проходят, несмотря на лечение, необходимо обратиться к врачу. Только специалист может определить причину плохого самочувствия и назначить соответствующую терапию. |
Кашель и температура у ребенка
Сочетание этих двух симптомов у малышей встречается гораздо чаще, чем у взрослых людей. Иммунная система ребенка сталкивается со многими вирусами впервые, поэтому еще не умеет быстро их нейтрализовать.
Причины кашля с температурой у детей.
- ОРВИ.
Начинается с лихорадки, в некоторых случаях температура может достигать 40°С, появляются головная боль, ломота в теле и насморк. Распространенные возбудители – коронавирус, аденовирус, вирусы гриппа и парагриппа.
- Фарингит.
Красное горло, температура около 37,5°С и покашливание характерны для воспаления задней стенки глотки. - Ларингит.
Лающий кашель с температурой у ребенка – это характерный симптом воспалительного процесса слизистой оболочки гортани и голосовых связок. - Бронхит, трахеит и пневмония.
Воспаление в нижних отделах дыхательных путей в первые дни протекает как классическая ОРВИ с лихорадкой, соплями и покашливанием. Через некоторое время начинает отделяться густой слизистый или гнойный секрет, появляется боль в груди во время кашлевых приступов. - Другие инфекционные болезни.
Коклюш сопровождается длительным изнуряющим сухим кашлем, который усиливается ночью. Дифтерия сопровождается лающим, свистящим кашлем, который может переходить в круп.
| Подробнее о разнице в болезнях, вызывающих кашель, в нашей статье — Фарингит, ларингит, трахеит, бронхит — в чем разница? |
Точно поставить диагноз может только врач, самостоятельно определить причину плохого самочувствия ребенка не всегда возможно. «Красные флаги», при появлении которых требуется неотложная консультация специалиста:
«Красные флаги», при появлении которых требуется неотложная консультация специалиста:
- явно различимые хрипы и свист в дыхательных путях;
- мокрота желтого, зеленого, ржавого цвета или с прожилками крови;
- лихорадка держится дольше 4 дней или не проходит после приема лекарств.
Чем лечить кашель с температурой
Современный лекарственный препарат Ренгалин борется как с сухим, так и влажным кашлем. Препарат разрешен к применению у взрослых и детей старше 3 лет. Лекарственный препарат помогает облегчать кашлевые приступы. Его действие трехкомпонентное: подавляет активность кашлевого центра, расширяет просвет бронхов и облегчает выведение мокроты.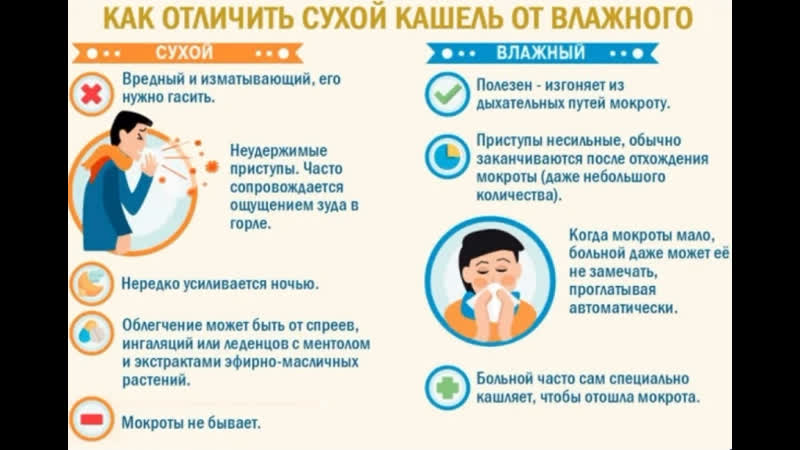 Ренгалин можно принимать вместе с другими лекарственными препаратами. Перед началом приема необходимо обратиться к врачу для исключения противопоказаний.
Ренгалин можно принимать вместе с другими лекарственными препаратами. Перед началом приема необходимо обратиться к врачу для исключения противопоказаний.
Похожие статьи
24 марта
Грудной кашель
23 мая
Начальный кашель
25 января
Кашель после ковида
Ренгалин — самый назначаемый противокашлевый препарат. Согласно данным аудита врачебных назначений RxTest™ за 2019 год. Базы данных «Система исследований рынка «Pharmxplorer», проведенного компанией ООО «Проксима Рисерч».
Ренгалин № 1 на Российском рынке препаратов для лечения кашля. Ежемесячный мониторинг фармацевтического рынка DSM Group, ноябрь 2022г.
Неотложные состояния
Кашель
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях. Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс.

Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.
Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей. Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
У некоторых детей рвотный рефлекс вызвать очень легко, и тогда у них может возникать рвота на фоне кашля, даже если кашель связан просто с насморком. Если на фоне кашля возникает рвота, кормите ребенка чаще, но маленькими порциями.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты). Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Вверх
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Вверх
Ложный круп
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
- Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной.
 Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа – острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
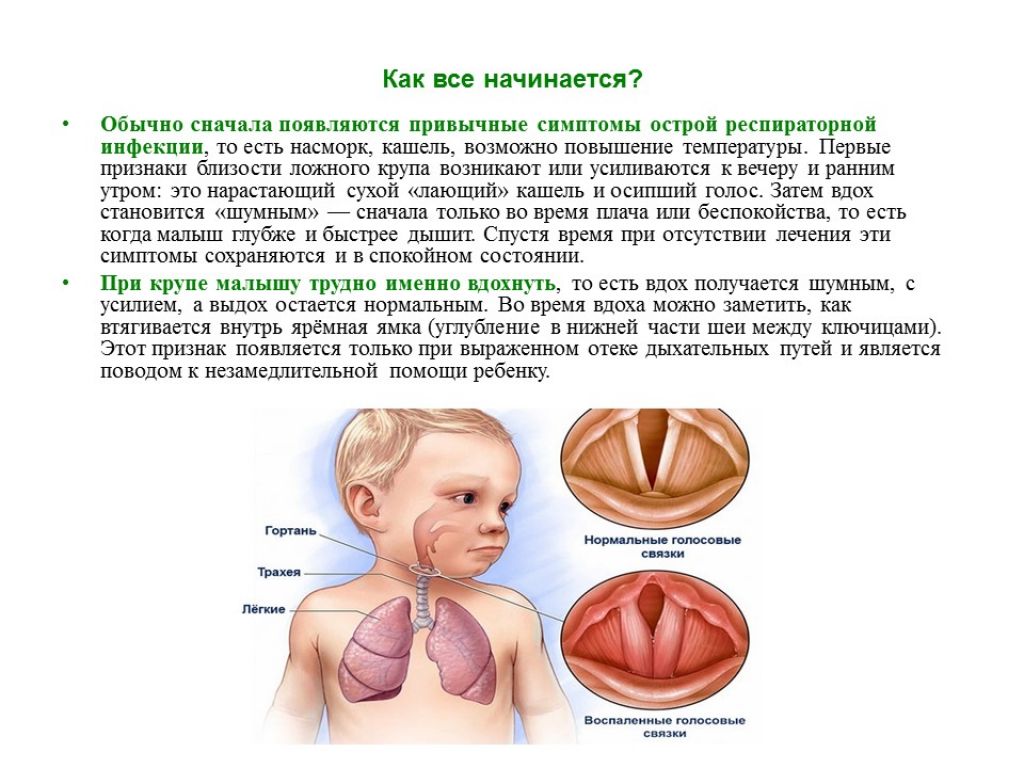
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Вверх
Рвота и диарея
Острый гастроэнтерит характеризуется повышением температуры тела (от субфебрилитета до высокой лихорадки), рвотой, разжижением стула. Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой. Поэтому принципиально важным является выпаивание ребенка. Для того чтобы не спровоцировать рвоту, выпаивать нужно дробно (1 – 2 чайные ложки), но часто, при необходимости каждые несколько минут. Для удобства можно использовать шприц без иглы или пипетку. Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Суточная потребность в жидкости представлена в таблице:
Вес ребенка Суточная потребность в жидкости
2 – 10 кг 100 мл/кг
10 – 20 кг 1000 мл + 50 мл/кг на каждый кг свыше 10 кг
> 20 кг 1500 мл + 20 мл/кг на каждый кг свыше 20 кг
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Внутривенная регидратация (восполнение дефицита жидкости с помощью капельниц) проводится только при тяжелом обезвоживании и при наличии неукротимой рвоты. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
В качестве вспомогательных средств используются смекта (но не нужно давать смекту, если она провоцирует рвоту), эспумизан или Саб симплекс. Энтерофурил не рекомендуется к применению, так как он не эффективен ни при вирусных инфекциях, ни при инвазивных бактериальных кишечных инфекциях. В диете в острый период исключают свежие овощи и фрукты (кроме бананов), сладкие напитки, а цельное молоко ограничивают только у старших детей.
Для родителей нужно знать первые признаки обезвоживания – это уменьшение частоты и объема мочеиспусканий, жажда, сухость кожи и слизистых оболочек. При нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор, «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Должно насторожить появление крови и слизи стуле у ребенка, ведь это характерно для бактериальных энтероколитов. Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Вверх
Пневмония
Одной из серьезных болезней у детей является воспаление легких, или пневмония. Пневмония может представлять угрозу для жизни ребенка. К счастью, современная медицина научилась хорошо справляться с пневмонией, и эту болезнь в большинстве случаев можно вылечить полностью. Поэтому если ваш малыш заболел с повышением температуры тела и кашлем, обратитесь к педиатру. При подозрении на пневмонию врач может назначить рентгенографию легких, что позволяет подтвердить диагноз.
Что такое пневмония?
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Что является причиной пневмонии?
Инфекций, которые могут вызвать пневмонию, очень много. Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Каковы симптомы пневмонии?
Наиболее важный симптом пневмонии — это лихорадка. У маленького ребенка лихорадка может быть единственным проявлением. Должны особенно насторожить лихорадка выше 39,5 °С с ознобом и лихорадка, которая плохо снижается после приема жаропонижающих препаратов. Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Второй важный симптом пневмонии — это кашель. Имеет значение характер кашля. Особенно настораживают «глубокий» кашель, кашель в ночное время и кашель до рвоты.
Тяжелая пневмония обычно сопровождается одышкой, то есть учащенным и затрудненным дыханием. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Очень важные признаки, говорящие в пользу пневмонии — это симптомы интоксикации, такие как утомляемость, слабость, отказ от еды и даже питья. При этом, в отличие от пневмококковой пневмонии, при микоплазменной пневмонии ребенок может чувствовать себя хорошо.
Кашель и хрипы в легких являются симптомами не только пневмонии, но и бронхита. Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Что может произойти, если не лечить пневмонию?
Это чревато осложнениями, которые чаще случаются, если пневмонию не лечить. Осложнениями пневмонии являются воспаление плевры (плеврит) и формирование полости в легком, заполненной гноем (абсцесс легкого). В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
Как лечить пневмонию?
При бактериальной пневмонии врач назначит антибиотик. Какой антибиотик выбрать решит врач в зависимости от предполагаемой причины пневмонии. В большинстве случаев ребенку можно дать антибиотик внутрь (в виде суспензии или таблеток), а не в уколах. Эффект антибиотика наступает в течение 24 — 48 часов. Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Обычно при пневмонии ребенок может лечиться дома. Госпитализация требуется при тяжелом и осложненном течении пневмонии, когда ребенку нужны внутривенные введения антибиотика, дополнительный кислород, плевральные пункции и другие серьезные медицинские вмешательства.
При повышении температуры тела более 38,5 — 39 °С дайте ребенку жаропонижающие (ибупрофен или парацетамол). Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Можно ли предотвратить пневмонию?
Существуют вакцины, призванные защитить от пневмококка и гемофильной палочки, которые вызывают наиболее тяжелые формы пневмонии (против пневмококка — вакцины «Превенар», «Пневмо 23», против гемофильной палочки — «Акт-ХИБ», «Хиберикс», компонент против гемофильной палоки входит в состав вакциеы «Пентаксим», компоненты против пневмококка и гемофильной палочки одновременно входят в состав «Синфлорикс»). Так как пневмококковая пневмония нередко развивается как осложнение гриппа, полезной оказывается вакцинация от гриппа. Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Вверх
Кашель (для родителей) – Nemours KidsHealth
Что такое кашель?
Кашель является одним из наиболее частых симптомов детских болезней. Кашель может звучать ужасно, но обычно он не является признаком серьезного заболевания. На самом деле кашель — это здоровый и важный рефлекс, который помогает защитить дыхательные пути в горле и грудной клетке.
Какие бывают виды кашля?
Однако иногда при кашле требуется помощь врача. Понимание различных типов кашля может помочь вам понять, когда лечить его дома, а когда обратиться к врачу.
Наиболее распространенные виды кашля:
- «лающий» кашель
- коклюш
- кашель с хрипами
- ночной кашель
- дневной кашель
- кашель с лихорадкой
- кашель с рвотой
- продолжительный (постоянный) кашель
Лающий кашель
Лающий кашель обычно вызывается отеком верхних дыхательных путей. В большинстве случаев лающий кашель возникает из-за крупа, отека гортани (голосового ящика) и трахеи (дыхательного горла). У детей младшего возраста дыхательные пути меньше, и если они опухнут, им будет трудно дышать. Дети младше 3 лет наиболее подвержены риску крупа, потому что их дыхательные пути очень узкие.
В большинстве случаев лающий кашель возникает из-за крупа, отека гортани (голосового ящика) и трахеи (дыхательного горла). У детей младшего возраста дыхательные пути меньше, и если они опухнут, им будет трудно дышать. Дети младше 3 лет наиболее подвержены риску крупа, потому что их дыхательные пути очень узкие.
Кашель при крупе может начаться внезапно, часто посреди ночи. У большинства детей с крупом также будет стридор , который представляет собой шумное, жесткое дыхание, которое происходит, когда ребенок вдыхает (вдыхает).
Коклюш
Коклюш — инфекция дыхательных путей, вызываемая бактерии Bordetella pertussis . У детей с коклюшем будут приступы кашля спина к спине без дыхания между ними. В конце кашля они делают глубокий вдох, издавая «вопящий» звук. Другими симптомами являются насморк, чихание, легкий кашель и субфебрильная температура.
Коклюш может возникнуть в любом возрасте, но наиболее тяжело протекает у младенцев в возрасте до 1 года, которым не была сделана прививка от коклюша, входящая в состав вакцины DTaP (против дифтерии, столбняка, бесклеточного коклюша). Это очень заразно, поэтому все дети должны получить прививку от коклюша в возрасте 2 месяцев, 4 месяцев, 6 месяцев, 15 месяцев и 4–6 лет.
Это очень заразно, поэтому все дети должны получить прививку от коклюша в возрасте 2 месяцев, 4 месяцев, 6 месяцев, 15 месяцев и 4–6 лет.
Кашель с хрипами
Если ваш ребенок издает хрипящий (свистящий) звук при выдохе (выдохе), это может означать, что нижние дыхательные пути в легких опухли. Это может произойти при астме или при вирусном инфекционном бронхиолите. Свистящее дыхание также может произойти, если нижние дыхательные пути заблокированы посторонним предметом. Ребенок, у которого начинается кашель после вдыхания пищи или маленькой игрушки, должен обратиться к врачу.
Ночной кашель
Часто кашель усиливается ночью. Когда у вашего ребенка простуда, слизь из носа и придаточных пазух может стекать в горло и вызывать кашель во время сна. Это проблема только в том случае, если кашель не дает ребенку спать.
Астма также может вызывать ночной кашель, поскольку ночью дыхательные пути становятся более чувствительными и раздражительными.
Дневной кашель
Холодный воздух или активность могут усилить кашель в дневное время. Постарайтесь убедиться, что ничто в вашем доме — например, освежитель воздуха, домашние животные или дым (особенно табачный) — не вызывают у вашего ребенка кашля.
Постарайтесь убедиться, что ничто в вашем доме — например, освежитель воздуха, домашние животные или дым (особенно табачный) — не вызывают у вашего ребенка кашля.
Кашель с лихорадкой
Ребенок с кашлем, легкой лихорадкой и насморком, вероятно, простужен. Но кашель с температурой 102°F (39°C) или выше иногда может быть вызван пневмонией, особенно если ребенок слаб и часто дышит. В этом случае немедленно позвоните своему врачу.
Кашель с рвотой
Дети часто кашляют так сильно, что это вызывает у них рвотный рефлекс, вызывающий рвоту. Кроме того, у ребенка, который кашляет при простуде или обострении астмы, может быть рвота, если в желудок попадает много слизи, что вызывает тошноту. Обычно это не повод для беспокойства, если только рвота не прекращается.
Продолжительный кашель
Кашель, вызванный простудой, вызванной вирусами, может длиться несколько недель, особенно если у ребенка одна простуда следует за другой. Астма, аллергия или хроническая инфекция носовых пазух или дыхательных путей также могут вызывать продолжительный кашель. Если у вашего ребенка по-прежнему кашель через 3 недели, позвоните своему врачу.
Если у вашего ребенка по-прежнему кашель через 3 недели, позвоните своему врачу.
Как диагностируются виды кашля?
Если вас беспокоит кашель вашего ребенка, позвоните своему врачу. В зависимости от типа кашля, других симптомов и его продолжительности врач может захотеть увидеть вашего ребенка.
Многие поставщики медицинских услуг теперь предлагают телемедицинские визиты, которые могут избавить родителей от поездки в офис (особенно при ночном кашле). «Видеочат» позволяет врачам увидеть и услышать кашель ребенка, и зачастую этого достаточно, чтобы поставить диагноз или исключить серьезную проблему. Услышав кашель, врач может решить, следует ли (и как) его лечить.
Как лечить кашель?
В большинстве случаев кашель вызывается вирусами и должен пройти сам. Иногда это может занять до 2 недель. Врачи обычно не назначают антибиотики, потому что они работают только против бактерий.
Если кашель не мешает вашему ребенку спать, лекарства от кашля не нужны. Они могут помочь ребенку остановить кашель, но не лечат причину кашля. Если вы используете безрецептурное (OTC) лекарство от кашля, позвоните врачу, чтобы убедиться в правильной дозе и убедиться, что оно безопасно для вашего ребенка.
Они могут помочь ребенку остановить кашель, но не лечат причину кашля. Если вы используете безрецептурное (OTC) лекарство от кашля, позвоните врачу, чтобы убедиться в правильной дозе и убедиться, что оно безопасно для вашего ребенка.
Не используйте безрецептурные комбинированные лекарства (например, «Тайленол от простуды») — в них содержится более одного лекарства, а у детей может быть больше побочных эффектов, чем у взрослых, и у них больше шансов получить передозировку лекарства.
Лекарства от кашля , а не рекомендуются для детей младше 6 лет.
Как я могу помочь моему ребенку почувствовать себя лучше?
Чтобы помочь вашему кашляющему ребенку почувствовать себя лучше:
- При лающем или крупозном кашле включите горячую воду в душе в ванной комнате и закройте дверь, чтобы в комнате появился пар. Затем посидите с ребенком в ванной около 20 минут. Пар должен помочь вашему ребенку легче дышать. Попробуйте вместе почитать книгу, чтобы скоротать время.

- Увлажнитель с прохладным туманом в спальне вашего ребенка может помочь со сном.
- Иногда кратковременное воздействие прохладного воздуха на открытом воздухе может облегчить кашель. Обязательно оденьте ребенка в соответствии с уличной погодой и попробуйте это в течение 10–15 минут.
- Прохладительные напитки, такие как сок, могут успокаивать, и важно, чтобы ребенок не страдал обезвоживанием. Но не давайте соды или апельсинового сока, так как они могут повредить горло, которое болит от кашля.
- Вы не должны давать своему ребенку (особенно младенцу или малышу) безрецептурное лекарство от кашля без предварительной консультации с врачом.
- Если у вашего ребенка астма, убедитесь, что у вашего врача есть план действий при астме. План должен помочь вам выбрать правильные лекарства от астмы.
- Леденцы от кашля подходят для детей старшего возраста, но дети младше 3 лет могут ими подавиться. Лучше избегать использования леденцов от кашля, если ваш врач не говорит, что они безопасны для вашего ребенка.

Когда следует звонить врачу?
Всегда звоните своему врачу, если ваш ребенок кашляет и:
- имеет проблемы с дыханием или тяжело дышит
- дышит быстрее, чем обычно
- имеет синий или темноватый цвет губ, лица или языка
- у него высокая температура (особенно если ваш ребенок кашляет, но НЕ имеет насморк или заложенность носа)
- имеет любую лихорадку и младше 3 месяцев
- младше 3 месяцев и кашляет более нескольких часов
- издает свистящий звук при вдохе после кашля
- кашляет кровью
- имеет стридор (шумный или музыкальный звук) при дыхании в
- свистящее дыхание при выдохе (если ваш врач уже не дал вам план действий при астме)
- слабый, капризный или раздражительный
- обезвожен; признаки включают головокружение, сонливость, сухость или липкость во рту, запавшие глаза, плач с небольшим количеством слез или без них, или менее частое мочеиспускание (или меньшее количество мокрых подгузников)
RSV: Когда это больше, чем просто простуда
Автор: Андреа Джонс, доктор медицинских наук, FAAP
Почти все дети получают
RSV по крайней мере один раз, прежде чем им исполнится 2 года. Для большинства здоровых детей РСВ похож на простуду. Но некоторые дети очень сильно заболевают РСВ.
Для большинства здоровых детей РСВ похож на простуду. Но некоторые дети очень сильно заболевают РСВ.
Что такое РСВ?
РСВ (или респираторно-синцитиальный вирус) — один из многих вирусов, вызывающих респираторные заболевания—заболевания носа, горла и легких. Этот вирус обычно возникает с поздней осени до начала весны, но может варьироваться в разных частях страны.
Благодаря ношению масок и физическому дистанцированию в связи с COVID-19 в 2020 году было зарегистрировано меньше случаев РСВ. Однако, как только меры безопасности были ослаблены с появлением вакцин против COVID-19, весной 2021 года начался рост случаев РСВ. Распространение РСВ и других сезонных
респираторные заболевания, такие как грипп (грипп), также начались раньше, чем обычно, в этом году.
Симптомы РСВ у младенцев
Как правило, РСВ вызывает
холод, который может сопровождаться
бронхиолит или пневмония. Симптомы обычно длятся в среднем 5-7 дней.
Симптомы обычно длятся в среднем 5-7 дней.
Симптомы простуды могут включать: | Могут включать симптомы простуды , плюс:
|
Ваш младенец или ребенок младшего возраста подвержен большему риску этого респираторного заболевания?
Младенцы с повышенным риском тяжелой инфекции РСВ включают:
12 недель или младше на начало сезона РСВ
Недоношенные дети или дети с низкой массой тела при рождении (особенно рожденные до 29 недель беременности)
Хроническая болезнь легких недоношенных
Дети с некоторыми видами пороки сердца
Люди со слабой иммунной системой из-за болезни или лечения
Дополнительные факторы риска тяжелых инфекций РСВ включают низкий вес при рождении, наличие братьев и сестер, курение матери во время беременности, воздействие пассивное курение в доме, аллергия и экзема в анамнезе, отсутствие грудного вскармливания, нахождение рядом с детьми в детских учреждениях или проживание в условиях тесноты.

Когда следует звонить врачу?
Симптомы RSV обычно наиболее выражены на 3-5 дни болезни. К счастью, почти все дети выздоравливают от РСВ-инфекции самостоятельно.
Немедленно позвоните своему педиатру, если у вашего ребенка:
Симптомы бронхиолита (перечислены выше)
Симптомы обезвоживание (менее 1 мокрого подгузника каждые 8 часов)
Пауза или затрудненное дыхание
Серый или синий цвет языка, губ или кожи
Значительное снижение активности и бдительности
Некоторые дети с РСВ могут подвергаться повышенному риску развития бактериальной инфекции, например, инфекция уха . Позвоните своему врачу, если у вашего ребенка:
Симптомы ухудшаются или не начинают улучшаться через 7 дней
А лихорадка (с ректальной температурой 100,4 ° F или выше) и они моложе 3 месяцев (12 недель).

А лихорадка, которая неоднократно поднимается выше 104 ° F у ребенка любого возраста.
Плохой сон или нервозность, боль в груди, оттягивание уха или выделения из уха
Как врачи диагностируют РСВ?
Педиатры диагностируют у детей простуду или бронхиолит, расспрашивая об их симптомах и проводя медицинский осмотр. Ваш педиатр может сделать тест мазка из носа, чтобы определить, есть ли у вашего ребенка RSV или другой вирус. Рентген грудной клетки и / или тест на насыщение кислородом также могут быть выполнены для проверки застоя в легких. Поскольку большинство детей выздоравливают без труда, а РСВ не лечится, в этих тестах обычно нет необходимости.
Заразен ли РСВ?
Да. RSV распространяется так же, как вирус обычной простуды—от одного человека к другому. Он попадает в организм через нос или глаза или, как правило, из:
Прямой контакт между людьми со слюной, слизью или выделениями из носа.

Грязные руки (RSV может сохраняться 30 и более минут на немытых руках).
Грязные предметы или поверхности (RSV может сохраняться до 6 часов на поверхностях, игрушках, клавиатурах, дверных ручках и т. д.).
Симптомы могут появиться через 2–8 дней после контакта с РСВ. По данным Центров по контролю и профилактике заболеваний США (CDC), люди, инфицированные РСВ, обычно заразны в течение 3–8 дней. Однако некоторые младенцы и люди с ослабленной иммунной системой могут быть заразными до четырех недель, даже если у них нет симптомов.
Имейте в виду, что дети и взрослые могут заразиться РСВ несколько раз — даже в течение одного сезона. Однако часто повторные инфекции менее серьезны, чем первые.
Что вы можете сделать, чтобы помочь вашему ребенку почувствовать себя лучше?
От RSV нет лекарства, и лекарства, такие как стероиды и антибиотики, не помогают от RSV.
Чтобы помочь вашему ребенку чувствовать себя более комфортно, начните с того, что вы на любую простуду:
Назальный солевой раствор с осторожной аспирацией для облегчения дыхания и кормления.
Холодный туман увлажнитель для разжижения слизи и облегчения дыхания.
Жидкости и частые кормления. Убедитесь, что ваш ребенок остается гидратированный. Младенцы с простудой могут медленнее есть или не чувствовать желания есть, потому что у них проблемы с дыханием. Попробуйте сделать разрез носа ребенка, прежде чем пытаться кормить его грудью или бутылочкой. Детям, находящимся на грудном вскармливании, нет необходимости докармливать ребенка водой или смесью. Если ребенку трудно сосать грудь, сцеживание грудного молока в чашку или бутылочку может быть вариантом.
Ацетаминофен или ибупрофен (для детей старше 6 месяцев) для облегчения субфебрильной температуры.
 Всегда
избегайте аспирина и кашля и простуды
лекарства.
Всегда
избегайте аспирина и кашля и простуды
лекарства.
Нужна ли госпитализация младенцев с РСВ?
ТолькоОт 1% до 2% детей в возрасте до 6 месяцев с РСВ-инфекцией может потребоваться пребывания в больнице. Этим детям может понадобиться кислород для помощи при дыхании или (внутривенный) внутривенный катетер для жидкостей. Большинство таких детей могут пойти домой через 2 или 3 дня. В редких случаях ребенку может потребоваться помощь в педиатрическом отделении интенсивной терапии (PICU).
Как вы можете защитить своих детей от РСВ?
Мойте руки! Так же, как и для предотвращения микробов в любое время, используйте мыло и воду и трите не менее 20 секунд. Напомните детям соблюдать правила гигиены рук в течение всего года.
Другие способы предотвращения РСВ
Вакцинация. Держите своих детей в курсе их прививки и получить всю семью ежегодные прививки от гриппа.
 Прививка от
Tdap – для защиты от
коклюш особенно важен для взрослых, которые находятся рядом с младенцем, — молодых родителей, бабушек и дедушек, нянь, нянек и т. д. Ваш ребенок также должен быть привит от COVID-19..
Прививка от
Tdap – для защиты от
коклюш особенно важен для взрослых, которые находятся рядом с младенцем, — молодых родителей, бабушек и дедушек, нянь, нянек и т. д. Ваш ребенок также должен быть привит от COVID-19.. Ограничьте контакт вашего ребенка с толпой, другими детьми и всеми, кто простужен. Держите их дома от школы или заботиться о детях, когда они больны, и учить их прикрывать рот при кашле и чихании.
Будьте без микробов. Регулярно дезинфицируйте предметы и поверхности в вашем доме и не подвергайте ребенка воздействию табачного дыма или других веществ.
Кормите ребенка грудным молоком. Он имеет уникальные антитела для предотвращения и борьбы с инфекциями.
Инъекции моноклональных антител для младенцев из группы высокого риска
Существует
лечение моноклональными антителами, которое может снизить риск тяжелой инфекции RSV у некоторых детей из группы высокого риска. Ваш педиатр сообщит вам, является ли ваш ребенок кандидатом.
Ваш педиатр сообщит вам, является ли ваш ребенок кандидатом.
Надежда на RSV
Медицина всегда движется вперед! В настоящее время ученые изучают вакцины для профилактики и лекарства для лечения РСВ. У нас может быть больше вариантов в будущем. Тем временем будьте уверены, что большинство детей хорошо выздоравливают от РСВ и вырастают здоровыми взрослыми.
Дополнительная информация
- COVID, грипп и РСВ: чем отличаются эти респираторные заболевания?
- Лечение бронхиолита у младенцев
- HealthyChildren.org Вебинар для родителей по RSV
- RSV у младенцев и детей младшего возраста (CDC)
 Если вы видите, что он «прогибается» и образует перевернутую букву «V» под шеей, значит, они слишком усердно работают.
Если вы видите, что он «прогибается» и образует перевернутую букву «V» под шеей, значит, они слишком усердно работают. 