Признаки рака матки и яичников: симптомы, стадии рака матки, лечение — НаПоправку – НаПоправку
Злокачественные опухоли матки – причины, симптомы, диагностика и лечение
Злокачественные опухоли матки – новообразования шейки и тела матки, развивающиеся из клеток эпителиальной, мышечной или соединительной ткани, имеющие склонность к инвазивному росту, прорастанию окружающих органов и сосудов, рецидивированию и образованию метастазов. На развитие патологии могут указывать выделения из половых путей (водянистые, кровянистые, гноевидные), схваткообразные или постоянные боли, нарушения мочеиспускания и дефекации. Диагностика злокачественных опухолей матки основывается на данных гинекологического осмотра, кольпоскопии, УЗИ, онкоцитологии, биопсии, гистероскопии, РДВ. В лечении сочетают хирургические, лучевые методы, химиотерапию, гормонотерапию.
Общие сведения
Термином «злокачественные опухоли матки» объединяют группу морфологически разнородных опухолей, исходящих из эндометрия, мышечного или соединительного слоя матки. В гинекологии и онкологии к ним относят аденокарциному, рак и саркому (лейомиосаркому) матки. Злокачественные опухоли могут поражать тело и шейку матки. Рак шейки матки (РШМ) является самым распространенным онкологическим заболеванием женских половых органов; наибольшая частота РШМ наблюдается в перименопаузе, однако заболеванию подвержены и женщины репродуктивного возраста. Рак тела матки встречается примерно в 10 раз реже РШМ, главным образом, у пациенток старше 50 лет. В последние годы отмечается увеличение доли злокачественных опухолей матки в структуре женской онкологической заболеваемости, что ставит вопросы профилактики и раннего выявления патологии в ряд наиболее актуальных медико-социальных проблем.
В гинекологии и онкологии к ним относят аденокарциному, рак и саркому (лейомиосаркому) матки. Злокачественные опухоли могут поражать тело и шейку матки. Рак шейки матки (РШМ) является самым распространенным онкологическим заболеванием женских половых органов; наибольшая частота РШМ наблюдается в перименопаузе, однако заболеванию подвержены и женщины репродуктивного возраста. Рак тела матки встречается примерно в 10 раз реже РШМ, главным образом, у пациенток старше 50 лет. В последние годы отмечается увеличение доли злокачественных опухолей матки в структуре женской онкологической заболеваемости, что ставит вопросы профилактики и раннего выявления патологии в ряд наиболее актуальных медико-социальных проблем.
Злокачественные опухоли матки
Причины злокачественных опухолей матки
Заболеваемость злокачественными опухолями матки тесно связана с возрастом, состоянием менструальной, репродуктивной и половой функции, социально-бытовыми условиями, географическими и другими факторами. Немаловажная роль в развитии рака матки принадлежит гормональным нарушениям, в первую очередь, гиперэстрогении и лютеиновой недостаточности.
Немаловажная роль в развитии рака матки принадлежит гормональным нарушениям, в первую очередь, гиперэстрогении и лютеиновой недостаточности.
Факторами риска РШМ являются раннее начало половой жизни, частая смена сексуальных партнеров, незащищенный секс. Инициировать фоновые предраковые процессы, которые имеют большой риск трансформации в инвазивный рак, могут вирусы – высокоонкогенные штаммы ВПЧ и ВПГ 2 типа. К изменениям шейки матки, которые расцениваются как факультативный предрак, относят истинную эрозию и псевдоэрозию, лейкоплакию, плоские кондиломы, полипы цервикального канала.
На состояние эпителия шейки матки большое влияние оказывает микробиоценоз влагалища. Поэтому ЗППП, рецидивирующие неспецифические кольпиты и цервициты приводят к изменению микроэкологии влагалища, нарушению защитных физиологических барьеров половых путей. Возникновению злокачественных опухолей шейки матки в немалой степени способствуют курение, профессиональные вредности, наследственность.
В патогенетическом аспекте рак тела матки рассматривается как преимущественно гормональнозависимая патология. С этой позиции в зоне наибольшего риска по возникновению рака тела матки находятся пациентки с феминизирующими опухолями яичников, СПКЯ, аденомиозом, миомой матки, дисфункциональными маточными кровотечениями. В качестве фоновых предраковых процессов выделяют полипы и атипическую гиперплазию эндометрия. Кроме этого, вероятность возникновения злокачественных опухолей матки больше у женщин с отсутствием в анамнезе беременностей, родов и грудного вскармливания, с поздно наступившей менопаузой, проживающих в промышленных городах. Саркома матки, как правило, развивается из быстрорастущей фибромиомы.
Из экстрагенитальной патологии злокачественным опухолям матки чаще всего сопутствуют заболевания печени (печеночная недостаточность, гепатиты, жировой гепатоз, цирроз), эндокринные нарушения (сахарный диабет, ожирение), гипертоническая болезнь. Известно, что при увеличении массы тела на 10-25 кг по сравнению с нормой, риск развития рака эндометрия возрастает в 3 раза, а при наборе свыше 25 кг лишнего веса – в 9 раз.
Известно, что при увеличении массы тела на 10-25 кг по сравнению с нормой, риск развития рака эндометрия возрастает в 3 раза, а при наборе свыше 25 кг лишнего веса – в 9 раз.
Классификация злокачественных опухолей матки
Злокачественные новообразования тела матки могут быть представлены следующими морфологическими типами: аденокарциномой (до 80% опухолей), плоскоклеточным, железистоплоскоклеточным, недифференцированным раком и лейомиосаркомой. Рак эндометрия может иметь экзофитный, эндофитный или смешанный рост.
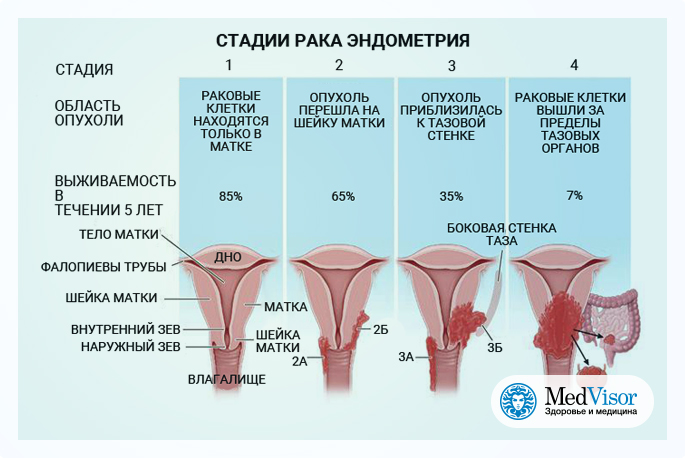
Клиническая классификация
Клиническая классификация выделяет 4 стадии рака тела матки:
0 стадия — атипическая гиперплазия эндометрия (предрак).
I стадия — опухоль локализуется в пределах тела матки:
- Iа – ограничена эндометрием
- Iб – прорастает в миометрий менее чем 1 см
- Iв – прорастает в миометрий глубже, чем на 1см, но не затрагивает серозную оболочку
II стадия — опухоль распространяется на тело и шейку матки (цервикальный канал).
III стадия — опухоль выходит за пределы матки, но локализуется в пределах малого таза:
- IIIа – прорастает серозную оболочку матки, могут определяться метастазы в регионарные лимфоузлы или придатки
- IIIб – прорастает параметральную клетчатку, могут определяться метастазы во влагалище
IV стадия — опухоль выходит за пределы малого таза, прорастает мочевой пузырь и/или прямую кишку.
Стадификация рака шейки матки
0 стадия — цервикальная интраэпителиальная неоплазия.I стадия — опухоль локализуется в пределах шейки матки:
- Iа – инвазия в строму на глубину не более 3 мм
- Iб – инвазия в строму на глубину более 3 мм
II стадия — опухоль распространяется на верхнюю и среднюю треть влагалища, тело матки или параметральную клетчатку.
III стадия — опухоль распространяется на стенки и нижнюю часть влагалища, параметральную клетчатку вплоть до стенок таза, метастазирует в лимфоузлы малого таза.
IV стадия — опухоль прорастает мочевой пузырь и/или прямую кишку, дает отдаленные метастазы.
Симптомы злокачественных опухолей матки
Рак шейки матки
Начальные формы рака шейки матки протекают бессимптомно или со слабо выраженными проявлениями. Для злокачественных опухолей данной локализации характерны кровянистые выделения разной интенсивности (чаще мажущие), которые в репродуктивном возрасте носят ациклический характер, а в период менопаузы – характер беспорядочных, продолжительных кровотечений. Кровянистые выделения часто появляются после полового акта, дефекации, физической нагрузки. Между кровотечениями больные обращают внимание на появление обильных водянистых белей, которые в поздних стадиях становятся серозно-кровянистыми, с гнилостным запахом.
Болевые ощущения при злокачественных опухолях шейки матки локализуются внизу живота, в области крестца и поясницы, распространяются на бедро и прямую кишку. Вначале болевой синдром возникает по ночам, затем становится постоянным, а боли принимают нестерпимый характер. При сдавлении опухолевым конгломератом лимфатических и кровеносных сосудов появляются отеки наружных половых органов и нижних конечностей. При запущенных формах РШМ нарушаются функции прямой кишки и мочевого пузыря, при опухолевой инвазии органов появляются примеси крови в моче и кале, образуются мочевые или прямокишечные свищи.
Вначале болевой синдром возникает по ночам, затем становится постоянным, а боли принимают нестерпимый характер. При сдавлении опухолевым конгломератом лимфатических и кровеносных сосудов появляются отеки наружных половых органов и нижних конечностей. При запущенных формах РШМ нарушаются функции прямой кишки и мочевого пузыря, при опухолевой инвазии органов появляются примеси крови в моче и кале, образуются мочевые или прямокишечные свищи.
Рак тела матки
Злокачественные опухоли, локализующиеся в теле матки, имеют следующие характерные проявления: кровянистые выделения из половых путей, боли в животе и нарушение функции смежных органов. К наиболее ранним признакам рака матки относят появление мажущих или обильных кровяных выделений. Они могут иметь форму метроррагии, меноррагии или периодических кровотечений в менопаузе. Иногда неоплазия манифестирует белями серозно-кровянистого или гноевидного характера.
На ранних этапах развития злокачественных опухолей матки возникают боли схваткообразного характера. После очередного болевого приступа, как правило, появляются или усиливаются патологические выделения из полости матки. На поздних стадиях боли становятся постоянными, интенсивными – они обусловлены сдавлением нервных сплетений малого таза раковым инфильтратом. Несколько позже появляются симптомы нарушения функции мочевого пузыря и прямой кишки: учащение мочеиспускания, тенезмы, затруднение опорожнения кишечника. При далеко зашедшем онкопроцессе присоединяется раковая интоксикация, развивается кахексия.
После очередного болевого приступа, как правило, появляются или усиливаются патологические выделения из полости матки. На поздних стадиях боли становятся постоянными, интенсивными – они обусловлены сдавлением нервных сплетений малого таза раковым инфильтратом. Несколько позже появляются симптомы нарушения функции мочевого пузыря и прямой кишки: учащение мочеиспускания, тенезмы, затруднение опорожнения кишечника. При далеко зашедшем онкопроцессе присоединяется раковая интоксикация, развивается кахексия.
Саркома матки
Относится к неэпителиальным злокачественным опухолям матки. Может поражать как шейку, так и тело матки. Часто формируется внутри фиброматозных узлов, поэтому может напоминать клинику одной из форм фибромиомы матки. На долю саркомы приходится около 3-5 % всех злокачественных опухолей матки. Отсутствие капсулы обусловливает быстрый инвазивный рост новообразования.
Первыми клиническими признаками обычно становятся нарушения менструального цикла или ациклические кровотечения, которые иногда носят характер профузных. Характерен выраженный болевой синдром и быстрое увеличение матки в размерах. На поздних этапах развивается анемия, раковая кахексия, асцит. Саркома матки рано дает отдаленные метастазы, главным образом в легкие, печень и позвоночник.
Характерен выраженный болевой синдром и быстрое увеличение матки в размерах. На поздних этапах развивается анемия, раковая кахексия, асцит. Саркома матки рано дает отдаленные метастазы, главным образом в легкие, печень и позвоночник.
Диагностика
Распознать злокачественные опухоли матки на ранних стадиях, основываясь лишь на собранном анамнезе и клинической картине, практически невозможно ввиду неспецифичности симптомов и жалоб. Поэтому в ходе обследования пациенток применяются дополнительные инструментальные и лабораторные методы, позволяющие уточнить строение, локализацию и распространенность неоплазии.
На первом приеме гинеколог, наряду со стандартным опросом, уточняет наличие и число беременностей, родов и абортов у пациентки; перенесенные гинекологические заболевания (особенно фоновые процессы, половые инфекции), характер протекания менструального цикла. При осмотре с помощью зеркал обращают внимание на видимые изменения тканей шейки матки, ее подвижность и форму. Влагалищное или ректовагинально исследование при раке эндометрия или саркоме позволяет обнаружить плотную, увеличенную в размерах матку, наличие инфильтратов в параметрии.
Влагалищное или ректовагинально исследование при раке эндометрия или саркоме позволяет обнаружить плотную, увеличенную в размерах матку, наличие инфильтратов в параметрии.
Для ранней диагностики РШМ большое значение имеет исследование мазка на онкоцитологию, проведение расширенной кольпоскопии, прицельной биопсии шейки матки. Своевременно выявить предраковые процессы и начальные стадии рака тела матки помогает УЗИ органов малого таза. Для подтверждения диагноза рака эндометрия проводится аспирационная биопсия, гистероскопия с РДВ и гистологическим исследованием соскоба.
Для определения стадии злокачественной опухоли матки и обнаружения отдаленных метастазов может потребоваться дополнительная диагностика (рентгенография грудной клетки, цистоскопия, ректороманоскопия, МРТ малого таза и т. д.). Дифференциальную диагностику осуществляют с туберкулезом и сифилитической язвой шейки матки, гиперпластической трансформацией эндометрия, субмукозной миомой матки, хорионкарциномой.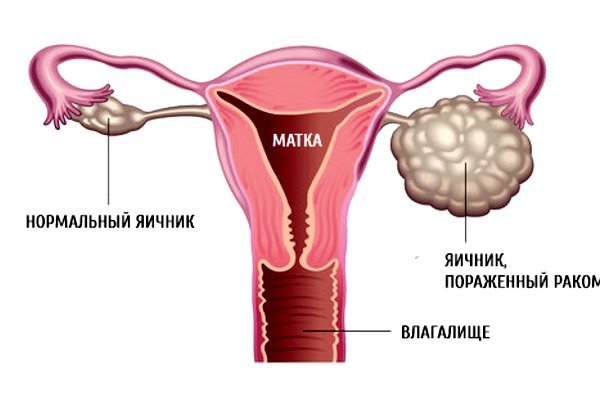
Лечение
Лечебная тактика в отношении злокачественных опухолей матки избирается с учетом множества критериев: локализации, стадии, гистологической формы опухоли, возраста пациентки и др. В зависимости от перечисленных составляющих может применяться хирургическое вмешательство, лучевая терапия, химиотерапия, гормонотерапия, а также комбинированное лечение.
При преинвазивном РШМ объем вмешательства может быть ограничен конизацией шейки матки. У женщин репродуктивного возраста осуществляется удаление матки без придатков, у пациенток старше 50 лет – пангистерэктомия. При РШМ I стадии хирургический этап обычно дополняется послеоперационной лучевой терапией, при РШМ II стадии – пред- и послеоперационным облучением. В более поздних стадиях применяется только наружная и внутриполостная лучевая терапия, симптоматическое лечение.
Основной объем хирургического лечения рака тела матки – гистерэктомия с аднексэктомией, которая при необходимости дополняется лимфаденэктомией.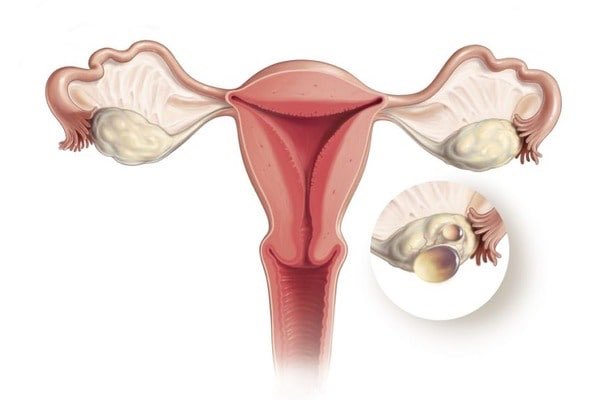 В до- и послеоперационном периоде также применяется лучевое лечение. При обнаружении в уделенной опухоли рецепторов прогестерона назначается гормональная терапия гестагенами. Химиотерапия используется при распространении злокачественной опухоли матки за пределы тазовой области, однако ее эффективность весьма ограничена.
В до- и послеоперационном периоде также применяется лучевое лечение. При обнаружении в уделенной опухоли рецепторов прогестерона назначается гормональная терапия гестагенами. Химиотерапия используется при распространении злокачественной опухоли матки за пределы тазовой области, однако ее эффективность весьма ограничена.
Профилактика
Профилактика злокачественных опухолей матки заключается в своевременном выявлении и лечении предраковых состояний, систематическом прохождении профилактических осмотров с проведением Пап-теста, предупреждении ЗППП. Важно следить за весом, артериальным давлением, уровнем гликемии, заниматься лечением экстрагенитальной патологии, избавиться от вредных привычек. Для защиты от РШМ девочек-подростков в будущем предлагается профилактическая вакцинация против высокоонкогенных штаммов ВПЧ.
Рак тела матки – причины, симптомы, диагностика и лечение, прогноз
Рак тела матки – злокачественное поражение эндометрия, выстилающего полость матки. Рак тела матки проявляется кровянистыми выделениями, водянистыми белями из половых путей, болями, ацикличными или атипичными маточными кровотечениями. Клиническое распознавание рака тела матки проводят на основе данных гинекологического исследования, цитологического анализа аспиратов, УЗИ, гистероскопии с раздельным диагностическим выскабливанием, результатов гистологии. Лечение рака тела матки – комбинированное, включающее хирургический (пангистерэктомию), лучевой, гормональный, химиотерапевтический компоненты.
Рак тела матки проявляется кровянистыми выделениями, водянистыми белями из половых путей, болями, ацикличными или атипичными маточными кровотечениями. Клиническое распознавание рака тела матки проводят на основе данных гинекологического исследования, цитологического анализа аспиратов, УЗИ, гистероскопии с раздельным диагностическим выскабливанием, результатов гистологии. Лечение рака тела матки – комбинированное, включающее хирургический (пангистерэктомию), лучевой, гормональный, химиотерапевтический компоненты.
Общие сведения
Рак тела матки занимает первое место среди злокачественных новообразований женских половых органов, а в структуре всей женской онкопатологии – промежуточное место между раком молочной железы и раком шейки матки. Тенденция к росту заболеваемости раком эндометрия в гинекологии отчасти объясняется увеличением общей продолжительности жизни женщин и времени их нахождения в постменопаузе, а также стремительным нарастанием частоты такой патологии, как хроническая гиперэстрогения, ановуляция, бесплодие, миома матки, эндометриоз и др. Чаще рак тела матки развивается у женщин перименопаузального и постменопаузального периода (средний возраст – 60-63 года).
Чаще рак тела матки развивается у женщин перименопаузального и постменопаузального периода (средний возраст – 60-63 года).
Рак тела матки
Причины и этапы развития
В онкогинекологии этиология рака тела матки рассматривается с точки зрения нескольких гипотез. Одна из них – гормональная, связывает возникновение рака тела матки с проявлениями гиперэстрогении, эндокринных и обменных нарушений, что отмечается у 70% больных. Гиперэстрогения характеризуется ановуляторными циклами и кровотечениями, бесплодием, поздней менопаузой, опухолевыми и гиперпластическими процессами в яичниках и матке. Гормонозависимый рак тела матки чаще встречается у пациенток с ожирением, гипертонической болезнью, сахарным диабетом, феминизирующими опухолями яичника, неоднократными прерываниями беременности, получающих ЗГТ эстрогенами, имеющих отягощенную наследственную по раку яичников, эндометрия, молочной железы, толстой кишки.
Фоновыми заболеваниями для рака тела матки служат гиперплазия эндометрия, полипы матки.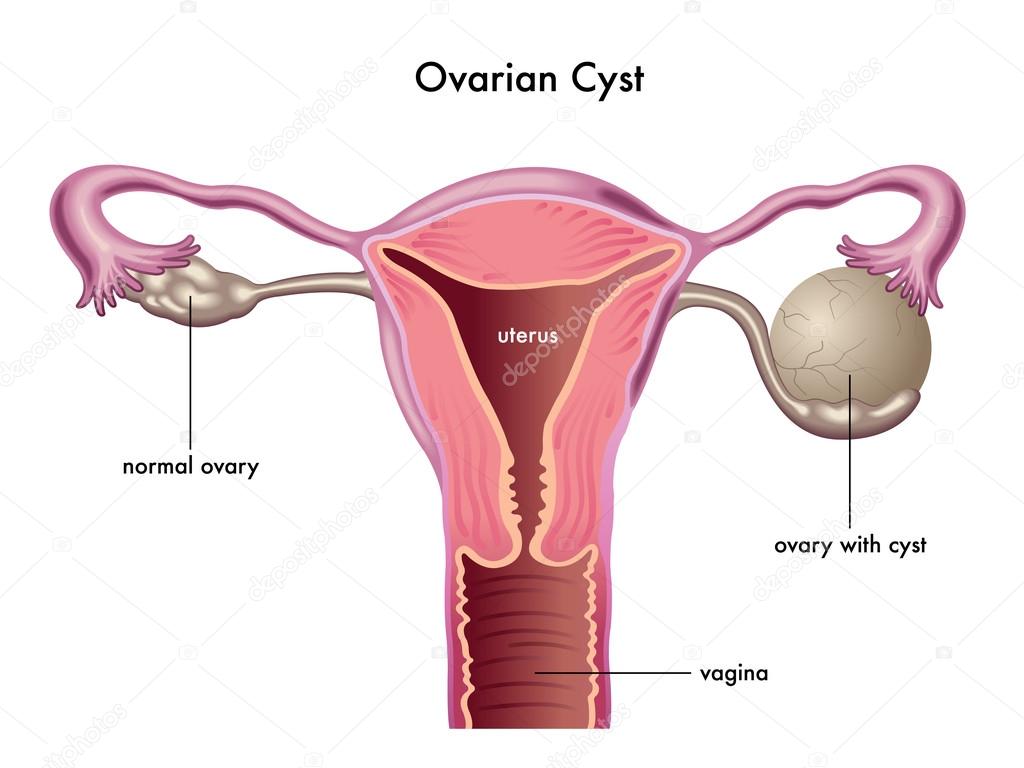 На фоне гиперэстрогении, как правило, развивается высокодифференцированный рак тела матки, имеющий медленный темп прогрессирования и метастазирования, который в целом протекает относительно благоприятно. Такой вариант рака эндометрия высокочувствителен к гестагенам.
На фоне гиперэстрогении, как правило, развивается высокодифференцированный рак тела матки, имеющий медленный темп прогрессирования и метастазирования, который в целом протекает относительно благоприятно. Такой вариант рака эндометрия высокочувствителен к гестагенам.
Другая гипотеза опирается на данные, свидетельствующие об отсутствии эндокринно-обменных нарушений и расстройств овуляции у 30% пациенток с раком тела матки. В этих случаях онкопатология развивается на фоне атрофического процесса в эндометрии и общей депрессии иммунитета; опухоль преимущественно низкодифференцированная с высокой способностью метастазирования и нечувствительностью к препаратам гестагенового ряда. Клинически данный вариант рака тела матки протекает менее благоприятно.
Третья гипотеза связывает развитие неоплазии эндометрия с генетическими факторами.
В своем развитии рака тела матки походит этапы:
Метастазирование рака тела матки происходит по лимфогенному, гематогенному и имплантационному способу. При лимфогенном варианте поражаются паховые, подвздошные, парааортальные лимфоузлы. В случае гематогенного метастазирования отсевы опухоли обнаруживаются в легких, костях, печени. Имплантационное распространение рака тела матки возможно при прорастании опухолью миометрия и периметрия, вовлечении висцеральной брюшины, большого сальника.
При лимфогенном варианте поражаются паховые, подвздошные, парааортальные лимфоузлы. В случае гематогенного метастазирования отсевы опухоли обнаруживаются в легких, костях, печени. Имплантационное распространение рака тела матки возможно при прорастании опухолью миометрия и периметрия, вовлечении висцеральной брюшины, большого сальника.
Классификация рака тела матки
Согласно гистопатологической классификации, среди форм рака тела матки выделяют аденокарциному, мезонефроидную (светлоклеточную) аденокарциному; плоскоклеточный, серозный, железистоплоскоклеточный, муцинозный и недифференцированный рак.
По типу роста различают рак эндометрия с экзофитным, эндофитным и смешанным (эндоэкзофитным) ростом. По степени дифференцировки клеток рак тела матки может быть высокодифференцированным (G1), умереннодифференцированным (G2) и низкодифференцированным (G3). Наиболее часто рак тела матки локализуется в области дна, реже в области нижнего сегмента.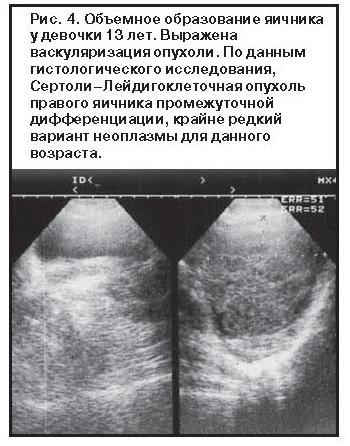
В клинической онкологии используются классификации по стадиям (FIGO) и системе TNM, позволяющие оценить распространенность первичной опухоли (Т), поражение лимфоузлов (N) и наличие отдаленных метастазов (М).
0 стадия (Tis) – преинвазивный рак тела матки (in situ).
I стадия (Т1) – опухоль не распространяется за пределы тела матки:
- IA (T1а) – рак тела матки инфильтрирует менее 1/2 толщи эндометрия
- IB (T1b) – рак тела матки инфильтрирует половину толщи эндометрия
- IC (T1с) – рак тела матки инфильтрирует более1/2 толщи эндометрия
II стадия (T2) – опухоль переходит на шейку матки, но не распространяется за ее границы:
- IIA (T2а) – отмечается вовлеченность эндоцервикса
- IIB (T2b) – рак инвазирует строму шейки
III стадия (T3) – характеризуется местным или регионарным распространением опухоли:
- IIIA (T3a) – распространение или метастазирование опухоли в яичник или серозную оболочку; наличие атипичных клеток в асцитическом выпоте или промывных водах
- IIIB (T3b) – распространение или метастазирование опухоли во влагалище
- IIIC (N1) – метастазирование рака тела матки в тазовые либо парааортальные лимфоузлы
IVA стадия (Т4) – распространение опухоли на слизистую толстого кишечника или мочевого пузыря.
IVB стадия (М1) – метастазирование опухоли в отдаленные лимфоузлы и органы.
Симптомы рака тела матки
При сохранной менструальной функции рак тела матки может проявляться длительными обильными менструациями, ациклическими нерегулярными кровотечениями, в связи с чем женщины могут длительное время ошибочно лечиться по поводу дисфункции яичников и бесплодия. В постменопаузе у пациенток возникают кровяные выделения скудного или обильного характера.
Кроме кровотечений при раке тела матки часто наблюдается лейкорея – обильные водянистые жидкие бели; в запущенных случаях выделения могут иметь цвет мясных помоев или гнойный характер, ихорозный (гнилостный) запах. Поздним симптомом рака тела матки служат боли внизу живота, пояснице и крестце постоянного или схваткообразного характера. Болевой синдром отмечается при вовлечении в онкопроцесс серозной оболочки матки, сдавлении параметральным инфильтратом нервных сплетений.
При нисходящем распространении рака тела матки в шейку возможно развитие стеноза цервикального канала и пиометры. В случае сдавливания мочеточника опухолевым инфильтратом возникает гидронефроз, сопровождающийся болями в области поясницы, уремией; при прорастании опухоли в мочевой пузырь отмечается гематурия. При опухолевой инвазии прямой или сигмовидной кишки возникают запоры, появляется слизь и кровь в кале. Поражение тазовых органов нередко сопровождается асцитом. При запущенном раке тела матки нередко развивается метастатический (вторичный) рак легких, печени.
Диагностика рака тела матки
Задачей диагностического этапа служит установление локализации, стадии процесса, морфологической структуры и степень дифференцировки опухоли. Гинекологическое исследование позволяет определить увеличение размеров матки, наличие инфильтрации рака параметральную и ректовагинальную клетчатку, увеличенные придатки.
Обязательным при раке тела матки является цитологическое исследование мазков цервикального канала и содержимого аспирационной биопсии из полости матки. Материал для гистологического исследования получают при помощи биопсии эндометрия микрокюреткой или раздельного диагностического выскабливания в ходе гистероскопии. УЗИ малого таза – важный диагностический скрининг-тест при раке тела матки. При ультразвуковом сканировании определяются размеры матки, ее контуры, структура миометрия, характер опухолевого роста, глубина инвазии опухоли, локализация, метастатические процессы в яичниках и лимфоузлах малого таза.
Материал для гистологического исследования получают при помощи биопсии эндометрия микрокюреткой или раздельного диагностического выскабливания в ходе гистероскопии. УЗИ малого таза – важный диагностический скрининг-тест при раке тела матки. При ультразвуковом сканировании определяются размеры матки, ее контуры, структура миометрия, характер опухолевого роста, глубина инвазии опухоли, локализация, метастатические процессы в яичниках и лимфоузлах малого таза.
С целью визуальной оценки распространенности рака тела матки выполняют диагностическую лапароскопию. Для исключения отдаленного метастазирования рака тела матки показано включение в обследование УЗИ органов брюшной полости, рентгенографии грудной клетки, колоноскопии, цистоскопии, экскреторной урографии, КТ мочевыводящей системы и брюшной полости. При диагностике рак тела матки необходимо дифференцировать с полипами эндометрия, гиперплазией эндометрия, аденоматозом, подслизистой миомой матки.
Лечение рака тела матки
Вариант лечения при раке тела матки определяется стадией онкопроцесса, сопутствующим фоном, патогенетическим вариантом опухоли. При раке тела матки гинекология применяет методы хирургического, лучевого, гормонального, химиотерапевтического лечения.
При раке тела матки гинекология применяет методы хирургического, лучевого, гормонального, химиотерапевтического лечения.
Лечение начального рака тела матки может включать проведение абляции эндометрия – деструкции базального слоя и части подлежащего миометрия. В остальных операбельных случаях показана пангистерэктомия, или расширенное удаление матки с двусторонней аднексэктомией и лимфаденэктомией. При формировании пиометры проводится бужирование цервикального канала расширителями Гегара и эвакуация гноя.
При инвазии миометрия и распространенности рака тела матки в постоперационном периоде назначается лучевая терапия на область влагалища, малого таза, зоны регионарного метастазирования. В комплексную терапию рака тела матки по показаниям включают химиотерапию цисплатином, доксорубицином, циклофосфамидом. С учетом чувствительности опухоли к гормональной терапии назначаются курсы лечения антиэстрогенами, гестагенами, эстрогенгестагенными средствами. При органосохраняющем лечении рака тела матки (абляции эндометрия) в дальнейшем проводится индуцирование овуляторного менструального цикла с помощью комбинированных гормональных препаратов.
При органосохраняющем лечении рака тела матки (абляции эндометрия) в дальнейшем проводится индуцирование овуляторного менструального цикла с помощью комбинированных гормональных препаратов.
Прогноз при раке тела матки
Дальнейшее развитие ситуации зависит от стадии рака тела матки, возраста пациентки, патогенетического варианта и дифференцировки опухоли, наличия метастазирования и диссеминации. Более благоприятный прогноз отмечается у пациенток до 50 лет при гормонозависимом варианте рака тела матки и отсутствии метастазов: 5-летняя выживаемость в этой группе достигает 90%. Худший прогноз отмечается у женщин старше 70 лет с автономным вариантом рака тела матки – у них 5-летний порог выживаемости не превышает 60%. Выявление метастатического поражения лимфоузлов повышает вероятность прогрессирования рака эндометрия в 6 раз.
Все пациентки с раком тела матки находятся под динамическим контролем онкогинеколога и гинеколога-эндокринолога. У женщин, перенесших органосохраняющее лечение по поводу рака тела матки, после гормональной реабилитации и восстановления овуляторных циклов возможно наступление беременности. Ведение беременности у этих лиц требует учета имеющейся гинекологической ситуации. После радикального лечения рака матки путем гистерэктомии у пациенток репродуктивного возраста может развиваться постгистерэктомический синдром.
Ведение беременности у этих лиц требует учета имеющейся гинекологической ситуации. После радикального лечения рака матки путем гистерэктомии у пациенток репродуктивного возраста может развиваться постгистерэктомический синдром.
Профилактика
Комплекс превентивных мер включает устранение гиперэстрогении: контроль массы тела и течения сахарного диабета, нормализацию менструальной функции, грамотный подбор контрацепции, своевременное оперативное удаление феминизирующих опухолей и т. д.
Рак яичников – первые симптомы и признаки у женщин, способы определения
Рак яичника или овариальный рак (от: ovarium – яичник) – разнообразная группа злокачественных новообразований женской половой системы.
В структуре онкогинекологических заболеваний рак яичников удерживает 1-е место по показателям смертности, опережая рак эндометрия и рак шейки матки вместе взятых.
Неблагоприятный прогноз связан с поздней диагностикой и отсутствием чётких отличий овариального рака от доброкачественных опухолей яичников.
Как распознать опасную болезнь на раннем этапе? Есть ли сигнальные признаки? Об этом и многом другом важном и полезном для каждой женщины — читайте в нашей статье.
Вернуться к оглавлениюРак яичников – что это такое?
Яичник (левый и правый) – сложная гормон-продуцирующая половая железа, парный орган женской репродуктивной системы.
Яичники располагаются на нижнем этаже брюшной полости женщины — в области малого таза по обе стороны матки.
Подробней о строении и функциях органа читайте в обзорной статье про яичники.
Расположение яичников в организме женщиныСтруктурное строение яичника
Клеточно-тканевой состав яичника женщины очень сложен и многообразен. В этом органе сочетаются структуры самых разных функциональных направлений и биологических свойств.
В этом органе сочетаются структуры самых разных функциональных направлений и биологических свойств.
Не удивительно, что овариальные опухоли – самая разнородная по своему гистологическому строению группа новообразований. Их условно разделяют на:
- Эпителиальные – образуются из атипичных (накопивших мутации) клеток покровного эпителия яичника и бывают:
- Серозные
- Муцинозные
- Эндометриоидные
- Светлоклеточные
- Опухоли Бреннера
- Смешанные
- Неэпителиальные – исходят из любых других тканей яичника, кроме покровного эпителия. Различают:
- Опухоли стромы полового тяжа (как правило гормонально-активные):
— гранулёзоклеточные или гранулёзостромальноклеточные опухоли (продуцируют эстрогены)
— андробластомы (опухоли из клеток Сертоли и Лейдига, производят андрогены),
— гинандробластомы (андроген-активные),
— текомы (эстроген-активные),
— неклассифицированные опухоли стромы полового тяжа. - Герминогенные опухоли – развиваются из первичных зародышевых клеток, ооцитов. К злокачественным относятся:
— дисгерминомы,
— недисгерминомы (опухоль желточного мешка, эмбриональный рак, хориокарцинома, полиэмбриома, незрелая тератома, смешанная герминогенная опухоль)
- Опухоли стромы полового тяжа (как правило гормонально-активные):
- Липидноклеточные
- Гонадобластомы
- Неклассифицированные опухоли
Большинство опухолей яичника могут иметь разное течение:
- Доброкачественное
- Потенциально злокачественное (пограничные опухоли)
- Злокачественное
Рак яичников – не единая патология, а целая группа заболеваний. Под этим собирательным термином подразумевают ту или иную злокачественную опухоль яичника, различного происхождения, биологического и клинического свойства.
До 90% овариального рака приходится на долю карцином (аденокарцином) — злокачественных новообразований эпителиальной природы
Неэпителиальные злокачественные опухоли яичников встречаются редко — до 10% всех случаев.
Рак яичников разделяют на:
- Первичный – встречается крайне редко, не более, чем в 4% случаев.
К первичным злокачественным овариальным опухолям относятся:
— недифференцированная карцинома,
— дисгерминома,
— эмбриональная карцинома,
— харионэпителиома,
— незрелая тератома,
— гонандробластома. - Вторичный – наиболее частый вариант овариального рака: на его долю приходится до 80-85% всех случаев.
Здесь рак развивается на фоне озлокачествления уже существующей доброкачественной или пограничной опухоли (кистомы, цистаденомы) яичника - Метастатический – представляет до 20% злокачественных поражений органа.
Такая опухоль является отдалённым метастазом рака другой локализации: молочной железы, желудка, кишечника, лёгкого, печени, желчного пузыря и др.
Рак яичников – код по МКБ-10,
код по МКБ-О — расшифровка
Код злокачественных овариальных опухолей по МКБ-10 один:
С56 Злокачественное новообразование яичника
Более информативным является код опухолей яичников по МКБ-О (ICD-O), который отражает:
— топографию (расположение) опухоли,
— её морфологическое (гистологическое) строение
— и характер течения (доброкачественная или злокачественная).
Топографический код яичника по МКБ-О:
С56.9 Яичник
Морфологический (гистологический) код опухоли по МКБ-О выглядит так:
_ _ _ _ /_
где:
_ _ _ _ /… – первые четыре цифры — четырёхзначный цифровой индекс гистологической принадлежности опухоли
… /_ – цифра под дробью — код характера опухоли:
…/0 – доброкачественная (кистома*, вернее – цистаденома, аденома)
…/1 – пограничная опухоль неопределённой злокачественности (непонятно, как она поведёт себя дальше – как доброкачественная или как злокачественная)
…/2 – рак in situ (преинвазивный рак)
…/3 – злокачественный вариант той или иной опухоли яичников (аденокарцинома)
…/6 – злокачественная опухоль яичника вторичной локализации (метастатическая карцинома)
*кистома – устаревшее название цистаденомы (доброкачественной кистозной опухоли яичника)
Пример
Код опухоли по МКБ-О:
С56.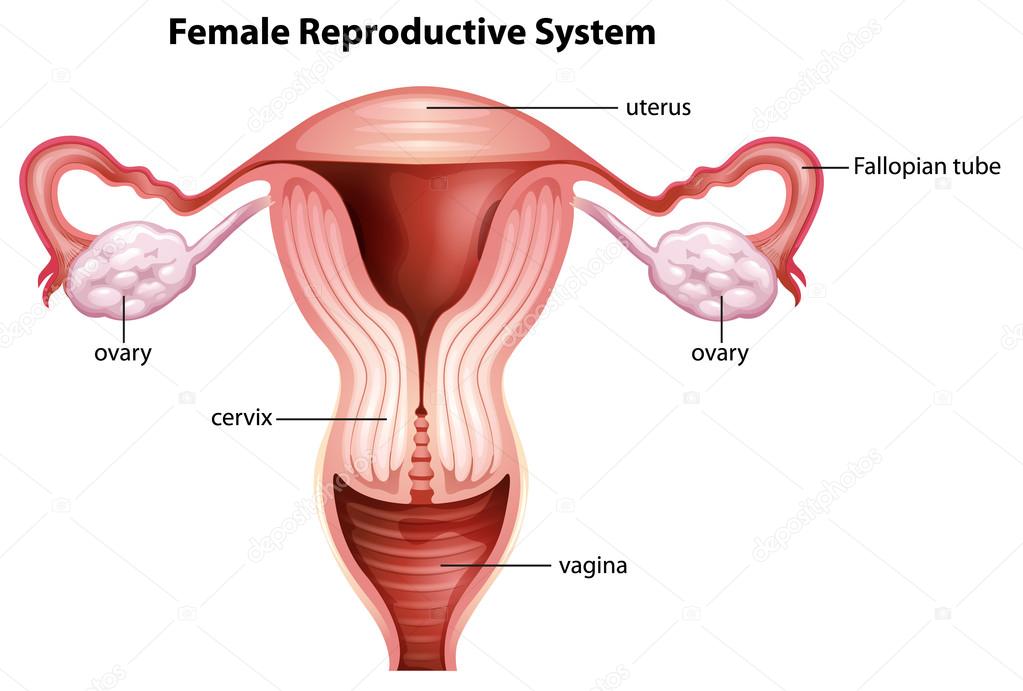 9, 8441/0 – означает, что это доброкачественная серозная цистаденома, расположенная в яичнике
9, 8441/0 – означает, что это доброкачественная серозная цистаденома, расположенная в яичнике
(синонимы: серозная киста яичника, серозная кистома, серозно-микрокистозная аденома, доброкачественная серозно-кистозная опухоль яичника)
Код опухоли по МКБ-О:
С56.9, 8441/3 – означает, что это серозная цистаденокарцинома яичника (серозный рак яичника)
Классификация рака яичников
В зависимости от гистологического строения различают несколько типов овариального рака:
- Серозный – самая частая форма болезни, встречается в 70% случаев
- Эндометриоидный – эндометриоидные карциномы возникают нечасто (чуть больше 10% случаев), выявляются на ранних стадиях, обычно имеют низкий злокачественный потенциал
- Муцинозный
- Светлоклеточный
- и др.
В каком возрасте встречается рак яичников?
Те или иные доброкачественные и злокачественные новообразования яичников могут появляться у женщин и девочек любого возраста.
- У девочек, девушек и молодых женщин до 25 лет чаще диагностируются герминогенные злокачественные опухоли
- Стромальные новообразования характерны для женщин до 40-50 лет — около 7% всех злокачественных образований органа
- Эндометриоидные карциномы встречаются у женщин детородного возраста, обычно страдающих бесплодием, и считаются продуктом озлокачествления эндометриоидных кист яичника
- Эпителиальные карциномы (серозные, муцинозные, светлоклеточные и др.) — самая распространённая форма овариального рака (85-90% всех случаев болезни). Подавляющее число таких опухолей выявляется у женщин 45-75 лет
Большинство случаев овариального рака приходится на мено- и постменопаузу.
Средний возраст заболевших – 63 года.
Причины болезни
Причины образования опухолей яичника до настоящего времени изучены недостаточноЕсть несколько гипотез развития болезни:
- Нарушение работы гипоталамуса (структуры головного мозга, регулирующей нейрогормональную деятельность ЦНС)
- Усиленное влияние эстрогенов, стимулирующих патологическое разрастание и метаплазию поверхностного эпителия яичников
- Генетическая предрасположенность (для наследственных форм рака яичников)
- Атипичные изменения в клетках фимбриального отдела маточных труб (часто возникают на фоне длительного вялотекущего воспаления придатков)
- Накопление спонтанных мутаций в клетках органа
Значимые факторы риска развития рака яичников:
- Раннее начало менструаций у девочек (раннее менархе) и поздняя менопауза
- Позднее менархе и ранняя менопауза
- Отказ от родов (нереализованная репродуктивная функция)
- Бесплодие (неудачи зачатия в течение 5-ти и более лет)
- Эндометриоз (доказана взаимосвязь светлоклеточного и эндометриоидного рака яичников с этой патологией)
- Применение внутриматочных спиралей (ВМС)
- Синдром поликистозных яичников (СПКЯ, синдром Штейна-Левенталя)
- Заместительная гормональная терапия эстрогенами в постменопаузе (повышает риск развития серозного и эндометриоидного рака яичников)
- Курение (доказана связь с появлением муцинозных опухолей)
- Ожирение (индекс массы тела более 30)
- Носительство генетических мутаций ВRСA1, ВRСA2, Р53, STK11 (синдром Пейтц-Егерса), синдром Линча (наследственный неполипозный колоректальный рак), RAD51C, DICER и др.

- Случаи у кровных родственников (как по женской, так и по мужской линии) рака молочной железы, эндометрия (тела матки), яичников, почек, желудка, лёгких, толстой кишки
- Стимуляция функции яичников (овуляции)
- Рацион питания с высоким содержанием жира и «лёгких» углеводов
- Сахарный диабет 2 типа
- Хронический сальпингоофорит (для серозного рака)
- Канцерогенное воздействие асбеста на организм
- Доброкачественные образования яичников (кисты, цистаденомы)
Стадии рака яичников
| Стадия по FIGO | Стадия по TNM | Краткое описание |
| 1 (I) | T1N0M0 | Опухоль (Т) ограничена тканью одного или обоих яичников.
Поражения лимфоузлов не выявляется (N0). Отдалённых метастазов нет (М0). |
| 2 (II) | T2N0M0 | Опухоль поражает один или два яичника, маточные трубы и/или матку, обнаруживается по брюшине в пределах полости таза. |
| 3 (III) | T3N1M0 | Опухоль поражает один или два яичника, маточные трубы. Обнаруживается в брюшине, по поверхности печени, селезёнки. Есть поражение забрюшинных и паховых лимфатических узлов. Есть метастазы в большой сальник, внутри брюшины. |
| 4 (IV) | T4N1M1 | Опухоль поражает один или два яичника.
Есть опухолевое поражение лимфатических узлов за пределами брюшной полости. Есть метастазы в печень, отдалённые метастазы (М1) в другие органы брюшной полости. 
Обнаруживаются злокачественные клетки в плевральной жидкости. |
С 1 января 2014 года FIGO установила подстадии для каждой стадии болезни. Подробное описание подстадий будет дано в следующих статьях.
Как быстро развивается рак яичников?
Покровный эпителий яичника имеет большое сходство с эпителием маточных труб, брюшины, перикарда и плевры, а сам яичник не изолирован от брюшной полости серозной соединительнотканной оболочкой.
Это определяет агрессивные свойства овариального рака:
его быстрое прогрессирование,
имплантационное распространение по брюшине и
метастазирование по органам брюшной полости.
Переход болезни от латентной 1 стадии к тяжёлой 3-4 бывает стремительным. Опухоль может давать отдалённые метастазы и прорастать в соседние органы всего за 4-12 месяцев.
Вернуться к оглавлениюПервые признаки рака яичников
Ранние стадии злокачественных опухолей яичника протекают бессимптомно
Из-за длительно скрытого течения овариальный рак называют тихим убийцей.
Локализованные, поддающиеся полному излечению стадии опухолевого процесса, как правило, никак не проявляются. Заболевшая женщина чувствует себя вполне здоровой и не обращается к врачу.
Первые признаки рака яичника могут напоминать несвязанные с гинекологией недуги, например, остеохондроз, гастрит, синдром раздражённого кишечника, цистит.
Ретроспективно, уже после установления диагноза, пациентки вспоминали, что у них периодически:
«побаливала спина»,
«тянуло» внизу живота,
«бурлил» и побаливал «весь живот».
А также:
наблюдалось учащённое или затруднённое мочеиспускание,
имелись жалобы на бесплодие,
возникали болевые ощущения во время полового акта.
Симптомы рака яичников
Симптомы рака яичников на ранней стадии отсутствуют или неочевидныНарастание явных проявлений болезни всегда связано с распространением опухоли за пределы поражённого яичника.
Клинические симптомы и жалобы, вынуждающие пациентку обратиться к врачу, говорят уже о поздних 3-4 стадиях болезни:
- Нарушения со стороны желудочно-кишечного тракта:
— тошнота
— метеоризм
— чувство переполнения или вздутия живота, быстрая насыщаемость пищей
— потеря аппетита
— запоры
— кишечная непроходимость - Нарушение мочеиспускания:
— чувство давления на мочевой пузырь,
— затруднение мочеиспускания (при сдавливании опухолью мочеиспускательного канала),
— болезненность мочеиспускания,
— ложные позывы к мочеиспусканию - Нарастающее недомогание, слабость
- Длительное повышение температуры тела 37,5-38 градусов (субфебрилитет)
- Асцит (скопление жидкости в брюшной полости)
- Характерное для асцита увеличение размеров живота (живот лягушки)
- Тупые ноющие боли внизу живота, переходящие в сильные боли в животе, пояснице
- Кровянистые выделения при раке яичников могут возникать при прорастании опухоли в матку.
 Или при эстроген-активных гранулёзоклеточных опухолях, которые вызывают:
Или при эстроген-активных гранулёзоклеточных опухолях, которые вызывают:
— нарушение менструального цикла,
— кровомазание, ациклические маточные кровотечения, возобновление «менструации» после наступления менопаузы,
— гиперплазию эндометрия - Отёки ног
- При скоплении жидкости в плевральной полости:
— одышка
— кашель
— ощущение тяжести, сдавления в груди
Очевидно, что перечисленные симптомы не специфичны только для гинекологической патологии. Поэтому женщина с распространённым овариальным раком может обратиться не к гинекологу, а к врачу другой специализации.
Как «болит» рак яичников?
Иногда болезнь манифестирует внезапной острой, режущей болью в животе, отдающей в прямую кишку, спину. Такие боли могут быть связанны с перекрутом ножки опухоли или разрывом кистозной полости.
В других случаях рак проявляется общим недомоганием и хроническими, схваткообразными болями разной интенсивности по всей области живота, внизу живота, в пояснице.
Клинический случай
Пациентка Л., 62 года, после наступления менопаузы у гинеколога не наблюдалась.
Л. пришла к гастроэнтерологу с жалобами на боли в животе. После обследования (гастроскопия, тест на хеликобактер пилори), она прошла безуспешное лечение антибиотиками и гастропротекторами.
Нерешённые проблемы со стороны пищеварительной системы и нарастающие боли в животе вынудили Л. обратиться к другому, более опытному гастроэнтерологу.
Изучив историю болезни и тщательно осмотрев больную, врач направил её к гинекологу.
В настоящее время женщина проходит активное лечение у онкогинеколога.
Подтверждённый диагноз: серозный рак яичника, 3 стадия.
Вернуться к оглавлению
Диагностика рака яичников
Раннее выявление начальных стадий злокачественного процесса в яичнике остаётся ахиллесовой пятой в профилактике и успешном лечении этой грозной онкопатологии.
Общепринятого стандарта нехирургической диагностики болезни не существует. Поэтому локализованный овариальный рак обычно является операционной находкой.
Поэтому локализованный овариальный рак обычно является операционной находкой.
Ранние симптомы рака яичника на его начальных стадиях могут скрываться за:
- упорным, не отвечающими на лечение воспалительным заболеванием придатков матки
- бесплодием
- нарушением менструального цикла
- подслизистыми узлами миомы матки
Гинекологический осмотр
Осмотр на кресле с двуручным ректовагинальным исследованием может выявить объёмное образование в малом тазу неясного значения.
Этот метод мало информативен для обнаружения ранних стадий первичного рака и затруднён у пациенток с лишним весом.
Можно ли определить рак яичников на УЗИ?
На первом этапе гинекологического обследования абсолютно всем пациенткам должно проводится УЗИ органов малого таза на аппарате экспертного уровня.
При обнаружении большого новообразования трансвагинальное УЗИ следует дополнять трансабдоминальным сканированием.
Современное УЗИ в режиме цветового и энергетического доплеровского картирования может эффективно выявлять и различать локализованные варианты рака яичника- Кистозная опухоль – представляет собой капсулу, выстланную опухолевыми клетками, заполненную жидким, слизистым или кровянистым содержимым
- Кистозно-солидная – образована плотной опухолевой ткань, в которой есть полость (или несколько полостей) с жидким или полужидким содержимым
- Солидная – всё новообразование состоит из плотной опухолевой ткани
Прямой зависимости размера опухоли яичника от стадии злокачественного процесса не установлено.
- Размеры яичников неодинаковы (выраженная асимметрия)
- Контур увеличенного яичника частично не визуализируется
- Признаки злокачественной кистозной опухоли:
— округлое образование, границы достаточно чёткие, контуры ровные;
— структура анэхогенная, с множественными перегородками различной толщины и неравномерным утолщением - Признаки злокачественной кистозно-солидной опухоли:
— округлое образование, границы достаточно чёткие, контуры ровные;
— структура анэхогенная, чаще с перегородками, с эхогенными включениями по внутренней поверхности капсулы образования и по перегородкам;
— солидный компонент гиперэхогенной структуры, правильной/неправильной округлой формы, чёткими/нечёткими контурами - Признаки злокачественной солидной опухоли:
— образование округлой или неправильной формы;
— контуры чёткие/нечёткие, неровные;
— эхогенность образования снижена;
— внутри образования выявляются единичные анэхогенные включения округлой формы - В кистозном компоненте часто обнаруживается 4 и более солидных папиллярных разрастаний
- Опухоль содержит множество (более 5) нелинейных эхопозитивных включений с разнородной эхоструктурой
- В тканях яичника определяются зоны гиперваскуляризации, высокая васкуляризация солидного компонента и перегородок опухоли
- Кровоток новообразования при ЦДК сильно выражен:
— увеличена скорость артериального и венозного кровотока,
— высокая максимальная скорость внутриопухолевого венозного кровотока,
— снижение резистентности артериального кровотока от периферии к центру опухоли
| Предположительная стадия | УЗИ-характеристика |
| 1 | В яичнике визуализируется кистозное образование с сосочковыми разрастаниями. |
| 2 | В яичнике визуализируется кистозное образование с обширными сосочковыми разрастаниями, с нарушением целостности капсулы.
Обнаруживается небольшое количество жидкости в позадиматочном пространстве. |
| 3-4 | В области яичника визуализируется опухолевый конгломерат кистозно-солидного строения, неправильной формы, с нечёткими границами и разрастаниями по наружному контуру.
Могут определяться прорастания опухоли в матку, метастазы в большой сальник, печень. В 80-90% случаев определяется асцит. |
| Метастатический рак яичника | В одном или обоих яичниках визуализируется солидное бугристое образование небольших размеров.
Контуры чёткие, неспаянные с маткой. |
Может ли киста яичника перейти в рак?
Любые стойкие (не регрессирующие в течение 3-6 месяцев) доброкачественные кисты и цистаденомы яичника со временем могут озлокачествляться.
Простые однокамерные кисты имеют низкий злокачественный потенциал и с большей долей вероятности самостоятельно излечатся или останутся стабильно доброкачественными.
Многокамерные кистозно-солидные опухоли с пристеночными грубо-сосочковыми и папиллярными (бородавчатыми) разрастаниями в кистозную полость, всегда подозрительны в плане малигнизации и требуют самой тщательной диагностики.
Обычно вторичный рак возникает из серозных, тератоидных и псевдомуцинозных цистаденом (кистом) яичника. Муцинозные цистаденомы озлокачествляются примерно в 17% случаев.
Оценить риск озлокачествления объёмного образования яичника можно по индексу риска малигнизации ИРМ (IRM).
Чувствительность этого метода – 78%.
Для вычисления IRM нужно перемножить следующие показатели:
- Уровень онкомаркера СА-125 (по результатам анализа крови пациентки)
- УЗИ-баллы
- Менопаузальные баллы
УЗИ-признаки кистозного образования яичника (для вычисления УЗИ-баллов):
- Многокамерное
- Есть солидный компонент (папиллярные разрастания, сосочки, др.
 )
) - Двустороннее (в обоих яичниках)
- Асцит, жидкость в позадиматочном пространстве
- Подозрение на метастазы
| Сколько есть УЗИ-признаков (из пяти выше перечисленных) | Баллы |
| Нет ни одного | 0 |
| Есть только один (любой) | 1 |
| 2-5 признаков | 3 |
| Возраст пациентки | Баллы |
| Пременопауза (от 45 лет до наступления менопаузы) | 1 |
| Постменопауза | 3 |
Формула расчёта IRM:
IRM = (УЗИ баллы) х (Менопаузальные баллы) х (СА 125)
В норме IRM ≤ 200
Повышение IRМ больше 200 – признак развития рака яичников. Следует обязательно направить пациентку к онкологу на консультацию и дообследование.
Следует обязательно направить пациентку к онкологу на консультацию и дообследование.
МРТ — магнитно-резонансная томография
Более точный метод в диагностике рака яичников (по сравнению с УЗИ):
- МРТ с контрастным усилением
- Диффузионная (диффузно-взвешенная) МРТ (DWI) – проводится без применения контрастных веществ и позволяет выполнить исследование даже пациенткам с нарушением функции почек или аллергией на контрастные препараты
Показание к МРТ при патологии яичников:
- Обнаруженную на УЗИ кистозную опухоль не удалось отнести ни к злокачественной, ни к доброкачественной
- Для более точного определения локализации опухолевого процесса, взаимосвязи с другими органами
- Для поиска метастазов и поражённых лимфатических узлов
- Для предоперационного стадирования опухоли
ПЭТ-КТ — позитронно-эмиссионная компьютерная томография
ПЭТ-КТ для первичной диагностики рака яичников не используют (на этом этапе метод даёт много ложноположительных результатов).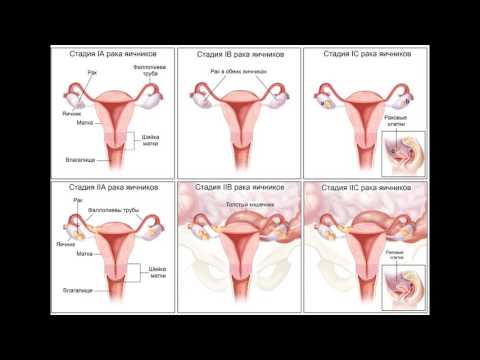
Однако ПЭТ-КТ является методом выбора для выявления рецидивов опухоли, особенно в сочетании с динамическим наблюдением онкомаркера СА-125.
Лапароскопия
Лапароскопия — современная малотравматичная (через проколы брюшной стенки) операция. Она позволяет провести углублённую диагностику, особенно ранних стадий заболевания.
Задачи диагностической лапароскопии:
- Осмотр органов малого таза и брюшины под многократным увеличением
- Биопсия — получение образца аномальной ткани (биоптата) для гистологического исследования, определения гистотипа опухоли и подтверждения диагноза
- Объективная оценка размеров опухоли и распространённости опухолевого процесса
- Забор асцитической жидкости и/или смывов с брюшины для цитологического исследования (диагностика микроскопических поражений брюшины раковыми клетками)
- Проведение эндоскопического УЗИ с прицельной тонкоигольной биопсией лимфатических узлов
Иногда лечебно-диагностическую лапароскопию назначают для удаления вполне «безобидной» кисты яичника. Но во время операции возникают сомнения в её доброкачественности. Тогда проводится срочная экстренная биопсия, все извлечённые ткани отправляются на гистологию. Дальнейшая тактика лечения зависит от результатов гистологического исследования.
Но во время операции возникают сомнения в её доброкачественности. Тогда проводится срочная экстренная биопсия, все извлечённые ткани отправляются на гистологию. Дальнейшая тактика лечения зависит от результатов гистологического исследования.
Для исключения рака другой локализации или выявления метастазов рака яичника пациентке проводятся дополнительные исследования:
- УЗИ органов брюшной полости
- УЗИ щитовидной железы
- УЗИ шейно-надключичных и забрюшинных областей, лимфатических узлов
- Маммография
- КТ (с внутривенным контрастированием) грудной клетки, брюшной полости
- Гастроэнтероскопия, рентген желудка
- Колоноскопия
- Цистоскопия
- и др.
Какой метод диагностики самый точный?
Единственно точным методом диагностики рака яичников остаётся биопсия с последующим гистологическим и гистоиммунохимическим исследованием образцов удалённой ткани
Материал для гистологии получают оперативно, чаще во время лапароскопии.
Можно ли определить рак яичника по общему анализу крови?
Рутинный клинический и биохимический анализ крови выполняют для оценки общего состояния организма и внутренних органов пациентки.
Показатели крови при раке могут оставаться нормальными или изменяться, как и при множестве других неонкологических заболеваний.
По одному только общему клиническому анализу крови выявить рак яичника невозможно.
Анализ на онкомаркеры, СА-125
Онкомаркеры – это особые белковые вещества — антигены или продукты жизнедеятельности аномальных, в том числе опухолевых клеток (здоровые ткани организма производят их в малых количествах или вообще не производят).
В качестве дополнительной оценки обнаруженного при УЗИ органов малого таза объёмного образования неясной природы чаще всего определяют количество маркера СА-125 в сыворотке крови.
Значение этого показателя в первичной диагностике овариального рака не стоит переоценивать. Ведь он изменяется в зависимости от дня менструального цикла, может повышаться при беременности, на фоне вполне доброкачественных гинекологических заболеваний или при раке другой локализации.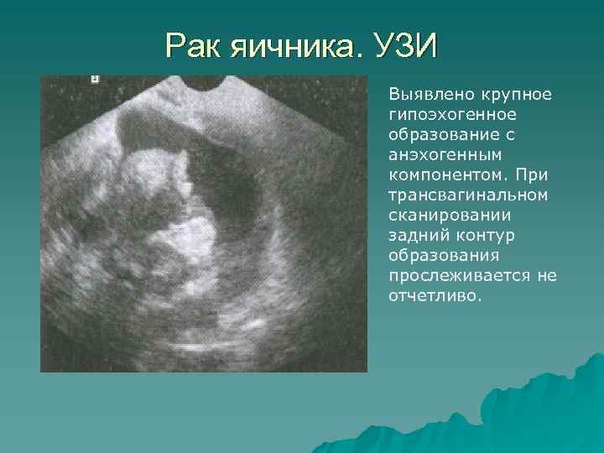
Некоторые опухоли яичников вообще не продуцируют СА-125. В таких случаях уровень онкомаркера будет оставаться нормальным даже при запущенных стадиях рака.
Наиболее чувствительным в плане выявления эпителиального рака яичника считается онкомаркер НЕ-4.
В диагностике ранних стадий овариального рака лучше «работает» парная комбинация маркеров: СА-125 и НЕ-4
| Характеристика | СА-125 | НЕ-4 |
| Норма для здоровой женщины | до 35 Ед/мл | Пременопауза:
— до 70 пмоль/л Постменопауза: — до 140 пмоль/л |
| Ранние стадии эпителиального рака яичников | Повышен только в 50% случаев | Повышен в
80-90% случаев |
| Рак другой локализации | Бывает повышен | Бывает повышен |
| Эндометриоз | Повышен | Норма |
| Воспалительные заболевания половой сферы | Повышен | Норма |
| Доброкачественная киста, кистома яичника | Чаще повышен | Чаще норма |
| Онкомаркер | При каких опухолях яичника может повышаться? |
| СА-19-9 | Муцинозные |
| β-ХГЧ | Герминогенные |
| АФП (α-фетопротеин) |
Как проявляется рак матки на ранних стадиях
Рак матки – относится к числу частых онкологических заболеваний женской половой системы, протекающие в форме злокачественной опухоли. Ранние стадии рака матки провоцируют появление ряда симптомов и признаков, которые очень схожи с простым воспалением, поэтому в случае обнаружения любых отклонений, желательно как можно раньше обратиться за помощью к гинекологу. Рак тела матки, очень опасное заболевание, так как является причиной смертности многих женщин, особенно без необходимого лечения.
Ранние стадии рака матки провоцируют появление ряда симптомов и признаков, которые очень схожи с простым воспалением, поэтому в случае обнаружения любых отклонений, желательно как можно раньше обратиться за помощью к гинекологу. Рак тела матки, очень опасное заболевание, так как является причиной смертности многих женщин, особенно без необходимого лечения.
Причины
Достоверных причин развития злокачественного новообразования в теле матки онкологи до сих пор не установили, но учитывая многолетнюю статистику, смогли выделить некоторые факторы, которые способны провоцировать появление данного заболевания у женщин. К таковым относятся:
- Гиперплазия эндометрия – патология, которая проявляется в виде утолщения эндометрия, по причине постоянного деления клеток. На ранних стадиях оно не относится к злокачественному процессу, но если не начать лечение, то легко сможет в него перерасти.
- Ожирение – как показывает практика, к группе повышенного риска возникновения рака тела матки, относятся женщины с повышенной массой тела.
- Женщины, у которых месячные начались раньше 13 летнего возраста либо продолжается до 55 лет, и те у которых еще нет детей, более подвержены развитию рака тела матки.
- Довольно длительное применение пероральных контрацептивов на основе эстрогена, особенно если они не сбалансированы прогестероном.
- Проведение лучевой терапии в анамнезе, которая была направлена на лечение рака в области таза.
- Наследственность – если в семье имеются женщины болевшие раком тела матки, то риск увеличивается в 2 раза.
- ВПЧ – вирус папилломы человека, одна из самых основных причин развития онкологии.
Вышеперечисленные факторы не означают, что их наличие станет 100% причиной развития рака. Но женщины, у которых они присутствуют, должны более пристально наблюдать за своим здоровьем, и в случае проявления любых тревожных признаков, обращаться за консультацией к гинекологу, что бы специалист смог вовремя выявить рак на ранней стадии.
Стадии и симптомы
- Первая стадия – новообразование локализировано в области эндометрия, либо слегка распространяется вглубь мышечного слоя.
 Данную стадию очень сложно распознать, так как практически нет никаких симптомов, но она лучше всего поддается лечению, после которого удается сохранить детородную функцию.
Данную стадию очень сложно распознать, так как практически нет никаких симптомов, но она лучше всего поддается лечению, после которого удается сохранить детородную функцию. - Вторая стадия – опухоль разрослась по всей площади матки, но пока не затрагивает соседние ткани и органы. Вторая стадия имеет средний уровень выживаемости в пределах 60%.
- Третья стадия – новообразование поражает влагалище и лимфоузлы. На этой стадии уровень смертности находится практически на уровне с выживаемостью, но после лечения навсегда теряется репродуктивная способность.
- Четвертая стадия – опухоль выпускает множество отдаленных метастазов, происходит прорастание мочевого пузыря или прямой кишки. Женщины с последней стадией рака живут очень редко и недолго, лишь единицы могут справиться с ней.
Видео по теме
Первые признаки
Первые симптомы, которые могут свидетельствовать о раке матки: аномальные кровотечения из влагалища, бели, болевые ощущения в тазу и внизу живота, выделение крови после полового акта. Так же отмечается увеличение продолжительности и интенсивности месячных у молодых девушек, и вагинальные кровотечения в менопаузе. Когда опухоль продолжает разрастаться и поражает соседние ткани, присоединяется масса вторичных симптомов, таких как: боли в пояснице, боли в ногах, отеки, дисфункция мочевыделения.
Так же отмечается увеличение продолжительности и интенсивности месячных у молодых девушек, и вагинальные кровотечения в менопаузе. Когда опухоль продолжает разрастаться и поражает соседние ткани, присоединяется масса вторичных симптомов, таких как: боли в пояснице, боли в ногах, отеки, дисфункция мочевыделения.
По статистике, самые ранние симптомы и признаки рака телка матки начинают проявляться в виде кровянистых выделений из самой матки. В случае появления крови во время или после полового акта, женщина должна задуматься о возможном присутствии у нее злокачественного процесса в шейке или в самой матке, и обратиться за консультацией к гинекологу. Кроме того, необходимо обращать внимание на кровотечения из половых органов, в случае отсутствия менструации более шести месяцев. В периоде постменопаузы, кровотечение должно стать первым признаком серьезного отклонения, которое требует немедленного обращения к врачу и проведения обследования по поводу рака тела матки. В молодом возрасте, первыми симптомами онкологии могут стать нетипичные выделения кровянистых масс, которые появляются самопроизвольно, без какого либо временного порядка, а так же нарушения нормального менструального цикла.
Кроме выделения крови, признаком рака может являться аномальное выделение белей. В самом начале злокачественного процесса, они могут иметь вид бесцветной жидкости, в очень скудном количестве, не влияя при этом на периодичность менструации. Со временем, по мере запущенности заболевания, к подобным выделениям начинают присоединяться кровянистые примеси, из-за чего они приобретают вид сукровицы и отличаются резким и неприятным запахом. Наличие выделений такого характера говорит о том, что новообразование перешло в стадию распада и рак матки развивается с особой активностью.
Третьим и заключительным симптомом рака матки считается болевой синдром. Когда женщину стали беспокоить сильные боли, это значит, что опухоль достигла этапа неоперабельности, и произвести ее удаление с помощью хирургического вмешательства уже не получится. Рак уже покинул пределы тела матки, и поразил органы таза и брюшной полости.
Как и при любом другом виде онкологического заболевания, во время рака матки у женщины могут отмечаться типичные признаки данного заболевания. Она замечает за собой стремительную потерю веса, которое произошло, без каких либо на то причин, хроническую усталость и слабость в теле, плохой аппетит.
Она замечает за собой стремительную потерю веса, которое произошло, без каких либо на то причин, хроническую усталость и слабость в теле, плохой аппетит.
Диагностика
После сбора анамнеза, устного опрашивания женщины по поводу наличия у нее определенных признаков и явных симптомов, врач приступает к осмотру. Для начала он изучает размеры и положение матки. Если гинекологу удалось выявить рак на первых стадиях, он отправляет женщину на УЗИ, которое должно обнаружить опухоль и определить ее местоположение в теле матки.
Для более точной и детальной диагностики тела матки, гинекологи проводят гистероскопию. Суть процедуры состоит в введении в полость матки тонкой трубки, которая оснащена на конце камерой и подсветкой. Изображение, которое фиксирует камера, передается на экран врача, и он может визуально осмотреть состояние тела матки и саму опухоль. Параллельно с гистероскопией очень часто производится забор материалов на биопсию. Биопсия позволяет определить гистологический тип клеток и степень злокачественности процесса, что влияет на дальнейшее лечение пациентки.
Лечение
Лечение рака маки проводится тремя стандартными методиками:
- Операционное вмешательство;
- Химиотерапия;
- Облучение.
Они могут применяться как одиночно, так и комплексно. Как показывает статистика, применение операции в комплексе с противоопухолевыми препаратами и облучением, значительно снижают показатели смертности среди онкологических больных.
Прогнозы
Каждая пациентка, или ее родственники, неоднократно задавали вопросы лечащему врачу, по типу того, какие у больной шансы на успешное лечение и выживаемость, и сколько она будет жить после курса лечения?
Дать однозначный ответ того, сколько осталось больной, или как будет продвигаться ее лечение практически невозможно, в расчет берется как общая статистика, так и личные особенности каждой женщины, которые и становятся основой любого прогнозирования.
Сколько живут при раке матки первой стадии – на данном этапе опухоль лучше всего поддается лечению, так как опухоль локализирована в пределах эндометрия, а метастазов еще нет. По статистике, средний уровень пятилетней выживаемости составляет порядка 90%, это значит, что каждые 9 из 10 женщин, живут еще 5 лет и более.
Сколько живут при раке матки второй стадии – на данном этапе, заболевание уже начинает разрастаться, что влияет на успешность прогноза. Полное выздоровление можно достичь методом проведения экстирпации матки с придатками. Прогнозы выживаемости составляют примерно 70-75%.
Сколько живут при раке матки третьей стадии – болезнь начинает распространяться в брюшную полость и выпускать метастазы в лимфатические узлы, влагалище и придатки, что значительно осложняет лечение. Прогнозы выживаемости и смертности практически балансируют (45% и 50%) соответственно, поэтому многое будет зависеть от самой больной.
Сколько живут при раке матки четвертой стадии – самая запущенная форма рака, или терминальная стадия, причина смертности многих женщин. Заболевание начинает распространяться по всему организму, метастазируя даже в самые отдаленные органы. Лечение только паллиативное, направленное на улучшение самочувствия. Прогнозы пятилетней выживаемости крайне низкие, максимум 10%. Только одна из 10 пациенток, живет в пределах нескольких лет после лечения.
Видео по теме
Рак матки и яичников. Признаки и лечение онкологии
Злокачественное преобразование эндометрия, покрывающего тело матки, является наиболее часто встречающимся онкологическим заболеванием женских детородных органов. Тем не менее, оно располагается на последнем месте по летальным исходам, так как диагностируется на начальной стадии. В этом случае болезнь можно полностью вылечить и вернуться к привычной жизни. Онкология матки и яичников, как правило, возникает у женщин в возрасте от 50 лет. Значительно реже заболевание появляется у женщин в до 50 лет и после 65 лет.
Врачи выделяют ряд воздействий, которые могут спровоцировать возникновение роста онкологических клеток в матке. Но точных и доказанных признаков до сих пор в медицине не выделено. Вероятность возникновения ракового поражения яичников и матки выше у тех женщин, которые ни разу не рожали детей, страдают ожирением или диабетом.
Определенное воздействие на появление и рост злокачественной опухоли в матке оказывают гормональные препараты, которые направлены на восстановление гормонального баланса. Однако прием противозачаточных таблеток в значительной мере снижает вероятность развития рака шейки матки. Кроме того, защитный барьер от пероральных контрацептивов остается в течение нескольких лет. Стоит заметить, что применение препаратов, в состав которых входит синтетических гормон эстроген, во много раз повышает риск появления рака.
Признаки онкологии шейки матки
По сравнению с другими видами рака онкология шейки матки и яичников проявляется себя на ранних стадиях развития, что дает возможность своевременно начать лечение рака шейки матки. Благодаря этому у женщины есть возможность вылечиться от заболевания полностью.
Самые распространенные симптомы при онкологии матки – это кровотечение из половых органов, которое схоже с менструацией, но случается внезапно. Всякое маточное кровотечение – это патологическое явление, особенно у женщин в возрасте после 45 лет. При появлении таких симптомов, следует незамедлительно обратиться к гинекологу. Если обнаружена последняя стадия онкологии шейки матки, симптомы могут проявляться в виде болевых ощущений в нижней части живота.
Если обнаружены симптомы при онкологии матки, необходимо обратиться к гинекологу для досконального обследования и подтверждения или опровержения диагноза. Некоторые признаки онкологии матки могут указывать и на доброкачественные образования в детородных органах женщины.
В первую очередь, врач должен выслушать жалобы, выполнить осмотр и пальпацию детородных органов, а так же направить пациентку на сдачу соскоба с шейки. При помощи гинекологического соскоба или мазка определяется такая онкология, как рак шейки матки. Однако в нем могут быть частички из матки, которые могут быть исследованы на наличие онкологических образований. Если изучение мазка подтверждает наличие раковых клеток или указывает хотя бы на подозрение на их наличие, то врач проводит вычищение внутреннего слоя матки. Данная процедура, обычно, проводится под общей анестезией. В процессе выскабливания, гинеколог-хирург снимает пробы слизистой оболочки, которые впоследствии отправляются на доскональное изучение. После получение результатов исследования ставится окончательный диагноз.
Для подтверждения онкологии (рака) шейки матки может быть проведена процедура КТ. С ее помощью врач сможет определить точное местоположение опухоли и обнаружить рост рядом расположенные лимфоузлов, который указывает на то, что они являются частью онкологического процесса.
Лечение онкологии матки
Как правило, онкология матки и яичников или онкология шейки матки обнаруживается на ранних стадиях развития, что в значительной мере увеличивает шансы на абсолютное излечение путем только оперативного вмешательства. В большинстве случаев лечение онкологии матки, а так же лечение рака шейки матки включает в свой комплекс проведение радиотерапии, химиотерапии или гормональной терапии. Однако лечение онкологии матки с использованием гормональной терапии проводится только при тяжелых стадиях.
Лечение онкологии матки путем хирургического вмешательства предусматривает полное отсечение матки и удаление ее из брюшной полости. Удаление яичников при онкологии матки может быть проведено в том случае, если раковая опухоль затронула и их. Вместе с яичниками удаляются фаллопиевы трубы.
Удаление матки, обычно, морально и физически тяжелая операция для женщины. Удаление яичников при онкологии матки приводит к раннему климаксу, если женщина не достигла возраста наступления естественного процесса затухания детородной функции. В результате чего, женщина может испытывать приливы жара и озноба, резкую смену настроения, плаксивость, апатию.
Если имеются признаки онкологии матки после удаления детородного органа, врач может назначить комплекс радиотерапии. Проведение данных процедур снижает вероятность возникновения рака шейки матки, а так же метастазов. Ведь после операции в теле женщины могли остаться микроскопические части раковой опухоли. Обычно такую терапию проводят практическим всем, у кого была обнаружена онкология шейки матки и онкология матки и яичников.
Лечение онкологии матки путем проведения радиотерапии может протекать двумя методами:
- Дистанционная терапия;
- Внутренняя терапия.
Дистанционная терапия подразумевает облучение всех органов малого таза, которое выполняется в несколько серий. Как правило, такое лечение рака шейки матки длится несколько недель. Внутренняя терапия продолжается один цикл, равный нескольким дням. В процессе лечения в матку внедряется один или несколько радиоактивных излучателя. Благодаря этому пациентка получает повышенную дозу препарата, которая направленна на конкретный очаг.
В период получения радиотерапии женщина может испытывать следующие неприятные ощущения:
- Тошнота;
- Рвота;
- Быстрая утомляемость;
- Возникновение жидкого стула;
- Болевые ощущения при мочеиспускании.
Каждый из этих симптомов может быть купирован при помощи лекарственных препаратов.
После того, как онкология шейки матки была пролечена путем хирургического вмешательства и радиотерапии, вдруг возникает рецидив онкологии (рака) шейки матки, то врач назначает терапию гормональными препаратами. Такая терапия способствует снижению симптоматических проявлений, сокращению объема опухоли и продлению жизни пациентки. Кроме того, такое лечение назначается на последних стадиях заболевания. Онкология матки и яичников, а именно рак эндометрия отлично лечится гормоном прогестерон. Кроме того, может быть назначен препарат, который сокращает выработку эстрогена в организме.
Лечение онкологии матки может быть проведено с использованием химиотерапии. Однако раковое поражение эндометрия не всегда поддается лечению именно этим методом. Химиотерапия при онкологии (раке) шейки матки используется пока только с целью исследования ее влияния на раковые образования. Доказано лишь то, что химиотерапия способствует уменьшению объема опухоли.
Онкология шейки матки и онкология матки и яичников в 90% случаях полностью излечиваются путем оперативного вмешательства в комплексе с радиотерапией. Так как онкология матки и яичников проявляет себя на первых этапах развития, то лечение рака шейки матки начинается своевременно, не позволяя появлению метастазов в других органах. Именно поэтому большинство гинекологов всего мира рекомендуют женщинам регулярно посещать врача и проходить диагностику состояния здоровья половой системы, а так же незамедлительно обращаться в гинекологию при появлении маточного кровотечения.
Яичники в организме женщины являются железами внутренней секреции. Они очень важны, так как входят в детородную систему. Яичники вырабатывают женские половые гормоны, которые управляют менструальным циклом и возникшей беременностью. В каждом яичнике содержится огромное множество фолликулов, служащих местом для нахождения яйцеклетки. В середине цикла, фолликул раскрывается, и яйцеклетка выходит из яичника и по фаллопиевым трубам проходит в матку.
Онкологическое поражение яичников является наиболее распространенным злокачественным заболеванием. Как и симптомы при онкологии матки, так и признаки рака яичников проявляются на первых стадиях развития. Это позволяет вовремя начать лечение и полностью с ним справиться. Для того, чтобы бессимптомная онкология шейки матки и яичников была обнаружена своевременно, важно регулярно проходить осмотр у врача-гинеколога.
Признаки онкологии яичников
Онкологическое заболевание яичников может протекать без каких-либо симптомов. Однако, симптоматика данного заболевания все же существует. На них следует обратить особое внимание. К основным симптомам можно отнести:
- Нарушение цикла менструаций;
- Возникновение запоров;
- Частое желание сходить в туалет для мочеиспускания. Это связано с тем, что опухоль сдавливает мочевой пузырь;
- Ощущение давления в нижней части живота;
- Болезненные ноющие ощущения в области яичников;
- Чувство тошноты, утомления, нежелания принимать пищу;
- Болезненные ощущения при половом акте;
- Увеличение и выпирание живота.
Онкология яичников – это обычно вторичный процесс, который начал развиваться из доброкачественного новообразования. Первичное раковое поражение яичников встречается довольно редко.
Типы рака яичников
Как и онкология шейки матки или тела матки, рак яичников имеет ряд разновидностей. Основными среди всех онкологических поражений является эпителиальные опухоли, которые могут быть выявлены путем гистологического анализа. Такие новообразования делятся на следующие типы:
- Муцинозное образование;
- Серозные опухоли;
- Эндометриоидный рак;
- Опухоль Бренера;
- Светлоклеточное образование;
- Смешанные эпителиальные опухоли;
- Сложный рак эпителия;
- Карцинома.
Следует отметить, что между доброкачественным и злокачественным образованием имеются опухоли, которые пребывают в так называемой пограничной стадии. Такие опухоли являются доброкачественными, но имеют начало перерождения в злокачественные. Плюс такого рака заключается в том, что он не появляется резко, а перерождается постепенно, оставляя время на борьбу с ним.
Кроме эпителиального рака яичников, существуют следующие виды злокачественных поражений:
- Опухоль стромы полового тяжа;
- Липоидно-клеточное новообразование;
- Редкие раковые поражения мягких тканей в яичниках;
- Герминогенный рак;
- Вторичное злокачественное образование, которое возникло путем метастазирования из другого пораженного органа;
- Гонадобластома;
- Возникновение кист в яичниках и эндометриоза.
Начало возникновения рака яичников и стадии развития
Началом онкологического заболевания является появление одной раковой клетки в яичнике. Раковая клетка начинает активно расти и образовывать опухоль. Почему же раковая клетка начинает расти и образовывать опухоль? Совсем недавно медики предположили, что деление раковой клетки вызывается генетической предрасположенностью. Тем не менее, это одна из причин возникновения рака яичников и других органов.
Причиной может стать плохая экология в местности, где проживает человек. Вредные вещества, выбрасываемые в воздух и входящие в организм человека, могут дать начало появлению раковых клеток и росту опухолевых образований. Онкология шейки матки и онкология яичников может быть вызвана гормональными сбоями в женском организме. Именно такие нарушения могут повлиять на снижение работы иммунной системы и спровоцировать рост опухоли.
Довольно распространенное мнение о том, что онкология (рак) шейки матки – это заболевание женщин в возрасте, когда детородная функция начинает затухать. Однако в последние годы рак половых органов все чащи появляется у молодых девушек и женщин в возрасте около 30 лет.
Обычно, риск ракового поражения детородных органов заключается еще и в том, что заметить онкологические клетки на очень раннем сроке, практически невозможно. Рак становится диагностируемым тогда, когда количество онкологических клеток становится существенным. Рак яичников, как правило, диагностируется на III-IV стадии развития. Это связано с тем, что данное заболевание не имеет явных симптомов на ранних стадиях развития, давая о себе знать уже в тяжелой форме.
Онкологическое поражение яичников развивается в четыре стадии:
- Начало роста злокачественной опухоли локализуется в одном из яичников. Как правило, процесс появления и развития онкологии не задерживается в одном яичнике и быстро переходит во второй. Признаки заболевания на данной стадии развития отсутствуют. Тем не менее, может быть обнаружен асцит;
- Вторая стадия развития заболевания характеризуется полным поражением одного из яичников. Онкологическое поражение начинает переходить на маточные трубы, тело матки и брюшную полость. Симптоматика может отсутствовать. Однако возможно проявление асцита, но не в каждом случае данный симптом присутствует;
- На третьей стадии происходит заражение лимфаузлов. Процесс начинается сначала в забрюшинных узлах, а продолжается в паховых. В некоторых случаях рак может затрагивать и удаленные лимфатические узлы. Как правило, данная стадия заболевания может быть обнаружена на простом осмотре у гинеколога;
- Данная стадия заболевания характеризуется появлением метастазов в различных органах человеческого организма. При этом поражаются как близкие органы, так и удаленные. Как правило, первыми метастазируются легкие и печень. Данная стадия течения заболевания является динамично развивающейся и пускает метастазы практически во все органы.
При диагностировании онкологического поражения яичников на начальной стадии течения, 80% женщин излечиваются полностью и возвращаются к привычной жизни. Если болезнь обнаружена на 4-й стадии течения, то всего 10% случаев поддаются лечению или торможению процессов. Остальные случаи, к сожалению, завершаются летальным исходом.
Причины возникновения раковых клеток в яичниках
Современная медицина не установила точные причины возникновения онкологии в яичниках, впрочем, как и онкологии шейки матки и прочих органов. Однако риск заболеть возрастает у женщин, которые никогда не рожали, а так же у тех, которые страдают гормональным дисбалансом. Кроме того, рак возникает у женщин, в роду которых по женской линии были случаи возникновения онкологии.
В медицине выделено несколько вероятных причин появления ракового поражения яичников:
- Нерегулярные половые акты;
- Присутствие хронических заболеваний половых органов, имеющих воспалительное течение;
- Наличие венерических болезней;
- Частое употребление в пищу жирных и жареных блюд, в состав которых входят канцерогены, пищевые добавки и красители;
- Начало климакса в раннем или позднем возрасте;
- Высокая функциональность гипофизарно-гипоталамной системы;
- Наследственная предрасположенность;
- Плохая экология в регионе, где проживает женщина.
В жизни каждой женщины присутствует хоть один из выше перечисленных факторов. Тем не менее, онкология появляется не у каждой женщины. Именно поэтому не следует сильно критично относиться к выше указанным причинам.
Чтобы избежать заболевания или хотя бы обнаружить его вовремя, каждая женщина должна посещать гинеколога регулярно и сдавать все необходимые анализы. Особенно это касается женщин в возрасте после 30 лет.
Лечение онкологии матки и яичников
Как и онкология шейки матки, так и рак яичников легко лечится на ранней стадии течения. В зависимости от стадии заболевания, разработаны специальные методики его лечения.
На начальной стадии течения онкологии, когда симптоматики практически нет, заболевание локализуется непосредственно в одном из двух яичников, возможно удаление яичников оперативным вмешательством без повреждения других органов. Более поздняя стадия течения болезни требует полостного хирургического вмешательства, когда требуется отсечение матки, яичников, труб и всех затронутых злокачественным процессом тканей.
В лечении онкологического поражения яичников используется химиотерапия. Данный метод обладает большим количеством побочных эффектов, однако он оказывает самое мощное лечебное действие в лечении от раковых образований. Химиотерапия оказывает влияние на отдельные метастазы, купирует онкологические процессы в организме.
Препараты для химиотерапии способствуют уничтожению патологических образований, уменьшению опухолей. Новообразования в яичниках, обычно, имеют различные структуры, поэтому необходимо применение нескольких методов лечения одномоментно. Тем не менее, лечение происходит по разработанной лечащим врачом схеме.
Лечение лучевой терапией является менее эффективным методом борьбы с раком шейки матки и сегодня используется довольно редко. Сама лучевая терапия направлена на облучение нижней части живота, при этом страдают и здоровые органы, ткани. После лучевой терапии у пациентов нередко возникают повторные проявления онкологических заболеваний яичников. Методология лечения разрабатывается исходя из конкретного случая, стадии течения заболевания и в зависимости от показаний диагностик и анализов, которые сдает больной.
Онкология яичников – это самое распространенное раковое заболевание у женщин. Однако такой диагноз вовсе не означает, что исход будет летальным. При своевременном лечении и хирургическом вмешательстве, большинство женщин возвращаются к привычной жизни и живут более 5-10 лет.
Читайте также:
Рак матки и яичников: симптомы, диагностика и лечение
Рак матки и яичников относится к одним из самых опасных и часто встречаемых заболеваний женской половой сферы. Этот вид онкологического заболевания стоит на втором месте после рака груди и рака эндометрия. По данным ВОЗ, ежегодно в мире раком матки и яичников заболевают более 500 тысяч женщин. Чаще всего этот недуг поражает женщин старше 40 лет.
Злокачественные опухоли матки и яичников отличаются быстрым ростом и развитием. Они способны захватывать соседние ткани и органы, разрушая стенки кровеносных сосудов. При помощи тока межтканевой жидкости происходит распространение рака по организму и образование метастазов. Спасти жизнь при этом заболевании может только своевременное выявление недуга и немедленное лечение.
Злокачественные опухоли, которые развиваются из клеток покровных тканей (эпителия), называются раком. Другой вид злокачественных опухолей – саркома. Она развивается из клеток соединительной ткани и отличается особой агрессивностью. Согласно статистике, саркома встречается примерно в 3-5% от общего числа злокачественных новообразований матки.
Причины развития рака матки и яичников
Несмотря на то, что образование онкологической опухоли наблюдается в двух разных органах, причины развития заболевания являются похожими. Среди них:
- слишком раннее начало половой жизни;
- гормональный дисбаланс;
- хронические заболевания матки и яичников;
- наличие доброкачественных опухолей;
- папилломавирусная инфекция. включая наличие в организме вирусов высокого онкогенного риска;
- сахарный диабет, курение, злоупотребление алкоголем;
- наследственность.
Симптомы рака матки и яичников
Во многих случаях наблюдается бессимптомное течение рака матки и яичников. Это заболевание далеко не всегда сопровождается болями, сбоем цикла и наличием патологических выделений, поэтому без проведения специальных исследований его диагностировать затруднительно. Именно поэтому так важны регулярные профилактические осмотры у гинеколога, которые должны стать обязательными для каждой женщины.
На поздних стадиях развития рака матки и яичников могут появиться следующие признаки:
- периодические боли внизу живота, не связанные с менструальным циклом. Это обусловлено тем, что опухоль растет и сдавливает нервные окончания, что и вызывает дискомфорт;
- слизисто-гнойные или кровянистые выделения;
- нарушение менструального цикла: длительность месячных может уменьшиться или увеличиться;
- нарушения в работе мочевого пузыря;
- кровотечения при половом контакте или при спринцевании;
- отеки наружных половых органов и нижних конечностей, что объясняется нарушениями в работе лимфатических узлов вследствие развития опухоли;
- слабость, общий упадок сил, потеря аппетита, снижение веса, повышенная температура, бледность.
Симптомы при саркоме матки практически те же, что и при раке. При метастатизировании саркомы в легкие развивается плеврит – воспаление серозной оболочки, окружающей легкие; при попадании метастаз в печень развивается желтуха, а при проникновении их в позвоночник появляются боли в разных отделах спины.
Диагностика рака матки и яичников
Основной задачей диагностики является установление локализации и стадии процесса развития рака. Для этого применяется гинекологическое исследование. в процессе которого проводится цитологический анализ мазков и образцов, полученных при помощи аспирационной биопсии. Также применяют УЗИ, которое позволяет устанавливать характер опухолевого процесса, диагностическую лапароскопию, лабораторные анализы. При необходимости исследование также дополняют
- общим УЗИ органов брюшной полости,
- ренгенографией,
- колоноскопией,
- цистоскопией,
- КТ (компьютерную томографию) мочевыводящей системы и брюшной полости.
Лечение рака матки и яичников
Подбор курса лечения рака матки и яичников напрямую зависит от стадии заболевания и патогенетического вида опухоли. Широко применяются хирургическое, лучевое, гормональное и химиотерапевтическое лечение.
Все пациентки с раком матки и яичников должны находиться под динамическим контролем онкогинеколога и гинеколога-эндокринолога.
Читайте также:
Ранние признаки, выявление и лечение
Яичники – это две женские половые железы, которые производят яйцеклетки или яйца. Они также производят женские гормоны эстроген и прогестерон.
Около 21 750 женщин в США получат диагноз рака яичников в 2020 году, и около 14 000 женщин умрут от него.
В этой статье вы найдете информацию о раке яичников, в том числе:
- симптомы
- типы
- риски
- диагноз
- стадии
- лечение
- исследования
- выживаемость
рак яичников – это когда аномальные клетки в яичнике начинают бесконтрольно размножаться и образовывать опухоль.Если не лечить, опухоль может распространиться на другие части тела. Это называется метастатическим раком яичников.
Рак яичников часто имеет тревожные признаки, но самые ранние симптомы расплывчаты, и их легко не заметить. Двадцать процентов случаев рака яичников обнаруживаются на ранней стадии.
Легко упустить из виду первые симптомы рака яичников, потому что они похожи на другие распространенные заболевания или имеют тенденцию появляться и исчезать. Ранние симптомы включают:
Рак яичников может также вызывать другие симптомы, такие как:
Эти симптомы могут возникать по любому количеству причин.Они не обязательно связаны с раком яичников. Многие женщины в то или иное время сталкиваются с некоторыми из этих проблем.
Эти типы симптомов часто носят временный характер и в большинстве случаев поддаются простому лечению.
Симптомы сохранятся, если они вызваны раком яичников. По мере роста опухоли симптомы обычно становятся более серьезными. К этому времени рак обычно распространился за пределы яичников, что затрудняет эффективное лечение.
Опять же, рак лучше всего лечить при раннем обнаружении.Проконсультируйтесь с врачом, если у вас появятся новые необычные симптомы.
Яичники состоят из трех типов клеток. Каждая клетка может развиться в опухоль различного типа:
- Эпителиальные опухоли образуются в слое ткани за пределами яичников. Около 90 процентов случаев рака яичников – это эпителиальные опухоли.
- Стромальные опухоли растут в клетках, продуцирующих гормоны. Семь процентов случаев рака яичников – это стромальные опухоли.
- Опухоли зародышевых клеток развиваются в яйцеклетках.Опухоли зародышевых клеток встречаются редко.
Кисты яичников
Большинство кист яичников не являются злокачественными. Их называют доброкачественными кистами. Однако очень небольшое число может быть злокачественным.
Киста яичника – это скопление жидкости или воздуха, которое образуется в яичнике или вокруг него. Большинство кист яичников образуются в ходе нормальной части овуляции, когда яичник выпускает яйцеклетку. Обычно они вызывают лишь легкие симптомы, например вздутие живота, и проходят без лечения.
Кисты вызывают большее беспокойство, если у вас нет овуляции.У женщин прекращается овуляция после менопаузы. Если киста яичника образуется после менопаузы, врач может провести дополнительные анализы, чтобы выяснить причину кисты, особенно если она большая или не проходит в течение нескольких месяцев.
Если киста не исчезает, на всякий случай врач может порекомендовать операцию по ее удалению. Ваш врач не сможет определить, злокачественен ли он, пока не удалит его хирургическим путем.
Точная причина рака яичников неизвестна. Однако эти факторы могут увеличить ваш риск:
Пожилой возраст – еще один фактор риска.Большинство случаев рака яичников развивается после менопаузы.
Рак яичников можно заболеть без какого-либо из этих факторов риска. Точно так же наличие любого из этих факторов риска не обязательно означает, что у вас разовьется рак яичников.
Гораздо легче вылечить рак яичников, если врач диагностирует его на ранней стадии. Однако обнаружить это непросто.
Ваши яичники расположены глубоко в брюшной полости, поэтому вы вряд ли почувствуете опухоль. Обычный диагностический скрининг на рак яичников не проводится.Вот почему так важно сообщать врачу о необычных или стойких симптомах.
Если ваш врач обеспокоен наличием у вас рака яичников, он, скорее всего, порекомендует вам пройти обследование органов малого таза. Осмотр органов малого таза может помочь врачу обнаружить отклонения, но небольшие опухоли яичников ощутить очень сложно.
По мере роста опухоль давит на мочевой пузырь и прямую кишку. Ваш врач может обнаружить отклонения во время ректовагинального тазового обследования.
Ваш врач может также провести следующие анализы:
- Трансвагинальное ультразвуковое исследование (TVUS). TVUS – это метод визуализации, который использует звуковые волны для обнаружения опухолей в репродуктивных органах, включая яичники. Однако TVUS не может помочь вашему врачу определить, являются ли опухоли злокачественными.
- КТ брюшной полости и таза. Если у вас аллергия на краситель, вам могут заказать МРТ органов малого таза.
- Анализ крови для определения уровня ракового антигена 125 (CA-125). Тест CA-125 – это биомаркер, который используется для оценки реакции на лечение рака яичников и других видов рака репродуктивных органов.Однако менструация, миома матки и рак матки также могут влиять на уровень СА-125 в крови.
- Биопсия. Биопсия включает в себя извлечение небольшого образца ткани из яичника и анализ этого образца под микроскопом.
Важно отметить, что, хотя все эти тесты могут помочь вашему врачу в постановке диагноза, биопсия – единственный способ, которым ваш врач может подтвердить, есть ли у вас рак яичников.
Ваш врач определяет стадию в зависимости от того, насколько далеко распространился рак.Есть четыре стадии, и каждая стадия имеет подэтапы:
Стадия 1
Стадия 1 рака яичников состоит из трех подстадий:
- Стадия 1А. Рак ограничен или локализован в одном яичнике.
- Этап 1Б. Рак обоих яичников.
- Этап 1С. Есть также раковые клетки вне яичника.
2 стадия
На 2 стадии опухоль распространилась на другие тазовые структуры. Имеет две подэтапы:
- Этап 2А. Рак распространился на матку или фаллопиевы трубы.
- Этап 2Б. Рак распространился на мочевой пузырь или прямую кишку.
3 стадия
3 стадия рака яичников имеет три подстадии:
- стадия 3A. Рак микроскопически распространился за пределы таза на подкладку брюшной полости и лимфатические узлы в брюшной полости.
- Этап 3Б. Раковые клетки распространились за пределы таза на подкладку брюшной полости и видны невооруженным глазом, но имеют размер менее 2 см.
- Этап 3C. Раковые отложения размером не менее 3/4 дюйма видны на брюшной полости, за пределами селезенки или печени. Однако рак находится не внутри селезенки или печени.
Стадия 4
На стадии 4 опухоль метастазировала или распространилась за пределы таза, брюшной полости и лимфатических узлов в печень или легкие. На стадии 4 есть две подстадии:
- В стадии 4A раковые клетки находятся в жидкости вокруг легких.
- На стадии 4B , наиболее продвинутой стадии, клетки достигли внутренней части селезенки, печени или даже других отдаленных органов, таких как кожа или мозг.
Лечение зависит от того, насколько далеко распространился рак. Команда врачей определит план лечения в зависимости от вашей ситуации. Скорее всего, он будет включать два или более из следующих элементов:
- химиотерапия
- операция по определению стадии рака и удалению опухоли
- таргетная терапия
- гормональная терапия
хирургическая операция
Хирургическое лечение является основным методом лечения рака яичников.
Целью операции является удаление опухоли, но часто требуется гистерэктомия или полное удаление матки.
Ваш врач может также порекомендовать удаление как яичников, так и маточных труб, близлежащих лимфатических узлов и других тканей таза.
Идентифицировать все местоположения опухоли сложно.
В одном исследовании исследователи изучали способы улучшить хирургический процесс, чтобы было легче удалить все раковые ткани.
Таргетная терапия
Таргетная терапия, такая как химиотерапия, атакует раковые клетки, но при этом мало повреждает нормальные клетки организма.
Новые методы таргетной терапии для лечения запущенного эпителиального рака яичников включают ингибиторы PARP, которые представляют собой лекарства, которые блокируют фермент, используемый клетками для восстановления повреждений их ДНК.
Первый ингибитор PARP был одобрен в 2014 году для использования при распространенном раке яичников, который ранее лечился тремя линиями химиотерапии (что означает, по крайней мере, два рецидива).
Три доступных в настоящее время ингибитора PARP включают:
- олапариб (Lynparza)
- нирапариб (Zejula)
- рукапариб (Rubraca)
Добавление еще одного препарата, бевацизумаба (Авастин), также использовалось после химиотерапии. операция.
Сохранение фертильности
Лечение рака, включая химиотерапию, лучевую терапию и хирургическое вмешательство, может нанести вред вашим репродуктивным органам, что затруднит наступление беременности.
Если вы хотите забеременеть в будущем, поговорите со своим врачом перед началом лечения. Они могут обсудить возможные варианты сохранения фертильности.
Возможные варианты сохранения фертильности включают:
- Замораживание эмбрионов. Это включает в себя замораживание оплодотворенного яйца.
- Замораживание ооцитов. Эта процедура включает замораживание неоплодотворенного яйца.
- Операция по сохранению фертильности. В некоторых случаях может быть проведена операция по удалению только одного яичника и сохранению его здорового состояния. Обычно это возможно только на ранней стадии рака яичников.
- Сохранение тканей яичников. Это включает удаление и замораживание ткани яичника для будущего использования.
- Подавление яичников. Это включает прием гормонов для временного подавления функции яичников.
Новые методы лечения рака яичников изучаются каждый год.
Исследователи также изучают новые способы лечения платинорезистентного рака яичников. Когда возникает резистентность к платине, стандартные химиотерапевтические препараты первой линии, такие как карбоплатин и цисплатин, неэффективны.
Будущее ингибиторов PARP будет заключаться в определении того, какие другие лекарства можно использовать в комбинации с ними для лечения опухолей, которые проявляют уникальные характеристики.
Недавно были начаты клинические испытания некоторых многообещающих методов лечения, таких как потенциальная вакцина против рецидивирующего рака яичников, которая экспрессирует белок сурвивин.
В мае 2020 года были опубликованы результаты клинических испытаний потенциального нового конъюгата антитело-лекарственное средство (ADC) для лечения резистентного к платине рака яичников.
Изучаются новые таргетные методы лечения, в том числе антитело навициксизумаб, ингибитор ATR AZD6738 и ингибитор Wee1 адавосертиб. Все показали признаки противоопухолевой активности.
Генная терапия нацелена на гены человека для лечения или лечения болезней. В 2020 году продолжилась фаза III испытания генной терапии VB-111 (ofranergene obadenovec) с многообещающими результатами.
В 2018 году FDA ускорило проведение протеиновой терапии под названием AVB-S6-500 для лечения резистентного к платине рака яичников. Это направлено на предотвращение роста опухоли и распространения рака путем блокирования ключевого молекулярного пути.
Продолжающееся клиническое испытание, сочетающее иммунотерапию (которая помогает иммунной системе человека бороться с раком) с существующими одобренными методами лечения, показало многообещающие.
В исследовании 2019 года изучались целевые методы лечения людей с более поздними стадиями этого рака.
Лечение рака яичников в первую очередь направлено на операцию по удалению яичников и матки, а также химиотерапию.В результате у некоторых женщин появляются симптомы менопаузы.
В статье 2015 года была рассмотрена внутрибрюшинная (IP) химиотерапия. Это исследование показало, что у тех, кто получал терапию IP, средняя выживаемость составила 61,8 месяца. Это было улучшение по сравнению с 51,4 месяцами для тех, кто получал стандартную химиотерапию.
Не существует проверенных способов полностью снизить риск развития рака яичников. Однако есть шаги, которые можно предпринять, чтобы снизить риск.
Факторы, которые, как было доказано, снижают риск развития рака яичников, включают:
- прием пероральных противозачаточных таблеток
- кормление грудью
- беременность
- хирургические вмешательства на репродуктивных органах (например, перевязка маточных труб или гистерэктомия)
Ваш прогноз зависит от множества факторов, включая:
- стадию рака на момент постановки диагноза
- ваше общее состояние здоровья
- насколько хорошо вы реагируете на лечение
Каждый рак уникален, но стадия рака является определяющей. важнейший показатель мировоззрения.
Выживаемость
Выживаемость – это процент женщин, которые прожили определенное количество лет на данной стадии диагностики.
Например, 5-летняя выживаемость – это процент пациентов, которым поставили диагноз на определенной стадии и которые живут не менее 5 лет после того, как врач поставил им диагноз.
Относительная выживаемость также учитывает ожидаемый уровень смертности людей без рака.
Эпителиальный рак яичников – наиболее распространенный тип рака яичников.Показатели выживаемости могут различаться в зависимости от типа рака яичников, прогрессирования рака и продолжающегося прогресса в лечении.
Американское онкологическое общество использует информацию из базы данных SEER, которую ведет Национальный институт рака (NCI), для оценки относительной выживаемости при этом типе рака яичников.
Вот как SEER в настоящее время классифицирует различные стадии:
- Локализованный. Нет признаков того, что рак распространился за пределы яичников.
- Региональный. Рак распространился за пределы яичников на близлежащие структуры или лимфатические узлы.
- Дальний. Рак распространился на отдаленные части тела, например, на печень или легкие.
5-летняя относительная выживаемость при раке яичников
Инвазивный эпителиальный рак яичников
Опухоли стромы яичников
Зародышевые опухоли яичников
Обратите внимание, что эти данные получены из исследований быть не менее 5 лет и старше.
В настоящее время ученые исследуют более совершенные и надежные способы раннего обнаружения рака яичников. Достижения в лечении улучшают, а вместе с ним и перспективы рака яичников.
Прогноз, продолжительность жизни и выживаемость
Индивидуальный прогноз
Если вам поставили диагноз рак яичников, вы, вероятно, задаетесь вопросом о своем прогнозе. Хотя знание вашего прогноза может быть полезным, это всего лишь общая рекомендация. Ваш индивидуальный взгляд на вещи будет зависеть от многих факторов, таких как ваш возраст и общее состояние здоровья.
Первое, что вам нужно знать, – это стадия рака яичников. Стадия – это способ описать, насколько далеко распространился рак, и может указать, насколько агрессивен ваш рак. Знание стадии помогает врачам составить план лечения и дает вам некоторое представление о том, чего ожидать.
Рак яичников в первую очередь определяют с использованием системы стадирования FIGO (Международной федерации гинекологии и акушерства). Система основана в основном на физическом осмотре и других тестах, которые измеряют:
- размер опухоли
- насколько глубоко опухоль проникла в ткани в яичниках и вокруг них
- распространение рака на отдаленные области тела (метастазирование). )
Операция может помочь врачам более точно определить размер первичной опухоли.Точная стадия важна, чтобы помочь вам и вашему врачу понять шансы, что ваше лечение рака будет излечивающим.
Это четыре стадии рака яичников:
Стадия 1
На стадии 1 рак не распространился за пределы яичников. Стадия 1А означает, что рак находится только в одном яичнике. На стадии 1B рак поражает оба яичника. Стадия 1С означает, что один или оба яичника содержат раковые клетки, и также обнаружено одно из следующего: внешняя капсула разорвалась во время операции, капсула разорвалась перед операцией, раковые клетки находятся на внешней стороне яичника или раковые клетки обнаружены в жидкие смывки из живота.
Стадия 2
При раке яичников 2 стадии рак поражает один или оба яичника и распространился на другие части таза. Стадия 2А означает, что он перешел из яичников в маточные трубы, матку или в обе. Стадия 2В указывает на то, что рак переместился в соседние органы, такие как мочевой пузырь, сигмовидную кишку или прямую кишку.
Стадия 3
При 3 стадии рака яичников рак обнаруживается в одном или обоих яичниках, а также в подкладке брюшной полости или распространился на лимфатические узлы в брюшной полости.На стадии 3А рак обнаруживается в других органах малого таза и в лимфатических узлах брюшной полости (забрюшинные лимфатические узлы) или в слизистой оболочке брюшной полости. Стадия 3B – это когда рак распространился на близлежащие органы таза. Раковые клетки могут быть обнаружены снаружи селезенки или печени или в лимфатических узлах. Стадия 3С означает, что более крупные отложения раковых клеток обнаруживаются за пределами селезенки или печени или что они распространились на лимфатические узлы.
Стадия 4
Стадия 4 – самая запущенная стадия рака яичников.Это означает, что рак распространился на отдаленные участки или органы вашего тела. На стадии 4А раковые клетки присутствуют в жидкости вокруг легких. Стадия 4B означает, что он достиг внутренней части селезенки или печени, отдаленных лимфатических узлов или других отдаленных органов, таких как кожа, легкие или мозг.
Ваш прогноз зависит как от стадии, так и от типа рака яичников.
Существует три типа рака яичников:
- Эпителиальный: Эти опухоли развиваются в слое ткани за пределами яичников.
- Строма: Эти опухоли растут в клетках, продуцирующих гормоны.
- Зародышевые клетки: Эти опухоли развиваются в яйцеклетках.
По данным Mayo Clinic, около 90 процентов случаев рака яичников связаны с эпителиальными опухолями. Стромальные опухоли составляют около 7 процентов опухолей яичников, в то время как опухоли половых клеток встречаются значительно реже.
По данным Американского онкологического общества, пятилетняя относительная выживаемость для этих трех типов опухолей составляет 44 процента.
Раннее обнаружение обычно улучшает прогноз. При диагностике и лечении на стадии 1 пятилетняя относительная выживаемость составляет 92 процента. Лишь около 15 процентов случаев рака яичников диагностируются на стадии 1.
Ниже представлена относительная пятилетняя выживаемость при эпителиальном раке яичников:
Каковы ранние признаки рака яичников?
Часто бывает трудно диагностировать рак яичников на ранних стадиях, потому что симптомы схожи с симптомами других заболеваний.Любой, кто испытывает необъяснимые абдоминальные симптомы, длящиеся более 2 недель, должен обратиться к врачу.
Рак яичников также сложно обнаружить на ранней стадии, потому что яичники маленькие и расположены глубоко в брюшной полости, поэтому врачу трудно обнаружить любые наросты на них.
По данным Национальной коалиции по борьбе с раком яичников (NOCC), только около 19 процентов случаев рака яичников диагностируется на ранних стадиях.
Поделиться на Pinterest Вздутие живота, боли в животе или проблемы с пищеварением могут характеризовать рак яичников.Рак яичников на ранних стадиях не вызывает заметных симптомов.
Симптомы, которые чаще всего связаны с раком яичников, имеют тенденцию развиваться на более поздних стадиях заболевания, поскольку новообразования оказывают давление на мочевой пузырь, матку и прямую кишку.
Однако эти симптомы рака яичников могут развиваться на любой стадии заболевания и включают:
- вздутие живота
- боль или спазмы в области таза или живота
- быстрое чувство сытости после начала приема пищи или отсутствия аппетита
- несварение желудка или расстройство желудок
- тошнота
- потребность в мочеиспускании чаще или срочно, чем обычно
- давление в пояснице или тазу
- необъяснимое истощение
- боль в спине
- запор
- увеличение обхвата живота или вздутие живота
- болезненный секс
- менструальные изменения
- потеря веса
Эти симптомы могут быть вызваны множеством других состояний, которые часто поддаются лечению или проходят сами по себе.
Однако, если эти симптомы развиваются внезапно и сохраняются или продолжаются более или менее ежедневно независимо от основного лечения, обратитесь к врачу для постановки диагноза, поскольку они могут быть симптомами рака яичников.
Поделиться на PinterestЕсли человек подозревает, что у него рак яичников, ему следует немедленно обратиться к врачу.Поскольку трудно диагностировать рак яичников на ранней стадии, большинство органов здравоохранения полагают, что лучший способ помочь снизить вероятность развития более поздних стадий рака яичников – это принять позитивный и проактивный подход к заболеванию.
Для обеспечения наилучшего результата человеку следует как можно скорее поговорить со своим семейным врачом или гинекологом о любых потенциальных симптомах.
Признаки могут включать любые необъяснимые симптомы рака яичников или любые новые абдоминальные или тазовые симптомы, которые:
- не связаны с другим диагностированным состоянием
- не поддаются базовому лечению, например, боль в спине, которая не проходит с отдыхом и обледенением или несварение желудка, которое не улучшается при изменении диеты и физических упражнений
- длится более 2 недель
- встречается более 12 дней в месяц
Факторы риска, которые могут повысить вероятность развития рака яичников у некоторых людей чем другие, включают:
- семейный анамнез рака груди, яичников или матки
- с геном BRCA1 и BRAC2
- с синдромом Линча
- никогда не была беременна
- ожирение
- некоторые лекарства от бесплодия и гормоны
- эндометриоз Возраст
- , большинство случаев развивается после менопаузы
Люди с семейным анамнезом репродуктивного или гастроинтестина Все раковые больные должны поговорить со своим врачом или гинекологом о прохождении генетического консультирования, чтобы проверить, несут ли они определенные генные мутации, которые могут увеличить риск рака яичников.
Факторы, которые могут снизить общий риск развития рака яичников, включают:
- беременность
- выбор кормления грудью
- использование пероральных противозачаточных препаратов в течение не менее 5 лет
- операции репродуктивной системы, такие как гистерэктомия, удаление яичников , или перевязка маточных труб
Наличие некоторых симптомов, связанных с раком яичников, не означает, что человек болен. Самостоятельная диагностика рака яичников в домашних условиях невозможна.Для постановки диагноза требуется ряд анализов и обычно участие специалиста.
Чтобы диагностировать рак яичников, врач начнет с вопросов о симптомах, включая:
- , когда они начали
- как они отреагировали на базовое лечение
- как долго человек их лечил
- как часто они возникают
Врач изучит историю болезни человека и задаст вопросы о его семейном анамнезе рака, особенно о любом анамнезе рака яичников и груди.Врач проведет осмотр органов малого таза, чтобы определить, воспалены ли яичники, увеличены ли они в размерах или нет ли жидкости в брюшной полости.
Врач назначит дополнительное обследование, если:
- он обнаружит какие-либо отклонения во время гинекологического осмотра
- симптомы указывают на то, что у человека может быть рак яичников
- медицинский или семейный анамнез повышает вероятность развития рака яичников
До или после этих анализов врач направит пациента к гинекологу-онкологу – врачу, который специализируется на лечении рака репродуктивной системы.Онколог поможет человеку решить, как лучше всего продолжить лечение и управление этим заболеванием.
Изначально врачи чаще всего используют следующие тесты для выявления рака яичников:
Трансвагинальное ультразвуковое исследование (TVUS)
В этом тесте врач вводит ультразвуковой датчик во влагалище. Зонд излучает ультразвуковые волны, которые отражаются эхом, создавая изображение матки, маточных труб и яичников.
Этот тест может помочь выявить потенциальные новообразования и определить, являются ли они твердыми новообразованиями или кистами, которые представляют собой незлокачественные мешочки, заполненные жидкостью.
Если врач обнаружит твердое новообразование, он, вероятно, потребует биопсию, чтобы определить, является ли новообразование злокачественным или доброкачественным (не злокачественным).
Анализ крови CA-125
Анализ крови CA-125 определяет количество белка CA-125 в крови. Многие люди с раком яичников имеют высокий уровень СА-125 в крови.
Тем не менее, люди с другими, менее тяжелыми состояниями, такими как воспалительные заболевания органов малого таза (PID) и эндометриоз, также часто имеют высокий уровень этого белка в крови.
Не у каждой женщины с раком яичников повышен уровень СА-125 в крови. По данным Альянса фонда исследования рака яичников (OCRFA), около 80 процентов больных раком яичников на поздней стадии имеют повышенный уровень CA-125, в то время как 50 процентов испытывают высокие уровни на ранних стадиях заболевания.
Сканирование компьютерной томографии (КТ)
Сканирование компьютерной томографии включает прохождение специальных рентгеновских лучей через брюшную полость. Компьютер обрабатывает результаты для создания изображений поперечного сечения, которые позволяют врачам видеть срезы брюшной полости и таза.
Биопсия
Биопсия включает в себя введение очень тонкой иглы в тело и извлечение небольшого участка новообразования или массы, которое отправляется в лабораторию для проверки признаков рака. Результаты биопсии являются важным элементом при постановке окончательного диагноза рака яичников.
Методы скрининга и профилактика
Несмотря на исследовательские усилия, в настоящее время нет доступных методов скрининга для выявления рака яичников у людей, у которых нет никаких симптомов или которые не подвержены более высокому, чем обычно, риску развития этого заболевания.
Насколько вероятно, что симптомы указывают на рак?
Рак яичников – относительно редкая форма рака, на него приходится примерно 1,3 процента всех случаев рака, впервые диагностированных в 2018 году в Соединенных Штатах. Это означает, что симптомы, связанные с раком яичников, с большей вероятностью могут быть вызваны другими, гораздо менее тяжелыми состояниями, чем рак яичников.
Около 94 процентов людей, получивших диагноз и лечение рака яичников на ранних стадиях, выживают более 5 лет после постановки диагноза.
В период с 2008 по 2014 год около 47,4% людей в США жили не менее 5 лет после диагноза рака яичников.
Тенденции смертности от рака яичников постоянно снижаются. По оценке Национального института рака, в 2018 году на рак яичников будет приходиться 2,3 процента всех случаев смерти от рака.
Поскольку симптомы рака яичников имеют сходство со многими другими, обычно менее опасными состояниями, многие женщины не замечают этих признаков.Поскольку яичники расположены глубоко в теле, даже врачам практически невозможно почувствовать небольшие образования на органах.
Всем, у кого есть необъяснимые симптомы со стороны таза или брюшной полости, которые являются серьезными, длятся более 2 недель или не обращаются за первичной медико-санитарной помощью, должны как можно скорее поговорить со своим врачом.
