Причины рвоты у детей без температуры и поноса: Рвота у ребенка без температуры и поноса и как её остановить
причины, что делать, как остановить
Рвотный рефлекс – это одна из защитных реакций организма, он не всегда является признаком какого-либо заболевания. Рвота помогает организму избавиться от токсинов. Сигналы о необходимости опорожнения желудка могут поступать от различных органов – желудка, кишечника, почек, печени, вестибулярного аппарата. Эти сигналы поступают в рвотный центр в головном мозге, который и дает команду об опорожнении желудка.
Виды рвоты у ребенка
Рвота может возникать при различных обстоятельствах, например, при черепно-мозговых травмах, отравлениях, укачивании. В некоторых случаях встречается многократная рвота, иногда она сопровождается головокружением, обмороком и потерей сознания, болью в животе и поносом.
| Рвота с примесью желчи | Чаще всего появляется при остром панкреатите. Вначале состоит из содержимого желудка, потом к основной массе примешивается желчь. По объему рвота довольно значительная, из-за этого организм может быстро попасть в состояние обезвоживания. Следы желчи проявляются и при инвагинации (непроходимости) кишечника. Помимо рвоты в этом случае присутствует эпизодическая боль со спазмами. Следы желчи проявляются и при инвагинации (непроходимости) кишечника. Помимо рвоты в этом случае присутствует эпизодическая боль со спазмами. |
| Рвота с примесью крови | Сильная рвота с примесью крови может возникнуть из-за химических ожогов. Например, когда ребенок проглатывает кислоту, щелочь и прочие едкие или ядовитые вещества. В таком случае ему требуется срочная медицинская помощь. Рвота с кровью возникает и при кровотечении из расширенных вен пищевода у детей с циррозом печени, а также при язве желудка или двенадцатиперстной кишки. Все эти состояния необходимо лечить неотложно. |
| Рвота желтого или зеленого цвета | У такой рвоты горький привкус: это значит, что в массе присутствуют следы желчи. Возможно, есть проблемы с работой печени, желчного пузыря или же рвота — последствие приема чрезмерного количества жирной пищи.Тухлый запах рвотной массы свидетельствует о застое пищи в желудке. |
| Рвота с примесью слизи | Возникает при остром и хроническом гастрите, пищевой аллергии (гастроинтестинальная форма) и бронхите. Обычно дети до 3 лет заглатывают мокроту, при приступе кашля может начаться рвота с примесью слизи или мокроты. Обычно дети до 3 лет заглатывают мокроту, при приступе кашля может начаться рвота с примесью слизи или мокроты. |
Причины рвоты у ребенка
Если рвота не сопровождается температурой, то наиболее вероятной причиной ее возникновения могут быть нарушения со стороны желудочно-кишечного тракта, пищевые отравления (просроченными или некачественными продуктами питания, химическими веществами), интоксикация после приема лекарства, дисбактериоз.
Рассмотрим некоторые возможные причины.
Пилороспазм или спазм привратника
Спазм желудка, который наиболее часто возникает у новорожденных в связи с недоразвитостью нервной системы. Рвота может быть обильной. Такой ребенок обычно беспокоен, плохо набирает вес. Пилороспазм не стоит путать со срыгиванием, которое чаще всего наблюдается при переполненном пищей желудке.
Кишечная непроходимость
Сопровождается сильными болями, вздутием живота, спазмами, наличием крови в кале. Кишечная непроходимость у детей наиболее часто связана с глистами либо инвагинацией кишечника, которое представляет собой внедрение участка кишки в сегмент соседнего участка кишечника. Рвота может содержать желчь.
Кишечная непроходимость у детей наиболее часто связана с глистами либо инвагинацией кишечника, которое представляет собой внедрение участка кишки в сегмент соседнего участка кишечника. Рвота может содержать желчь.
Рвота может сопровождаться антиперистальтическими движениями кишечника, что может способствовать попаданию кишечного содержимого в желудок (2).
Воспалительные заболевания ЖКТ (острый гастрит, гастродуоденит, панкреатит, холецистит)
Эти заболевания могут возникать при нарушении диеты, злоупотреблении жареной, копченой, жирной пищей. В этих случаях рвота часто сопровождается диареей, болями в животе, потерей аппетита, вздутием. Повышение температуры обычно не наблюдается, но в некоторых случаях она может достигать 37°С.
Рвота через 10-15 минут после еды наблюдается при функциональной диспепсии, остром гастрите, опухолевом процессе кардиального отдела желудка. При некоторых формах гастрита в рвотных массах может присутствовать примесь крови.
При гастродуодените длительные запоры могут сменяться диареей. При остром панкреатите обращает на себя внимание характер рвоты: она многократная, обильная. При этом сначала выделяется содержимое желудка, за которым следует желчь и содержимое двенадцатиперстной кишки. Такая рвота грозит обезвоживанием организма ребенка. Рвота при остром холецистите обычно не сопровождается диареей. Ребенка, как правило, беспокоят боль в правом подреберье, горечь во рту. Рвота пищей, съеденной накануне и даже за 1-2 дня до ее возникновения, характерна для стеноза привратника (1).
При остром панкреатите обращает на себя внимание характер рвоты: она многократная, обильная. При этом сначала выделяется содержимое желудка, за которым следует желчь и содержимое двенадцатиперстной кишки. Такая рвота грозит обезвоживанием организма ребенка. Рвота при остром холецистите обычно не сопровождается диареей. Ребенка, как правило, беспокоят боль в правом подреберье, горечь во рту. Рвота пищей, съеденной накануне и даже за 1-2 дня до ее возникновения, характерна для стеноза привратника (1).
Группы риска по формированию функциональных нарушений ЖКТ на первом году жизни:
- дети, рожденные недоношенными, морфофункционально незрелые,
- дети, не получившие грудного молока в первое кормление,
- дети, получавшие полное парентеральное (через инъекции) питание (3).
Инородное тело в пищеводе
Поскольку дети часто тянут в рот все, что угодно, то попадание инородного тела в пищевод может спровоцировать приступ рвоты. При повреждении инородным телом слизистой оболочки пищевода или желудка в рвоте может обнаруживаться примесь крови.
Пищевое отравление
Рвота часто встречается при пищевом отравлении — например, просроченными или некачественными продуктами, при употреблении немытых овощей и фруктов. В таких случаях рвота может сопровождаться поносом, иногда повышается температура.
Дисбактериоз
Нарушение кишечной микрофлоры вследствие длительного приема антибиотиков часто сопровождается рвотой и поносом. Важно внимательно относится к приему таких препаратов, поскольку они губительны не только для болезнетворных микробов, но и для нормальной микрофлоры.
Прочие заболевания
Рвота может развиваться в том числе при заболеваниях, не связанных с желудочно-кишечным трактом, таких как:
- черепно-мозговые травмы, например, сотрясение или ушиб мозга;
- психогенная травма — может провоцироваться стрессом, тревогой, эмоциональными потрясениями;
- нарушения работы вестибулярного аппарата;
- болезни обмена веществ (сахарный диабет, непереносимость лактозы и др.).

Что делать и как остановить рвоту у ребенка
Прежде всего необходимо вызвать врача. До его приезда ребенку надо давать обильное питье — теплую немного подсоленную или минеральную воду без газа. Можно попробовать растительные отвары, например, из ромашки, мяты и др. Это разгрузит ЖКТ, поможет вывести токсины и восполнит потерю жидкости.
Во время приступа рвоты важно следить за тем, чтоб ребенок находился в позе, способствующей отхождению рвотных масс, и не захлебнулся. Для этого малыша нужно повернуть на бок и держать в полувертикальном положении. После рвоты необходимо прополоскать рот и освободить от рвотных масс. Не нужно самостоятельно давать ребенку какие-либо препараты или делать промывание желудка. Дать соответствующие назначения может только врач, установив причины рвоты.
— В зависимости от причины рвоты, существует несколько способов ее остановить, до прихода врача. Родителям ребенка нельзя давать препараты противорвотного действия, так как рвота чаще всего несет защитную функцию, — говорит врач-педиатр Светлана Иванченко. — Для восполнения потерянной жидкости родители могут начать поить раствором для восстановления водно-электролитного баланса, а также давать чай с лимоном для детей старше 3 лет. Бутилированную «детскую» воду врачи не рекомендуют для выпаивания ребенка при рвоте, т.к. это может дополнительно ухудшить водно-электролитный состав крови в организме. Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой: на каждый эпизод диареи/рвоты дополнительно дается 100-200 мл жидкости.
— Для восполнения потерянной жидкости родители могут начать поить раствором для восстановления водно-электролитного баланса, а также давать чай с лимоном для детей старше 3 лет. Бутилированную «детскую» воду врачи не рекомендуют для выпаивания ребенка при рвоте, т.к. это может дополнительно ухудшить водно-электролитный состав крови в организме. Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой: на каждый эпизод диареи/рвоты дополнительно дается 100-200 мл жидкости.
Ребенка нужно постараться успокоить и положить в прохладное тихое место. На лоб положить прохладную влажную салфетку, живот погладить без надавливания по «часовой стрелке». Следует обратить внимание на частоту и объем мочеиспусканий у ребенка.
У ребенка нарастает жажда, появляется сухость кожи и слизистых оболочек. Но при нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор (упругость), «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Суточная потребность в жидкости в расчете на вес ребенка:
| 2-10 кг | 100 мл/кг |
| 10-20 кг | 1000 мл + 50 мл/кг на каждый кг свыше 10 кг |
| > 20 кг | 1500 мл + 20 мл/кг на каждый кг свыше 20 кг |
Также не нужно пытаться накормить ребенка при рвоте. Остановить рвоту, если она наступила во время кормления, можно подержав ребенка в вертикальном положении. Жидкую пищу можно давать не ранее, чем через два часа после окончания рвоты.
После рвоты необходимо соблюдать щадящую диету и пить достаточное количество жидкости. Ребенку можно давать каши из риса, гречки, овсяной крупы, овощные нежирные супы, печеные яблоки, отварные овощи, сухари, кисели.
Профилактика
— Для предотвращения рвоты нужно соблюдать некоторые профилактические мероприятия, — говорит врач-педиатр Светлана Иванченко. — Не стоит давать ребенку жирные, жареные продукты, газированную воду, продукты с истекшим сроком хранения или вызывающие подозрения о низком их качестве.
Во время жаркого времени года предлагать чаще питье, находиться в тени деревьев, а не под лучами палящего солнца. Своевременно проходить диспансеризацию в декретированные сроки. Тогда при малейших изменениях в лабораторных и инструментальных исследованиях врач может предварительно поставить диагноз и назначить профилактические или лечебные мероприятия.
Вот еще несколько важных правил:
- необходимо соблюдать правила личной гигиены, мыть руки перед едой;
- хорошо промывать и обрабатывать фрукты, овощи, обращать внимание на сроки годности продуктов;
- наблюдать за ребенком и ограничить доступ к лекарственным препаратам, бытовой химии, отучить класть в рот посторонние предметы;
- ограничивать количество нездоровой пищи в рационе, кондитерские изделия в большом количестве и др.;
- вовремя обращаться за медицинской помощью при жалобах ребенка на боли в животе, нарушении стула и других характерных симптомах. Не заниматься самолечением.
Популярные вопросы и ответы
На популярные вопросы ответила Светлана Иванченко, врач-педиатр Клиники «МЕДСИ на Ленинском проспекте», врач первой квалификационной категории.
Рвота у ребенка и болит живот — какие могут быть причины?
Боль в животе у ребенка — один из часто встречающихся симптомов. У грудничков он связан с коликами и скоплением газов в кишечнике.
У детей старше года может возникать из-за пищевых отравлений, острых воспалений желудочно-кишечного тракта. Если у ребенка болит живот, следует обратиться за медицинской помощью. Врач проведет диагностику, определит причину боли, назначит наиболее подходящее лечение.
Важно знать, что некоторые заболевания могут протекать практически бессимптомно или принимать атипичную форму. Поэтому не стоит назначать лечение самостоятельно, при появлении боли необходимо немедленно обратиться за медицинской помощью.
О чем может говорить рвота с поносом?
Рвота с поносом может свидетельствовать о:
• пищевом отравлении продуктами с истекшими сроками хранения или с нарушениями правил хранения, технологий приготовления и пр. ;
;
• кишечной инфекции (дизентерия, ротовирусная инфекция, сальмонеллез, эшерихиозы), которая передается контактно-бытовым способом от больного к здоровому ребенку;
• аллергической реакции на продукты.
Рвота без боли в животе и других симптомов — какие могут быть причины?
Рвота у ребенка без температуры и поноса встречается часто. У родителей подобное состояние вызывает серьезную тревогу, так как они не могут найти объяснение происходящему.
Отсутствие температуры у ребенка на фоне рвоты не должно усыплять бдительность родителей. Ведь тошнота и рвота в норме не возникают.
Вот несколько примеров таких состояний.
• Гастроэзофагеальный рефлюкс.
Это состояние представляет собой обратный заброс желудочного содержимого в пищевод. При этом рвотные массы будут не обильными, часто от них исходит кислый запах. Рвота повторяется после каждого приема пищи.
Рефлюкс сопровождается следующими симптомами: ребенок беспокоен, плохо набирает вес, часто икает, возможны приступы удушья. Также для детей с гастроэзофагеальным рефлюксом характерно слюнотечение и утренний кашель. Если своевременно не устранить патологию, то в дальнейшем присоединится изжога, отрыжка, приступы затрудненного дыхания, ночной храп, дисфагия, будет страдать зубная эмаль.
Также для детей с гастроэзофагеальным рефлюксом характерно слюнотечение и утренний кашель. Если своевременно не устранить патологию, то в дальнейшем присоединится изжога, отрыжка, приступы затрудненного дыхания, ночной храп, дисфагия, будет страдать зубная эмаль.
У детей до трех месяцев рефлюкс — нормальное физиологические явление и часто сопровождается рвотой и срыгиванием. Это объясняется недоразвитием дистального отдела пищевода и небольшим объемом желудка. Со временем срыгивания будут происходить все реже, а затем и вовсе должны прекратиться.
• Пилороспазм — заболевание, которое дает о себе знать спазмом пилорического отдела желудка, что приводит к проблемам с его опорожнением. В итоге у ребенка периодически возникает рвота. Она не обильная и наблюдается с первых дней жизни. От заболевания чаще страдают девочки.
При пилороспазме дети хуже набирают вес, более беспокойны, при этом проблемы со стулом наблюдаются редко.
• Пилоростеноз — это состояние, которое относится к врожденным порокам развития мышечного слоя желудка и проявляется в обильной рвоте. Возникает она обычно через 20 минут после кормления ребенка. Рвотные массы не содержат посторонних примесей и состоят из непереваренного грудного молока.
Возникает она обычно через 20 минут после кормления ребенка. Рвотные массы не содержат посторонних примесей и состоят из непереваренного грудного молока.
Манифестирует (проявляется) патологическое состояние уже на 2-3 день жизни младенца. Кроме рвоты наблюдается западание родничка и потеря веса, что опасно для детей грудного возраста.
• Инвагинация кишечника — вариант кишечной непроходимости, заключается во внедрении участка кишечника в просвет рядом расположенного сегмента. Встречается заболевание в 90% случаев у детей грудного возраста, выявляется преимущественно в 5-7 месяцев, хотя может развиться и у детей старшего возраста.
• Болезни центральной нервной системы. Заболевания, поражающие ЦНС часто сопровождаются упорной рвотой, которая не связана с приемом пищи. Как правило, мозговая рвота возникает на пике головной боли и не приносит ребенку облегчения. Самые распространенные болезни ЦНС в грудном возрасте, сопровождающиеся рвотой: ишемия головного мозга и гидроцефалия.
У детей старше года это опухоли головного мозга и повышение внутричерепного давления. При патологиях ЦНС рвота редко бывает единственным симптомом заболевания. Чаще всего присутствуют такие признаки как: головные боли, нарушения координации, расстройства зрения, головокружение.
• Психогенная рвота. Психогенная рвота возникает у ребенка в возрасте после трех лет. Провоцирующими факторами могут быть сильная тревога, испуг, перевозбуждение и прочие эмоциональные потрясения. Иногда психогенная рвота — способ привлечения внимания, что характерно для детей, лишенных родительской заботы.
Могут быть и другие причины рвоты: солнечный удар, нахождение в душном помещении, укачивание в автотранспорте.
Источники
- Синдром рвоты у детей — причины и особенности клинических проявлений // Медицинские знания. 2018
- Д.И.Трухан. Дифференциальная диагностика симптома рвоты. 2013
- М.И. Дубровская, Ю.Г. Мухина. Синдром срыгивания и рвоты у детей первого года жизни: дифференциальная диагностика и тактика ведения.
 2007. URL: https://cyberleninka.ru/article/n/sindrom-srygivaniy-i-rvoty-u-detey-pervogo-goda-zhizni-differentsialnaya-diagnostika-i-taktika-vedeniya
2007. URL: https://cyberleninka.ru/article/n/sindrom-srygivaniy-i-rvoty-u-detey-pervogo-goda-zhizni-differentsialnaya-diagnostika-i-taktika-vedeniya
Рвота у ребёнка без температуры и без поноса
Рвота у ребёнка без температуры и поноса встречается достаточно часто. Естественно, что у родителей подобное состояние вызывает серьезную тревогу, так как часто они не могут найти объяснение происходящему. Рвота без видимой причины может случаться как у малышей, так и у детей постарше.
Следует учесть, что подобное состояние не всегда характеризует какое-либо серьезное заболевание или нарушение в организме ребёнка. Тем не менее, определить это может только врач.
Отсутствие температуры у ребёнка на фоне рвоты не должно усыплять бдительность родителей. Ведь тошнота и рвота не являются признаками здоровья, и в норме они не возникают. Стоит помнить, что сама по себе рвота заболеванием не является – это всегда симптом. Поэтому каждый взрослый должен ориентироваться в том, что может спровоцировать подобное состояние у ребёнка.
Причины рвоты без температуры и поноса
Гастроэзофагеальный рефлюкс. Это состояние представляет собой обратный заброс желудочного содержимого в пищевод. При этом рвотные массы будут не обильными, часто от них исходит кислый запах. Повторяться рвота будет после каждого приема пищи. Рефлюкс сопровождается следующими симптомами: ребёнок беспокоен, плохо набирает вес, часто икает, возможны приступы удушья. Также для детей с гастроэзофагеальным рефлюксом характерно слюнотечение и утренний кашель. Если вовремя не устранить патологию, то в дальнейшем присоединится изжога, отрыжка, приступы затрудненного дыхания, ночной храп, дисфагия, будет страдать зубная эмаль.
Родителям стоит помнить о том, что у детей до трёх месяцев рефлюкс является нормальным физиологическим явлением и часто сопровождается рвотой и срыгиванием. Это объясняется недоразвитием дистального отдела пищевода и небольшим объемом желудка.
Тем не менее, гастроэзофагеальный рефлюкс может быть причиной серьезных патологий, среди которых: несостоятельность желудочно-пищеводного перехода, болезни желудка, неспособность пищевода к самоочищению.
Пилороспазм или спазм привратника. Пилороспазм является заболеванием, которое даёт о себе знать спазмом пилорического отдела желудка, что приводит к проблемам с его опорожнением. В итоге у ребёнка периодически возникает рвота. Она не обильная и наблюдается с первых дней жизни. Установлено, что от заболевания чаще страдают девочки. При пилороспазме дети хуже набирают вес, более беспокойны, при этом проблемы со стулом наблюдаются редко.
Пилоростеноз. Пилоростеноз – это состояние, которое относится к врожденным порокам развития мышечного слоя желудка и проявляется в обильной рвоте. Возникает она через 20 минут после кормления ребёнка. Рвотные массы не содержат посторонних примесей и состоят из непереваренного грудного молока.
Инвагинация кишечника. Инвагинация кишечника представляет собой вариант кишечной непроходимости и заключается во внедрении участка кишечника в просвет рядом расположенного сегмента. Встречается заболевание в 90% случаев у детей грудного возраста, выявляется преимущественно в 5-7 месяцев, хотя может развиться и у детей старшего возраста. Чаще от инвагинации кишечника страдают младенцы мужского пола.
Причинами инвагинации кишечника являются перенесенные вирусные кишечные инфекции (чаще всего ротавирусная и аденовирусная инфекция), наследственная предрасположенность, неправильное введение прикорма, колиты, опухоли, кишечные аллергии и пр.
Кроме рвоты, это патологическое состояние проявляется выраженной приступообразной болью. Дети поджимают ноги к животу, плачут и кричат. Кожные покровы бледнеют, выступает холодный пот. Груднички отказываются от соски и от груди. Приступы начинаются и заканчиваются неожиданно и длятся около пяти минут.
Дети поджимают ноги к животу, плачут и кричат. Кожные покровы бледнеют, выступает холодный пот. Груднички отказываются от соски и от груди. Приступы начинаются и заканчиваются неожиданно и длятся около пяти минут.
Что касается рвотных масс, то они содержат в себе примеси желчи. Рвота случается спустя непродолжительное время после болевого приступа. Диареи нет, но стул может содержать прожилки крови и по консистенции напоминать малиновое желе.
Алиментарный гастрит. Гастрит представляет собой воспаление поверхностного слоя желудка. Дети во время обострения заболевания испытывают сильные боли в эпигастральной области, тошноту и рвоту, сухость во рту. Язык облагается белым налетом, усиливается слюнотечение, появляется отрыжка и икота. Без рвоты и повышения температуры протекает у детей именно алиментарный гастрит. Его причины кроются в питании, несоответствующем возрасту ребёнка. Чаще всего патология развивается при употреблении острой, жареной, жирной, очень горячей или грубой пищи.
Еще одна опаснейшая форма гастрита, провоцирующая сильную рвоту с примесями крови – это гастрит на фоне химических ожогов (при проглатывании кислот, щелочей и прочих едких, ядовитых веществ). Этот состояние требует неотложной медицинской помощи, так как несёт прямую угрозу жизни ребёнка.
Острый гастродуоденит. Острый гастродуоденит представляет собой воспаление дистального отдела желудка и двенадцатиперстной кишки. Симптомы заболевания аналогичны симптомам алиментарного гастрита. Но кроме рвоты и тошноты, добавляется горькая отрыжка, головные боли, нарушения сна. Температура тела чаще всего остается в норме. Что касается стула, то он неустойчивый – длительные запоры будут сменяться диареей. У детей с гастродуоденитом заметно ухудшается аппетит, в связи с чем они теряют в весе.
Болезни поджелудочной железы. Самым распространённым заболеванием поджелудочной железы у детей, которое провоцирует сильную рвоту без повышения температуры тела и без диареи – это панкреатит. У ребёнка возникает многократная рвота, появляются выраженные боли в эпигастральной области, потеря аппетита, метеоризм (понос развивается не всегда). Что касается температуры тела, то, как правило, она остается либо в пределах нормы, либо повышается до отметки в 37 °C. Кожные покровы становятся бледнее чем обычно, на языке появляется белый налет.
Отдельно следует сказать о характере рвоты при остром панкреатите. Если сперва она состоит из желудочного содержимого, то впоследствии в рвотных массах появляется содержимое двенадцатиперстной кишки (желчь). Объемы рвоты чаще всего значительный, что грозит обезвоживанием организма.
Причины панкреатита в детском возрасте многообразны. Острое воспаление поджелудочной железы может развиваться при нарушении режима питания, при переедании, при включении в меню газированных напитков, фаст-фуда, острых блюд, чипсов и т. д. Часто панкреатит развивается на фоне токсико-аллергической реакции. Аллергеном может выступать не только пища, но и лекарственные средства. Иногда панкреатит является следствием иных заболеваний ЖКТ и организма в целом.
Острое воспаление поджелудочной железы может развиваться при нарушении режима питания, при переедании, при включении в меню газированных напитков, фаст-фуда, острых блюд, чипсов и т. д. Часто панкреатит развивается на фоне токсико-аллергической реакции. Аллергеном может выступать не только пища, но и лекарственные средства. Иногда панкреатит является следствием иных заболеваний ЖКТ и организма в целом.
Болезни желчного пузыря. Дискинезия желчевыводящих путей у детей является наиболее распространённой патологией желчного пузыря, приводящей к рвоте. Кроме того, спровоцировать её могут такие заболевания, как холецистит. Родителям следует принять во внимание, что такие патологии, как холангит и желчнокаменная болезнь всегда сопровождаются рвотой без диареи, но в стадии обострения у ребёнка будет повышаться температура тела.
Для дискинезии желчевыводящих путей характерны такие симптомы, как: боли в правом подреберье, рвота, горечь во рту, тошнота, потеря аппетита, общая слабость, головные боли. Возможно возникновение жидкого стула, но выраженная диарея, как правило, отсутствует.
Возможно возникновение жидкого стула, но выраженная диарея, как правило, отсутствует.
Рвота является непременным спутником такого заболевания, как холецистит (воспаление желчного пузыря). Кроме того, ребёнок жалуется на снижение аппетита, на боли в животе и на запоры. Что касается температуры тела, то она на протяжении длительного времени будет держаться на субфебрильных отметках. Провоцируют холецистит патогенные микроорганизмы (различные бактерии) и паразиты. Возможно развитие воспаления на фоне имеющихся заболеваний органов ЖКТ (дуоденит, гастрит, аппендицит), на фоне аппендицита, скарлатины, гриппа и т. д. Естественно, что негативным образом на состоянии желчного пузыря сказывается неправильное питание ребёнка.
Болезни ЦНС. Заболевания, поражающие центральную нервную систему очень часто сопровождаются упорной рвотой, которая не связана с приёмом пищи. Как правило, мозговая рвота возникает на пике головной боли и не приносит ребёнку облегчения.
Самые распространённые болезни ЦНС в грудном возрасте, сопровождающиеся рвотой – это ишемия головного мозга и гидроцефалия. У детей старше года – это опухоли головного мозга и повышение внутричерепного давления. При патологиях ЦНС рвота редко бывает единственным симптомом заболевания. Чаще всего присутствуют такие признаки, как: головные боли, нарушения координации, расстройства зрения, головокружение. К иным неврологическим нарушениям провоцирующим рвоту относят менингиты, энцефалиты, эпилепсию.
У детей старше года – это опухоли головного мозга и повышение внутричерепного давления. При патологиях ЦНС рвота редко бывает единственным симптомом заболевания. Чаще всего присутствуют такие признаки, как: головные боли, нарушения координации, расстройства зрения, головокружение. К иным неврологическим нарушениям провоцирующим рвоту относят менингиты, энцефалиты, эпилепсию.
Попадание инородного тела в органы ЖКТ. Проглатывание инородного тела провоцирует рвоту спустя несколько минут после произошедшего. Характер рвотных масс зависит от того, что находится в желудке у ребёнка. Если произошло повреждение стенок пищевода или слизистой оболочки самого желудка, то в рвоте будет присутствовать кровь. Иными симптомами, указывающими на попадание в органы пищеварения инородного тела, являются: затруднение дыхания, обильное слюнотечение, повышенное беспокойство ребёнка, сильный кашель.
Пищевое отравление, несварение желудка. Рвота при пищевом отравлении – достаточно частое явление. При этом повышения температуры тела не происходит, но возможна диарея. Хотя легкая интоксикация часто проходит с однократной рвотой и без каких-либо изменений со стороны стула. Например, когда речь идет о несварении желудка, о переедании или приёме неподходящего лекарственного средства.
При этом повышения температуры тела не происходит, но возможна диарея. Хотя легкая интоксикация часто проходит с однократной рвотой и без каких-либо изменений со стороны стула. Например, когда речь идет о несварении желудка, о переедании или приёме неподходящего лекарственного средства.
Черепно-мозговые травмы. Чаще всего рвотой сопровождается сотрясение мозга и его ушиб. Кроме того, возможна амнезия, головные боли, слабость, потливость, нарушения сна.
Ацетонемический криз. Ацетонемический криз представляет собой целый комплекс симптомов, который обусловлен накоплением в крови ребёнка кетоновых тел. Рвота при кризе неукротимая, многократная. Возникает она как реакция на попытку напоить или накормить ребёнка. На фоне рвоты быстро нарастают симптомы отравления и обезвоживания. Кожные покровы становятся бледными, на щеках малыша проступает румянец, нарастает мышечная слабость. Причины криза разнообразны, они могут скрываться в неправильном питании ребёнка (преобладание в меню блюд, насыщенных кетогенными аминокислотами и жирными кислотами), в ферментативной недостаточности печени, в особенностях метаболизма.
Психогенная рвота. Психогенная рвота возникает у ребёнка в возрасте после трёх лет. Провоцирующими факторами являются: сильная тревога, испуг, перевозбуждение и прочие эмоциональные потрясения. Иногда психогенная рвота является способом привлечения внимания, что характерно для детей, лишенных родительской заботы.
Введение прикорма. Рвота на введение прикорма чаще всего однократная. Она может сопровождаться вздутием и урчание в животе, метеоризмом. Иногда развивается диарея.
Острый аппендицит. Рвота часто возникает при остром аппендиците, как первоначальный симптом этой патологии. Параллельно появляются боли в животе (их локализация различна), учащается пульс. Спустя несколько часов повысится температура тела, возникнут иные диспепсические расстройства.
Рвота без температуры и поноса: что делать?
Если у ребёнка возникает рвота, которая не сопровождается повышением температуры тела и диареей, то родителям следует насторожиться и проявить максимум внимания к своему малышу. В том случае, если рвота повторяется, а её причину определить не удается, необходима квалифицированная врачебная помощь.
В том случае, если рвота повторяется, а её причину определить не удается, необходима квалифицированная врачебная помощь.
Сами родители могут предпринять следующие меры:
Обеспечить ребёнку покой и постельный режим. Важно следить за тем, чтобы его голова оставалась приподнятой и находилась на возвышенности. Это позволит избежать попадания рвотных масс в органы дыхания.
Не следует пытаться накормить ребёнка, если у него наблюдается рвота.
Когда рвота произошла во время приема пищи, нужно этот процесс остановить и некоторое время подержать ребёнка в вертикальном положении.
Если приступы прекратились, то жидкую пищу можно предлагать не ранее, чем через два часа.
После окончания рвоты, нужно удалить все остатки пищи изо рта. Если ребёнок взрослый, то он может самостоятельно прополоскать рот.
Чтобы предупредить обезвоживание организма, необходимо предлагать ребёнку пить воду небольшими глотками. Её можно чередовать с препаратами для регидратации (Регидрон).
Самостоятельно не следует давать ребёнку никаких противорвотных средств. Незамедлительно нужно вызвать скорую помощь, если в рвотных массах присутствуют прожилки крови, либо они имеют коричневый цвет. Также приезд специалистов обязателен при повышении у ребёнка температуры тела, при болях в животе или запоре, при потере сознания.
Чем лечить рвоту у ребёнка без температуры?
Лечить рвоту у ребёнка без температуры следует исходя из причины, которая этот симптом спровоцировала:
Лечение гастроэзофагеального рефлюкса. Если родитель считает, что ребёнок срыгивает больше чем положено, либо это продолжается на протяжении длительного времени, то обязательно следует обратить на этот факт внимание педиатра и детского гастроэнтеролога. Чаще всего удаётся избавиться от проблемы переходом на более густую пищу, корректировкой частоты и объёма кормления.
Если проблема лежит глубже, то назначают медикаментозную коррекцию гастроэзофагеального рефлюкса с приёмом препаратов-блокаторов выработки соляной кислоты. Возможен приём антацидов, адсорбентов, как препаратов, подавляющих желудочную секрецию. Для стимуляции моторно-эвакуаторной функции пищеварительного тракта рекомендуют приём прокинетиков.
Возможен приём антацидов, адсорбентов, как препаратов, подавляющих желудочную секрецию. Для стимуляции моторно-эвакуаторной функции пищеварительного тракта рекомендуют приём прокинетиков.
Лечение спазма привратника. Спазм привратника корректируется назначением ребёнку специальной диеты (щелочное питье, густые каши) и препаратов-спазмолитиков. Объем пищи, который получает ребёнок, должен соответствовать его возрасту, перед кормлением рекомендовано предлагать детям щелочную минеральную воду. После кормления не стоит укладывать ребёнка, нужно хотя бы час продержать его в вертикальном положении.
Эффективно физиотерапевтическое лечение, которое включает в себя электрофорез с новокаином на эпигастральную область, аппликации озокерита и парафина. Прогноз на выздоровление чаще всего благоприятный, а рвота прекращается уже с первых дней от начала лечения. В тяжёлых случаях показано хирургическое вмешательство.
Лечение гастрита у детей. Выявлением и лечением гастрита занимается врач-гастроэнтеролог. Детям в острый период показан постельный режим, отказ от пищи на срок до 12 часов. Если есть необходимость, то выполняют промывание желудка. Ребенку следует пить много жидкости, но небольшими порциями, чтобы не спровоцировать рвоту.
Детям в острый период показан постельный режим, отказ от пищи на срок до 12 часов. Если есть необходимость, то выполняют промывание желудка. Ребенку следует пить много жидкости, но небольшими порциями, чтобы не спровоцировать рвоту.
Спустя 12 часов ребёнку предлагают питание, соответствующее возрасту, чаще всего – это нежирные бульоны, кисели, слизистые каши. Постепенно меню расширяют, стол становится обычным, но под запрет попадают жареные, острые, копченые блюда, а также грубая пища. Важно, чтобы ребёнок с перенесенным гастритом состоял на учете у детского гастроэнтеролога не менее 3 лет. При адекватном и своевременном лечении, прогноз на выздоровление благоприятный.
Лечение гастродуоденита. Базовое лечение гастродуоденита в детском возрасте – это соблюдение диеты. Питание должно быть дробным, количество приемов пищи в день – не менее пяти. Продукты питания либо отвариваются, либо готовятся на пару. Мясные и крепкие овощные бульоны, блюда из жирной рыбы, грибы, а также все консервированные и копченые продукты под строгим запретом.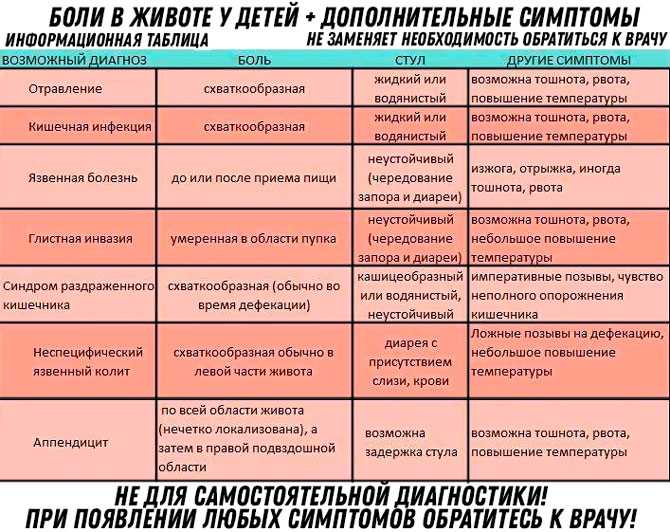 Во время обострения заболевания ребёнку показан постельный режим с полным физическим и психологическим покоем.
Во время обострения заболевания ребёнку показан постельный режим с полным физическим и психологическим покоем.
Лечение острого панкреатита. Во время острой фазы болезни ребёнок должен находиться в медицинском учреждении. Ему показан строгий постельный режим и голодание на протяжении 12 часов. В это время парентерально вводится раствор глюкозы и дается щелочная минеральная воды. В зависимости от состояния пациента, возможно введение протеолитических ферментов, реополиглюкина, плазмы. Также ребёнку назначают обезболивающие и спазмолитические средства, препараты-ферменты поджелудочной железы, антисекреторные препараты. После ликвидации острой фазы болезни ребёнку предлагают пищу по специальной диетической схеме.
Лечение заболеваний желчного пузыря. Дискинезия желчевыводящих путей лечится диетой с ограничением жирных, жареных, сладких, острых продуктов. Показано дробное питание, включение в рацион кисломолочных напитков. В зависимости от причины болезни, могут быть назначены холеспазмолитики, седативные, желчегонные препараты. Эффективны такие физиотерапевтические методы, как токи Бернара, гальванизация, электрофорез.
Эффективны такие физиотерапевтические методы, как токи Бернара, гальванизация, электрофорез.
Лечение болезней ЦНС. Лечение патологий центральной нервной системы – очень сложная задача. Как правило, терапия находится в компетенции невролога. Она, в зависимости от причины, осуществляется либо в стационаре, либо дома. Назначается медикаментозная коррекция с приёмом препаратов, улучшающих мозговое кровообращение, ноотропы и т. д. Опухоли головного мозга и тяжёлая гидроцефалия лечится с помощью хирургического вмешательства.
Проглатывание инородного тела. Проглатывание ребёнком инородного тела требует незамедлительной помощи со стороны взрослых. Выжидательную тактику можно занять лишь в том случае, если достоверно известно, что именно проглотил ребёнок, если этот предмет имеет небольшие размеры и не причинит ему вреда. Тем не менее, важно отследить, выход инородного тела через кишечник. Во всех остальных случаях необходимо вызвать скорую помощь. Возможно, что потребуется хирургическое вмешательство.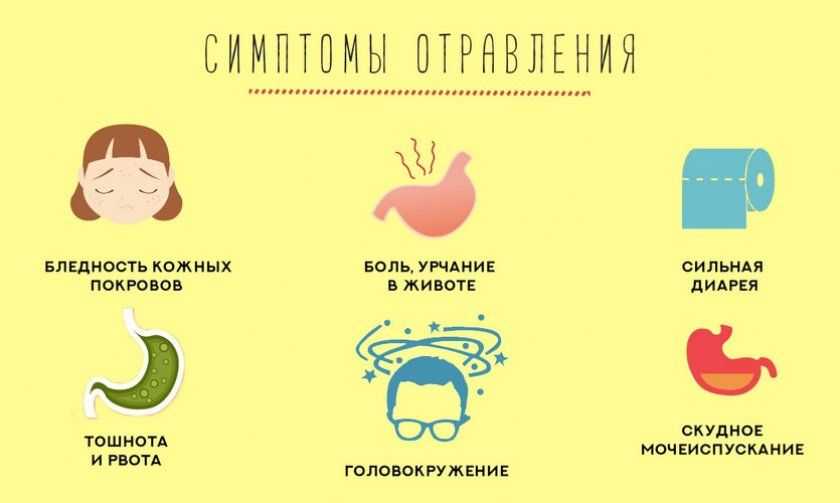 Стоит принять к сведению, что насколько бы безопасной не казалась родителям ситуация с проглатыванием инородного тела, консультация у специалиста обязательна.
Стоит принять к сведению, что насколько бы безопасной не казалась родителям ситуация с проглатыванием инородного тела, консультация у специалиста обязательна.
Лечение черепно-мозговой травмы. После получения ребёнком черепно-мозговой травмы осмотр у специалиста должен быть незамедлительным. Оценка состояния ребёнка даже при условии того, что он не терял сознания, должна осуществляться только доктором. При легкой черепно-мозговой травме к которой относится только сотрясение мозга, больному показан постельный режим, психоэмоциональный покой, прикладывание холода к голове, ингаляции кислорода. Для профилактики отёка головного мозга назначают мочегонные препараты, успокоительные средства, ноотропы и витамины.
Несварение желудка и отравление. При легком несварении желудка или пищевом отравлении, необходимо обеспечить ребёнка обильным питьем. Приём энтеросорбентов (смекта, Активированный уголь). Воздержаться от пищи стоит на 6-12 часов. Если рвота прекращается, то на первые несколько дней ребёнку рекомендуют щадящую диету (кисломолочные продукты, слизистые супы, сухари и пр. ).
).
Если рвота приобретает упорный характер и присоединяется диарея, то необходимо обращение за медицинской помощью, назначение препаратов для регидратации, полиферментов. Что касается противомикробной терапии, то она проводится под строгим врачебным контролем.
Лечение ацетонемического синдрома. Лечение ацетонемического криза осуществляется в стационаре. Ребенку показана строгая диета с максимальным ограничением жиров, с обильным порционным питьем. Назначаются клизмы с раствором Гидрокарбоната натрия, оральная регидратация с щелочной минеральной водой. При упорной рвоте вводятся противорвотные средства, спазмолитики, успокоительные препараты. Детей с ацетонемическим синдромом ставят на учет к детскому эндокринологу.
Если у ребёнка возникает психогенная рвота, то ему необходима помощь психотерапевта, который должен выяснить причины её возникновения.
Когда рвота возникает в ответ на введение нового продукта, то от него на время следует отказаться. Возможно, спустя несколько месяцев, этот же продукт уже не вызовет такой реакции, так как пищеварительная система ребёнка станет более совершенной.
Лечение пилоростеноза, инвагинации кишечника, острого аппендицита и врожденного дивертикула пищевода только оперативное.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы
Такое явление как понос и рвота без температуры у детей наблюдается достаточно часто. Вполне закономерно, что у родителей подобное состояние ребёнка вызывает волнение, особенно если он ещё совсем мал.
Не всегда рвота и понос будут указывать на какое-то серьезное заболевание, однако, адекватно оценить ситуацию может только доктор. Конечно, родители должны знать возможные причины нарушения состояния у ребёнка, но это не означает, что обращаться к врачу не нужно.
Причины рвота и поноса у ребёнка без температуры
Часто родители слишком беспечно относятся к рвоте и поносу у своих детей, если температура тела при этом остается в норме. Это объясняется тем, что взрослые привыкли к температуре на фоне любых заболеваний. Однако, стоит учесть, что некоторые патологические состояния могут протекать без этого симптома. Возможно у ребёнка сниженный иммунитет, либо вовсе имеются болезни иммунной системы. В итоге защитные силы организма не реагируют, и температура тела не повышается.
Это объясняется тем, что взрослые привыкли к температуре на фоне любых заболеваний. Однако, стоит учесть, что некоторые патологические состояния могут протекать без этого симптома. Возможно у ребёнка сниженный иммунитет, либо вовсе имеются болезни иммунной системы. В итоге защитные силы организма не реагируют, и температура тела не повышается.
Также стоит помнить, что у грудничков симптомы многих болезней являются смазанными, а ухудшение состояния происходит гораздо быстрее, чем у детей более старшего возраста. Поэтому всего лишь за несколько часов малыш может впасть в тяжёлое состояние, несущее угрозу жизни.
Рвота и понос без температуры тела у детей может происходить по следующим причинам:
Кишечная инфекция
Самые распространённые кишечные инфекции в детском возрасте – это ротавирусная инфекция, дизентерия, сальмонеллез, эшерихозы. Они могут протекать без температуры, но возможно увеличение температуры тела до субфебрильных отметок, а в ряде случаев и до высоких значений.
Рвота и понос имеют следующие особенности:
Рвота не зависит от приема пищи, может быть однократной или более частой.
Рвотные массы состоят из той пищи, которую съел ребёнок.
Для вирусных инфекций характерен жидкий водянистый стул.
Для бактериальных кишечных инфекций характерен слизистый стул с пеной и резким запахом.
Понос при кишечной инфекции превалирует над рвотой.
Кроме того, для кишечной инфекции характерны следующие симптомы:
Сильные схваткообразные боли в животе.
Беспокойство ребёнка, которое по мере усиления диареи и рвоты сменятся на сонливость и вялость.
Отказ от воды и еды.
По мере прогрессирования заболевания, может присоединиться повышенная температура тела.
Симптомы обезвоживания: западание глаз, их сухость, отсутствие мочеиспускания, западание родничка (в младенческом возрасте), судороги. Эти симптомы ни в коем случае нельзя оставлять без внимания.
Лечение кишечной инфекции у детей в возрасте младше года проводится только в условиях стационара. Если ребёнок старше года, то вопрос о госпитализации решается в зависимости от тяжести состояния больного.
Если ребёнок старше года, то вопрос о госпитализации решается в зависимости от тяжести состояния больного.
Терапия складывается из следующих основных мероприятий:
Назначение антитоксических препаратов – энтеросорбентов.
Назначение нитрофуранов, Фуразолидона.
Устранение причины рвоты и поноса: антибактериальная или противовирусная терапия.
Парентеральная регидратационная терапия.
Устранение симптомов болезни: снижение температуры тела, купирование болей.
Завершающим этапом лечения является проведение восстановительной терапии с назначением препаратов-пробиотиков.
Пищевое отравление
Пищевое отравление в детском возрасте чаще всего происходит либо молочными продуктами, либо грудным молоком. Опасность также представляют соки, фруктовые и мясные пюре как собственного, так и фабричного производства.
Особенности рвоты и поноса при пищевом отравлении:
Многократная изматывающая рвота, которая возникает вскоре после приема пищи.
Частый стул с неприятным запахом и с примесями крови.
Диарея и рвота могут быстро прекратиться, но при этом состояние больного будет ухудшаться.
Прочие симптомы пищевого отравления:
Боли в животе сильные, протекают по типу спазмов.
Капризность ребёнка, которая по мере прогрессирования заболевания сменяется на вялость и сонливость.
От еды и воды больной отказывается.
Все дети с подозрением на пищевое отравление, подлежат госпитализации (в возрасте до 3 лет). Что касается детей постарше, то вопрос о стационарном лечении решается в зависимости от тяжести состояния пациента.
Лечение пищевого отравления сводится к следующим моментам:
Назначение нитрофуранов, Фуразолидона.
Проведение парентеральной регидратационной терапии.
Назначение противовоспалительных препаратов, спазмолитиков.
Курс лечения пищевого отравления всегда завершается восстановительной терапией с назначением пробиотиков.
Дисбактериоз
Рвота при дисбактериозе случается нечасто, не более 1-2 раз за сутки. Стул нестабильный, запоры сменяются на пенистую диарею. Иными симптомами дисбактериоза являются: ухудшение аппетита, урчание и боли в животе после приема пищи, белый налет на языке. Кожные реакции возможны, но возникают не всегда. К ним относится сыпь, зуд и сухость кожных покровов.
Стул нестабильный, запоры сменяются на пенистую диарею. Иными симптомами дисбактериоза являются: ухудшение аппетита, урчание и боли в животе после приема пищи, белый налет на языке. Кожные реакции возможны, но возникают не всегда. К ним относится сыпь, зуд и сухость кожных покровов.
Лечение дисбактериоза амбулаторное. Для начала ребёнку предлагают нитрофураны для санации кишечника, затем на фоне коррекции питания проводят восстановление микрофлоры кишечника с помощью эубиотиков и пробиотиков.
Аллергическая реакция
Возможно возникновение рвоты и поноса без температуры из-за аллергии на пищевой продукт или на лекарственное средство. В младшем детском возрасте часто такая реакция возникает на первый прикорм.
Рвота начинается вскоре после кормления, содержит непереваренные остатки пищи. Кроме того, у ребёнка появляется зуд, крапивница и иные кожные реакции. Тяжелая аллергия сопровождается отёком слизистых оболочек носа и горла, нарушением дыхания.
Лечение зависит от степени выраженности аллергической реакции. В легких случаях терапию проводят в домашних условиях. Назначаются антигистаминные средства, энтеросорбенты и гормональные препараты (в тяжёлых случаях).
В легких случаях терапию проводят в домашних условиях. Назначаются антигистаминные средства, энтеросорбенты и гормональные препараты (в тяжёлых случаях).
Причины рвоты у ребёнка без температуры
Причины рвоты у ребёнка без температуры могут быть самыми разнообразными, большинство из них представлены в таблице:
Заболевание
Характер рвоты
Сопутствующие признаки
Рвота после кормления кислым содержимым.
Рвота возникает после каждого приема пищи.
Ребенок беспокоен, капризен.
Масса тела набирается плохо.
Возможны приступы удушья.
В домашних условиях.
Частота кормлений и объём порций изменяется, пищу предлагают более густой консистенции.
Назначают препараты, препятствующие выработке соляной кислоты в желудке, а также препараты-антациды.
Рвота не обильная.
Возникает уже на 2-3 день жизни младенца.
Ребенок теряет в весе.
В большей степени заболеванию подвержены младенцы женского пола.
Операция, которую проводят в том случае, когда от дробного кормления и физиопроцедур эффекта не наблюдается.
Рвота фонтаном, случается через 20 минут от приема пищи.
Развивается в те же сроки, что и пилороспазм.
Характер рвотных масс – грудное молоко, либо детская смесь.
Патология чаще наблюдается у девочек.
Только оперативное лечение.
Гастрит, дуоденит. У грудничков болезнь развивается чаще всего от прима лекарственных препаратов, а у старших детей от употребления в пищу новых экзотических продуктов.
Возникновение многократной рвоты.
Примеси желчи в рвотных массах.
Боли в эпигастральной области.
Терапия предполагает изменение схемы питания. Порции должны быть небольшими, питьё частое и обильное, но малыми дозами. Медикаментозная терапия зависит от состояния ребёнка.
Рвота сразу после приема пищи, но необильная.
Рвотные массы состоят из непереваренной смеси или грудного молока.
Развивается рвота с первых дней жизни младенца.
Потеря массы тела.
Лечение только оперативное.
Инвагинация кишечника. Внедрение одного участка кишечника в другой у детей младше года чаще всего происходит из-за неграмотного введения первого прикорма, а у детей в более старшем возрасте по причине заражения острицами, из-за полипов или опухолей кишечника.
В начале у ребёнка развивается острый приступ боли, после чего начинается рвота с желчью.
Сильный плач во время приступа.
Слабость и бледность кожных покровов.
Желеобразный стул с примесями крови.
Лечение только оперативное.
Болезни органов пищеварения (желчного пузыря, печени, поджелудочной железы).
Рвота после приема пищи (разовая или многократная).
В рвотных массах содержатся частицы непереваренной еды и желчь.
Запах резкий, неприятный.
После приступа рвоты облегчения не наступает.
Сильные боли в эпигастральной области.
Отрыжка и метеоризм.
Лечение осуществляется в условиях детского гастроэнтерологического отделения. Ребенку показана специальная диета. В зависимости от типа заболевания назначают препараты-ферменты, гепатопротекторы, спазмолитики.
Ребенку показана специальная диета. В зависимости от типа заболевания назначают препараты-ферменты, гепатопротекторы, спазмолитики.
Болезни ЦНС, среди которых ишемия и гидроцефалия (для новорожденных детей), опухоли мозга и повышенное внутричерепное давление (для детей после года).
Упорная рвота, не приносящая облегчения.
Рвота развивается на пике головной боли и не связана с приёмом пищи.
Выбухание родничка (для детей до 6 месяцев).
Сонливость, слабость, головокружения и головные боли.
В зависимости от конкретного поражения ЦНС, лечение проводят либо дома, либо в стационаре. Назначаются препараты, направленные на улучшение мозгового кровоснабжения, либо осуществляется оперативное вмешательство.
Проглатывание инородного тела.
Рвота начинается спустя несколько минут после произошедшего.
Рвотные массы представлены содержимым желудка ребёнка.
Возможны примеси крови алого цвета.
Нарушения дыхательной деятельности.
Беспокойство со стороны ребёнка.
В зависимости от ситуации, показано либо оперативное лечение, либо наблюдение за ребёнком до того момента, пока инородное тело не выйдет через кишечник.
Еще одной патологией, при которой наблюдается рвота без температуры– это аппендицит. Но при аппендиците рвота будет являться лишь первым признаком начавшегося воспаления, а спустя несколько часов температура тела все равно будет увеличиваться.
Причины поноса у ребёнка без температуры
Причины поноса без температуры у ребёнка могут быть следующими:
Кишечная инфекция, незначительное отравление. При кишечной инфекции понос частый, в среднем случается до 5 раз за стуки. Если у ребёнка отравление, то посторонних примесей в стуле не будет, а если кишечная инфекция, то кал может иметь нестандартный цвет и слизистую консистенцию. Так как работа кишечника нарушается, в стуле будут присутствовать частички непереваренной еды. Кроме поноса у ребёнка будут наблюдаться боли в животе, язык будет обложен белым налетом. Вероятно, появление сыпи. Что касается лечения, то оно зависит от тяжести кишечной инфекции или отравления. В легких случаях ребёнок остается дома.
Вероятно, появление сыпи. Что касается лечения, то оно зависит от тяжести кишечной инфекции или отравления. В легких случаях ребёнок остается дома.
Аллергия на лекарственное средство. Понос манифестирует спустя пару часов после приема лекарственного средства. Помимо этого, могут быть кожные реакции. Лечение сводится к отказу от приема препарата.
Энтерит. Воспаление тонкого кишечника характеризуется сильной диареей до 6 раз за стуки. Кал жирный с частицами пищи. Боли локализуются в районе пупка, аппетит пропадает. Лечение проводится в домашних условиях.
Паразитарное заражение кишечника. Стул нестабильный, диарея сменяется запорами. Ребенок теряет массу тела, возможны боли в животе по типу колик, сон нарушается. Возможно усиленное слюнотечение и вялость. Лечение сводится к назначению антигельминтных средств.
Дисбактериоз. Кал пенистый, имеет неприятный запах и случается до нескольких раз за день. При этом наблюдается вздутие живота, ухудшение аппетита, боли возникают в животе спустя пару часов после приема пищи. Иногда появляются кожные реакции, язык покрывается плотным белым налетом. Лечение в домашних условиях.
Иногда появляются кожные реакции, язык покрывается плотным белым налетом. Лечение в домашних условиях.
Следует помнить, что понос без температуры может развиваться и при иных, более серьезных заболеваниях. Поэтому если диарея не проходит спустя сутки, то консультация специалиста обязательна.
Безопасные для жизни ребёнка причины рвоты и поноса без температуры
Не всегда рвота и понос без повышения температуры тела указывают на серьёзные проблемы со здоровьем ребёнка. Часто эти два симптома просто сопутствуют естественным физиологическим состояниям детей.
Только рвота (без температуры и поноса) может возникать у ребёнка по следующим причинам:
Физиологическое срыгивание
Ребенок грудного возраста может срыгивать молоком, либо молочной смесью. При этом его самочувствие не ухудшается, масса тела остается в пределах нормы. Срыгивают дети до 20 мл за один раз. Отошедшее содержимое представлено свернувшимся молоком без посторонних примесей.
Причины физиологического срыгивания могут быть следующими:
Большие объемы пищи.
Неправильная поза ребёнка во время кормления.
Несовершенство пищеварительного тракта грудных детей.
Неправильный захват соска.
Чтобы уменьшить частоту срыгиваний, ребёнка следует во время кормления держать со слегка приподнятой вверх головой. После приема пищи нужно придать малышу вертикальное положение на 15 минут. Это позволит выйти лишнему воздуху. Не менее важно следить за теми объемами пищи, которые потребляет грудной ребёнок.
Прорезывание зубов
Рвота при появлении первых зубов не связана с приёмом пищи, её объемы незначительные, цикличности не наблюдается. Случается она из-за плача ребёнка во время кормления, что объясняется болезненностью десен. При этом во время крика дети заглатывают слишком много лишнего воздуха. Также не стоит насильно заставлять ребёнка есть, в то время, когда у него режутся зубы.
Помочь малышу можно следующим образом:
Помассировать десна с помощью пальца или с помощью прорезывателя.
Нанести на десна гель с обезболивающим компонентом.
Отказаться от насильственного кормления, если ребёнок не хочет есть.Неправильное введение прикорма
Рвота при неправильном введении прикорма случается один раз и не наносит вреда здоровью ребёнка. Она объясняется тем, что организм либо не принимает новый продукт, либо тем, что ферментативная система ещё не в состоянии справиться с вводимыми компонентами.
В случае возникновения рвоты, новый продукт нужно из меню ребёнка исключить на несколько недель или более. Спустя это время можно предложить его вновь, но в небольшом количестве.
Психогенная рвота
Невротическая рвота характерна для детей в возрасте после трёх лет. Она возникает как реакция на определённый стрессовый фактор.
Частыми причинами психогенной рвоты становятся:
Настаивание родителей на том, чтобы ребёнок поел,
Ребенок перенес сильные положительные или отрицательные эмоции, том числе, обиду или волнение.
Ребенок сильно переживает перед каким-либо важным для него мероприятием.
Если у ребёнка случаются эпизоды психогенной рвоты, то необходимо максимально оградить его от стрессовой ситуации и проконсультироваться с детским психотерапевтом.
Что можно дать ребёнку при рвоте и поносе?
Так как рвота – это не самостоятельное заболевание, а симптом отравления организма, либо признак какой-либо инфекции, то противорвотные препараты предлагать ребёнку не следует. Остановка рвоты с помощью противорвотных средств лишь усугубит состояние ребёнка, так как все вредные вещества останутся внутри и всосутся в кровь. В том случае если причина рвоты кроется не в пищевом отравлении, самолечением заниматься нельзя. Нужно как можно скорее обращаться за помощью к специалистам, чтобы не допустить серьезных проблем со здоровьем ребёнка.
Чтобы остановить диарею, не следует давать ребёнку антибактериальные кишечные препараты (Энтерофурил, Левомицетин, Лоперамид (Имодиум), Фуразолидон), так как чаще всего лечебного эффекта они не окажут. Статистика указывает на то, что в подавляющем большинстве случаев понос в детском возрасте провоцируется вирусной кишечной инфекцией, пищевым отравлением, либо перееданием. В каждом из трёх случаев антибиотики помочь не смогут! Кроме того, остановка поноса, как и рвоты, приведет к тому, что вредные вещества дольше задержатся в организме и будут продолжать отравлять его изнутри.
В каждом из трёх случаев антибиотики помочь не смогут! Кроме того, остановка поноса, как и рвоты, приведет к тому, что вредные вещества дольше задержатся в организме и будут продолжать отравлять его изнутри.
Скорее всего, родители, которые самостоятельно давали ребёнку антибиотик при рвоте и поносе, будут утверждать, что оба этих симптома прекратились спустя 1-3 дня после начала приема лекарственного средства. Однако известно, что вирусная кишечная инфекция за эти сроки проходит самостоятельно, а значит приём антибиотиков был необоснованным и не нужным. При отравлении понос останавливается после того, как все вредные вещества из организма будут выведены. Поэтому на течение болезни антибактериальная терапия положительного воздействия не оказывает.
Тем не менее, помочь организму ребёнка справиться с инфекцией и отравлением можно, предложив ему препараты-пробиотики и энтеросорбенты. Действие первых лекарственных средств направлено на уничтожение вирусов, а вторых на связывание вредных веществ и на препятствование тому, чтобы они попадали в кровь. Поэтому при пищевом отравлении ребёнку дают энтеросорбенты, а при кишечной инфекции пробиотики.
Поэтому при пищевом отравлении ребёнку дают энтеросорбенты, а при кишечной инфекции пробиотики.
Если ребёнок совсем мал и находится на грудном вскармливании, то ему разрешено давать Энтеросгель, пробиотики Линекс и Бифидумбактерин. Когда возраст ребёнка старше двух лет, то ему можно уже принять следующие сорбенты: Белый уголь, Энтеросгель, Фильтрум и Смекта. После двух лет устранять диарею можно препаратом под названием Энтерол.
Восстановление после рвоты
Первоочередной задачей, встающей перед родителями, является восстановление электролитов и потерянной жидкости. Противорвотные препараты ребёнку не дают, а от поноса предлагают либо энтеросорбенты, либо пробиотики, в зависимости от причины болезни.
Потерянную жидкость восстанавливают с помощью специальных солевых растворов, которые можно приобрести в аптечном пункте. Самым известным из них является Регидрон и Регидрон Био, но также можно приобрести препараты Дисоль и Трисоль. Если возможности посетить аптечный пункт нет, то можно сделать солевой раствор самостоятельно. Для его приготовления потребуется литр кипяченой воды, чайная ложка соли, пять чайных ложек сахара. Нужно следить за тем, чтобы больной ребёнок постоянно пил эту жидкость, но небольшими глотками.
Для его приготовления потребуется литр кипяченой воды, чайная ложка соли, пять чайных ложек сахара. Нужно следить за тем, чтобы больной ребёнок постоянно пил эту жидкость, но небольшими глотками.
Как только завершается приступ поноса или рвоты, нужно дать ребёнку воды, либо солевой раствор. Не стоит ждать, пока подействует лекарственное средство. Если рвота повторяется, то воду предлагают вновь. Грудных детей как можно чаще прикладывают к груди и дополнительно поят во время кормления. Старших по возрасту детей кормят отварными овощами, рисом, нежирным мясом, предлагают им кефир или иной кисломолочный продукт. Пища дается порционно, небольшими объемами. До момента окончания болезни, дети могут находиться на диете БРЯС (баранина, рис, яблоки и сухари). Жидкость обязательно должна поступать в организм во время перерывов в еде (не менее 60 мл для грудничков, не менее 100 мл для детей после 2 лет). Если ребёнок выпивает положенные объемы жидкости, но просит еще, то не стоит ему отказывать в этом.
Под категорическим запретом во время рвоты и диареи находятся газированные напитки и соки, куриный бульон и молоко, а также рисовый отвар. Все эти жидкости будут усугублять течение заболевания за счёт обезвоживания организма.
Когда следует вызвать врача?
Если рвота и понос носят упорный характер и не прекращаются на протяжении 4 часов, то следует вызывать врача, чтобы он адекватно оценил состояние ребёнка. Возможно потребуется госпитализация, так как непрекращающаяся рвота часто указывает на менингит, сотрясение головного мозга или на иную тяжёлую патологию.
Ситуации, при которых вызов участкового врача или бригады скорой помощи обязателен:
Три или более эпизода рвоты, следующие один за другим на протяжении менее, чем трёх часов.
Отказ ребёнка не только от приема пищи, но и от жидкости.
Все что съедает и выпивает ребёнок, выходит наружу с рвотными массами.
Отсутствие слез во время плача.
Ребенок сонливый и вялый, у него сухие губы и глаза.
В рвоте содержатся примеси крови.
Жалобы на головные боли, а также напряжение мышц шеи и потеря сознания.
Подозрение на отравление ядами.
Остальные эпизоды рвоты и поноса, как правило, успешно купируются приёмом вышеперечисленных препаратов, адекватным восполнением утраченной жидкости и электролитов.
Безопасные для жизни ребёнка причины рвоты и поноса без температуры
Погрешности в питании. Если рацион ребёнка не сбалансирован, то понос может развиться у него в любом возрасте. В этом случае появляется жидкий стул с непереваренными частицами пищи. Часто родителям удаётся самостоятельно выявить взаимосвязь между диареей и определённым продуктом. Объясняется такой понос несовершенством пищеварительной системы детей. Чтобы избежать подобных ситуаций, необходимо грамотно вводить первый прикорм и ограничивать детей в газированной воде, чипсах, сладостях и т. д.
Психогенный понос. Диарея психогенного характера, как правило, случается однократно и возникает на фоне эмоционального потрясения. Таким образом на стресс реагирует вегетационная система ребёнка. Для исключения подобных ситуаций, важно максимально оградить малыша от психотравмирующих ситуаций. Возможно однократное назначение противодиарейного препарата и введение непродолжительной диеты без молока и жирной пищи.
Таким образом на стресс реагирует вегетационная система ребёнка. Для исключения подобных ситуаций, важно максимально оградить малыша от психотравмирующих ситуаций. Возможно однократное назначение противодиарейного препарата и введение непродолжительной диеты без молока и жирной пищи.
Несварение желудка или перекармливание ребёнка. Рвота и диарея возникнут сразу после еды и будут содержать частички непереваренной пищи. Частота поноса и рвоты не превышает двух раз. Привести к несварению желудка может новый продукт питания (особенно это актуально для экзотических продуктов), введение прикорма, либо слишком большие объемы пищи. Чтобы помочь организму справиться с рвотой и поносом, необходимо убрать из меню ребёнка неподходящий ему продукт и обеспечить адекватный питьевой режим.
Сильное эмоциональное потрясение. Эпизод рвоты и поноса на фоне эмоционального стресса у детей возникает, как правило, однократно. Таким образом на потрясение реагирует вегетативная нервная система. Чтобы не допускать подобных ситуаций, нужно создать для малыша комфортную психологическую обстановку, исключить стрессы из его жизни. Можно предложить препарат от диареи и рвоты. Сделать это нужно однократно.
Чтобы не допускать подобных ситуаций, нужно создать для малыша комфортную психологическую обстановку, исключить стрессы из его жизни. Можно предложить препарат от диареи и рвоты. Сделать это нужно однократно.
Акклиматизация при смене климатической зоны. Вероятно развитие рвоты и диареи в первые два дня от нахождения ребёнка в новой климатической зоне. Это объясняется адаптационными механизмами организма к новым условиям. Для устранения нежелательных симптомов нужно обеспечить ребёнку максимальный покой, не давать ему новых продуктов питания и отказаться от физических нагрузок.
Автор статьи: Алексеева Мария Юрьевна | Терапевт
Образование: С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.
Наши авторы
Что делать, если у ребёнка рвота без температуры? — Губернские аптеки
Тошнота и рвота – это защитные реакции человеческого организма на разные факторы. Не всегда причиной их возникновения будет болезнь. Главная цель рвотного рефлекса – избавление организма от токсинов.
Не всегда причиной их возникновения будет болезнь. Главная цель рвотного рефлекса – избавление организма от токсинов.
Наше тело сигнализирует о начале процесса с помощью органов, например, почек, желудка, печени и вестибулярного аппарата. Такие маячки ловит рвотный центр в головном мозге, который и дает команду об опорожнении желудка.
Рвотные позывы возникают при различных обстоятельствах, например, во время отравления, при черепно-мозговых травмах или укачивании. Весь процесс обычно сопровождается болью в животе, диареей, головокружением и помутнением рассудка. Порой дело доходит дело и до обмороков и потери сознания.
В случаях, когда рвота возникает без повышенной температуры тела, причиной ее возникновения считается нарушение нормальной работы пищеварительной системы. Подробнее об этой теме расскажут эксперты сети аптек «Губернские аптеки».
Почему ребенка рвет без температуры?
Детское здоровье – важная тема для любого родителя. Порой у малыша могут появляться нарушения пищеварения в виде тошноты и рвоты. Чаще всего это связано с заболеваниями или различными состояниями желудочно-кишечной системы. Вот некоторые из них:
Порой у малыша могут появляться нарушения пищеварения в виде тошноты и рвоты. Чаще всего это связано с заболеваниями или различными состояниями желудочно-кишечной системы. Вот некоторые из них:
- Кишечная непроходимость – недуг идет вкупе с сильными болями в области живота, вздутием, спазмами. Также нарушается и дефекация, в стуле можно обнаружить кровянистые выделения. Заболевание у детей появляется из-за глистов либо инвагинации кишечника. Оно представляет собой внедрение участка кишки в сегмент соседнего участка кишечника. Порой вместе со рвотой выходит и желчь
- Спазм привратника или пилороспазм – дискомфорт в желудке, который вызван сильными спазмами. Чаще всего наблюдается у новорожденных из-за недоразвитости нервной системы. При таком недуге выделяется обильная рвота. В этот период малыш эмоционально подвален и выглядит обеспокоенно, плохо набирает вес. Пилороспазм не стоит путать со срыгиванием, которое чаще всего наблюдается при переполненном пищей желудке.

- Дисбактериоз – это нарушение естественной микрофлоры в кишечнике из-за длительного приема антибиотиков. Процесс сопровождается диареей, тошнотой и рвотой. Прием антибиотиков – это очень важный процесс, особенно у ребенка. Медикаменты убивают не только болезнетворные микроэлементы, но и все вокруг. Поэтому важно соблюдать срок, поставленный лечащим врачом или указанный на упаковке препарата.
- Наличие инородного тела в пищеводе. В начале своей жизни ребенку интересно все вокруг. Он начинает изучать окружающий его мир. Во время этого процесса малыш может брать в рот различные предметы, например, мелкие игрушки. Они же, в свою очередь, застревают в горле или пищеводе и провоцируют приступы рвоты. Такие предметы могут повредить слизистую оболочку пищевода или желудка. Потому в рвоте обнаруживаются кровяные выделения.
- Пищевые отравления. Это самая распространенная причина возникновения недуга. Появиться может при отравлении некачественными или несвежими продуктами, употреблении немытых фруктов и овощей.
 Иногда сопровождается диареей и небольшим повышением температуры тела.
Иногда сопровождается диареей и небольшим повышением температуры тела. - Заболевания желудочно-кишечного тракта, вызванные воспалениями – панкреатит, гастрит, холецистит или гастродуоденит. Такие болезни диагностируются при нарушении диеты, злоупотреблении фастфуда, жаренной и жирной пищей или копченостями. Тогда рвота приходит вкупе с диареей, вздутием и болями в животе, потерей аппетита и апатией. Не наблюдается повышение температуры тела, но в некоторых случаях отметка на термометре может достигнуть 37℃. При гастрите в рвотных массах присутствует кровяные выделения. При гастродуодените характер стула изменчив, длительные запоры могут сменяться диареей. При остром панкреатите обращает на себя внимание характер рвоты – она многократная, обильная. При этом сначала выделяется содержимое желудка, за которым следует желчь и содержимое двенадцатиперстной кишки. Такая рвота грозит обезвоживанием организма малыша. Рвота у ребенка при остром холецистите обычно не сопровождается диареей.
 Чадо обычно беспокоят боль в правом подреберье и горечь во рту.
Чадо обычно беспокоят боль в правом подреберье и горечь во рту.
Ребенка рвет без температуры – что делать?
При появлении тошноты и рвоты у малыша лучше обратиться за медицинской помощью. Отведите его педиатру, в особых случаях требуется взывать скорую. До приезда доктора ребенку нужно предоставить обильное питье. Подойдет слегка теплая немного подсоленная или минеральная вода без газа. Для успокоения микрофлоры органов пищеварительной системы отличной подойдут травяные отвары, например, из мяты или ромашки. Жидкость разгрузит желудочно-кишечный тракт, выведет токсины и восполнит потерю воды.
Во время рвотных позывов рекомендуется следить за позой, в которой находится ребенок. Важно, чтобы положение тела способствовало отхождению рвотных масс, при этом малыш не должен захлебнуться в них. Для этого лучше повернуть чадо набок и держать в полувертикальном положении. После чего рекомендуется прополоскать ротовую полость и освободить ее от рвотных масс.
Без указания специалиста лучше не давать малышу какие-либо медикаменты или делать промывание желудка. Назначать все медицинские препараты может только педиатр или лечащий доктор. Самолечение порой не способствует выздоровлению, а, наоборот, направляет этот процесс в обратную сторону, вызывая осложнения. Врач рекомендует все медикаменты с учетом особенностей течения болезни и детского организма.
Обычно с таким диагнозом педиатр направляет ребенка к гастроэнтерологу. Этот специалист занимается лечением патологий желудочно-кишечного тракта. Он назначает стратегию терапии, курс медикаментозного лечения и диету. Даже если дело не в патологии желудочно-кишечного тракта, то без диеты все равно не обойтись – она требуется для восстановления организма.
Иногда рвота без температуры – это симптом некоторых заболеваний нервной системы. В таких случаях лучше обратиться к неврологу. Порой это признак психосоматических заболеваний. Тогда малыша лучше отправить к психологу или психотерапевту. В этом случае лечение займет много времени и потребует изменения образа жизни ребенка и других членов семьи.
В этом случае лечение займет много времени и потребует изменения образа жизни ребенка и других членов семьи.
Не стоит кормить ребенка при приступах рвоты. Лучше подождать несколько часов, чтобы удостовериться о завершении процесса нарушения пищеварения. Жидкую пищу можно давать ребенку не ранее, чем через два часа после окончания рвоты.
После выздоровления ребенка лучше кормить по специальной диете. Она приведет в норму работу пищеварительную систему и все ее органы. Секретов нет – правильное питание и соблюдение водного баланса. Ребенку можно давать каши из риса, гречки, овсяной крупы, овощные нежирные супы, печеные яблоки, отварные овощи, сухари, кисели.
У ребенка болит живот и появляется рвота – меры профилактики таких случаев
Существует список профилактических мер, которые помогут избежать возвращение недуга. Прежде всего соблюдайте правила личной гигиены – мойте руки малыша перед каждым приемом пищи и по возвращении домой с улицы. Также следует хорошо обрабатывать продукты перед их употреблением – мойте овощи и фрукты. Важно обращать на качество блюда и его срок годности. Ограничьте потребление нездоровой пищи – жирной, жареной и фастфуда. Сократите дозу сладкого и выпечки.
Также следует хорошо обрабатывать продукты перед их употреблением – мойте овощи и фрукты. Важно обращать на качество блюда и его срок годности. Ограничьте потребление нездоровой пищи – жирной, жареной и фастфуда. Сократите дозу сладкого и выпечки.
Ограничьте доступ ребенка к бытовой химии и лекарствам, отучите класть в рот посторонние предметы – игрушки и бытовые вещи. Если у ребенка возник приступ рвоты, необходимо предоставить ему своевременное лечение. Это же следует делать при появлении боли и вздутия в животе, нарушении стула.
Полный список рекомендаций:
- Следите, чтобы ребенок вовремя кушал, но не переедал. Иногда организм с помощью рвоты избавляется от лишней пищи – особенно важно в младенчестве.
- Водите малыша на профилактические осмотры у специалиста. Это поможет предотвратить развитие многих заболеваний.
- При любых отклонениях или подозрениях сразу обращайтесь к врачу. Не занимайтесь самолечением.
 Не стоит назначать ребенку медикаментозные препараты самостоятельно.
Не стоит назначать ребенку медикаментозные препараты самостоятельно. - Следите за соблюдением правил личной гигиены. Малыш должен мыть руки перед едой, пользоваться личным полотенцем и так далее.
- Обрабатывайте еду перед приемом пищи.
- Старайтесь отучать ребенка от того, что он тянет в рот любые посторонние предметы. Контролируйте, чтобы он не прикасался к бытовой химии и лекарственным препаратам.
- Внесите разнообразие в рацион питания. Организму нужны полезные микроэлементы – витамины и минералы.
- Контролируйте, чем питается малыш. Продукты должны быть свежими – всегда смотрите на срок годности. Сведите к минимуму употребление продуктов фастфуда, чипсов, пакетированных соков и газировок.
Всегда легче предупредить появление недуга, чем лечить его. Соблюдение этих легких правил профилактики поможет это сделать.
Какие осложнения вызывают рвота и понос у ребенка?
Мы уже выяснили, что делать, если у ребенка болит живот и появилась рвота без повышения температуры. Однако при игнорировании своевременного лечения могут возникнуть осложнения.
Однако при игнорировании своевременного лечения могут возникнуть осложнения.
Особенность рвоты без повышения температуры тела – это не болезнь, а лишь ее симптом. Сама по себе такая патология не вызовет никаких осложнений. Однако она может свидетельствовать о наличии серьезных заболеваний пищеварительной системы.
Такие болезни могут появиться, если вовремя не начать терапию симптомов, из-за которых и возникла рвота. Во многих случаях осложнения достаточно серьезные, поэтому лучше поторопиться с визитом к врачу.
Если же рвота длится долго, обезвоживания и ослабления организма не избежать. Под контролем врача необходимо давать ребенку все лекарства, которые он назначит. Нельзя заниматься самолечением – это может не дать никакого эффекта, а то и вовсе привести к обратному результату.
Рвота с диареей
Это симптом вашего ребенка?
- Рвота и диарея возникают вместе
- Рвота – это насильственное опорожнение (извержение) содержимого желудка
- Тошнота (расстройство желудка) возникает перед каждым приступом рвоты – это нормально
- Диарея означает 3 или более водянистых или очень жидкий стул.
 Причина: 1 или 2 жидких стула могут быть нормальными при изменении диеты.
Причина: 1 или 2 жидких стула могут быть нормальными при изменении диеты. - При рвоте используйте руководство по уходу при диарее.
Причины рвоты с диареей
- Вирусный гастроэнтерит. Инфицирование желудочно-кишечного тракта вирусом является наиболее распространенной причиной. Распространенным агентом является ротавирус. Заболевание начинается с рвоты. Водянистый жидкий стул следует в течение 12-24 часов. При вспышках на круизных лайнерах наиболее распространенной вирусной причиной является норовирус.
- Пищевое отравление. Это вызывает быструю рвоту и диарею в течение нескольких часов после употребления вредной пищи. Вызывается токсинами микробов, растущих в продуктах, оставленных слишком долго. Примером может служить токсин стафилококка в яичном салате.
- Диарея путешественников. Вызывается микробами в пище или питье. Подозревайте это, если это следует за недавней зарубежной поездкой.

- Бактериальные инфекции ЖКТ. Диарея также может быть вызвана некоторыми бактериями. В большинстве случаев бактериальная диарея проходит сама по себе. Некоторые из них могут вызывать тяжелую инфекцию толстого кишечника (например, шигеллезный колит).
- Серьезное осложнение: обезвоживание. Это проблема со здоровьем, при которой организм теряет слишком много жидкости. (Подробнее об этом см. ниже).
Шкала рвоты
- Мяглый: 1 – 2 раза/день
- Умеренный: 3 – 7 раз/день
- Серьезные: Vomit Тяжесть еще больше зависит от того, как долго продолжается рвота. В начале болезни часто бывает рвота. Это может длиться 3 или 4 часа. Затем состояние детей часто стабилизируется, и у них начинается легкая рвота.
- Основным риском рвоты является обезвоживание. Обезвоживание означает, что организм потерял слишком много жидкости.
- Водянистый стул с рвотой представляет наибольший риск обезвоживания.

- Чем младше ребенок, тем выше риск обезвоживания.
Шкала диареи
- Мяглый: 3-5 Водянистые стулья в день
- Умеренный: 6-10 водянистые стулья в день
- Серьезные: На 10-10 на день
- . понос это обезвоживание.
- Частый водянистый стул может вызвать обезвоживание.
- Жидкий или жидкий стул не вызывает обезвоживания.
Обезвоживание: как узнать
- Обезвоживание означает, что организм потерял слишком много жидкости. Это может произойти при рвоте и/или диарее. Необходима потеря веса более 3%. Легкая диарея или легкая рвота не вызывают этого. Ни малейшее снижение потребления жидкости.
- Рвота с водянистой диареей является наиболее распространенной причиной обезвоживания.
- Обезвоживание – повод срочно обратиться к врачу.
- Это признаки обезвоживания:
- Уменьшение количества мочи (отсутствие мочи более 8 часов) происходит на ранней стадии обезвоживания.
 Как и темно-желтый цвет. Если моча светло-соломенного цвета, ваш ребенок не обезвожен.
Как и темно-желтый цвет. Если моча светло-соломенного цвета, ваш ребенок не обезвожен. - Сухость языка и внутренней части рта. Сухие губы не помогают.
- Сухие глаза с уменьшенным количеством слез или их отсутствием
- У младенцев впалая мягкая точка
- Тест на медленное наполнение кровью: более 2 секунд. Сначала нажмите на миниатюру и сделайте ее бледной. Тогда отпусти. Подсчитайте секунды, которые потребуются, чтобы ноготь снова стал розовым. Попросите своего врача научить вас, как делать этот тест.
- Суетливость, усталость или плохое поведение. Если ваш ребенок бодр, счастлив и игрив, он или она не обезвожены.
- Ребенок с тяжелым обезвоживанием становится слишком слабым, чтобы стоять. У них также может сильно кружиться голова при попытке встать.
Когда звонить в случае рвоты с диареей
Позвонить 911 Сейчас
- Не могу проснуться
- Не двигается или слишком слаб, чтобы стоять Обратитесь за помощью сейчас
- Подозрение на обезвоживание.
 Мочи нет более 8 часов, темная моча, очень сухо во рту и без слез.
Мочи нет более 8 часов, темная моча, очень сухо во рту и без слез. - Кровь в стуле
- Боль в животе без рвоты. Исключение: боль в животе или плач непосредственно перед рвотой довольно распространены.
- Возраст до 12 недель с рвотой 2 и более раз. Исключение: обычное срыгивание.
- Возраст младше 12 месяцев и рвота Pedialyte 3 или более раз
- Сильная рвота (рвота всего) в течение более 8 часов с получением прозрачных жидкостей
- Слабая иммунная система. Примеры: серповидно-клеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Рвота лекарствами, отпускаемыми по рецепту
- Лихорадка выше 104° F (40° C)
- Лихорадка у ребенка в возрасте до 12 недель. Предостережение: НЕ давайте ребенку лекарства от лихорадки до того, как его осмотрят.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что ваш ребенок нуждается в осмотре, а проблема носит срочный характер
Связаться с врачом В течение 24 часов
- Возраст до 1 года с рвотой
- Рвота более 24 часов
- Лихорадка держится более 3 дней
- Вы считаете, что ваш ребенок нуждается в осмотре, но проблема не является срочной
Связаться с врачом во время Часы работы
- Рвота является частой проблемой
- У вас есть другие вопросы или проблемы
Самопомощь на дому
- Легкая или умеренная рвота с диареей
Seattle Children’s Emergency Care Locations
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.

- Бельвю
- Эверетт
- Федеральный путь
- Сиэтл
Рекомендации по уходу при рвоте с диареей
- Что следует знать о рвоте с диареей:
- Рвота в большинстве случаев вызывается вирусной инфекцией желудка. Иногда причиной является легкое пищевое отравление.
- Рвота – это способ защиты нижних отделов кишечника.
- Диарея — это способ избавления организма от микробов.
- При одновременном появлении рвоты и диареи лечите рвоту. Не делайте ничего особенного при диарее.
- Основным риском рвоты является обезвоживание. Обезвоживание означает, что организм потерял слишком много жидкости.
- Вот несколько советов по уходу, которые должны помочь.
- Дети, находящиеся на искусственном вскармливании — давайте раствор для пероральной регидратации (ОРС) в течение 8 часов :
- Если вашего ребенка рвет более одного раза, давайте ОРС в течение 8 часов. Если у вас нет ОРС, используйте молочную смесь, пока не получите ее.
- ORS — это специальная жидкость, которая помогает вашему ребенку избежать обезвоживания. Вы можете использовать Pedialyte или торговую марку ORS. Его можно купить в продуктовых магазинах или аптеках.
- Ложка или шприц в небольших количествах. Давайте 1-2 чайные ложки (5-10 мл) каждые 5 минут.
- После 4 часов без рвоты удвойте количество.
- Вернуться к формуле . Через 8 часов без рвоты вернитесь к обычной смеси.
- Дети, находящиеся на грудном вскармливании — уменьшите количество на одно кормление:
- Если рвота более одного раза, кормите грудью в течение 5 минут каждые 30–60 минут.
 Через 4 часа без рвоты вернитесь к обычному кормлению грудью.
Через 4 часа без рвоты вернитесь к обычному кормлению грудью. - Если рвота продолжается, переключитесь на сцеженное грудное молоко. ОРС редко требуется детям, находящимся на грудном вскармливании. Его можно использовать, если рвота усиливается.
- Ложкой или шприцем подавать небольшое количество сцеженного молока. Давайте 1-2 чайные ложки (5-10 мл) каждые 5 минут.
- Через 4 часа без рвоты вернуться к обычному кормлению грудью. Начните с небольших кормлений по 5 минут каждые 30 минут. По мере того, как ваш ребенок удерживает меньшие количества, постепенно давайте больше.
- Если рвота более одного раза, кормите грудью в течение 5 минут каждые 30–60 минут.
- Детям старшего возраста (старше 1 года), предлагайте небольшое количество ОРС на 8 часов :
- ОРС. Рвота с водянистой диареей требует применения ОРС (например, Pedialyte). Если отказывается от ОРС, используйте половинную дозу Gatorade. Сделайте это, смешав равные количества Gatorade и воды.
- Ключом к успеху является введение небольшого количества жидкости.
 Предлагайте 2-3 чайные ложки (10-15 мл) каждые 5 минут. Дети постарше могут просто медленно потягивать ОРС.
Предлагайте 2-3 чайные ложки (10-15 мл) каждые 5 минут. Дети постарше могут просто медленно потягивать ОРС. - После 4 часов без рвоты увеличьте количество.
- Через 8 часов без рвоты вернитесь к обычному приему жидкости.
- Избегайте фруктовых соков и безалкогольных напитков. Они усиливают диарею.
- Отказ от всех видов твердой пищи:
- Избегайте всех видов твердой пищи и детского питания у детей, страдающих рвотой.
- После 8 часов без рвоты постепенно добавляйте их обратно.
- Начните с крахмалистых продуктов, которые легко усваиваются. Примерами являются хлопья, крекеры и хлеб.
- Не давать лекарства:
- Прекратите прием любых лекарств, отпускаемых без рецепта, на 8 часов. Причина: некоторые из них могут усилить рвоту.
- Лихорадка: Легкую лихорадку не нужно лечить никакими лекарствами. При высокой температуре можно использовать суппозиторий с ацетаминофеном (например, FeverAll).
 Это форма препарата, которую вы вводите в прямую кишку (внизу). Попросите фармацевта помочь найти этот продукт. Не используйте ибупрофен. Это может расстроить желудок.
Это форма препарата, которую вы вводите в прямую кишку (внизу). Попросите фармацевта помочь найти этот продукт. Не используйте ибупрофен. Это может расстроить желудок. - Позвоните своему врачу, если : Вашего ребенка вырвало лекарство, прописанное врачом.
- Возвращение в школу:
- Ваш ребенок может вернуться в школу после того, как пройдет рвота и лихорадка.
- Чего ожидать:
- В течение первых 3 или 4 часов вашего ребенка может срыгнуть все подряд. Потом желудок успокаивается.
- Умеренная рвота обычно прекращается через 12–24 часа.
- Легкая рвота (1-2 раза в день) с диареей может продолжаться немного дольше. Это может продолжаться время от времени до недели.
- Позвоните своему врачу, если:
- Рвота всей прозрачной жидкостью более 8 часов
- Рвота длится более 24 часов рвота
- Подозрение на обезвоживание (отсутствие мочи в течение более 8 часов, темная моча, очень сухость во рту и отсутствие слез)
- Диарея становится тяжелой
- Вы считаете, что ваш ребенок нуждается в осмотре
- Ребенку становится хуже
И помните: если у вашего ребенка разовьется какой-либо из симптомов «Позвоните своему врачу», обратитесь к врачу.

Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, берете на себя полную ответственность за то, как вы решите его использовать.
Последнее изменение: 06.10.2022
Последнее изменение: 13.01.2022
Copyright 2000-2022. ООО «Педиатрические рекомендации Шмитта».
Тошнота или рвота у детей
Тошнота или рвота у детей
Найдите возможные причины тошноты или рвоты у детей на основе конкретных факторов. Отметьте на этой странице один или несколько факторов, которые относятся к симптому вашего ребенка.
Спровоцировано или усугублено- Употребление определенных продуктов
- Путешествие или движение
- Прерывистый или эпизодический
- Последние (от часов до дней)
- Внезапно (от минут до часов)
- В течение первых двух месяцев жизни
- Вздутие живота или вздутие живота
- Боль в животе, дискомфорт или судороги
- Боль в животе, сильная и прогрессирующая
- Запор
- Кашель
- Диарея
- Головокружение
- Неспособность развиваться или прибавлять в весе (младенцы)
- Жар
- Суетливость или раздражительность
- Крапивница или сыпь
- Отек или покалывание губ, лица и языка
- Мокрая отрыжка или срыгивание
- хрипы
- Walls RM, et al.
 , ред. Неотложная медицина Розена: концепции и клиническая практика. 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2018. https://www.clinicalkey.com. По состоянию на 30 октября 2017 г.
, ред. Неотложная медицина Розена: концепции и клиническая практика. 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2018. https://www.clinicalkey.com. По состоянию на 30 октября 2017 г. - Палмер Дж. и др. Имитирует боль в животе. Клиники неотложной медицины Северной Америки. 2016;34:409.
- Актуально. https://www.uptodate.com/contents/search. По состоянию на 30 октября 2017 г.
- Zeiter D. Боль в животе у детей. Педиатрические клиники Северной Америки. 2017;64:525.
- Палмер Дж. и др. Имитирует боль в животе. Клиники неотложной медицины Северной Америки. 2016;34:409.
- Фельдман М. и др. Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология, диагностика, лечение. 10-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2016. https://www.clinicalkey.com. По состоянию на 30 октября 2017 г.
- Руководство Merck Профессиональная версия. https://www.merckmanuals.com/professional. По состоянию на 30 октября 2017 г.

- СпроситеМайоЭксперт. Рочестер, Миннесота: Фонд медицинского образования и исследований Мэйо; 2017.
- Клигман Р.М. и др. Учебник Нельсона по педиатрии. 20-е изд. Филадельфия, Пенсильвания: Elsevier; 2016. https://www.clinicalkey.com. По состоянию на 2 ноября 2017 г.
- Zitelli BJ, et al., ред. Атлас детской физической диагностики Зителли и Дэвиса. Филадельфия, Пенсильвания: Elsevier; 2017. https://www.clinicalkey.com. По состоянию на 11 ноября 2017 г.
- Ферри ФФ. Клинический консультант Ферри, 2018 г. Филадельфия, Пенсильвания: Elsevier; 2018. https://www.clinicalkey.com. По состоянию на 11 ноября 2017 г.
- Манси Х.Л. и др. Головокружение: подход к оценке и управлению. Американский семейный врач. 2017;95:154.
- Американский колледж врачей скорой помощи. https://www.acep.org. По состоянию на 11 ноября 2017 г.
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США.
 http://www.fda.gov. По состоянию на 11 ноября 2017 г.
http://www.fda.gov. По состоянию на 11 ноября 2017 г. - Шмитт БД. Жар. В: Педиатрические телефонные протоколы: офисная версия, 15-е изд. Элк-Гроув-Виллидж, Иллинойс: Американская академия педиатрии; 2015.
- Mannenbach MS (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 14 июня 2017 г.
- Гоял Д.Г. (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 14 июня 2017 г.
- Hoecker JL (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 28 августа 2017 г.
- Американская академия хирургов-ортопедов. https://orthoinfo.aaos.org. По состоянию на 20 ноября 2017 г.
- Petty RE и др., ред. Учебник детской ревматологии. 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2016. https://www.clinicalkey.com. По состоянию на 20 ноября 2017 г.
- Пункт обслуживания Elsevier. https://www.clinicalkey.com. По состоянию на 20 ноября 2017 г.
- Каспер Д.Л. и др., ред. Принципы внутренней медицины Харрисона.
 19 изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill Education; 2015. http://accessmedicine.mhmedical.com. По состоянию на 20 ноября 2017 г.
19 изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill Education; 2015. http://accessmedicine.mhmedical.com. По состоянию на 20 ноября 2017 г. - Wein AJ, et al., ред. Кэмпбелл-Уолш Урология. 11-е изд. Филадельфия, Пенсильвания: Elsevier; 2016. https://www.clinicalkey.com.. По состоянию на 2 декабря 2017 г. .
- Национальный глазной институт. https://nei.nih.gov. По состоянию на 5 декабря 2017 г.
- Wilkinson JM (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 8 ноября 2017 г.
Причины, отсутствие лихорадки, риски и лечение
Рвота и диарея — распространенные симптомы, поражающие людей всех возрастов, от младенцев и детей ясельного возраста до взрослых.
В большинстве случаев эти два симптома являются результатом кишечной инфекции или пищевого отравления и исчезают в течение нескольких дней. Небольшой отдых и обильное питье, чтобы избежать обезвоживания, обычно являются единственным необходимым лечением.
Хотя обычно виновником является вирус, существуют и другие возможные причины одновременной рвоты и диареи, например, определенные заболевания и прием лекарств.

Рвота и диарея могут возникать одновременно по ряду причин.
Наиболее вероятной причиной у детей является желудочный вирус или бактериальная желудочно-кишечная (ЖКТ) инфекция.
Эти инфекции могут поражать и взрослых. Но есть ряд других причин, по которым взрослый человек может испытывать эти симптомы одновременно, например, употребление слишком большого количества алкоголя или беременность.
1. Вирусный гастроэнтерит
Вирусный гастроэнтерит – кишечная инфекция. Вирусный гастроэнтерит часто называют желудочным гриппом, но он не связан с гриппом (гриппом) и вызывается другими вирусами.
Вирусы, которые чаще всего вызывают гастроэнтерит, включают:
- норовирус
- ротавирус
- аденовирус
- астровирус
Хотя все эти вирусы могут поражать людей любого возраста, последние три наиболее распространены у младенцев и детей младшего возраста. по данным Национального института диабета, болезней органов пищеварения и почек.

Эти вирусы передаются от человека к человеку при контакте с инфицированным стулом и рвотными массами. Это может произойти, когда человек с инфекцией не моет руки тщательно после посещения туалета, а затем прикасается к поверхностям, которыми пользуются другие люди, или готовит еду для других.
Помимо рвоты и водянистой диареи симптомы вирусного гастроэнтерита включают:
- боль в животе и спазмы
- тошноту
- лихорадку, иногда
Знаете ли вы?
Существует несколько типов синдрома раздраженного кишечника (СРК).
Один тип известен как постинфекционный синдром раздраженного кишечника (PI-IBS). ПИ-СРК вызывается инфекцией (обычно гастроэнтеритом).
В ходе одного крупного опроса, опубликованного в 2018 г., тысячи людей с СРК спросили об их опыте. Данные были собраны в период с 2008 по 2015 год. Респонденты приехали из разных стран мира, почти половина из них — итальянцы.
Исследователи обнаружили, что инфекция могла вызвать СРК у 13,3% респондентов.
 По словам исследователей, эта статистика соответствовала предыдущим исследованиям, в которых сообщалось, что ПИ-СРК составляет от 6 до 17 процентов случаев СРК.
По словам исследователей, эта статистика соответствовала предыдущим исследованиям, в которых сообщалось, что ПИ-СРК составляет от 6 до 17 процентов случаев СРК.2. Пищевое отравление
Пищевое отравление – это инфекция желудочно-кишечного тракта. Чаще всего это вызвано бактериями, но также может быть вызвано паразитами или вирусами.
Вы можете получить пищевое отравление, употребляя зараженную пищу. Это может произойти дома или в ресторане, когда с едой обращаются неправильно или не готовят ее должным образом.
Некоторые бактерии могут вызывать пищевое отравление, в том числе:
- E. coli
- Campylobacter
- Listeria monocytogenes
- Salmonella
- Shigella
- Staphylococcus aureus
Symptoms of food poisoning can start within hours of eating contaminated food and often resolve within a few hours to a few дней.
 Обычно это происходит без специального лечения.
Обычно это происходит без специального лечения.Наиболее распространенными симптомами являются рвота и водянистая диарея. Другие симптомы включают:
- боль в животе и спазмы
- тошнота
- лихорадка
- кровавый понос
3. Диарея путешественников
Диарея путешественников — это расстройство пищеварительного тракта, которое чаще всего вызывается вирусами, паразитами или бактериями, попадающими в воду или пищу. Это чаще всего происходит, когда вы посещаете район с климатом или санитарными нормами, отличными от тех, к которым вы привыкли дома.
Чтобы узнать, есть ли уведомление о состоянии здоровья для регионов, в которые вы недавно ездили, посетите веб-сайт Центров по контролю и профилактике заболеваний (CDC).
Диарея путешественников обычно проходит в течение 1 недели. Водянистая диарея и спазмы являются наиболее распространенными симптомами, но диарея путешественников также может вызывать:
- тошноту
- лихорадку
- метеоризм (газы)
- вздутие живота
- тенезмы или острую потребность в дефекации 40015 Стресс или тревога
- тошнота
- запор
- расстройство желудка
- изжога
- расстройство желудка
- изжогу
- отрыжку
- ощущение дискомфорта от еды . Употребление большого количества жирной или сладкой пищи может вызвать раздражение желудка и вызвать рвоту и диарею.
Переедание с большей вероятностью вызовет эти симптомы, если у вас уже есть желудочно-кишечные заболевания, такие как СРК, язва желудка, кислотный рефлюкс или гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Взаимосвязь между алкоголем и кишечником сложна. Некоторые виды алкоголя, в том числе сладкие напитки, могут вызывать диарею, вызывая более быстрое прохождение через кишечник. Это снижает пищеварение, так как кишечник не успевает поглощать питательные вещества или другие вещества, которые быстро проходят через него.
Чрезмерное употребление алкоголя может вызвать состояние, известное как алкогольный гастрит, которое представляет собой раздражение слизистой оболочки желудка.
 Острый гастрит может развиться после запоя, или гастрит может стать хроническим у людей, регулярно употребляющих алкоголь.
Острый гастрит может развиться после запоя, или гастрит может стать хроническим у людей, регулярно употребляющих алкоголь.Гастрит может вызывать:
- боль или жжение в верхней части живота
- тошноту
- вздутие живота
- срыгивание
- симптомы, которые улучшаются или ухудшаются после еды, в зависимости от пищи
7. Лекарства
Рвота и диарея являются побочными эффектами многих лекарств. Некоторые из них чаще вызывают эти симптомы, чем другие. Это может быть связано с тем, как действует лекарство, или с тем, что оно содержит добавки, раздражающие желудок.
Ваш возраст, общее состояние здоровья и другие лекарства также могут увеличить риск побочных эффектов.
Лекарства, которые обычно вызывают рвоту и диарею, включают:
- некоторые антибиотики
- нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (адвил, мотрин) и аспирин
- химиотерапевтические препараты
- метформин (Fortamet, Glumetza)
Одним из способов, которым антибиотики могут вызвать рвоту и диарею, является уничтожение «хороших» бактерий, которые обычно живут в желудочно-кишечном тракте.
 Это позволяет бактериям, называемым Clostridioides difficile , разрастаться, что может привести к симптомам, подобным тяжелому пищевому отравлению.
Это позволяет бактериям, называемым Clostridioides difficile , разрастаться, что может привести к симптомам, подобным тяжелому пищевому отравлению.Прием лекарств с пищей иногда может облегчить симптомы. Поговорите с врачом о том, как лучше всего принимать лекарство.
Рвота и диарея без лихорадки могут быть вызваны:
- стрессом и тревогой
- беременностью
- лекарствами
- чрезмерным употреблением пищи или алкоголя
жар.
Обезвоживание является осложнением рвоты и диареи и возникает, когда организм теряет слишком много жидкости. Обезвоживание может помешать вашим клеткам, тканям и органам функционировать должным образом, что приведет к серьезным осложнениям, включая шок и даже смерть.
Легкое обезвоживание можно вылечить дома, но тяжелое обезвоживание требует неотложной помощи в больнице.
Симптомы обезвоживания у младенцев, детей ясельного возраста и детей включают:
- жажду
- мочеиспускание реже, чем обычно, или 3 или более часов без мокрого подгузника
- сухость во рту
- впалые глаза или щеки
- снижение тургора кожи , или эластичность
- недостаток энергии
- отсутствие слез при плаче
Симптомы у взрослых включают:
- Extreme Thirst
- мочеиспускание меньше обычного
- сухой рот
- Затонувшие глаза или щеки
- Снижение кожи тургоры
- Усталость
- Lighthheadendes решить в течение нескольких дней без лечения.
 Домашние средства и лекарства могут помочь вам справиться с симптомами и избежать обезвоживания.
Домашние средства и лекарства могут помочь вам справиться с симптомами и избежать обезвоживания.Домашние средства
Вот несколько способов лечения рвоты и диареи в домашних условиях во избежание обезвоживания:
- Больше отдыхайте.
- Избегайте стресса.
- Часто мойте руки водой с мылом.
- Пейте много прозрачных жидкостей, таких как вода, бульон, газированные напитки и спортивные напитки.
- Ешьте соленые крекеры.
- Соблюдайте диету BRAT, состоящую из мягких продуктов. BRAT означает бананы, рис, яблочное пюре и тосты.
- Избегайте жирной, острой пищи или продуктов с высоким содержанием жира и сахара.
- Избегайте молочных продуктов.
- Избегайте кофеина.
Следуйте этому совету, если у вас есть младенцы или дети младшего возраста:
- Кормите ребенка чаще небольшими порциями, если это необходимо.
- Делайте глотки воды между смесью или твердой пищей.
- Дайте им раствор для пероральной регидратации, такой как Pedialyte.

Лекарства
Существуют безрецептурные и отпускаемые по рецепту лекарства от рвоты и диареи. Несмотря на то, что безрецептурные препараты в целом безопасны для взрослых, их не следует принимать без предварительной консультации с врачом.
Безрецептурные препараты включают:
- субсалицилат висмута (пепто-бисмол, каопектат)
- лоперамид (имодиум)
- противорвотные препараты, такие как драмамин и гравол, которые часто содержат антибиотики дименгидринат
- 5 A 9 может рекомендовать врачам лечения рвоты и диареи, вызванных бактериальными инфекциями, такими как пищевое отравление.
Когда у вас рвота и диарея, ваша цель должна состоять в том, чтобы получить пищу и избежать обезвоживания.
Если причиной ваших симптомов является инфекция, такая как гастроэнтерит, начните с домашних средств. В других случаях может потребоваться профессиональная медицинская помощь.
Для детей
Отведите ребенка к врачу, если он:
- рвота более 2 дней или диарея более 7 дней
- не может удерживать жидкость на низком уровне ректальная температура 100,4 °F (38 °C)
- в возрасте от 3 месяцев до 3 лет с температурой 102,2 °F (39°C)
- дети в возрасте до 5 лет, имеющие симптомы обезвоживания, такие как:
- сухость слизистых оболочек
- сонливость
- раздражительность, которая не проходит при утешении
6 Особенно важно связаться с врачом по поводу возможного обезвоживания, если ребенок слишком мал, чтобы описать свои симптомы.

Когда обращаться в отделение неотложной помощи
Отвезти ребенка в отделение неотложной помощи, если он:
- имеют симптомы обезвоживания после использования раствора для пероральной регидратации
- имеют зеленую или желтую рвоту, которая может быть симптомом тонкокишечной непроходимости
- рвота кровью или что-то похожее на кофейную гущу
- слишком слабы, чтобы стоять
Для взрослых
Обратитесь к врачу, если:
- вы все еще обезвожены после регидратации с помощью жидкостей и перорального гидратирующего раствора
- у вас рвота более 2 дней или диарея более 7 дней
- рвота зеленого или желтого цвета, что может быть симптомом непроходимости тонкого кишечника
- у вас рвота кровью или чем-то похожим на кофейную гущу
- у вас кровавая диарея или ректальное кровотечение
- вы не можете удерживать жидкость на низком уровне
В большинстве случаев рвота и диарея возникают из-за желудочного кишечного расстройства или пищевого отравления и проходят сами по себе в течение нескольких дней.

Исследования показывают, что на функцию желудочно-кишечного тракта влияет стресс и что стресс и тревога обычно вызывают ряд желудочно-кишечных симптомов, в том числе:
Гормоны стресса, высвобождаемые вашим телом, замедляют подвижность или движения в желудке и тонкой кишке.
 Они также вызывают увеличение моторики в толстой кишке.
Они также вызывают увеличение моторики в толстой кишке.Стресс и тревога также связаны с развитием и ухудшением синдрома раздраженного кишечника (СРК), а также воспалительного заболевания кишечника (ВЗК).
5. Беременность
Во время беременности в организме происходят многочисленные изменения.
Утренняя тошнота является наиболее частой причиной рвоты у беременных. Несмотря на свое название, утренняя тошнота может возникнуть в любое время суток. Им страдают почти 75 процентов беременных женщин, обычно в течение первых 14 недель беременности.
У некоторых людей развивается гиперемезис беременных — состояние, вызывающее сильную тошноту и рвоту.
Рвота и диарея во время беременности могут быть вызваны гормональными изменениями, непереносимостью новых пищевых продуктов и изменениями в питании. Пренатальные витамины также вызывают диарею у некоторых людей.
Эти симптомы также могут быть вызваны гастроэнтеритом, который часто встречается во время беременности.

6. Переедание или чрезмерное употребление алкоголя
Чрезмерное увлечение едой или питьем может вызвать рвоту и диарею, а также:
- Подозрение на обезвоживание.