Мононуклеоз у детей что за болезнь – что это за болезнь и какие последствия вызывает
Что это такое – инфекционный мононуклеоз у детей и взрослых? Симптомы, лечение, анализ
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (6)
- Инфекционные и паразитарные болезни (28)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (3)
- Вирусные поражения кожи (12)
- Микозы (10)
- Протозойные болезни (1)
- Гельминтозы (5)
- Злокачественные новообразования (9)
- Доброкачественные новообразования (7)
- Болезни крови и кроветворных органов (10)
- Болезни щитовидной железы (6)
- Болезни эндокринной системы (13)
- Недостаточности питания (1)
- Нарушения обмена веществ (2)
- Психические расстройства (31)
- Воспалительные болезни ЦНС (3)
- Болезни нервной системы (19)
- Двигательные нарушения (7)
- Болезни глаза (20)
- Болезни уха (6)
- Болезни системы кровообращения (11)
- Болезни сердца (19)
- Цереброваскулярные болезни (2)
- Болезни артерий, артериол и капилляров (9)
- Болезни вен, сосудов и лимф. узлов (8)
- Болезни органов дыхания (37)
- Болезни полости рта и челюстей (16)
- Болезни органов пищеварения (30)
- Болезни печени (2)
- Болезни желчного пузыря (9)
- Болезни кожи (32)
- Болезни костно-мышечной системы (53)
- Болезни мочеполовой системы (14)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (30)
- Беременность и роды (5)
- Болезни плода и новорожденного (4)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- …
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (123)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (155)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (385)
симптомы и лечение, инкубационный период и последствия
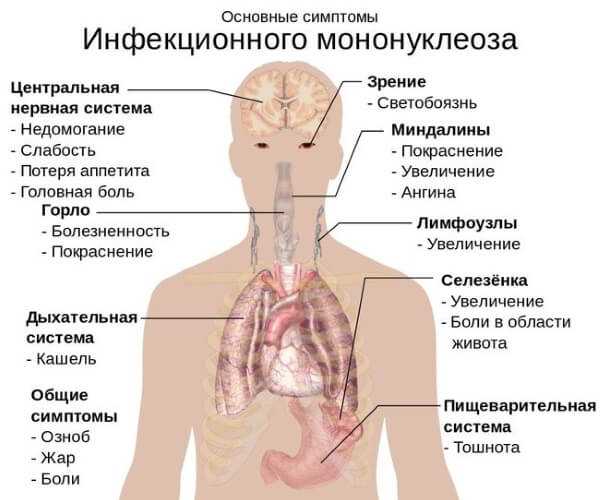
Различные заболевания верхних дыхательных путей у детей часто имеют схожую клиническую картину. В некоторых случаях повышение температуры и катаральные явления говорят об инфицировании вирусом Эппштейна-Барр (ВЭБ), который вызывает инфекционный мононуклеоз у ребенка.
Причины возникновения болезни
Вирус герпеса 4 типа – причина мононуклеоза – очень распространен, по разным источникам им инфицировано 85–90% взрослого населения планеты. Половина детей до пяти лет также имели контакт с возбудителем. Наибольшей восприимчивостью к вирусу обладают дети 3–10 лет. Источником инфекции становится больной, в слюне которого находятся возбудители. Чихание, кашель, использование общей посуды, поцелуи могут привести к передаче возбудителя ребенку.
Заражение происходит через верхние дыхательные пути. Инкубационный период длится 5–15 дней, в некоторых случаях доходит до месяца. Вирус предпочитает лимфоидную ткань. Он проникает в лимфоузлы, где начинает размножаться в клетках В-лимфоцитов.
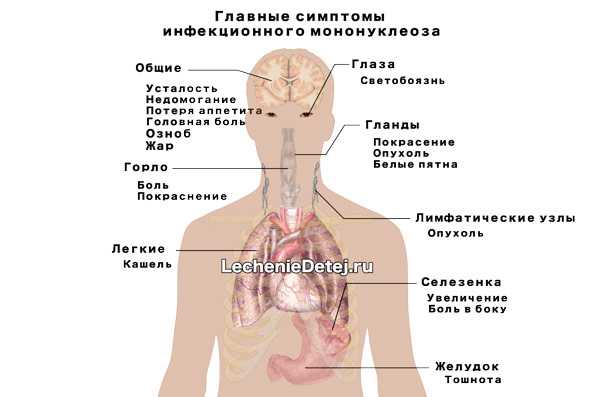
Признаки патологического состояния
Заболевание начинается с чувства общего недомогания, слабости, которые длятся несколько дней. Затем повышается температура до 38–40 градусов. Можно отметить следующие симптомы мононуклеоза у детей:
- першение в горле;
- заложенность носа;
- болезненное глотание;
- увеличение подчелюстных и шейных лимфоузлов;
- повышенная потливость;
- мышечная ломота;
- головная боль.
При осмотре эпителиальная оболочка глотки гиперемирована, миндалины увеличены. На этом этапе мононуклеоз можно принять за ангину, однако при ангине отсутствует заложенность носа и появляются гнойные налеты на миндалинах.
Главным признаком болезни является полиаденит – воспалительная реакция лимфоузлов.
Изначально поражаются лимфоузлы с обеих сторон шеи. Они становятся бугристыми и хорошо заметны при движении головы. Периферические лимфоузлы также поражаются вирусом, проявление этого – их гиперплазия. Могут увеличиваться подмышечные, паховые, а также узлы полости живота. Последние сдавливают нервные окончания, что приводит к клинике острого живота и затрудняет диагностику. При пальпации лимфоузлы гладкие, плотные, болезненные и подвижные.
Увеличиваются печень и селезенка. Растяжение глиссоновой капсулы, которая покрывает печень, вызывает тупую ноющую боль в правом подреберье. Дети жалуются на боль в животе. Опасный признак – увеличение селезенки. В некоторых случаях от небольшой физической нагрузки или спонтанно происходит разрыв селезенки. Состояние проявляется симптомами острого кровотечения в брюшную полость:
- резкая боль в животе;
- тахикардия;
- падение артериального давления;
- бледность и холодный пот.
С повышением температуры на теле ребенка появляется сыпь. Интенсивность высыпаний может быть различной. Элементы в виде красно-розовых пятен локализуются на лице, теле, конечностях. Сыпь не зудит и проходит без специального лечения по мере выздоровления. Причиной усиления признака может быть неправильное лечение. Если инфекционный мононуклеоз приняли за ангину и начали лечить антибиотиками – производными пенициллина (Амоксициллин, Аугментин), то это может привести к усилению сыпи, появлению зуда.
Очень редко мононуклеоз сопровождается желтухой, которая говорит о серьезном поражении печени.
Острый и наиболее заразный период болезни длится до трех недель.
У грудничков болезнь возникает значительно реже. Инфицируются они от матери при поцелуях и грудном кормлении: вирус проникает в молоко. Новорожденный ребенок может заразиться в момент прохождения по родовым путям. Симптомы болезни у грудничка менее выражены.
Мононуклеоз может вызвать следующие осложнения:
- гепатит;
- иммунодефицит;
- патологию нервной системы;
- миокардит;
- пневмонит;
- синдром хронической усталости.
В старшем возрасте при выраженном ослаблении иммунитета последствиями вируса герпеса 4 типа могут стать лимфома Беркитта, лимфогранулематоз, рак носоглотки.
Диагностика
Клинически диагноз «мононуклеоз» подтверждается лабораторной диагностикой. Общий анализ крови является ее первым этапом. Изменения в нем касаются появления атипичных клеток – мононуклеаров, или широкоплазменных лимфоцитов. Это клетки, пораженные ВЭБ. По внешним признакам они без труда распознаются опытным лаборантом. При мононуклеозе количество атипичных мононуклеаров доходит до 10% и больше. В норме таких клеток не должно быть. Также увеличивается скорость оседания эритроцитов, которая в норме составляет 1–9 мм/час, и общее число лимфоцитов.
Для оценки общего состояния назначают биохимический анализ крови. В нем контролируют уровень билирубина, АЛТ, АСТ, щелочной фосфотазы, изменение которых говорит о нарушениях работы печени.
УЗИ печени и селезенки необходимо для оценки их состояния, степени увеличения.
Серологическая диагностика позволяет достоверно определить возбудителя и стадию инфекционного процесса:
- Определение антител к вирусу Эпштейна-Барр. В разгар заболевания в сыворотке крови повышается концентрация IgM. Если в крови обнаружены только антитела anti EBV IgG, то это говорит о перенесенном заболевании.
- Лабораторно в сыворотке крови определяют капсидный и мембранный антигены – вирусные белки.
- ПЦР-диагностика направлена на поиск ДНК вируса в слюне, крови или соскобе со слизистой рта.
Терапевтические приемы
При появлении лихорадки и боли в горле нужно вызвать педиатра на дом. В большинстве случаев госпитализация в стационар не нужна. Для нее требуются следующие показания:
- длительная лихорадка выше 39,5 градусов;
- угрожающая асфиксия;
- осложнения. Например, в больнице лечатся тяжелые поражения печени и селезенки.
 В домашних условиях проводят симптоматическую терапию. Против повышенной температуры принимают жаропонижающие. Детям разрешены Ибуфен и Парацетамол. Аспирин детям до 12 лет запрещен: он способен привести к развитию синдрома Рея – особого типа острой печеночной недостаточности. Если температура не сбивается, врачи поликлиники или скорой помощи могут сделать укол смесью Димедрола с Дротаверином. В больнице с этой целью назначают капельницы.
В домашних условиях проводят симптоматическую терапию. Против повышенной температуры принимают жаропонижающие. Детям разрешены Ибуфен и Парацетамол. Аспирин детям до 12 лет запрещен: он способен привести к развитию синдрома Рея – особого типа острой печеночной недостаточности. Если температура не сбивается, врачи поликлиники или скорой помощи могут сделать укол смесью Димедрола с Дротаверином. В больнице с этой целью назначают капельницы.
Горло обрабатывают растворами антисептиков: Фурацилином, Хлоргексидином, Мирамистином, отварами ромашки и календулы. Элементы сыпи ничем смазывать не нужно.
Повышенную чувствительность к чужеродному организму снимают антигистаминными средствами: Фенкаролом, Цетиризином, Супрастином.
Противовирусные препараты Ацикловир или Ганцикловир назначаются только при тяжелом течении или рецидиве болезни. Больший эффект они имеют при одновременном назначении с иммуномодуляторами: свечами Виферон, таблетками Изопринозин, детским Анафероном.
Антибиотикотерапия назначается только врачом при присоединении вторичной бактериальной инфекции. Для общего укрепления здоровья обязательно нужны витамины.
Гипертоксическое течение мононуклеоза требует назначения курса преднизолона. С его помощью также устраняют асфиксию. При тяжелом отеке гортани устанавливают трахеостому – временную трубку в трахею для облегчения вентиляции легких. Если болезнь осложняется разрывом селезенки, в экстренном порядке проводят операцию по ее удалению.
Режим дня больного ребенка должен включать достаточно времени для отдыха и сна, дома в острой фазе предпочтителен постельный режим. Диета должна быть щадящая и сбалансированная. Стоит избегать жирных, жареных, слишком соленых и сладких блюд, газированных напитков, чтобы не нагружать дополнительно печень.
Восстановление после болезни
Вылечить полностью вирус герпеса 4 типа невозможно. Инфекция остается в дремлющем виде в организме ребенка. В течение года переболевшие дети подлежат диспансерному наблюдению. После перенесенного заболевания здоровье ребенка восстанавливается постепенно. В течение месяца уменьшаются лимфоузлы. Слабость и повышенная утомляемость могут сохраняться до полугода. В течение недели-двух после исчезновения клинических признаков нужно ограничивать физическую активность и поднятие тяжестей, чтобы исключить разрыв селезенки. Повторное заражение мононуклеозом не происходит, болезнь оставляет после себя стойкий пожизненный иммунитет.
Специфическая профилактика против ВЭБ не разработана. Можно уменьшить риск заражения, если проводить влажную уборку помещения и проветривания там, где находятся большие детские коллективы. Это же правило действует дома, особенно в сезон подъема заболеваемости ОРВИ.
gerpinfo.com
симптомы и лечение, ?признаки мононуклеоза у ребенка, диагностика и профилактика
В статье описано заболевание – мононуклеоз у детей, симптомы и лечение, диагностика, профилактика и рекомендации для пациентов во время лечения заболевания.
Что такое инфекционный мононуклеоз?
☝Мононуклеоз – это инфекционное вирусное заболевание, которое напоминает своими проявлениями обычную респираторную инфекцию, однако при этом его течение сказывается на состоянии внутренних органов. Характерным признаком мононуклеоза является увеличение лимфатических желез тела, особенно селезенки. Болезнь также негативно сказывается на состоянии органов дыхания и печени.
Возбудителем мононуклеоза является вирус Эпштейн-Барра, поражающий главным образом лимфатическую систему организма.
 Вирус Эпштейна-Барра под микроскопом
Вирус Эпштейна-Барра под микроскопомОсновная группа риска для этого заболевания – мальчики детского и подросткового возраста.
Взрослые редко страдают от этой болезни. Заболевание имеет небольшую историю, возбудитель его был открыт относительно недавно, поэтому по сей день лечение носит главным образом симптоматический характер.
❗Однако знание симптомов тоже не всегда гарантирует своевременное обнаружение заболевания. Нередки случаи атипичного мононуклеоза, когда симптоматика сильно сглажена или вовсе стерта, а заболевание диагностируется случайно в ходе других исследований. Мононуклеозная болезнь, напротив, может проявить себя чрезмерно сильно.
Мононуклеоз распространяется главным образом от человека к человеку при бытовых ситуациях: прием пищи из общей посуды, чихании, кашле, поцелуях.
☝Заразность сильно повышается в учреждениях закрытого и полузакрытого типа – школах, детских садах, секциях и т.д. Учитывая, что болезнь чаще всего поражает детей до 10 лет, эти места становятся главным источником эпидемии.
Как уже было сказано, в немалом количестве случаев болезнь никак себя не проявляет, однако человек, носящий вирус, все равно является заразным для окружающих. Больше половины всех пациентов испытывают всего лишь симптомы, сходные с обычной простудой, тогда как статистический анализ медицинских данных говорит о том, что вирусом заражены до 90% взрослых.
 Инфекционный мононуклеоз в стертой форме
Инфекционный мононуклеоз в стертой формеИгнорирование симптомов мононуклеоза и отказ от своевременного лечения может приводить к серьезным последствиям, которые могут повлечь за собой даже инвалидизацию или смерть. Специфика болезни состоит в том, что против нее не разработано лекарства, направленного на борьбу с конкретным возбудителем, и все лечение сводится к поддержанию естественных сил организма и его иммунной системы.
Симптомы инфекционного мононуклеоза
В большинстве случаев, нельзя сказать точно, от кого передался вирус конкретному пациенту. Источник заражения может чувствовать себя абсолютно здоровым и не подозревать о своем носительстве. Тем временем, заразиться от него можно даже при обычном разговоре, или отпивая чай из одной чашки.☹
Инкубационный период заболевания длится от 5 до 15 дней. Иногда, с сочетанием некоторых факторов особенностей организма пациента, период инкубации может растянуться до полутора месяцев. Только после этого появляются клинические признаки. Как правило, за такой срок невозможно точно вспомнить, с кем ребенок имел потенциально опасный контакт.
❗Если же родителям известно наверняка, что малыш контактировал с зараженным, требуется тщательное наблюдение за его состоянием в течение пары месяцев. Если за это время характерных признаком не проявляется, значит, иммунитет справился с болезнью.
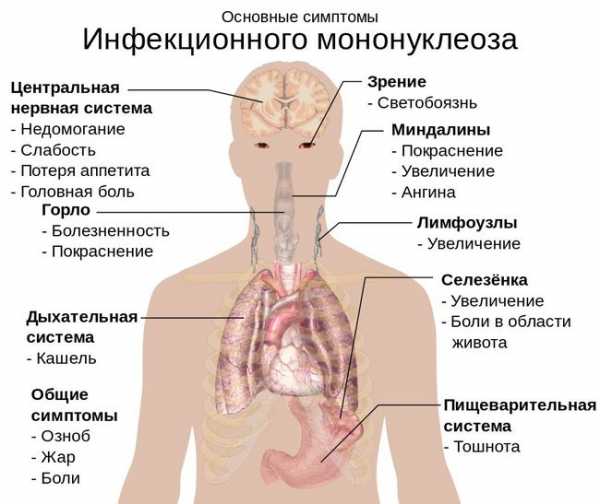 Самые частые симптомы ИМ
Самые частые симптомы ИМЧасто болезнь начинается с общей интоксикации, типичной для любого другого вирусного заболевания – например, гриппа. Пациент чувствует озноб, слабость, подъем температуры. Характерными являются кожные высыпания и прощупывающиеся лимфатические узлы. Такие проявления – повод немедленно обратиться к педиатру.
Симптомы мононуклеоза могут быть самыми разнообразными. Чаще всего довольно быстро происходит подъем температуры до субфебрильных показателей, начинается постоянное першение в горле, трудности с дыханием и глотанием – это показатель увеличения миндалин. Визуально горло красное, отекшее, нос также бывает заложен из-за отека слизистой.
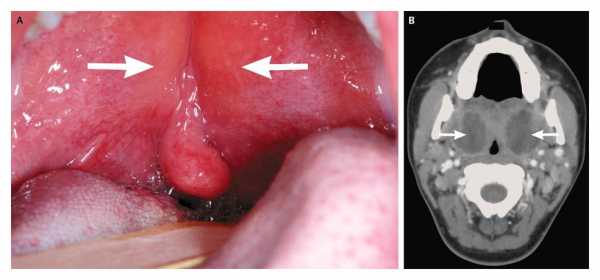 Ангина при инфекционном мононуклеозе
Ангина при инфекционном мононуклеозеЛихорадка может продолжаться от нескольких дней до месяца. Температура может подниматься до достаточно высоких отметок. Это сильно истощает ребенка. Длительность проявления симптома зависит от индивидуального состояния организма, в частности иммунной системы, а также эффективности проводимого лечения.
 Температура при инфекционном мононуклеозе в пределах 38 градусов
Температура при инфекционном мононуклеозе в пределах 38 градусовВ первую неделю (иногда дольше) ребенка постоянно знобит, характера слабость и сонливость, головная боль, боль при глотании и ощущение ломоты в мышцах. На той же стадии, в начале заболевания, появляется и сыпь, которая может быть достаточно интенсивной и распространяться по всему лицу и телу. Она не чешется, не вызывает никаких дискомфортных ощущений, не требует отдельного лечения – высыпания проходят самостоятельно при лечении основного заболевания.
Наиболее важными симптомами заболевания считается увеличение лимфоузлов.
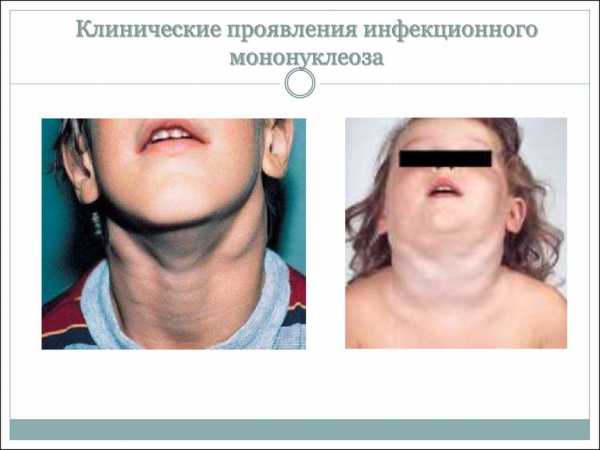 Увеличение лимфоузлов при ИМ
Увеличение лимфоузлов при ИМОни могут изменяться на любом участке тела, легко прощупываются, при этом пациент испытывает болезненные ощущения. В горле на миндалинах возникает полиаденит – отложения серого или бело-желтого оттенка, которые легко удаляются, но являются признаком гиперплазии лимфоидной ткани.
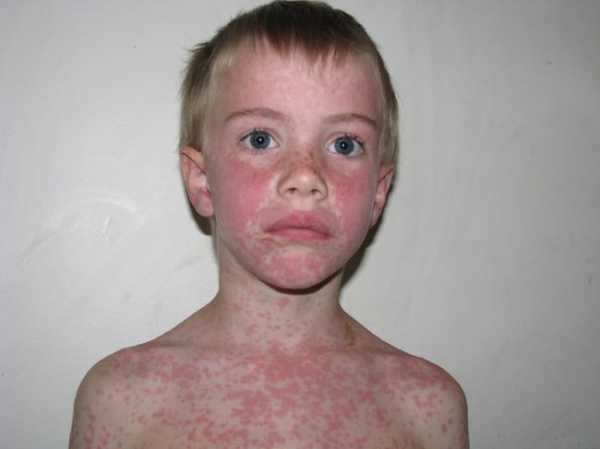 Сыпь на теле при ИМ
Сыпь на теле при ИМ➡Как уже было сказано, мононуклеоз оказывает влияние и на железы внутренней секреции. В частности, увеличение селезенки может привести к ошибочной постановке диагноза и неоправданному хирургическому вмешательству.
Диагностика заболевания
Как уже было отмечено ранее, симптомы могут меняться и по проявлениям, и по степени выраженности, поэтому врач-педиатр или инфекционист для постановки диагноза должны ориентироваться не только на внешние проявления, но и на лабораторные показатели. Прежде всего, достоверным способом диагностики является гемотест, или анализ крови – общий, биохимический и на специфические антитела.
 Анализ крови определяет мононуклеары
Анализ крови определяет мононуклеарыПри мононуклеозе в общей формуле крови будет прослеживаться патологический сдвиг, главным образом огромное количество лейкоцитов за счет усиленной работы лимфатических узлов. Также патологически повышенным оказывается значение СОЭ – скорости оседания эритроцитов. Вероятно также появление в формуле крови атипичных мононуклеаров – клеток с нетипичной структурой, отличающейся большой базофильной цитоплазмой. Последний признак отмечается не на начальной стадии заболевания, а спустя 2-3 недели после его развития.
➡Тест на специфические антитела позволяет лабораторным путем провести дифференциальную диагностику с другими болезнями. Особенно важным этот анализ является при атипичном течении болезни. Анализ проводится на IgM, IgG (иммуноглобулины) и антитела к вирусу Эпштейна-Барр. Другой вариант – анализ ПЦР, который также позволяет выявить точный вид возбудителя инфекции.
Кроме того, необходимо провести УЗИ органов брюшной полости, особенно обращая внимание на состояние печени и селезенки. Это поможет оценить их состояние и выбрать симптоматическое лечение, которое позволит сохранить функциональность этих органов, избежав хирургического вмешательства.
 Метод ПЦР — один из самых точных
Метод ПЦР — один из самых точных✔Помимо этого, необходимо в течение нескольких месяцев повторно проходить серологические исследования, которые позволят дифференцировать лабораторные показатели мононуклеоза от ВИЧ-инфекции (эти состояния имеют сходную картину в анализе крови).
Лечение мононуклеоза у детей
Мононуклеоз – это вирусное заболевание, поэтому применение антибиотиков против него бессмысленно. Единого лекарства для лечения мононуклеоза не существует, в терапии используются различные противовирусные средства (Ацикловир, Изопринозин и т.д.). Однако основные силы для борьбы с вирусом исходят от естественного иммунитета организма, и чем он исходно выше, тем больше шансов на быструю поправку без осложнений.
☝☝☝Детский врач Комаровский говорит о том, что острый мононуклеоз – заболевание, которое в большинстве случаев лечится амбулаторно, т.е. в домашних условиях при условии регулярного посещения врача.
Однако в тяжелых случаях (особенно это касается грудничков) показана госпитализация ребенка в больницу. Критерии госпитализации следующие:
- Температура выше отметки 39,5 С;
- Развитие осложнений;
- Выраженные признаки интоксикации организма – рвота, тошнота, длительная лихорадка и т.д.;
- Выраженные трудности с дыханием, угроза удушения.
➡Лечить мононуклеоз можно различными средствами. Как уже было сказано ранее, первый способ терапии – симптоматический, призванный устранять проявления болезни, пока иммунитет организма самостоятельно борется с вирусом. Препараты, используемые с этой целью, в основном относятся к жаропонижающим средствам.
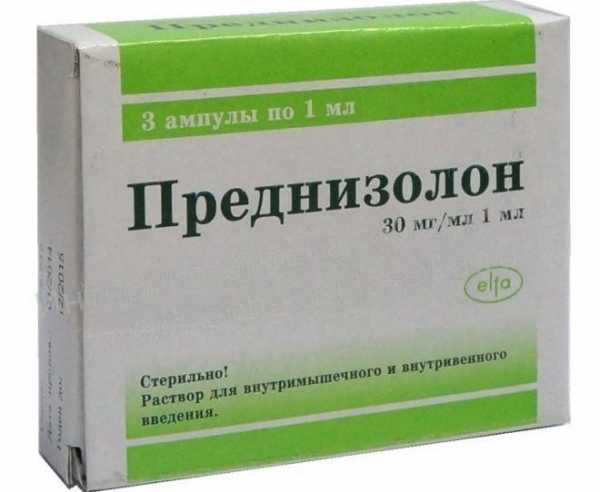 Преднизолон при сложно течении ИМ
Преднизолон при сложно течении ИМВ том случае, если мононуклеоз дает осложнение в виде ангины, используют местные антисептики, а также назначают иммуномодулирующие неспецифические препараты для поддержания защитных сил организма. Антибиотики перорально или инъекционно назначают только в случае присоединения бактериальной инфекции и обнаружении ее в анализах.
Часто лечение мононуклеоза сопровождается назначением общеукрепляющих витаминных средств, т.к. организм теряет множество полезных веществ во время борьбы с болезнью. Также используются гепатопротекторы и прочие препараты для улучшения функций печени. Во избежание аллергических реакций в ответ на снижение иммунитета назначают антигистаминные средства.
В случае тяжелого течения болезни с яркими признаками токсикоза, в условиях стационара назначается кратковременный курс преднизолона. Препарат используется также при высоком риске асфиксии. Также при отеке гортани и выраженных трудностях с дыханием устанавливается трахеостома, и ребенка переводят на искусственную вентиляцию легких.
Другим опасным осложнением мононуклеоза является разрыв селезенки. Во избежание этого регулярно проводится ультразвуковой контроль состояния органа, а в случае разрыва необходима хирургическая операция.
☝Нередко можно встретить людей, рекомендующих лечить мононуклеоз гомеопатией. В том числе можно встретить людей, которые дают положительные отзывы о подобном лечении. Народный слух о пользе гомеопатии объясняется тем, что сами средства не делают организму ни лучше, ни хуже, и мононуклеоз иногда самостоятельно излечивается при условии крепкого иммунитета у ребенка.
⚠Однако при таком лечении легко может развиться осложнение, в свою очередь грозящее последствиями вплоть до летального исхода.
Диета при мононуклеозе
Как уже было не раз отмечено выше, мононуклеоз вызывает нарушение функций печени и селезенки. Поэтому в период лечения важно выполнять рекомендации по питанию и соблюдать лечебную диету. Рекомендуется исключить из рациона следующие продукты:
- Сладкую газировку;
- Острые соусы, кетчуп, майонез;
- Кофе, какао, шоколад;
- Мясные бульоны;
- Блюда из жирного мяса;
- Острые блюда, приправы, консервированные и маринованные продукты.
Предпочтительно, чтобы рацион был разнообразным, а порции были небольшими. Желательно употреблять в пищу отварное диетическое мясо, каши, бульоны на птице или овощах. Важно, чтобы ребенок употреблял много жидкости – это может быть как обычная вода, так и компоты, отвары фруктов, разведенные в небольшой концентрации соки.
 Диета при мононуклеозе
Диета при мононуклеозеЖелательно давать пациенту сладкие фрукты, каши, молочные и кисломолочные продукты, рыбу, кролика, курицу . Лучше, если пища будет измельчена или подаваться в полужидком состоянии. В качестве питья подойдет также теплый слабо заваренный чай или отвары трав☕.
В первые дни острого проявления симптомов у ребенка может вовсе отсутствовать аппетит. В таком случае не следует кормить его насильно, важно только следить за тем, чтобы он пил достаточно жидкости, особенно если в симптомах присутствует лихорадка и рвота.
⚠Дети легко подвергаются обезвоживанию, и дисбаланс жидкости негативно сказывается на течении заболевания.
Вероятные осложнения и профилактика болезни
Прежде всего, мононуклеоз может вызвать осложнения в работе тех органов, на которых он в наибольшей степени оказывает негативное влияние – печень и селезенка. При затяжном или тяжелом течении болезни у пациента может развиться гепатит, печеночная недостаточность (особенно в случае предшествующей патологии), а селезенка может разорваться из-за чрезмерного увеличения. Во избежание этих последствий, при значительной выраженности симптомов желательно проводить лечение стационарно, под наблюдением врачей.
 Осложнения — кровоизлияния
Осложнения — кровоизлиянияКроме того, при сниженном иммунитете мононуклеоз может вызвать осложнения в виде менингоэнцефалита, кровотечений, а также хронического тонзиллита. Кроме того, следует иметь в виду, что иммунитета к мононуклеозу не формируется, т.е. повторно заболеть ей нельзя, т.к. вирус остается в организме человека на всю жизнь, пребывая в инактивной форме. Однако при этом пациент выступает в роли носителя и может заразить окружающих.
Профилактики мононуклеоза, как таковой, нет.
При регистрации вспышки болезни следует изолировать больных от пребывания в коллективах (особенно если это дошкольные учреждения), т.к. болезнь способна передаваться контактно-бытовым путем. Все остальные рекомендации касаются поддержания нормального состояния иммунной системы – регулярные физические нагрузки, пребывание на свежем воздухе, здоровое питание и своевременное лечение инфекций.
Немаловажным шагом в поддержании иммунитета является грамотное чередование сна и бодрствования и достаточная продолжительность отдыха. Особенно это касается школьников и студентов. Доказано, что недостаток сна, как и раздробленный режим, снижают естественную защиту организма.
Словом, не существует универсальной вакцины или лекарства, способной защитить ребенка от мононуклеоза, однако при правильном отношении к своему здоровью, естественные механизмы защиты позволят избежать инфекции, либо перенести ее с минимальным риском осложнений.
Инфографика — симптомы, диагностика, лечение
 Сохраните себе инфографику
Сохраните себе инфографикуТест на закрепление материала статьи
detki.guru
Мононуклеоз у детей: симптомы причины и лечение
Инфекционный мононуклеоз является вирусным заболеванием, обычно заражающим детей дошкольного возраста. Первоначальные симптомы мононуклеоза можно легко спутать с простудой или стенокардией. Что такое мононуклеоз и как выглядит его лечение? Как узнать, что у ребенка может быть мононуклеоз? Каковы причины мононуклеоза? В этой статье рассмотрим, какие симптомы имеет инфекционный мононуклеоз у детей, иначе известный как болезнь поцелуев.
Что такое инфекционный мононуклеоз?
Мононуклеоз у детей является инфекционным заболеванием, которого опасаются родители дошкольников. Мононуклеоз часто не дает никаких симптомов — лишь у 20 % больных наблюдаются явные признаки. Чаще всего мононуклеоз передается через контакт со слюной больного, отсюда его второе название — болезнь поцелуев.
Большинство случаев заболевания мононуклеозом отмечается среди детей и подростков. Подсчитано, что мононуклеозом болеет около 95% людей в мире.
Как отличить симптомы мононуклеоза от простуды, которые имеют подобный характер, как его лечить и как происходит заражения болезнью?
Причины мононуклеоза
Мононуклеоз — это заболевание, вызванное вирусом Эпштейна-Барра (сокращенно ВЭБ). Заражение происходит через контакт со слюной инфицированного: у взрослых это чаще всего поцелуи, у детей — достаточно вставить в рот игрушку, которой раньше играл больной ребенок.
Именно поэтому на мононуклеоз наиболее уязвимыми дети, тесно контактирующие со своим сверстниками: в детских яслях, детских садах и на детских площадках. Дети могут заразиться мононуклеозом при совместном употреблении пищи, например, кода делятся своей едой или пьют с одной бутылки. Вирус сначала появляется в слюнных железах и там размножается. Однако первые симптомы мононуклеоза появляются только после 30-50 дней с момента заражения.
Симптомы мононуклеоза у детей
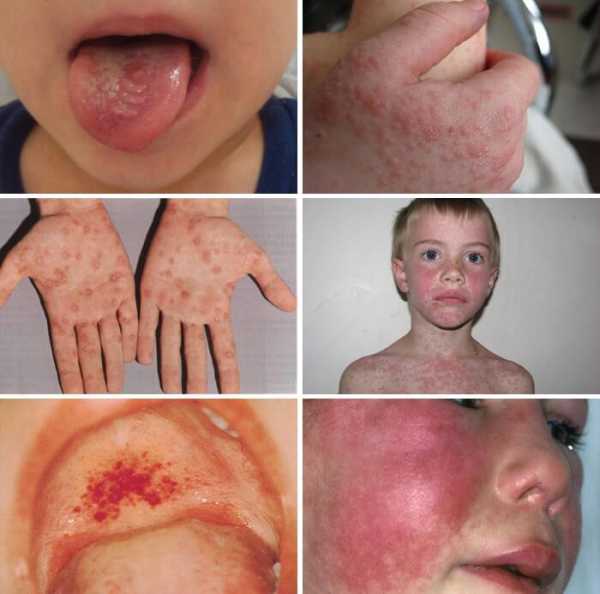
Инкубационный период довольно длительный и колеблется от 4 до 7 недель. Стоит добавить, что поставить диагноз мононуклеоза совсем не просто — симптомы бывают очень запутанными. Слабость, лихорадка, насморк, боли в горле, увеличенные миндалины или боли в спине — все эти недуги можно легко приписать простуде или ангине. Позже, через несколько дней, появляются симптомы более характерны для мононуклеоза у детей. Это:
• высокая температура: доходит до 40 градусов по Цельсию и в некоторых случаях может сохраняться 2 недели
• сильная боль в горле с серым налетом на миндалинах сопровождающаяся специфическим запахом изо рта
• увеличенные лимфатические узлы на шее, под мышками, под нижней челюстью и в паху — отличаются чувствительностью к прикосновениям, твердостью, размером с грецкий орех или чуть меньше
• боли в животе, вызванные увеличивающейся селезенкой — это симптом наблюдается у половины больных
• очень сильный насморк
• развитие отеков век, бровей, носовой полости и симптомов желтухи.
• сыпь — это редкий симптом, который может появиться на 2 неделе заболевания. Сыпь пятнистая или папулезно-пятнистая, и выглядит как сыпь, которую вызывает скарлатина. Сыпь обычно появляется в области живота.
Стоит добавить, что частота возникновения мононуклеоза у детей не до конца известна — нередко это заболевание проходит мягко, и родители даже не узнают, что их ребенок болен мононуклеозом, часто путая его с обычной простудой. Человек, который переболел мононуклеозом, приобретает постоянный иммунитет на вирус Эпштейна-Барра, однако, до конца жизни остается его носителем.
Диагностика мононуклеоза

Итак, как диагностировать мононуклеоз у детей? Исследования, которые помогают распознать инфекционный мононуклеоз — это, прежде всего, анализы крови или выполнение специального теста.
Если врач имеет сомнения, он может назначить анализы крови — вирус в первую очередь поражает белые кровяные клетки (а точнее – лимфоциты) и меняет их особым образом. Простейшее исследование, это так называемый тест с помощью бумажной полоски, которая имеет специальный реагент. После нанесения на полоску нескольких капель крови, результат можно увидеть в течение нескольких минут. Эти тесты достаточно точны, хотя бывают и ошибочные результаты: положительные — при отсутствии заболевания, и отрицательные — в его присутствии.
Если ребенок серьезно болен, и врач подозревает у него мононуклеоз, несмотря на отрицательный тест, он может подтвердить диагноз путем выполнения дополнительного, серологического исследования. Это исследование дорогое, но точное – обнаруживает антитела, направленные против конкретных частиц вируса ВЭБ (или его антигенов).
Лечение инфекционного мононуклеоза
Как проходит лечение мононуклеоза у детей? При заболевании, вызванного вирусом Эпштейна-Барра, противовирусные препараты неэффективны. Также пока не существует никаких специальных препаратов, которые бы конкретно боролись с мононуклеозом. Однако это не означает, что нет никакой возможности, чтобы облегчить его ход и применить соответствующее лечение.
Прежде всего, используются препараты обезболивающие, и снижающие температуру тела. Больные дети должны избегать активного образа жизни — как можно меньше бегать, прыгать, и больше отдыхать в постели. Также рекомендуется легкоусвояемое питание, которое избавит от перегрузки печени и не будет раздражать больное горло. В этом случае отлично подойдут перетертые супы, каши, например манная.
Важно! В случае мононуклеоза у детей, не стоит применять антибиотики. В противном случае, если диагноз был поставлен неправильно, и были предписаны антибиотики, может появиться сыпь по всему телу.
Симптомы мононуклеоза обычно исчезают после 14 — 30 дней.
Как долго больной может передавать мононуклеоз?
Уже за несколько дней до появления первых симптомов мононуклеоза, вирус ВЭБ, в большом количестве, присутствует в слюне и может передаваться другому человеку. Но часто, даже через 6 месяцев после исчезновения симптомов заболевания, вирус находится в слюне и все еще опасен. У некоторых людей выделение вируса со слюной сохраняется даже годами. Единственной защитой является соблюдение гигиены.
Можно ли предотвратить мононуклеоз у детей?
Заражение мононуклеозом у детей предотвратить трудно. Наиболее эффективный способ — это придерживаться правил гигиены, что не всегда удается маленьким детям. Однако перед походом в детский сад, ребенку необходимо напоминать, чтобы он не пил из одной бутылки или чашки, не использовал чужих столовых приборов и не брал игрушки в рот. Такие же правила должны действовать и в родном доме.
Мононуклеоз и осложнения у детей

Инфекционный мононуклеоз редко вызывает осложнения, но если они возникают — это опасно. Самым опасным осложнением является разрыв селезенки. Этому сопутствует сильная боль, локализированная в левой, верхней части живота, а также симптомы, типичные для шока – слабость, обморок, бледность, учащение пульса, потливость. В этой ситуации требуется немедленное вмешательство хирурга и удаление поврежденного органа.
После мононуклеоза может появиться ухудшение проходимости дыхательных путей, воспаление сердечной мышцы и окружающих тканей сердца, а также необратимые изменения в костном мозге или периферической нервной системе (головного и спинного мозга). Если вирус поражает печень, как правило, возникает желтуха, которая также требует стационарного лечения.
Другие возможные осложнения после мононуклеоза: воспаление слюнных желез, воспаление поджелудочной железы, воспаление придатка яичка.
Как выглядит сыпь при мононуклеозе после приема антибиотика?
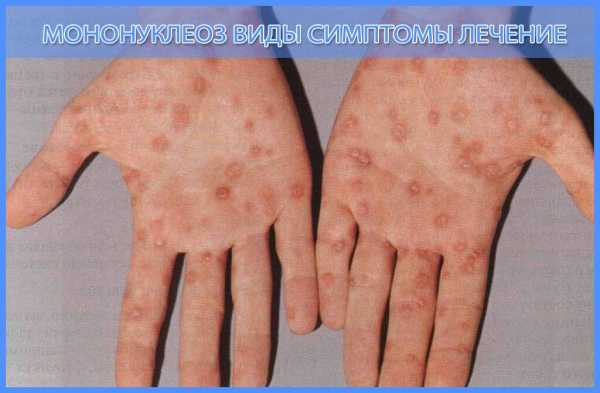
Важная заметка!
После приема антибиотика (пенициллин), в случае инфекционного мононуклеоза, появляется характерная сыпь по всему телу — на лице, туловище, руках и ногах. Она похожа на сыпь, которая возникает при кори. Пятна имеют интенсивный красный цвет.
Инфекционный мононуклеоз — Школа доктора Комаровского (Видео)
vseorebenke.ru
Инфекционный мононуклеоз – причины, симптомы, диагностика и лечение
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр, относящийся к семейству герпесвирусов. Его передача от больного осуществляется аэрозольным путем. Типичными симптомами инфекционного мононуклеоза выступают общеинфекционные явления, ангина, полиаденопатия, гепатоспленомегалия; возможны пятнисто-папулезные высыпания на различных участках кожи.
Общие сведения
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Распространение инфекции – повсеместное, сезонность не выявлена, отмечается повышенная заболеваемость в пубертатный период (девушки 14-16 лет и юноши 16-18 лет). Заболеваемость после 40 лет крайне редка, исключение составляют ВИЧ-инфицированные лица, у которых может развиться манифестация латентно существующей инфекции в любом возрасте. В случае заражения вирусом в раннем детском возрасте заболевание протекает по типу острой респираторной инфекции, в более старшем возрасте – без выраженной симптоматики. У взрослых клиническое течение заболевания практически не отмечается, поскольку у большинства к 30-35 годам сформирован специфический иммунитет.
Причины
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барр (ДНК-содержащий вирус рода Lymphocryptovirus). Вирус относится к семейству герпесвирусов, но в отличие от них не вызывает гибели клетки-хозяина (вирус преимущественно размножается в В-лимфоцитах), а стимулирует ее рост. Помимо инфекционного мононуклеоза вирус Эпштейна-Барр вызывает лимфому Беркитта и карциному носоглотки.
Резервуаром и источником инфекции является больной человек или носитель инфекции. Выделение вируса больными людьми происходит, начиная с последних дней инкубационного периода, и продолжается 6-18 месяцев. Вирус выделяется со слюной. У 15-25 % здоровых людей с положительным тестом на специфические антитела возбудитель обнаруживается в смывах из ротоглотки.
Механизм передачи вируса Эпштейна-Барр – аэрозольный, преимущественный путь передачи – воздушно-капельный, возможна реализация контактным путем (поцелуи, половые контакты, грязные руки, посуда, предметы быта). Кроме того, вирус может быть передан при переливании крови и интранатально от матери к ребенку. Люди обладают высокой естественной восприимчивостью к инфекции, но при заражении преимущественно развиваются легкие и стертые клинические формы. Незначительная заболеваемость среди детей до года говорит об имеющем место врожденном пассивном иммунитете. Тяжелому течению и генерализации инфекции способствует иммунодефицит.
Патогенез
Вирус Эпштейна-Барр вдыхается человеком и поражает клетки эпителия верхних дыхательных путей, ротоглотки (способствуя развитию умеренного воспаления в слизистой оболочке), оттуда возбудитель с током лимфы попадает в регионарные лимфоузлы, вызывая лимфаденит. При попадании в кровь вирус внедряется в В-лимфоциты, где начинает активную репликацию. Поражение В-лимфоцитов приводит к формированию специфических иммунных реакций, патологической деформации клеток. С током крови возбудитель распространяется по организму. В связи с тем, что внедрение вируса происходит в иммунные клетки и значимую роль в патогенезе играют иммунные процессы, заболевание относят в СПИД-ассоциированным. Вирус Эпштейна-Барр сохраняется в организме человека на всю жизнь, периодически активируясь на фоне общего снижения иммунитета.
Симптомы инфекционного мононуклеоза
Инкубационный период колеблется в широких пределах: от 5 дней до полутора месяцев. Иногда могут отмечаться неспецифические продромальные явления (слабость, недомогание, катаральные симптомы). В таких случаях идет постепенное нарастание симптоматики, недомогание усиливается, температура поднимается до субфебрильных значений, отмечается заложенность носа, першение в горле. При осмотре выявляется гиперемия слизистой ротоглотки, миндалины могут быть увеличены.
В случае острого начала заболевания развивается лихорадка, озноб, повышение потоотделения, отмечается симптоматика интоксикации (ломота в мышцах, головная боль), больные жалуются на боль в горле при глотании. Лихорадка может сохраняться от нескольких дней до месяца, течение (тип лихорадки) может приобретать различное.
Спустя неделю заболевание обычно переходит в фазу разгара: проявляется вся основная клиническая симптоматика (общая интоксикация, ангина, лимфоаденопатия, гепатоспленомегалия). Состояние больного обычно ухудшается (усугубляются симптомы общей интоксикации), в горле характерная картина катаральной, язвенно-некротической, пленчатой или фолликулярной ангины: интенсивная гиперемия слизистой оболочки миндалин, желтоватые, рыхлые налеты (иногда по типу дифтерийных). Гиперемия и зернистость задней стенки глотки, фолликулярная гиперплазия, возможны кровоизлияния слизистой.
В первые же дни заболевания возникает полиаденопатия. Увеличение лимфоузлов возможно обнаружить практически в любой доступной для пальпаторного исследования группе, чаще всего поражаются затылочные, заднешейные и подчелюстные узлы. На ощупь лимфоузлы плотные, подвижные, безболезненные (либо болезненность выражена слабо). Иногда может отмечаться умеренный отек окружающей клетчатки.
В разгар заболевания у большинства больных развивается гепатолиенальный синдром – печень и селезенка увеличены, может проявляться желтушность склер, кожных покровов, диспепсия, потемнение мочи. В некоторых случаях отмечаются пятнисто-папулезные высыпания разнообразной локализации. Сыпь кратковременная, не сопровождается субъективными ощущениями (зуд, жжение) и не оставляет после себя каких-либо остаточных явлений.
Разгар заболевания занимает обычно около 2-3 недель, после чего происходит постепенное стихание клинической симптоматики и наступает период реконвалесценции. Температура тела нормализуется, признаки ангины исчезают, печень и селезенка возвращаются к своему нормальному размеру. В некоторых случаях в течение нескольких недель могут сохраняться признаки аденопатии и субфебрилитет.
Инфекционный мононуклеоз может приобретать хроническое рецидивирующее течение, в результате чего продолжительность заболевания увеличивается до полутора и более лет. Течение мононуклеоза у взрослых обычно постепенное, с продромальным периодом и меньшей выраженностью клинической симптоматики. Лихорадка редко продолжается более 2 недель, лимфоаденопатия и гиперплазия миндалин выражена слабо, однако чаще отмечаются симптомы, связанные с функциональным расстройством работы печени (желтуха, диспепсия).
Осложнения
Осложнения инфекционного мононуклеоза преимущественно связаны с развитием присоединившейся вторичной инфекции (стафилококковые и стрептококковые поражения). Может возникнуть менингоэнцефалит, обструкция верхних дыхательных путей гипертрофированными миндалинами. У детей может отмечаться тяжелый гепатит, иногда (редко) формируется интерстициальная двусторонняя инфильтрация легких. Также к редким осложнениям относят тромбоцитопению, перерастяжка лиенальной капсулы может спровоцировать разрыв селезенки.
Диагностика
Неспецифическая лабораторная диагностика включает тщательное исследование клеточного состава крови. Общий анализ крови показывает умеренный лейкоцитоз с преобладанием лимфоцитов и моноцитов и относительной нейтропенией, сдвиг лейкоцитарной формулы влево. В крови появляются крупные клетки разнообразной формы с широкой базофильной цитоплазмой – атипичные мононуклеары. Для диагностики мононуклеоза значимо увеличение содержания этих клеток в крови до 10-12%, нередко их количество превышает 80% всех элементов белой крови. При исследовании крови в первые дни мононуклеары могут отсутствовать, что, однако, не исключает диагноз. Иногда формирование этих клеток может занимать 2-3 недели. Картина крови обычно постепенно приходит в норму в периоде реконвалесценции, при этом атипичные мононуклеары нередко сохраняются.
Специфическая вирусологическая диагностика не применяется в силу трудоемкости и нерациональности, хотя возможно выделить вирус в смыве из ротоглотки и идентифицировать его ДНК с помощью ПЦР. Существуют серологические методы диагностики: выявляются антитела к VCA- антигенам вируса Эпштейна-Барр. Сывороточные иммуноглобулины типа М нередко определяются еще в период инкубации, а в разгар заболевания отмечаются у всех больных и исчезают не ранее 2-3 дней после выздоровления. Выявление этих антител служит достаточным диагностическим критерием инфекционного мононуклеоза. После перенесения инфекции в крови присутствуют специфические иммуноглобулины G, сохраняющиеся пожизненно.
Больные инфекционным мононуклеозом (или лица с подозрением на эту инфекцию) подвергаются трехкратному (в первый раз – в период острой инфекции, и с интервалом в три месяца – еще дважды) серологическому исследованию на предмет выявления ВИЧ-инфекции, поскольку при ней также может отмечаться наличие мононуклеаров в крови. Для дифференциальной диагностики ангины при инфекционном мононуклеозе от ангин другой этиологии необходима консультация отоларинголога и проведение фарингоскопии.
Лечение инфекционного мононуклеоза
Инфекционный мононуклеоз легкого и среднетяжелого течения лечится амбулаторно, постельный режим рекомендован в случае выраженной интоксикации, тяжелой лихорадки. При имеющих место признаках нарушения функции печени, назначается диета №5 по Певзнеру.
Этиотропное лечение в настоящее время отсутствует, комплекс показанных мероприятий включает дезинтоксикационную, десенсибилизационную, общеукрепляющую терапию и симптоматические средства в зависимости от имеющейся клиники. Тяжелое гипертоксическое течение, угроза асфиксии при пережатии гортани гиперплазированными миндалинами являются показанием к кратковременному назначению преднизолона.
Антибиотикотерапия назначается при некротизирующих процессах в зеве с целью подавления местной бактериальной флоры и профилактики вторичных бактериальных инфекций, а также в случае имеющихся осложнений (вторичные пневмонии и др.). В качестве препаратов выбора назначают пенициллины, ампициллин и оксациллин, антибиотики тетрациклинового ряда. Сульфаниламидные препараты и хлорамфеникол противопоказаны ввиду побочного угнетающего действия на кроветворную систему. Разрыв селезенки является показанием к экстренной спленэктомии.
Прогноз и профилактика
Неосложненный инфекционный мононуклеоз имеет благоприятный прогноз, опасные осложнения, способные его значительно усугубить, при этом заболевании возникают достаточно редко. Имеющие место остаточные явления в крови являются поводом к диспансерному наблюдению в течение 6-12 месяцев.
Профилактические мероприятия, направленные на снижение заболеваемости инфекционным мононуклеозом, сходны с таковыми при острых респираторных инфекционных заболеваниях, индивидуальные меры неспецифической профилактики заключаются в повышении иммунитета, как с помощью общих оздоровительных мероприятий, так и с применением мягких иммунорегуляторов и адаптогенов при отсутствии противопоказаний. Специфическая профилактика (вакцинация) для мононуклеоза не разработана. Меры экстренной профилактики применяются по отношению к детям, общавшимся с больным, заключаются в назначении специфического иммуноглобулина. В очаге заболевания производится тщательная влажная уборка, личные вещи подвергаются дезинфекции.
www.krasotaimedicina.ru
симптомы, лечение, причины и последствия
Инфекционный мононуклеоз у детей – довольно распространенное заболевание, ему подвержены в основном дети в возрасте до 10 лет, причем мальчики болеют им в два раза чаще девочек. Вызывается герпетическим вирусом Эпштейна — Барра и поражает в большинстве случаев лимфоидную систему организма и внутренние органы — печень и селезенка.

Примечательно то, что практически каждый человек на планете переболел мононуклеозом, но в 80% случаев он протекал бессимптомно либо в очень легкой форме. С ярко выраженными симптомами болезнь протекает у детей со сниженным иммунитетом. Большинство же людей являются вирусоносителями.
По излечении болезнь больше никогда в жизни не потревожит ребенка, будет выработан иммунитет.
Распознать, но не перепутать
К симптомам инфекционного мононуклеоза относятся:
- повышеннная температура тела в пределах 37,5–40°C. Причем значения часто значительно изменяются в течение дня;
- белесый налет на миндалинах, стенках горла, иногда на языке. Данный симптом почти никогда не сопровождается сильными болями в горле и трудностями во время глотания;
- увеличение лимфоузлов. Наиболее часто воспаляются заднешейные лимфатические узлы, они становятся особенно заметны, когда ребенок поворачивает голову. Лимфоузлы не болят, но хорошо прощупываются, не спаяны с кожей, и их воспаление носит обязательно двухсторонний характер;
- сильная затрудненность дыхания, не сопровождающаяся слизистыми выделениями из носа. Причина подобного состояния кроется в поражении лимфоидного кольца ротоглотки вирусом, вызывающим мононуклеоз: оно увеличивается в размерах и перекрывает нижние носовые ходы;
- увеличение печени и селезенки. Иногда селезенка увеличивается настолько сильно, что вероятен ее разрыв;
- иногда на теле появляется сыпь. Она не локализована на каких-то конкретных участках тела и не чешется.
Многие симптомы напоминают проявления других болезней и нередко вводят врачей в заблуждение. В результате часто ставится неверный диагноз. Например, белесый налет на миндалинах появляется во время заболевания дифтерией и различными разновидностями ангин. Врачи назначают ребенку антибиотики, но препараты не убивают инфекцию, вызывающую мононуклеоз.
Довольно редко, но все-таки случается воспаление лимфоузлов в брюшной полости. Увеличенные лимфоузлы давят на расположенные рядом внутренние органы, у ребенка появляются симптомы острого живота, в результате вероятно хирургическое вмешательство.
Определить точный диагноз возможно с помощью клинического анализа крови. Его результаты помогут избежать серьезных врачебных ошибок.
Анализ крови все объяснит
Чтобы точно установить, болен ли ребенок, ему назначают следующие анализы:
- анализ крови на антитела к вирусу Эпштейна — Барр;
- общий и биохимический анализ.
Анализ крови поможет поставить верный диагноз.
Главным показателем мононуклеоза у детей является наличие в крови повышенного количества атипичных мононуклеаров. Они представляют собой круглые и овальные клетки, иногда их размеры могут доходить до размеров большого моноцита. Атипичные мононуклеары появляются в крови больного не сразу, а лишь спустя 2–3 недели с момента заражения. Обычная норма составляет примерно 10%. У больного ребенка подобных клеток больше. Появление мононуклеаров связано с усиленным размножением лимфоидного ростка кроветворения.
Кроме того, идет увеличение количества лейкоцитов и повышается скорость оседания эритроцитов. Подобные атипичные признаки указывают на воспалительный процесс в организме.
Изменения в общем анализе крови проявляются с первых дней болезни и могут наблюдаться еще на протяжении года. Поэтому крайне важно после перенесенной болезни регулярно сдавать кровь и отслеживать изменения в ее составе.
Слишком близкий контакт
Каковы причины заражения мононуклеозом?
Он передается воздушно-капельным путем. Причем его вирус довольно неустойчив в окружающей среде и быстро погибает. Таким образом, подхватить инфекцию возможно только во время тесного контакта.
Вирус мононуклеоза обитает в слюне, и заражение нередко происходит при поцелуе, пользовании чужой посудой, средствами гигиены полости рта, когда рядом кто-то чихает, кашляет. Вирусный мононуклеоз имеет инкубационный период около 5–15 дней.
Любая профилактика заболевания по большому счету бесполезна, поскольку практически каждый человек является вирусоносителем. Единственной мерой предохранения, пожалуй, служит общее укрепление иммунной системы ребенка, чтобы он не заразился или болезнь протекала в более легкой форме
Существует ли лечение?
Лечение мононуклеоза у детей сводится к снятию симптомов болезни:
- избавиться от температуры помогают жаропонижающие средства: Ибупрофен, Парацетамол, Нурофен, естественно, в специальных дозировках, предназначенных детям.
- снимают признаки ангины и удаляют налет различные спреи для горла (Ингалипт, Каметон), полоскания ромашкой, фурацилином, соляным раствором. Хороший эффект дает препарат ИРС 19.
- необходимо укреплять иммунитет ребенка с помощью иммуномодуляторов, подходят Имудон, Анаферон детский, Виферон, Циклоферон. С этой же целью назначают витамины В, С и Р.
- ребенку в тяжелом гипертоксическом состоянии прописывают курс Преднизалона (норма – 20–60 мг в сутки в течение недели).
- в случае присоединения вторичной бактериальной инфекции врач назначает антибиотики.
Лечение в домашних условиях рекомендуется совмещать с фитотерапией. Хорошо помогает отвар из ромашки, череды, календулы, бессмертника, тысячелистника и мать-и-мачехи. Растения берутся в равном количестве, заливаются кипятком, настаиваются в термосе в течение ночи, затем отвар принимается за полчаса до еды по 100 мл.
В основном лечение протекает в домашних условиях. Но есть причины для обязательного помещения ребенка в стационар. В случае сильного отека гортани и трудностей с дыханием проводят искусственную вентиляцию легких и устанавливают трахеостому. Сильное увеличение селезенки и ее разрыв требует оперативного вмешательства — проведения проводят спленэктомии.
Конкретного препарата и какой-либо терапии на сегодняшний день не существует.
Особая диета во время заболевания и восстановления

Правильное питание ребенка — залог быстрого восстановления после болезни.
Вирусный мононуклеоз значительно влияет на работу печени, вследствие чего больному назначается специальная щадящая диета, ее следует придерживаться полгода–год.
Из рациона ребенка следует исключить жареное, жирное, копченое и сладкое. Питание должно быть достаточно легким и богатым витаминами. Необходимо больше употреблять молочных продуктов, рыбы, нежирного мяса, бульонов, каш, свежих фруктов и овощей. Категорически противопоказаны лук, чеснок, горох и фасоль. Следует сократить потребление сливочного и растительного масел, сыров, сметаны.
Такая диета позволит снять нагрузку с печени, и без того серьезно пострадавшей во время болезни мононуклеозом.
Долгий восстановительный период
По мере исчезновения последних признаков болезни наступает восстановительный период, длящийся достаточно долгий период, иногда до одного года.
После перенесенного мононуклеоза ребенок еще долго будет чувствовать себя разбитым, усталым, вялым и сонным, страдать от плохого аппетита. Поэтому стоит придерживаться специальной диеты. Необходимо обильное питье, превалировать должны свежевыжатые соки и натуральные ягодные некислые морсы. Полезен и чай с лимоном.
Нельзя перегружать ребенка домашними делами и физическими упражнениями. Требуется больше времени уделять сну и отдыху. Также врач назначает отвод от прививок на определенный период .
Необходима и профилактика возможных осложнений мононуклеоза. Ребенку нужно избегать перегреваний и переохлаждений, нельзя загорать, лучше отказаться от поездок на южные и экзотические курорты. Ребенку необходимы постоянные прогулки на свежем воздухе, хорошим вариантом являются поездки на дачу, в деревню. Кроме того, необходимо регулярно сдавать кровь, чтобы отслеживать изменения в ее составе. И весь восстановительный период ребенок находится под наблюдение врача.
Возможные осложнения
В основном осложнений от инфекционного мононуклеоза не наступает. Но иногда наблюдается несильное воспаление печени, вызывающее желтуху. Распознать ее легко по пожелтению кожных покровов и потемнению мочи.
Крайне редким, но крайне опасным последствием бывает разрыв селезенки, часто сопровождающееся внутренним кровотечением. Поэтому в данном случае срочно необходима хирургическая операция.
Но такие серьезные последствия развиваются только в редких случаях. Если вовремя распознать заболевание и начать лечить его, четко следовать предписаниям врача и регулярно сдавать необходимые анализы, то само течение болезни и последующий период пройдут у ребенка гораздо легче и спокойнее.
lechimkrohu.ru
Инфекционный мононуклеоз у детей: симптомы, лечение, диета, последствия
Инфекционный мононуклеоз у детей встречается довольно часто. Болезнь имеет несколько названий: болезнь Филатова, доброкачественный лимфобластоз, вирус Эпштейна-Барр и даже – поцелуйная болезнь – это острое заболевание, вызванное вирусом герпеса человека четвертого типа.

Поражаются в первую очередь все лимфатические узлы, печень, селезенка, зев, происходят изменения в составе крови. Сопутствующим проявлением является лихорадка, температура может повыситься до 39 градусов. Симптомы болезни похожи на симптомы ОРВИ, ангины, гриппа.
Пути передачи вируса и симптомы
Источниками заражения детей мононуклеозом могут быть как больные, так и носители вируса. Передается мононуклеоз воздушно-капельным путем через слюну, при поцелуях (отсюда и одно из названий), при пользовании общей посудой и т.д. Нередко вспышки заболевания наблюдаются в местах плотного пребывания людей: в школах, детских садах, лагерях.
Также возможна передача инфекции через кровь (при переливании) и очень редко контактно-бытовым путем.
В группе повышенного риска находятся подростки в возрасте от 14 до 18 лет. Примерно годам к 30 у человека вырабатываются антитела к инфекции. Если у детей был мононуклеоз, то у них вырабатывается пожизненный стойкий иммунитет к заболеванию, но вирус в организме остается навсегда. Во внешней среде вирус долго существовать не может и погибает под воздействием высокой температуры или при дезинфекции.
Но, что интересно, этот же вирус может вызвать такие страшные заболевания, как лимфома Беркитта и носоглоточная карцинома, смертность от которых очень высока. Поэтому становится ясно, что мононуклеоз лечить необходимо, хотя у детей он может иметь очень стертую и бессимптомную форму. У детей младше пяти лет, болезнь может протекать и совсем без симптомов.
Инкубационный период после заражения составляет две – три недели, иногда может продлиться до двух месяцев. Для обычной картины мононуклеоза у детей характерны следующие симптомы:
- повышенная беспричинная утомляемость;
- боль в горле;
- увеличение шейных лимфоузлов, иногда до 3 см;
- температура тела повышается до 38 – 39 градусов;
- увеличение печени, сопровождающееся тяжестью в подреберье.
У четверти заболевших на пятый-шестой день появляется мелкая розовая сыпь, которая через три-четыре дня сама исчезает. Сыпь может также появиться после принятия лекарств ампицилиновой группы.
Клиническая картина заболевания
Сколько длиться заболевание? Острый период продолжается две – три недели. Разгар заболевания приходится на первую неделю. Сначала появляется мигрень и боль в горле, высокая температура сочетается с сильным потоотделением, наблюдается ломота во всем теле. Далее развивается ангина, на миндалинах появляется налет, похожий на дифтерийный.
Затылочные, заднешейные, подчелюстные лимфатические узлы воспаляются, причем симметрично с обеих сторон, это дает основание заподозрить именно мононуклеоз. Они становятся плотными и немного болезненными. Одновременно с этими симптомами происходит увеличение печени и селезенки. Моча становится темного цвета, снижается аппетит, появляется тошнота, возможны диспепсические проявления.
Через две – три недели ребенок начинает выздоравливать. Сначала нормализуется температура, затем проходит ангина, приходит в норму печень. В последнюю очередь у детей уменьшаются лимфатические узлы. Весь этот период может занять несколько недель.
В общей сложности мононуклеоз у детей протекает длительно, периоды обострений сменяются ремиссией, из-за чего время болезни может составлять полтора года, пока полностью не уничтожится инфекция.
Диагностика
Из-за симптомов, которые весьма похожи на другие заболевания, диагноз «инфекционный мононуклеоз» ставится на основании лабораторных исследований.
Развернутый анализ крови
При данном заболевании появляются специфические клетки, которые называют атипичные мононуклеары. В крови их присутствует более 10 процентов. Увеличивается количество лимфоцитов, моноцитов и лейкоцитов. Инфекция присутствует в крови. Также исследуется кровь на антитела к вирусу Эпштейна-Барр.
Мазок с небных миндалин
Делается посев на стрептококки и дифтерийную палочку, так как симптомы дифтерии и мононуклеоза схожи. Если не обнаружены данные бактерии, то вероятность того, что у ребенка мононуклеоз, возрастает.
Лечение
Специфического лечения заболевание у детей не требует, в основном оно симптоматическое. Для снижение высокой температуры применяют детские жаропонижающие препараты такие, как парацетамол, ибупрофен. Хороший результат дает мефинаминовая кислота за счет того, что стимулируется выработка интерферона. Надо воздержаться от снижения температуры у детей аспирином, так как может развиться синдром Рея.
Горло лечат так же, как при ангине. Можно применять тантум верде, различные аэрозоли, полоскание настоями трав, фурацилином и т.д. Пристальное внимание нужно уделить и полости рта. Чистить зубы, полоскать рот нужно после каждого приема пищи. При выраженных признаках ринита применяют сосудосуживающие капельки. Но не следует ими увлекаться более пяти дней. Устраняются симптомы заболевания, это и является поддерживающим лечением, которым устраняется инфекция.
Главное в лечении инфекции мононуклеоза у детей – соблюдать постельный режим в домашних условиях или стационаре, особенно в течение двух первых недель. Показано обильное питье и щадящая молочно-растительная диета. Антибиотики применять в лечении не рекомендуется, потому что они снижают иммунитет, который и так ослаблен вирусом, назначаются они доктором только при бактериальных осложнениях. Более разумным подходом будет применение противогерпетических препаратов, таких как ацикловир и подобные. В особо тяжелых редких случаях могут быть назначены гормональные препараты противовоспалительного действия.
Возможные осложнения
Ребенка нужно держать под пристальным наблюдением в течении всего периода заболевания, так как возможны различные осложнения. Если появились одышка, боли в груди, посинел носогубный треугольник – это может быть симптомом развивающейся пневмонии, которую провоцирует инфекция. Если появились неясные боли в левой половине брюшины, напряжены мышцы живота – возможен разрыв селезенки. В таких случаях промедление опасно, нужно как можно быстрее вызвать неотложную помощь.
Последствия
После выздоровления и исчезновения всех симптомов ребенок все равно остается ослабленным, инфекция еще жива, поэтому ему необходим период реабилитации, чтобы полностью восстановить иммунную систему. В зависимости от степени тяжести перенесенной болезни, детям дают отвод от прививок на срок от полугода до года.
Ребенку нежелательно находиться на солнце, нельзя перегреваться и переохлаждаться, менять климат. Категорически запрещены физические нагрузки. Школьники освобождаются от уроков физкультуры не менее, чем на полгода – это связано с тем, что селезенка очень медленно восстанавливается в своих размерах и любая физическая нагрузка может ее травмировать и даже привести к ее разрыву.
Еще в течении нескольких месяцев ребенок будет капризничать, плохо кушать, быстро уставать, это инфекция проявляет себя. Отнеситесь к нему с пониманием, не ругайте, а помогите восстановиться.
Инфекционный мононуклеоз противоречивое заболевание. С одной стороны, оно не требует какого-то специального лечения, и переболевший человек второй раз уже не заразится. Но вирус Эпштейна-Барр имеет онкогенную природу, и это не может не тревожить тех родителей, дети которых перенесли данное заболевание.
Поэтому нужно наблюдать картину крови. Если атипичные мононуклеары долго не исчезают, и состав крови остается нарушенным, то значит инфекция жива, и ребенок должен обязательно состоять на учете у врача-гематолога и проходить регулярное обследование.
И конечно, элементарные истины, о которых все знают, но редко кто выполняет: здоровый образ жизни, который включает в себя закаливание организма, правильное питание, диеты исключающее так любимую детьми кока-колу, чипсы и т.д., умеренные занятия спортом, свежий воздух.
Тогда у вируса не останется ни малейшего шанса, инфекция будет подавлена, а ваш ребенок – всегда здоров.
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
lecheniedetej.ru