Моча у детей норма: Анализ мочи расшифровка у детей, норма в таблице
Анализ мочи расшифровка у детей, норма в таблице
Расшифровка анализа мочи у детей также важна, как и для взрослых.
Моча – это жидкость, которая образуется при поступлении плазмы крови к почкам. В клубочках она фильтруется, часть веществ всасывается обратно через внутрисосудистую жидкость, часть – выделяется в виде мочи. Далее выделительная жидкость попадает внутрь мочевого пузыря. При его опорожнении моча поступает внутрь мочевыделительного канала и выходит через уретру.
Собираем анализ мочи у ребенка правильно
Для проверки здоровья и постановки диагноза терапевт назначает общий анализ мочи (ОАМ). Это метод лабораторной диагностики, определяющий параметры урины. Чтобы врач правильно интерпретировал результаты анализа мочи, которые ему передаст лаборант, необходимо правильно собирать урину.
- Сбор мочи производятся до начала лечения, так как даже незначительное применение лекарств изменит результат. Поэтому необходимо исключать все препараты за неделю до тестирования.
- Если употребляются лекарственные средства, которые постоянно необходимы для поддержания здоровья, об этом предупреждают лечащего врача и лаборанта.
- За несколько дней до сдачи анализа мочи придерживаются диеты: не едят жирное, жаренное, соленое, острое. Детям есть меньше сладкого.
- В день сдачи анализа мочи не есть, сразу после сна собрать мочу в контейнер, который является стерильным, то есть не содержит микроорганизмы. Нельзя применять для этих целей банки, так как там есть микробы, которые не исчезнут, даже после мытья. Результат будет ошибочным, выявится содержание белка, бактерий, других загрязнений.
- Перед сбором биоматериала вымыть тело с помощью бактерицидного мыла.
- Если моча собирается у взрослых детей, во время мочеиспускания под наружные половые органы подставляется контейнер. Если у младенцев – используется мочеприемник, который крепится на область выхода из влагалища у девочек, вокруг полового члена у мальчиков. После мочеиспускания содержимое мочеприемника переливается внутрь стерильного контейнера.

- После того, как образец мочи собран, его доставляют в лабораторию. Максимальное время транспортировки – не более одного часа. Если время продлевается, образец помещают внутрь холодильной камеры. Замораживание не допустимо.
- На образце пишут данные пациента, фамилию врача и время сбора.
Особенности расшифровки общего анализа мочи у детей
По общему анализу мочи судят о работе мочевыделительной, сердечно-сосудистой системах, о работе почек, печени. Показатели, которые определяют, едины для взрослых и детей. Отличие состоит в количественных изменениях.
- Цвет урины свидетельствует о концентрационной способности почек, состоянии водно-солевого баланса. У здорового человека любого возраста он должен быть соломенно-желтым. Утром он отличается, так как моча за ночь становится более концентрированной (веществ образуется больше, жидкости меньше). При уменьшении выпитой воды за день или повышенном потоотделении, урина претерпевает временные физиологические изменения, появляется отклонение цвета до янтарного.
- Прозрачность мочи: в норме жидкость должна быть без примесей, осадка, помутнения, пены. При осмотре ее на свету выявляется полная прозрачность. Помутнение обнаруживается при нарушении работы мочевыделительной системы.
- Запах мочи специфический, не гнилостный. Для детей характерно его изменение после употребления различных продуктов, так как фильтрационная способность почек не развита.
- Удельный вес (плотность). Этот физический показатель оценивает функцию клубочков почек к фильтрации, чем больше веществ (белка, глюкозы) выделяется через орган, тем темнее моча и выше удельный вес. Плотность мочи зависит от употребляемой пищи: от белковой – возрастает, от большого количества овощей – уменьшается.
- Кислотно-основное состояние. Зависит от соотношения кислот и щелочей, которые выделяются из крови в почки и мочевой пузырь. Для новорожденных характерен щелочной показатель, с возрастом он увеличивается.
У младенцев pH зависит от питания: при грудном вскармливании — более нейтральный, при искусственном – щелочной.
- Белок у здорового человека любого возраста не определяется. Появление белка наблюдается при патологических процессах организма.
- Глюкоза в моче обычно отсутствует у здорового человека любого возраста, появляется при нарушении обмена веществ. Ее в моче определяют, если в крови выявилось превышение углевода. Появление глюкозы наблюдается при диабете и почечных нарушениях.
- Эпителий в моче – это клетки слизистой оболочки мочевыводящих путей. Присутствуют небольшим количеством у здоровых людей всех возрастов. Если показатель повышен, врач будет искать наличие воспаления мочевыделительной системы. Чаще всего бывает при воспалении мочевого пузыря и уретры.
- Цилиндры — это структуры, которые образуются внутри почечных канальцев. Анализ мочи здорового ребенка их не выявляет. Их появление допускается только для новорожденных. Если цилиндры обнаруживаются, это свидетельствует о почечной недостаточности.
- Лейкоциты – это клетки иммунной системы, они служат для уничтожения чужеродных микроорганизмов.
 Поэтому при их многочисленном появлении терапевт заподозрит инфекцию, вызванную микробами. Их количество зависит от возраста ребенка.
Поэтому при их многочисленном появлении терапевт заподозрит инфекцию, вызванную микробами. Их количество зависит от возраста ребенка. - Эритроциты – это клетки внутрисосудистой жидкости, которые переносят белок – гемоглобин. Их число для нормального показателя анализа мочи ограниченно. Если количество эритроцитов повысилось, значит, образовалось повреждение слизистой оболочки мочевыделительной системы. Количество эритроцитов нормального анализа одинаково для всех возрастов.
- Бактерии, грибки отсутствуют у здоровых людей. Их появление бывает от неправильного сбора выделительной жидкости, долгой транспортировке. Микробы в анализе выявляются при пиелонефрите у детей.
- Соли появляются у здоровых людей при характерном питании (употребления солений, поваренной соли в рационе питания). У младенцев при введении прикорма или грудном вскармливании обнаруживается в норме. Много кристаллов обнаруживается только при наличии мочекаменной болезни.
- Слизь образуется после воспалительных заболеваний мочевыделительной системы, у здоровых людей отсутствует.

- Билирубин, уробилиноген отсутствует, является признаком заболеваний печени.
- Кетоновые тела – это компонент жирового и углеводного обмена, отсутствует у здоровых людей, появляются только у маленьких детей после долгой безуглеводной диеты.
Для оценки расшифровки общего анализа мочи обращаются к терапевту. Заболевания проходят с увеличением нескольких показателей, например, лейкоциты, эритроциты и цилиндры повышаются после появления мочекаменной болезни.
Важно! Часто показатели появляются при приеме некоторых лекарств.
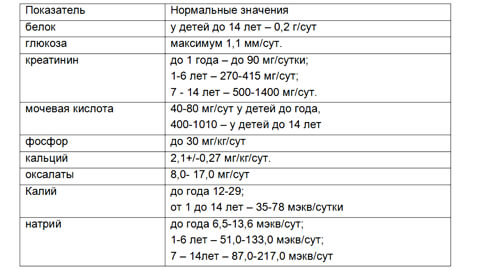
Общая таблица показателей анализы мочи у детей
Для того чтобы терапевту было легче расшифровать данные лабораторного исследования общего анализа мочи у детей, сделана таблица норм. Пациенты могут сами узнать, каковы их показатели, нормальны ли они, до посещения врача.
Общий анализ мочи у детей норма и расшифровка результатов в таблице.
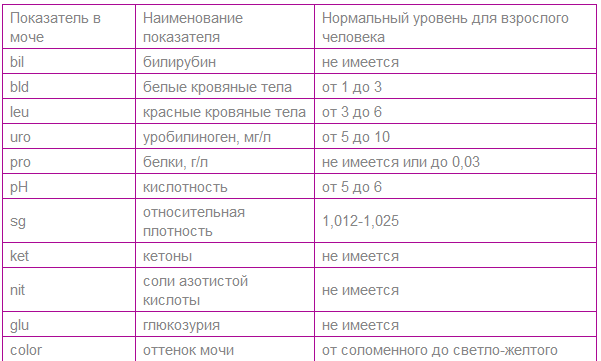
| Показатель | Латинская аббревиатура | Норма для младенцев | Норма для детей от 1 года |
|---|---|---|---|
| Цвет | COLOR | Соломенно-желтый | Соломенно-желтый |
| Прозрачность мочи | Прозрачный, мутность отсутствует | Прозрачный, мутность отсутствует | |
| Запах | Специфический | Специфический, меняется в зависимости от употребляемой пищи | |
| Плотность | SG | 1001-1006 | 1011-1025 |
| Кислотно-основная реакция | Ph | 4,5-7 | 5-8 |
| Белок | PRO | Нет | Отсутствует, но иногда доходит до 0,035 г/л |
| Глюкоза | GLU | Нет | Нет |
| Эпителий | 0-1 | 1-3 | |
| Цилиндры | Нет | 0-2 | |
| Лейкоциты | LEU | 0-3 | 0-5 |
| Эритроциты | BLD | Нет | 0-2 |
| Бактерии, грибы | NIT | Нет | Нет |
| Соли | Нет | Нет | |
| Слизь | Нет | Нет | |
| Билирубин | BIL | Нет | Нет |
| Уробилиноген | URO, UBG | Нет | 4-8 мг/л |
| Кетоновые тела | KET | Нет | Нет |
Анализ мочи по Нечипоренко у детей
Анализ мочи по Нечипоренко проводится, если общий анализ мочи дал неточные результаты или показал ошибочные данные. Метод более информативен, чем общий анализ мочи, так как показывает точное число клеток на 1 мл жидкости. Общий анализ мочи проводится с помощью микроскопии. Для его проведения требуется средняя порция мочи. То есть ребенок сначала мочится внутрь унитаза, потом в контейнер, затем опять внутрь унитаза. Поэтому сбор образца у младенца затрудняется.
Метод более информативен, чем общий анализ мочи, так как показывает точное число клеток на 1 мл жидкости. Общий анализ мочи проводится с помощью микроскопии. Для его проведения требуется средняя порция мочи. То есть ребенок сначала мочится внутрь унитаза, потом в контейнер, затем опять внутрь унитаза. Поэтому сбор образца у младенца затрудняется.
Время для перемещения его лаборанту должно быть как можно меньше. Клетки подсчитывают с помощью полуавтоматического анализатора, поэтому уменьшается риск врачебной ошибки.
Для детей существуют свои нормы анализа мочи по Нечипоренко:
- белых кровяных телец – не более 2 тысяч клеток на 1 мл жидкости;
- красных кровяных телец – не более 1 тысячи клеток;
- цилиндров до 15-20.
| Показатель | Норма для детей на 1 мл |
|---|---|
| Белые кровяные тельца | не более 2000 |
| Красные кровяные тельца | не более 1000 |
| Красные кровяные тельца | до 15-20 |
Анализ мочи по Зимницкому у детей
Анализ мочи по Зимницкому назначают после выявления множества цилиндров в общем анализе мочи и пробе Нечипоренко. С помощью этого анализа собирается вся суточная моча. То есть каждые три часа пациент мочится внутрь емкости и отдает образец медсестре. Лаборант определяет количество мочи и ее удельный вес.
Так отслеживается концентрационная функция почек, то есть их способность разбавлять выделенные вещества мочой.
У здорового ребенка днем выделяется больше урины, так как ночью функция почек замедляется. Каждая отдельная порция должна быть с разной плотностью мочи, но колебания незначительны. После питья жидкости (это заносится в дневник), мочи должно быть больше.
Причины изменения общих свойств мочи
Причины изменения общих свойств мочи бывают не только во время болезней, но и во время смены рациона питания или окружающей обстановки. Показатели анализа мочи у детей меняются после долгого нахождения на солнце. Если обнаруживаются нарушения норм, врач назначает дополнительные обследования. Это возможно при патологии печени, болезнях почек, почечной недостаточности, сахарном диабете, мочевыводящих путей, мочевого пузыря или уретры, нарушения обмена веществ, сердечно-сосудистых заболеваний и других патологий. Чтобы не пропустить начавшееся детское заболевание мочевыделительной и других систем, необходимо ежегодно проходить осмотр ребенка у врача, осуществлять исследования крови и мочи. Вовремя выявленная патология и правильное лечение способствуют благоприятному прогнозу.
показатели нормы и расшифровка результатов
Любая патология, выявленная на ранней стадии, гораздо легче поддается лечению, чем запущенное заболевание. Это правило особенно актуально для детского организма, ведь болезнь у ребенка зачастую развивается быстрее, чем у взрослого человека. Поэтому необходимо тщательно следить за появлением первых тревожных сигналов, которые могут стать началом серьезных проблем со здоровьем малыша. Обнаружить патологию на первоначальном этапе позволят клинические анализы, в том числе исследование мочи ребенка.
Показатели общего анализа мочи детей: норма и отклонения
Прежде всего, давайте выясним, какие показатели исследуются в ходе анализа мочи ребенка.
Органолептические показатели
На первом этапе исследования биоматериала анализируются органолептические показатели – внешний вид и запах мочи, а также некоторые другие характеристики.
Объем . Существуют значения нормы, согласно которым в день у ребенка должно вырабатываться определенное количество мочи. Конечно, этот показатель зависит не только от состояния здоровья и возраста, но и от внешних факторов – температуры воздуха, количества выпитой жидкости и съеденной пищи, физической нагрузки. Вычислить приблизительный нормальный уровень суточной нормы объема мочи можно по формуле:
600 + 100 × (N – 1) = количество в мл,
где N – возраст ребенка.
Используя эту формулу, мы получим значение нормы с погрешностью в 200–300 мл. Если суточный объем у ребенка превышает полученный результат более чем в два раза, то причиной может быть переохлаждение, цистит, невроз или воспалительный процесс. Если объем составляет менее третьей части нормы, то возможны заболевания почек.
Цвет . Нормальный оттенок мочи у детей – светло-желтый, янтарный. Оттенки урины, отличающиеся от нормальных, вызывают определенные продукты питания (например, свекла) и медикаменты. Если не брать во внимание эти факторы, то бесцветная или бледная моча может быть свидетельством сахарного диабета, а насыщенный красный оттенок – признаком травмы почек.
Обратите внимание!
Моча новорожденного малыша в течение первых 10 дней его жизни может менять цвет от прозрачного до кирпично-оранжевого. Это нормально и связано со становлением мочеполовой системы организма.
Запах . Моча новорожденного практически не пахнет, с возрастом выделения приобретают характерный специфический запах, но чаще всего не сильно выраженный. Резкий запах может быть сигналом ацетонемии, сахарного диабета или инфекции в мочевыводящей системе.
Пенистость . Если взболтать пузырек с собранным материалом, то на поверхности жидкости появится нестойкая белая пена, которая довольно быстро исчезнет. Такой результат считают нормальным. Если пена долго не оседает, это говорит об избытке в ней белка. Для младенцев – это норма. Но если малыш уже вышел из грудного возраста, то повышенная пенистость может свидетельствовать о стрессе, аллергии, переохлаждении, обезвоживании или восстановительном периоде после инфекционного заболевания.
Прозрачность . Свежая моча у детей чаще всего прозрачная. Однако простояв какое-то время, она может стать мутной. Такая реакция может быть обусловлена особенностями рациона питания либо других внешних факторов и считается нормальной, если не приобретает постоянный характер. В противном случае изменение прозрачности мочи может быть свидетельством мочекислого или оксалатно-кальциевого диатеза.
Физико-химические показатели анализа мочи детей
Плотность , также называемая удельным весом, может изменяться в зависимости от возраста и некоторых внешних факторов. Нормальным значением является 1,003-1,035 г/л, причем у новорожденных детей оно обычно приближено к нижней границе, увеличиваясь по мере взросления. Повышенная плотность мочи возникает при сахарном диабете, чрезмерном употреблении жидкости, обезвоживании или олигурии. Низкое значение может быть признаком несахарного диабета, почечной недостаточности или полиурии.
Кислотность (уровень pH). Нормальный показатель кислотности – 5–7 по шкале pH. Если вы собрали анализ после еды, то может быть зафиксировано незначительное превышение этого уровня. Во всех других случаях повышенный уровень pH может означать хроническую почечную недостаточность или опухоли органов мочеполовой системы, а пониженный – сахарный диабет, обезвоживание, диарею или туберкулез.
Биохимические показатели
Биохимический состав мочи ребенка позволяет оценить, насколько правильно работают почки и органы мочеполовой системы.
Белок . Уровень белка является одной из самых показательных характеристик общего анализа мочи детей. Если патологии нет, то содержание белка должно быть максимально близким к нулю, не более 0,08 грамм в сутки (при физических нагрузках – не более 0,25 грамм). Если показатель завышен, речь может идти о наличии у ребенка воспалительных заболеваний мочевыводящих путей (например, цистите или уретрите), опухолях, туберкулезе почек и некоторых других специфических заболеваний.
Сахара (глюкоза) . Этот показатель, так же как и предыдущий, должен быть практически равным нулю. Он может быть незначительно выше в случае злоупотребления сладкими продуктами или после сильного стресса, но такие изменения носят кратковременный характер. Если уровень глюкозы стабильно остается высоким без видимых внешних причин, то следует в ближайшее время сдать дополнительные анализы на глюкозу. Единственное исключение – новорожденные дети, для них содержание некоторого количества сахара в моче является нормальным.
Это важно!
Грудное вскармливание делает мочу малыша менее концентрированной. Практически все вещества, которые получает ребенок с молоком матери, организм перерабатывает без отходов. Искусственное же вскармливание повышает нагрузку на почки.
Билирубин . Присутствие этого вещества может быть свидетельством нарушения работы печени или наличия камней в почках и мочевыводящих путях. Также не исключено, что причиной повышенного уровня билирубина стало несбалансированное питание, в частности – переизбыток углеводов в ежедневном рационе.
Кетоновые тела . Под этим термином понимают содержание в моче ребенка таких веществ как ацетон, ацетоуксусной и бета-оксимасляной кислот. При сильном дефиците глюкозы в организме начинается активный распад жиров, в результате которого кетоновые тела выделяются с дыханием и мочой. Запас сахара в печени у детей меньше, чем у взрослых, поэтому высокое содержание кетоновых тел в моче может быть вызвано сильным стрессом, голоданием или недостатком углеводов. Но есть и патологические причины – различные инфекционные заболевания или сахарный диабет.
Уробилиноген . Это вещество может находиться в моче здорового ребенка, но лишь в незначительных («следовых») количествах. Когда уровень уробилиногена в моче превышает 10 мкмоль (6 мг), подозревают наличие патологии – печеночной недостаточности или воспаления кишечника.
Микроскопические характеристики мочи ребенка
Исследование данных характеристик проводят после специальной процедуры, которая необходима для получения осадка. С помощью центрифуги содержимое пробирки «взбалтывается» в течение нескольких минут до получения характерной плотной взвеси на дне сосуда. Именно этот осадок и становится объектом изучения под микроскопом. Все показатели микроскопического анализа мочи ребенка делятся на два типа – органические и неорганические.
Очень важно соблюдать правила гигиены перед забором мочи для анализа – если наружные половые органы ребенка недостаточно хорошо промыты, то результат исследования может быть неточным. В частности, при исследовании осадка будет выявлен повышенный уровень лейкоцитов . Причин волноваться нет, если количество белых кровяных телец в поле зрения не превышает 5 штук, в других случаях можно подозревать одно из заболеваний почек.
Количество красных кровяных телец ( эритроцитов ) в моче здорового ребенка не должно превышать 2 штук в поле зрения. Повышенное содержание свидетельствует о какой-либо вирусной инфекции, связанной с увеличением температуры тела, мочекаменной болезни или отравлении токсинами.
Также к микроскопическим характеристикам общего анализа мочи у ребенка относится количество цилиндрических частиц различных типов – гиалиновых, зернистых и восковых. Нормальным показателем для каждой разновидности является их полное отсутствие. Если в моче малыша обнаружены гиалиновые цилиндры, то следует опасаться наличия инфекционных заболеваний (грипп, ветрянка, корь, краснуха и т.д.). Зернистые цилиндры являются частыми спутниками лихорадки и поражений канальцев почек. А восковые цилиндрические частицы могут быть свидетельством хронического заболевания почек.
Бактерии , обнаруженные в моче ребенка, являются довольно опасным сигналом, обычно сопровождающимся и другими симптомами – болезненное мочеиспускание и жжение внизу живота. Наличие бактерий – это признак вирусного заболевания мочевыделительной системы.
Амилаза – это фермент, который образуется в поджелудочной железе. При каких-либо нарушениях работы этого органа вещество попадает в кровь, а затем в мочу. Нормальным содержанием амилазы в моче ребенка считают количество до 460 ед/л.
Еще одним показателем являются дрожжевые грибки . Их наличие свидетельствует о кандидамикозе, который в свою очередь часто является причиной неправильного лечения антибиотиками.
К неорганическим веществам, которые могут содержаться в моче ребенка, относятся различные соли . Чаще всего их наличие в осадке не означает какой-либо патологии, а служит лишь признаком неправильного питания ребенка.
Для того чтобы все эти показатели анализа детской мочи служили достоверным признаком наличия или отсутствия заболеваний, следует знать, что может повлиять на точность результата.
Какие факторы могут повлиять на точность результатов общего анализа мочи ребенка
Прежде всего, перед забором материала стоит позаботиться о соблюдении всех гигиенических правил. В противном случае результат анализа может быть искажен различными примесями. Накануне следует ограничить малыша в употреблении некоторых продуктов, которые могут повлиять на цвет выделений – свеклы, моркови, ревеня и других. Подобное действие могут оказывать некоторые медикаменты – например, аспирин способен придать моче розоватый оттенок. Поэтому если прерывать курс лекарственной терапии нежелательно, то лучше перед анализом проконсультироваться с врачом.
Умение расшифровать результаты анализа мочи у ребенка – это полезный навык, который может пригодиться при выборе специалиста в случае подозрения на патологию. Но самостоятельно ставить диагноз нельзя ни в коем случае – оценить клиническую ситуацию на основании совокупности факторов сможет лишь профессиональный врач.
Показатель | Его значение | Норма | О чем расскажут изменения | |
Цвет | Физический показатель, который зависит от наличия в моче пигментов. На него также может влиять питание ребенка, употребление лекарств и изменение плотности мочи. | Желтый любого оттенка, но чаще соломенного. | Темно-желтая окраска мочи бывает при желтухе; красная – при травмах, гломерулонефрите, мочекаменной болезни; очень бледная (почти бесцветная) – при диабете; цвета мясных помоев – при гломерулонефрите, инфаркте, камнях или туберкулезе почки; черная – при меланоме. | |
Запах | Физический показатель, на который могут влиять продукты с эфирными маслами. | Специфический, но не резкий. | Специфический, но не резкий. | Моча пахнет резко, если у ребенка инфекция, обезвоживание, сахарный диабет. |
Прозрачность | Параметр, показывающий, есть ли в моче помутнение. Если моча ребенка долго стояла до того момента, как попала в лабораторию, она может помутнеть из-за выстаивания солей. | Моча прозрачная. | Моча прозрачная. | Мутность мочи может быть вызвана большим содержанием уратов, карбонатов, фосфатов, мочевой кислоты, эритроцитов, эпителиальных клеток, лейкоцитов. |
Кислотность | Физический параметр, определяемый по количеству кислот и щелочей в моче. На него влияет питание ребенка и физические нагрузки. | Нейтральная (рН 7) либо слабокислая (рН от 5 до 7). | Нейтральная (рН 7) либо слабокислая (рН от 5 до 7). | Кислотность понижается при серьезных патологиях почек, растительной диете, инфекциях и опухолях мочевыводящей системы, длительной рвоте, повышенном уровне калия. Кислотность повышается при сахарном диабете, строгой диете, большом потреблении мяса, лихорадке, приеме некоторых лекарств, нехватке жидкости и уменьшении уровня калия. |
Плотность | Физический параметр, обусловленный растворенными в моче веществами. Это показатель работы почек, по которому также можно определить обезвоживание. В норме при избыточном потреблении мяса плотность мочи будет больше, а при избытке фруктов и овощей в меню – меньше. | В первые десять дней жизни плотность будет составлять 1,008-1,018, далее до 6-месячного возраста плотность составляет 1,002-1,004, в 6-12 месяцев – 1,006-1,010, в 3-5-летнем возрасте – 1,010-1,020, в 7-летнем возрасте – 1,008-1,022, старше 10 лет – 1,011-1,025. | В первые десять дней жизни плотность будет составлять 1,008-1,018, далее до 6-месячного возраста плотность составляет 1,002-1,004, в 6-12 месяцев – 1,006-1,010, в 3-5-летнем возрасте – 1,010-1,020, в 7-летнем возрасте – 1,008-1,022, старше 10 лет – 1,011-1,025. | Плотность понижается при сбоях в работе почек, избыточном потреблении жидкости, несахарном диабете, приеме диуретиков. Плотность повышается при лечении антибиотиками и мочегонными препаратами, инфекциях, сахарном диабете, нехватке жидкости в рационе, а также патологиях паренхимы почек. |
Белок | Органические соединения, в составе которых есть аминокислоты. | Для мочи новорожденных нормально содержание белка до 5 г/литр. Также в норме белок может появляться после долгого стояния и физических упражнений. | Для мочи новорожденных нормально содержание белка до 5 г/литр. Также в норме белок может появляться после долгого стояния и физических упражнений. | Среди патологических причин появления белка в моче можно назвать пиелонефрит, гломерулонефрит, аллергические реакции, злокачественные опухоли, эпилепсию, сердечную недостаточность. |
Глюкоза | Простой углевод, который может попадать в мочу при повышении его концентрации в крови. | В норме в детской моче глюкоза может появляться после кормления (особенно углеводными продуктами) и при любых нарушениях пищеварения. | В норме в детской моче глюкоза может появляться после кормления (особенно углеводными продуктами) и при любых нарушениях пищеварения. | Появление глюкозы в моче (глюкозурия), как патологический симптом, бывает при сахарном диабете и нефритах, а также при других эндокринных заболеваниях и болезнях поджелудочной железы. |
Билирубин | Желчный пигмент, появляющийся в моче при его повышении в кровотоке. | Отсутствует. | Отсутствует. | Выявление билирубина в моче чаще всего связано с патологиями желчного пузыря и печени, но также может быть признаком почечной недостаточности. |
Уробилиноген | Желчный пигмент, образующийся в кишечнике из билирубина. | Отсутствует. | Отсутствует. | В моче уробилиноген может появляться вследствие гемолитической формы желтухи, поражений кишечника и печени. |
Кетоновые тела | Токсичные соединения, образующиеся в организме в процессе обмена углеводов и жиров. | В норме могут присутствовать в анализе мочи ребенка на низкоуглеводной диете. | В норме могут присутствовать в анализе мочи ребенка на низкоуглеводной диете. | Как патологический симптом, кетонурия характерна для голодания, многократной рвоты, острого панкреатита, тиреотоксикоза и сахарного диабета. |
Индикан | Вещество, образующееся при окислении индола. | Отсутствует. | Появление индикана в моче характерно для болезней кишечника, желудка и поджелудочной железы. | |
Эпителий | Эпителиальные клетки, попадающие в мочу с внутренней поверхности органов выделительной системы. | От 1 до 3 в поле зрения. | Большее число эпителиальных клеток характерно для нарушений процедуры сбора мочи, а также воспалений мочеточников и мочевого пузыря. | |
Цилиндры | Своеобразные слепки почечных канальцев, состояние из белка, капель жира, клеток эпителия, клеток крови, белка. | В моче новорожденных выявляются гиалиновые цилиндры (из белка). | Выявление в моче большого количества зернистых и гиалиновых цилиндров возможно при нарушении питания и водного баланса, а также при расстройствах пищеварения. Также число цилиндров может повышаться вследствие действия на ребенка физической нагрузки, жары или холода. Патологическими причинами цилиндрурии являются гломеруло- и пиелонефрит, вирусные инфекции, амилоидоз и инфаркт почки и другие патологии. | |
Бактерии | Патологические микроорганизмы, попавшие в мочу. | Отсутствуют. | Выявление бактерий указывает на бактериальную инфекцию мочевыводящих путей. | |
Эритроциты | Красные кровяные клетки, попавшие в мочу. | До 2-3 в поле зрения. В норме эритроцитов в моче ребенка может быть больше после физической нагрузки. | Гематурия является признаком острого гломерулонефрита, инфаркта почки, мочекаменной болезни. Также повышение эритроцитов в моче характерно для раковых процессов в мочевом пузыре или почках. | |
Кристаллы солей | Содержание солей в моче зависит от особенностей питания ребенка и его физической активности. Соли могут быть представлены уратами, фосфатами, оксалатами. | Выявляются довольно часто, особенно во время грудного вскармливания, а также во время введения прикорма. | Избыток уратов характерен для обезвоживания, почечной недостаточности, нефритов, подагры, мочекислого диатеза. Повышение оксалатов указывает на большое потребление продуктов с витамином С, а также может быть признаком сахарного диабета и пиелонефрита. Повышение количества фосфатов указывает на щелочную реакцию мочи. В такой моче много кальция. | |
Лейкоциты | Белые кровяные клетки, которые в небольшом числе всегда присутствуют в моче. | До 3 в поле зрения. Если анализ собирали с нарушениями, число лейкоцитов может быть до 25-50 в поле зрения. | Увеличение этого показателя характерно для воспалительных процессов в мочевыделительной системе – пиелонефрита, воспаления мочеточников, уретры, мочевого пузыря, половых органов. | |
Слизь | Продукт, выделяемый клетками слизистых оболочек. | Отсутствует. | При обнаружении слизи в моче возможны воспалительные процессы в мочевыводящих путях. |
что значат, причины повышенного количества, диета, норма
Изменения в анализах мочи детей не всегда связаны с заболеваниями. К примеру, выявленные в моче соли могут указывать лишь на изменения питания ребенка. Однако бывает, что показатели анализа помогают выявить довольно серьезные патологии. Опасны ли такие соли, как ураты и почему они могут появиться в моче ребенка?
Что это?
Уратами называют один из видов солей, выявляющихся во время проведения общего анализа мочи. Такие соли образуются из мочевой кислоты, которая соединена с калием или натрием. Они обычно выявляются в моче с кислой реакцией.
Аморфные ураты
Так называют несформированные соли, придающие моче розово-коричневый оттенок. В норме такой вид уратов определяется в единичном количестве. Избыточное появление аморфных уратов возможно при застоях мочи, гломерулонефритах, лихорадке либо почечной недостаточности.
Когда стоит беспокоиться?
Когда ураты выявлены при повторном анализе (в том числе после изменений питания ребенка), а их количество помечено тремя или четырьмя плюсами, это является показанием для более глубокого обследования малыша.
Есть ли дополнительные симптомы болезни?
В большинстве случаев никаких клинических проявлений выделений уратов с мочой нет, а соли определяются только в анализе. Вызвать подозрения способно лишь изменение окраски мочи.
Если же такой вид солей настолько накопился, что стал причиной образования камней, то у ребенка может развиться инфекция мочевых путей или возникнуть закупорка.
При избыточном накоплении уратов в мочевыводящих путях у ребенка могут появиться:
- Нарушения сна;
- Гиперактивность и подвижность;
- Ускоренное развитие;
- Отказ от еды;
- Запоры;
- Красноватые пятна на коже;
- Приступы рвоты в утреннее время;
- Возможны астматические приступы.
Возможные причины
Наиболее частыми факторами, вызывающими повышенное выделение уратов с мочой ребенка, являются:
- Изменения питания (избыток в рационе мясных, рыбных блюд, сыра, чая, помидор, шоколада).
- Недавно перенесенная болезнь, при которой была лихорадка, рвота либо понос.
- Плохое кровоснабжение почек.
- Недостаточное поступление жидкости в организм ребенка, а также траты при повышенной потливости, во время рвоты либо поноса.
- Прием медикаментов (обычно жаропонижающих средств либо антибиотиков).
- Инфекционные болезни мочевыводящих путей.
- Подагра (в детском возрасте появляется крайне редко).
- Лейкоз (некоторые виды).
- Наследственная склонность.
- Голодание.
- Глистная инвазия.
Лечение
Основой терапии избыточного выведения уратов с детской мочой является диета. Если обследование определило наличие конкрементов, врач назначит медикаментозные препараты.
Ребенку в зависимости от клинических проявлений будут предписаны противовоспалительные средства, мочегонные препараты, анальгетики. В некоторых случаях приходится прибегать к разным методам дробления камней.
Диета
Лечебная диета, предписанная малышам с уратурией, имеет номер 6. В питании ребенка, в моче которого выявлено много уратов, не должно быть:
- Бульонов;
- Консерв;
- Субпродуктов;
- Жирных сортов рыбы и мяса;
- Шоколада.
Ограничить придется такие продукты, как:
- Нежирная рыба;
- Острые блюда;
- Соль и специи;
- Блюда из бобовых;
- Лук, капуста, шпинат.
В питании ребенка с большой концентрацией уратов в моче должны быть:
- Молочные продукты;
- Макароны;
- Блюда из круп;
- Ржаной и пшеничный хлеб;
- Вегетарианские супы;
- Картофель, огурцы, сладкий перец, баклажаны, тыква;
- Яйца;
- Груши, яблоки, цитрусовые фрукты, виноград, инжир, крыжовник, бананы;
- Сладкие блюда;
- Орехи;
- Курага и другие сухофрукты;
- Варенье, мармелад.
Ускорить выведение солей из организма ребенка поможет обильное питье. Давайте ребенку обычную и минеральную воду, соки и морсы.
Если изменения выявлены у грудного малыша, диету должна соблюдать кормящая мама.
Возможные осложнения
Длительное выделение большого количества уратов опасно в первую очередь риском образования камней и развития подагры. Если камни станут причиной закупорки мочевых путей, это способно вызвать гидронефроз, а также пиелонефрит.
Крупные камни могут повредить ткани мочевыводящих путей, стать причиной воспаления или кровотечения. В тяжелых случаях может развиться хроническая недостаточность почек.
Профилактика
Для предотвращения избыточного образования солей в детской моче и риска появления камней в почках следует позаботиться о сбалансированности рациона питания ребенка, а также достаточном питьевом режиме.
Также важно добавить в жизнь ребенка регулярные физические нагрузки, снизить стрессы, обеспечить спокойный полноценный сон.
показатели нормы и патологии, возможные причины
Бактерии в моче у ребенка обнаруживаются при нарушении правил подготовки к анализу, либо при заболеваниях мочеполового тракта. Чтобы определить это, нужно провести дополнительное обследование. Лечебные мероприятия показаны только в случае подтверждения заболевания.
Что это значит
Состояние, при котором в моче выявляют бактерии, называют бактериурией. Выделяют две ее формы:
- транзиторная, при которой микроорганизмы находят однократно из нескольких анализов;
- постоянная, если бактерии найдены во всех исследуемых образцах с интервалом в несколько дней.
Бактериурия может быть явной, если у малыша есть признаки неполадок со здоровьем. Скрытая бактериурия протекает бессимптомно и выявляется только при плановом обследовании. Микроорганизмы, которые выявляются в моче, бывают патогенными и условно-патогенными. Первые — это те, которых не должно быть в организме, они вызывают заболевания. Условно-патогенная флора постоянно присутствует в организме, а заболевания она вызывает только при снижении иммунитета. К представителям условно-патогенной флоры относят кишечную палочку, протей, клебсиеллу.
Бактерии в моче у ребенка могут обнаруживаться однократно или постоянно
Причины бактериурии
Бактерии в моче могут быть обнаружены, если при сборе образца были допущены нарушения. К ним относят использование нестерильной емкости, отсутствие гигиенических мероприятий. Такая бактериурия обычно является транзиторной. Заподозрить ее можно, если у малыша нет никаких признаков болезни, количество бактерий в анализе мочи незначительное.
Постоянная бактериурия, сопровождаемая признаками ухудшения здоровья малыша, указывает на проблемы с мочеполовым трактом. Причинами такой бактериурии могут быть:
- пиелонефрит;
- цистит;
- уретрит.
Очень редко у детей развиваются половые инфекции — хламидиоз, гонорея, микоплазмоз. Эти бактерии могут распространяться через бытовые предметы, ребенок до года может получить инфекцию от зараженной матери.
Бактериурия бывает восходящей и нисходящей. При восходящей форме бактерии в моче у ребенка появляются вследствие недостаточной гигиены, либо при заболеваниях наружных половых органов, уретры. Нисходящая форма характеризуется проникновением микробной флоры из почек, мочевого пузыря.
Трактовка анализа
Норма бактерий в стандартном исследовании зависит от возраста малыша. У новорожденных моча почти стерильна, то есть микроорганизмов там обнаруживаться не должно. У малышей от 12 месяцев до шестилетнего возраста в норме должно быть не более 100 микробных единиц на 1 мл мочи. Пограничное значение бывает при транзиторной бактериурии. Если количество бактерий повышено в десятки раз, это указывает на заболевание. Кроме микробной флоры, в моче могут присутствовать клетки крови, эпителий, кристаллы соли, белок.
Пиелонефрит
Это воспаление почек, вызванное бактериальной флорой.
Клинически выраженный пиелонефрит проявляется повышением температуры, болями в области поясницы, учащенным мочеиспусканием. Моча становится мутной, иногда приобретает коричневый цвет и характерный неприятный запах. Подтвердить диагноз позволяет УЗИ почек и клинический анализ крови.
Цистит
Воспаление мочевого пузыря, возникает на фоне переохлаждения, недостаточного соблюдения личной гигиены и активизации бактериальной флоры. Болеют чаще девочки, это обусловлено особенностями строения мочевыделительной системы. Заболевание проявляется болями внизу живота, высокой температурой, частыми болезненными мочеиспусканиями. В моче выявляют бактерии, иногда эритроциты. Характерно помутнение мочи, она приобретает неприятный запах.
Уретрит
Воспаление слизистой мочеиспускательного канала. Вызвано условно-патогенной флорой, микоплазмами, уреаплазмами, кишечной палочкой. В детском возрасте встречается редко, в основном при недостаточном соблюдении личной гигиены. Заболевание проявляется дискомфортом в промежности, жжением при мочеиспускании. В моче, кроме бактерий, выявляют лейкоциты в большом количестве, эпителий.
Половые инфекции
Инфекции, передаваемые половым путем, развиваются не только у взрослых. В детском возрасте они тоже бывают, но путь передачи иной — контактно-бытовой. Ребенок заражается при общении с больным взрослым, недостаточно соблюдающим правила гигиены. Также инфекции распространяются через предметы — полотенца, одежду, игрушки.
Чаще дети заражаются хламидиями и микоплазмами. Болезнь протекает скрыто, единственными симптомами могут быть дискомфорт в области половых органов, незначительные выделения. В моче находят много кровяных клеток, слизь.
Правила сбора мочи
Чтобы исключить вероятность ложной бактериурии, урину на исследование нужно собирать правильно. У грудничков для сбора жидкости используют мочеприемник. Ребенка нужно тщательно подмыть, кожу вытереть насухо. У малышей постарше урину собирают в стерильный контейнер, который ставят в горшок. Собирать мочу в горшок, а потом переливать недопустимо. Если ребенок научился контролировать процесс мочеиспускания, берут среднюю порцию урины сразу в контейнер. Мочу на исследование лучше сдавать свежую, с утра.
Дополнительные исследования
Если было заподозрено транзиторное носительство бактерий в моче у ребенка, достаточно провести повторное исследование через 2-3 дня. При этом нужно использовать стерильную емкость, тщательно подмыть малыша перед сбором мочи.
При подозрении на патологическую причину бактериурии следует более тщательно обследовать малыша:
- общеклинические анализы крови;
- исследование мочи по Зимницкому и Нечипоренко;
- нитритный тест, обнаруживающий продукты жизнедеятельности бактериальной флоры;
- УЗИ почек.
По необходимости назначают компьютерную томографию, консультацию нефролога. Девочек вне зависимости от возраста направляют к гинекологу.
Тактика лечения
Ложная и транзиторная бактериурия проведения лечебных мероприятий не требуют. Родителей следует обучить правилам детской гигиены. С профилактической целью ребенку назначают курс растительных уросептиков — листья толокнянки, брусники, почечный сбор.
Лечение назначают при истинной бактериурии, даже бессимптомной.
Лечебная тактика зависит от заболевания, которое диагностировано у малыша. При легкой форме цистита или пиелонефрита достаточно симптоматической терапии — жаропонижающие средства, растительные уросептики. Клинически выраженные формы заболеваний, а также половые инфекции требуют назначения противомикробных средств курсом.
Препараты подбирают в зависимости от вида обнаруженной микрофлоры. При циститах и пиелонефритах рекомендованы нитрофураны, фторхинолоны. На микоплазмы, хламидии воздействовать сложнее, они располагаются внутриклеточно, что защищает их от действия антибиотиков. Назначают два антибактериальных препарата — из группы пенициллинов и макролидов.
Также рекомендуем почитать: оксалаты в моче у ребенка
норма и причины плохих показателей
Плановый или экстренный анализ мочи у детей проводится для первичной оценки функционирования мочевыделительной, пищеварительной, эндокринной, сердечно-сосудистой и других систем, идентификации патологических явлений.
Какие могут быть показания?
Плановая профилактическая лабораторная диагностика урины проводится в возрасте одного, трех и двенадцати месяцев. Рекомендуемая периодичность сдачи анализов после года – каждые шесть месяцев.
Внеплановое обследование выполняется перед вакцинацией, после прохождения курса терапии инфекционных, других типов недугов (для оценки ее эффективности), а также при необходимости оформить медицинскую справку по требованию учебных и других учреждений, изменении цвета, запаха, консистенции урины, выявлении болезненных симптомов.
Как правильно собирать мочу?
Во избежание искажения результатов нужно правильно собирать биоматериал. Вечером из рациона исключаются сладости, кислые, жирные, острые блюда, продукты с красителями, мочегонные средства. Недопустимы любые перегрузки, перегревания, переохлаждения организма накануне сбора мочи.
Во избежание попадания в урину микробов половые органы подмывают под водой без использования мыла.
Точные результаты получаются при исследовании собранной утренней мочи, имеющей максимальную концентрацию (оптимально, если после предыдущего мочеиспускания прошло не менее 5-6 часов).
Собирать мочу необходимо в стерильный контейнер
Максимальный интервал с момента сбора до сдачи урины – полтора часа. Увеличение показателя приводит к изменению характеристик биологической жидкости, размножению патогенных микробов, недостоверности результатов. Мочу нельзя замораживать, перегревать ввиду повышенного риска выпадения солей, которые ошибочно причислятся к патологиям.
Оптимальная разновидность емкости для сбора – стерильный аптечный контейнер. Альтернативный вариант – чистая сухая емкость с крышкой. Не следует брать материал из ночного горшка.
Первая (с отшелушившимся эпителием) и последняя часть порции мочи спускается в унитаз или горшок, собирается средняя порция.
Сбор урины у грудных детей
Сбор мочи у грудничков не следует проводить методом сливания биологической жидкости с пеленки или отжимания подгузника, поскольку к исследуемому материалу добавится огромное число примесей.
Собрать мочу у грудного ребенка можно при помощи мочеприемников
Малыша следует подкараулить перед ожидаемым мочеиспусканием, подставив чистую емкость. Упростить процесс сбора помогают специальные мочеприемники. Изделие, представляющее собой стерильный пакет из полиэтилена, крепится на сухую чистую кожу, фиксируясь клеящим гипоаллергенным слоем.
Предусмотрены отверстия для половых органов. Собранная моча переливается в стерильную тару и передается в лабораторное учреждение.
Виды анализов мочи
Диагностирование включает анализы:
Общий (клинический) анализ достаточен для оценки специалистом основных характеристик состояния здоровья пациента.
Накопительные пробы (обследование по Нечипоренко), в ходе которых исследуются микроскопические объемы материала, предписываются при выявлении эритроцитов, лейкоцитов, белка, хронических болезнях мочевыводящей системы.
Исследование по Зимницкому назначается при появлении признаков дестабилизации функционирования почек. Ребенок на протяжении суток мочится в стерильные емкости каждые три часа. Исследованию подлежат все баночки. Оценивается плотность, удельный вес биоматериала, диурез, суточный баланс.
В ходе бак посева (посева на стерильность) мочи вычисляется концентрация микроорганизмов (допустимое значение – до 1,0×102 КОЕ в 1 мл). Превышение нормы – признак бактериального инфицирования. Исследование позволяет проанализировать чувствительность к антибиотикам.
Биохимия (требуется суточный объем биологической жидкости) позволяет определить фосфорную, кальциевую, хлорную, натриевую, калиевую, глюкозную, ацетоновую, белковую концентрацию.
Тест-полоски – удобный способ проведения достоверного исследования без необходимости посещать лабораторию.
Основные показатели
В ходе обследования определяется:
- Цвет.
- Прозрачность.
- Объем.
- Удельный вес.
- pH.
- Наличие белка.
- Содержание уробилиногена, билирубина, лейкоцитов, эритроцитов, слизи, бактерий, солей, глюкозы, эпителия, цилиндров, кетоновых тел.
Расшифровка анализа
Расшифровка, имеющая большое диагностическое значение, входит в сферу компетенции врача или врача-лаборанта.
Цвет
Цветовая норма – соломенная (у новорожденных – бесцветная) или светло-желтая жидкость.
Причина цветовых изменений заключается в употреблении продуктов питания, лекарственных препаратов, витаминов, развитии патологических процессов.
Покраснение мочи обусловлено повышенным содержанием эритроцитов, характерным для интоксикационных процессов, заболеваний мочевого пузыря, цистита.
Белый оттенок – признак почечного туберкулеза, онкологии, недугов мочеполовой системы.
Черная моча – симптом гемоглобинурии. Жидкость цвета мясных помоев обнаруживается при отхождении солей, конкрементов.
Обезвоживание, заболевания, поражающие печень, сердце, проявляются темно-желтым оттенком. Преобладание коричневых, зеленых тонов свидетельствует о билирубиновом всплеске, представляющем собой следствие гнойных воспалений, болезней желчного пузыря, печени, застоя желчи.
Прозрачность
В норме примеси отсутствуют, биоматериал прозрачен. Помутнение указывает на повышение бактериальных, эпителиальных, солевых, эритроцитных, лейкоцитных, белковых показателей.
Запах
Биологическая жидкость характеризуется специфическим запахом. Преобладание аммиачного запаха обуславливается пиелонефритом, уретритом, образовавшимися опухолями. Сахарный диабет сопровождается запахом ацетона, «моченых яблок».
Объем
Для полноценного анализа достаточно 10 мл, фактический объем – наименее критичный параметр исследования. Иногда по рекомендации врача подсчитывается суммарный суточный объем.
Плотность (удельный вес)
Снижение параметра наблюдается вследствие нефрита, переизбытка жидкости, употребления медикаментов. Высокий удельный вес служит симптомом жидкостного дефицита, эндокринных сбоев, почечной недостаточности.
Норма для новорожденных: 1,001-1,018, 2-3-летних детей: 1,010-1,017, 4-12 летних детей: 1,012-1,025, после 12 лет: 1,010-1,025 кг/л.
Глюкоза
В норме концентрация глюкозы равна нулю или не превышает 0,8 ммоль/л (у грудничков, однократно).
Обнаружение сахара свидетельствует о сепсисе, прогрессирующем панкреатите, диабете, чрезмерном употреблении сладостей, физических, стрессовых перегрузках.
Ацетон
Ацетон (кетоновые соединения) попадает в урину вследствие переутомления, несбалансированности рациона, голодания, отравления, диабета, гормональных сбоев, кишечных инфекций.
pH (кислотно-щелочной параметр)
В норме – слабая кислая или нейтральная реакция (4,5-8,0), зависящая от употребляемых продуктов. Повышенная кислотность (более 8,0) наблюдается при интенсивном потоотделении, острой форме нефрита, сердечной недостаточности, подагре.
Щелочная реакция (менее 4,5) – следствие гипервентиляции легких, почечной недостаточности, рвоты, мочевыделительного инфицирования, диабета, злоупотребления жирными, белковыми продуктами.
Слизь
Появление слизи – симптом воспаления мочевыводящих путей (допускается незначительное количество).
Белок
Допускаются следы (до 0,033 г/л, у грудничков – до 5 г/л) или отсутствие белка.
Увеличение показателей обуславливается лихорадкой, недугами мочевыводящих путей.
Бактерии
При отсутствии болезненных процессов бактерии не обнаруживаются. Выявление микробов требует дополнительных обследований.
Соли
Допустимы минимальные концентрации оксалатов, уратов.
Соли обнаруживаются при переизбытке фруктово-овощных блюд, диабете, подагре, цистите, гепатите, мочекаменной болезни.
Билирубин, уробилиноген
Выявление билирубина, в норме полностью выводящегося через кишечник, характерно для болезней желчного пузыря, печени, кишечника. Допустимый максимум уробилиногена– 17 мкмоль/л.
Лейкоциты
Повышенное содержание лейкоцитов (более 5-6 у мальчиков, более 7-10 у девочек) обуславливается циститом, пиелонефритом, гнойными процессами.
Эритроциты
Допустимый показатель: до 2-3 эритроцитов в поле зрения (у новорожденных – до 6-7). Обнаруживаются вследствие почечных недугов, цистита, травм почек, интенсивных физических нагрузок.
Эпителий
Допускаются единичные клетки – до 8-10 (за исключением почечного эпителия). Повышенный показатель – симптом инфекционного поражения мочевой системы.
Цилиндры
Цилиндры (клеточные структуры, отсутствующие при нормальной жизнедеятельности организма) обнаруживаются на фоне почечной дисфункции.
Получение результатов с отклонениями от нормы – не повод для паники.
Изменения параметров нередко обуславливаются нарушением гигиенических норм, правил сбора и транспортировки биоматериала, поэтому целесообразно провести повторные обследования с дальнейшим получением заключения профильного специалиста.
Частое мочеиспускание у детей: причины, диагностика и лечение
Поллакиурия или учащенное мочеиспускание в дневное время обычно считается сенсорным позывом, при котором ребенок часто чувствует, что собирается помочиться без какой-либо физической потребности в этом. Ребенок может каждый раз выделять только небольшое количество мочи (1).
Поскольку это состояние протекает без каких-либо других симптомов, оно является доброкачественным и проходит самостоятельно, длится от нескольких недель до нескольких месяцев (2). Также у некоторых детей могут быть повторяющиеся эпизоды поллакиурии в течение более длительного периода времени.
Прочтите этот пост, чтобы узнать о причинах и симптомах поллакиурии и о том, как вы можете помочь своему ребенку справиться с этим заболеванием.
Как часто ребенок должен мочиться в течение дня?
Не существует жестких правил, определяющих, сколько раз ребенок может мочиться в день. Однако можно с уверенностью сказать, что посещение туалета каждые два часа является нормальным.
Иногда ребенок может мочиться чаще, если он выпил больше жидкости, в холодную погоду или просто для развлечения (дети младшего возраста).
Что вызывает частое дневное мочеиспускание у детей?
Причина частого дневного мочеиспускания точно не известна. Это состояние редко связано с какой-либо физической причиной (3). Специалисты считают, что это может быть связано с психологическими или психогенными факторами. В некоторых случаях стресс или проблемы, связанные со школой, домом или семьей, могут быть пусковыми факторами у детей (2).
Триггерные или провоцирующие факторы могут включать следующие (2, 3, 4, 5, 6).
- Психологические факторы , такие как школьный стресс; смерть члена семьи или друга; переезд в новый дом или школу; рождение брата и сестры; оскорбления или издевательства; или развод родителей
- Факторы питания , такие как чрезмерное потребление молока или кофеина
- Запор
- Воспаление мочевого пузыря (небактериальный цистит)
- Воспаление уретры (химический уретрит)
- Гиперактивный мочевой пузырь или повышенная чувствительность мочевого пузыря (также может происходить зимой или в холодные дни)
- Чрезмерная секреция кальция с мочой (гиперкальциурия)
- Тиковые расстройства, такие как синдром Туретта
Часто у детей с этим заболеванием не может быть выявлен очевидный пусковой фактор.
[Читать: Инфекция мочевыводящих путей у детей]
Симптомы частого мочеиспускания или поллакиурии у детей
Признаки и симптомы поллакиурии могут включать следующие (4, 7)
- Ребенок может мочиться (мочиться) так же часто каждые пять-десять минут. Частота может составлять от трех до четырех раз в час или до 30–40 раз в день. Это также может повториться через несколько месяцев или лет.
- Ребенок может не испытывать боли в животе, бока или дизурии при мочеиспускании.
- Недержания мочи (утечки мочи) или потери контроля над мочевым пузырем у ребенка нет.
- Небольшое количество мочи выделяется из каждой пустоты.
- Нет изменений опорожнения кишечника.
- Ребенок может мочиться ночью (никтурия может присутствовать в 25% случаев), но частота будет значительно меньше по сравнению с днем.
Ноктурия определяется как состояние, при котором человеку необходимо просыпаться ночью, чтобы помочиться. - Нет признаков полиурии (выделение большого количества мочи) или инфекции.Цвет, запах и струя мочи в норме.
- Нет чрезмерного увеличения потребления жидкости или жидкостей.
[Читать: Боль в животе у детей]
Диагноз
Поллакиурия – доброкачественное заболевание. Поэтому практикующие врачи не могут выбрать инвазивное обследование, если отчет об анализе мочи и результаты физикального обследования в норме.
Врачи обычно изучают историю болезни и проводят медицинский осмотр (1). Кроме того, врачи различают частое дневное мочеиспускание (поллакиурию) от полиурии (чрезмерное выделение или отхождение мочи) из-за метаболических нарушений , таких как несахарный диабет и сахарный диабет (2).
Врачи могут предложить следующие лабораторные или клинические исследования (1, 4).
- История болезни : Эта оценка может помочь выявить в анамнезе инфекции мочевыводящих путей (ИМП), сахарный диабет или другие инфекции у вашего ребенка. Также можно обнаружить любые изменения в мочеиспускании или поведении вашего ребенка.
- Физикальное обследование : Можно проверить наличие боли в животе или в боку. Также может быть проведено обычное неврологическое обследование для проверки нижних конечностей (ног и ступней).
- Общий анализ мочи : Уровни белка и глюкозы, осмоляльность и удельный вес мочи можно проверить с помощью анализа мочи. Также может быть проведено исследование осадка. Можно проверить наличие протеинурии (наличие избытка белка в моче), гематурии (наличие крови в моче) или лейкоцитов (лейкоцитов). Кроме того, можно оценить наличие гиперкальциурии (избыток кальция в моче). Также может быть предложен посев мочи.
- Визуализация / УЗИ : УЗИ мочевого пузыря и почек также может быть выполнено для выявления каких-либо отклонений в некоторых случаях.
[Читать: Пептическая язва у детей]
Лечение частого мочеиспускания или поллакиурии у детей
После того, как врач провел первичный осмотр вашего ребенка и определил триггерный фактор (ы) для поллакиурии, необходимую терапию или лечение варианты можно обсудить. Обычно детям не нужны лекарства от этого состояния.
Управление частым дневным мочеиспусканием может включать следующее (6, 7).
- Ободрение и поддержка как ребенка, так и родителей : Важно понимать, что это состояние является доброкачественным и самоограничивающим (возникает в течение определенного времени).Уверенность и эмоциональная поддержка могут помочь родителям понять, что это состояние не указывает на какие-либо медицинские осложнения или основные заболевания и что ребенок здоров.
Кроме того, если эмоциональные триггеры или триггеры, связанные со стрессом, определены в качестве вероятных причин, детей следует поощрять к разговору со своими родителями или к консультированию.
Не раздражайте ребенка из-за частоты мочеиспускания. Помните об их чувствах или эмоциональном переживании. Вы также можете заверить своего ребенка, что если вы немного подождете, прежде чем воспользоваться туалетом, это не приведет к неприятностям.
- Изменения в диете : Было замечено, что наличие чрезмерного количества кальция в моче и употребление кислых и богатых оксалатами напитков связано с поллакиурией. Поэтому врачи могут посоветовать избегать кислых или богатых оксалатами напитков, кофеина и молока. Также может быть рекомендовано увеличить потребление более здоровой жидкости и воды.
- Лекарства : Антихолинергические средства обычно используются для лечения гиперактивного мочевого пузыря у детей.Однако их эффективность при частом мочеиспускании спорна.
[Читать: Запор у детей]
Советы по уходу на дому для ведения
Если вы заметили необычное учащение мочеиспускания у вашего ребенка, обязательно посетите практикующего врача для постановки правильного диагноза.
Как правило, вашему ребенку может не потребоваться прием лекарств для лечения этого состояния. Вы можете помочь своему ребенку справиться с этим состоянием и справиться с ним с помощью этих советов (3).
- Убедитесь, что учителя или воспитатели вашего ребенка не наказывают вашего ребенка за это состояние.
- Когда вы находитесь дома, помогите им понять, что нет необходимости или срочно пользоваться туалетом каждый раз, когда возникает потребность.
- Постарайтесь выяснить возможные причины или пусковые механизмы (эмоциональные или связанные со стрессом) и устраните их, часто и открыто разговаривая с ребенком.
- Вы также можете побудить их поиграть, почитать, посмотреть любимые шоу или заняться чем-то веселым, чтобы отвлечь их от желания сходить в туалет.
[Читать: Личная гигиена для детей]
Осложнения частого мочеиспускания у детей
С этим состоянием не связано никаких осложнений.Однако, если ваш ребенок испытывает такие симптомы, как боль, затрудненное мочеиспускание, потеря контроля над мочевым пузырем (утечка или ночное недержание мочи) или внезапное усиление жажды, обязательно посетите врача.
Частое дневное мочеиспускание или поллакиурия у детей могут исчезнуть в течение нескольких недель или месяцев. Однако это может повториться через несколько месяцев или лет. В большинстве случаев детям могут не потребоваться лекарства. Если триггеры являются эмоциональными или связанными со стрессом, постарайтесь, чтобы вашему ребенку было комфортно, и поговорите с ним о любых проблемах, проблемах или страхах.
Литература:
Нефротический синдром у детей – NHS
Нефротический синдром – это состояние, при котором почки выделяют большое количество белка с мочой. Это может привести к ряду проблем, включая отек тканей тела и более высокую вероятность заражения инфекциями.
Хотя нефротический синдром может поражать людей любого возраста, обычно он впервые диагностируется у детей в возрасте от 2 до 5 лет. Это поражает больше мальчиков, чем девочек.
Около 1 из 50 000 детей ежегодно заболевают этим заболеванием.
Это чаще встречается в семьях с аллергией в анамнезе или в семьях азиатского происхождения, хотя неясно, почему.
Симптомы нефротического синдрома обычно можно контролировать с помощью стероидных препаратов.
Большинство детей с нефротическим синдромом хорошо реагируют на стероиды и не подвержены риску почечной недостаточности.
Но небольшое количество детей имеют наследственный (врожденный) нефротический синдром и обычно плохо себя чувствуют.В конечном итоге у них может быть почечная недостаточность, и им потребуется пересадка почки.
Какие проблемы это может вызвать?
У большинства детей с нефротическим синдромом бывают периоды, когда их симптомы находятся под контролем (ремиссия), а затем наступают времена, когда симптомы возвращаются (рецидивы).
В большинстве случаев рецидивы становятся реже по мере взросления и часто прекращаются к концу подросткового возраста.
Некоторые из основных симптомов, связанных с нефротическим синдромом, включают:
- отек – низкий уровень протеина в крови уменьшает поток воды из тканей тела обратно в кровеносные сосуды, что приводит к отеку (отеку).Отек обычно сначала замечается вокруг глаз, затем вокруг голеней и всего тела.
- инфекции – антитела – это специализированная группа белков крови, которые помогают бороться с инфекцией. Когда они потеряны, у детей гораздо больше шансов заразиться.
- Изменения мочи – иногда высокий уровень протеина, попадающего в мочу, может привести к ее пенистости. У некоторых детей с нефротическим синдромом во время рецидивов может выделяться меньше мочи, чем обычно.
- сгустки крови – важные белки, которые помогают предотвратить свертывание крови, могут выделяться с мочой у детей с нефротическим синдромом. Это может увеличить риск потенциально серьезных тромбов. Во время рецидива кровь также становится более концентрированной, что может привести к свертыванию.
Причины нефротического синдрома
Большинство детей с нефротическим синдромом страдают «болезнью минимальных изменений». Это означает, что их почки кажутся нормальными или почти нормальными, если образец ткани исследуется под микроскопом.
Но изменения в образце ткани можно увидеть, если изучить его под чрезвычайно мощным электронным микроскопом.
Причина болезни минимальных изменений неизвестна.
Нефротический синдром иногда может возникать в результате проблемы с почками или другого состояния, например:
Эти проблемы чаще встречаются у взрослых с нефротическим синдромом.
Диагностика нефротического синдрома
Нефротический синдром обычно можно диагностировать после погружения индикаторной полоски в образец мочи.
Если в моче человека содержится большое количество белка, палочка изменится в цвете.
Анализ крови, показывающий низкий уровень белка альбумина, подтвердит диагноз.
В некоторых случаях, когда первоначальное лечение не помогает, вашему ребенку может потребоваться биопсия почки.
Это когда очень маленький образец ткани почек удаляется с помощью иглы, чтобы его можно было изучить под микроскопом.
Лечение нефротического синдрома
Основное лечение нефротического синдрома – стероиды, но могут применяться и дополнительные методы лечения, если у ребенка развиваются значительные побочные эффекты.
У большинства детей рецидивы случаются до подросткового возраста, и когда они возникают, им необходимо принимать стероиды.
Ваш ребенок может быть направлен к детскому почечному специалисту (детскому нефрологу) для обследования и специализированного лечения.
Стероиды
Детям, у которых впервые диагностирован нефротический синдром, обычно назначают по крайней мере 4-недельный курс стероидного лекарства преднизолона с последующими меньшими дозами через день в течение еще 4 недель. Это предотвращает попадание протеина из почек ребенка в мочу.
Когда преднизолон назначается на короткий период времени, обычно нет серьезных или длительных побочных эффектов, хотя у некоторых детей могут наблюдаться:
- повышенный аппетит
- прибавка в весе
- красные щеки
- изменение настроения
Большинство детей хорошо реагируют на лечение преднизолоном, при этом белок часто исчезает из их мочи, а отек уменьшается в течение нескольких недель. Этот период известен как ремиссия.
Диуретики
Таблетки, которые помогают больше мочиться (диуретики), также могут быть назначены для уменьшения скопления жидкости. Они работают за счет увеличения количества вырабатываемой мочи.
Пенициллин
Пенициллин – это антибиотик, который может быть назначен во время рецидивов, чтобы снизить вероятность инфекции.
Диетические изменения
Вам могут посоветовать уменьшить количество соли в рационе вашего ребенка, чтобы предотвратить задержку воды и отеки.
Это означает отказ от обработанных пищевых продуктов и добавление соли в то, что вы едите.
Советы, как сократить потребление соли
Прививки
Детям с нефротическим синдромом рекомендуется делать пневмококковую вакцину.
Некоторым детям также может быть рекомендована вакцинация от ветряной оспы (ветряной оспы) между рецидивами.
Живые вакцины, такие как MMR, ветряная оспа и БЦЖ, не следует вводить, пока ваш ребенок принимает лекарства для контроля симптомов.
Дополнительные лекарства
Другие лекарства можно использовать вместе со стероидами или вместо них, если ремиссия вашего ребенка не может поддерживаться стероидами или у него наблюдаются значительные побочные эффекты.
Дополнительные лекарства, которые можно использовать, включают:
- левамизол
- циклофосфамид
- циклоспорин
- такролимус
- микофенолят
- ритуксимаб
Настой альбумина
Большая часть белка, теряемого при нефротическом синдроме, – это белок, называемый альбумином.
Если симптомы у вашего ребенка тяжелые, он может быть госпитализирован для инфузии альбумина.
Альбумин медленно добавляется в кровь в течение нескольких часов через тонкую пластиковую трубку, называемую канюлей, которая вводится в одну из вен на руке.
Уход за ребенком дома
Если у вашего ребенка диагностирован нефротический синдром, вам необходимо ежедневно следить за его состоянием, чтобы выявить признаки рецидивов.
Вам нужно будет использовать индикаторную полоску, чтобы проверять мочу вашего ребенка на белок при первом мочеиспускании каждый день.
Результаты проверки масломерного щупа записываются как:
- отрицательный – протеинурия 0 мг на децилитр мочи (мг / дл)
- след – от 15 до 30 мг / дл
- 1+ – от 30 до 100 мг / дл
- 2+ – от 100 до 300 мг / дл
- 3+ – от 300 до 1000 мг / дл
- 4+ – более 1000 мг / дл
Результаты за каждый день необходимо записывать в дневник, чтобы ваш врач или медсестра-специалист могли просматривать их во время амбулаторных посещений.
Вы также должны записать дозу любых лекарств, которые они принимают, и любые другие комментарии, например, плохо ли себя чувствует ваш ребенок.
Если индикатор показывает 3+ или более белка в моче в течение 3 дней подряд, это означает, что у вашего ребенка рецидив.
Если это произойдет, вам нужно либо следовать советам по началу приема стероидов, либо обратиться к врачу.
Вам следует немедленно обратиться за медицинской помощью, если:
- Ваш ребенок контактировал с больным ветряной оспой или корью, и ваш врач сказал вам, что ваш ребенок не застрахован от этих болезней
- Ваш ребенок плохо себя чувствует или у вас высокая температура
- У вашего ребенка понос и рвота
Врожденный нефротический синдром
Врожденный нефротический синдром обычно вызывается наследственным дефектным геном.
Чтобы заболевание было передано ребенку, оба родителя должны иметь здоровую копию гена и дефектную.
Это означает, что у них самих нет нефротического синдрома, но есть 1 из 4 шансов, что у любого из их детей разовьется это заболевание.
Лечение врожденного нефротического синдрома
Если у вашего ребенка врожденный нефротический синдром, ему потребуются частые инфузии альбумина, чтобы помочь ему нормально расти и развиваться. Для этого часто требуется пребывание в больнице.
Иногда родителей можно обучить лечить дома.
Ваш ребенок будет регулярно проходить осмотр в клинике, где будут контролироваться его артериальное давление, рост, вес, функция почек и здоровье костей.
Родителям может быть трудно решить, какой вариант лучше, поэтому вам следует поговорить со своим врачом о плюсах и минусах стационарного и домашнего лечения.
Диализ и трансплантация почек
В некоторых случаях ваш врач может порекомендовать операцию по удалению одной или обеих почек вашего ребенка.
Это остановит потерю белков с мочой вашего ребенка и снизит риск потенциально серьезных проблем, таких как образование тромбов.
Если необходимо удалить обе почки, вашему ребенку потребуется диализ. Диализ – это когда аппарат воспроизводит функцию почек с раннего возраста до трансплантации почки.
Чтобы выжить, человеку нужна только 1 почка, поэтому живой человек может пожертвовать почку. В идеале это должен быть близкий родственник.
Узнайте больше о пересадке почки
Последняя проверка страницы: 28 февраля 2019 г.
Срок следующего рассмотрения: 28 февраля 2022 г.
Инфекция мочевыводящих путей | KidsHealth NZ
Ключевые моменты, которые следует помнить об инфекциях мочевыводящих путей
- Инфекция мочевыводящих путей (ИМП) – это инфекция в моче (моча)
- ИМП часто встречаются у детей
- Инфекции мочевых путей могут вызвать у детей высокую температуру и вызвать недомогание
- Иногда от ИМП могут серьезно заболеть дети, особенно младенцы и маленькие дети – срочно обратитесь к врачу или в медицинский центр в нерабочее время, если это произойдет
- Младенцы младше 12 месяцев нуждаются в обследовании после ИМП, чтобы выяснить, не в порядке ли их мочевыводящие пути
Что такое мочевыводящие пути и как они обычно работают?
Мочевыводящие пути – это почки, мочеточники, мочевой пузырь и уретра.
Почки фильтруют и удаляют отходы и воду из крови с образованием мочи. Моча проходит от почек по 2 узким трубкам, называемым мочеточниками. Затем моча сохраняется в мочевом пузыре.
Когда ваш ребенок мочится, моча выходит из тела через уретру, трубку на дне мочевого пузыря. Отверстие уретры находится на конце полового члена у мальчиков и перед влагалищем у девочек.
Мочевыводящие пути, вид спереди
Женские мочевыводящие пути, вид сбоку
Мужские мочевыводящие пути, вид сбоку
Что такое ИМП?
ИМП (инфекция мочевыводящих путей) – это инфекция в моче (моча).Обычно он начинается в мочевом пузыре и иногда поражает почки.
Что вызывает ИМП?
ИМП обычно развивается, когда микробы (бактерии) из фекалий, находящихся на коже, попадают в уретру и мочевой пузырь. Это может случиться с любым младенцем или ребенком, и это не связано с плохой гигиеной.
Что подвергает моего ребенка риску заражения ИМП?
ИМП являются обычными. Чаще всего они встречаются у детей в возрасте до 12 месяцев, но могут поражать детей любого возраста.
Есть несколько состояний, которые повышают риск ИМП у младенцев и детей:
- запор
- Патология мочевыводящих путей
- Неврологические состояния, при которых мочевой пузырь не опорожняется должным образом
Каковы признаки и симптомы ИМП?
Симптомы у детей
У детей с ИМП могут быть следующие симптомы:
- боль от крошки
- часто хочет помочиться (но мало выходит)
- Боль внизу живота
- Боль в пояснице с одной стороны
- вонючий крошечный
- пасмурная погода
- кровь в крошке
- рвота
- лихорадка
- общее недомогание, часто с потерей аппетита
- ночное недержание мочи, если ранее было сухо
- смачивание в течение дня при предварительно просушенном
Симптомы у младенцев и детей раннего возраста
Младенцы и маленькие дети не могут рассказать вам о своем дискомфорте, когда они мочатся, и вы можете не заметить, что они мочатся чаще.Признаки ИМП у младенцев и детей младшего возраста могут включать:
- лихорадка (без очевидной причины, такой как сыпь или кашель)
- Раздражительность
- плохое кормление
- рвота
- сильная усталость и недостаток энергии (вялость)
- плохая прибавка в весе
- Желтуха у новорожденных, продолжающаяся более 2 недель
Признаки более серьезной инфекции у младенцев и детей
Иногда простая ИМП может стать более серьезной у младенцев или детей раннего возраста, когда инфекция распространяется с поражением почек или распространяется в кровоток.В этом случае срочно обратитесь к семейному врачу или в медицинский центр в нерабочее время. Признаки этого могут включать:
- высокая температура
- не питается
- Боль в животе
- повторная рвота
- дрожь
- сонливость
Как диагностируется ИМП?
Анализ мочи ребенка – единственный способ точно узнать, есть ли у него ИМП. Ваш семейный врач может назначить вашему ребенку анализ мочи.
Как лечить ИМП?
Антибиотики являются основным средством лечения ИМП.Продолжительность лечения обычно составляет от 3 до 7 дней. Это зависит от нескольких факторов, в том числе от того, насколько плохо ваш ребенок и есть ли у него проблемы с почками.
Может помочь поощрение вашего ребенка пить больше жидкости. Вы можете дать обезболивающее (парацетамол), если ваш ребенок испытывает дискомфорт. Вы должны следовать инструкциям по дозировке на флаконе. Опасно давать больше рекомендованной дозы.
Следующие младенцы и дети с ИМП обычно нуждаются в госпитализации для внутривенного введения антибиотиков (вводимых непосредственно в вену):
- младенцы до 3 месяцев
- очень нездоровый ребенок
Симптомы вашего ребенка должны улучшиться после 48 часов лечения антибиотиками.
Какие еще тесты могут потребоваться?
Если у вашего ребенка была ИМП и он младше 12 месяцев, ему могут потребоваться дополнительные анализы.
УЗИ почек
Наиболее частое исследование – УЗИ почек. Это необходимо для того, чтобы выяснить, есть ли какие-либо закупорки, и проверить, нормальны ли почки по форме, размеру и положению.
Прочие расследования
Небольшому количеству младенцев и детей может потребоваться MCU (цистоуретрограмма при мочеиспускании) или сканирование ядерной медицины.
Специалист в больнице должен запросить эти анализы.
Когда мне следует обращаться за помощью при ИМП моего ребенка?
Когда обратиться к семейному врачу
Вам следует обратиться к семейному врачу, если:
- Вы считаете, что у вашего ребенка или ребенка ИМП
- состояние вашего ребенка с ИМП не улучшается после 48 часов лечения (им может потребоваться другой антибиотик)
Когда срочно обратиться к семейному врачу или в нерабочее время
Вам следует срочно обратиться к семейному врачу или в медицинский центр в нерабочее время, если ваш ребенок или ребенок:
- высокая температура
- не питается
- болит живот
- повторяется рвота
- дрожит
- сонный
- младше 3 месяцев
Когда набирать 111
Наберите 111 в Новой Зеландии, чтобы получить неотложную медицинскую помощь, если вы очень беспокоитесь о своем ребенке.Используйте соответствующий номер службы экстренной помощи в других странах.
Что я могу сделать, чтобы предотвратить ИМП у моего ребенка?
Рекомендации, которые могут помочь некоторым детям
Родители часто хотят знать, что они могут сделать для предотвращения ИМП. Не все ИМП можно предотвратить, но вот несколько советов, которые могут помочь некоторым детям:
- лечить любой запор (дети, страдающие запором, подвержены более высокому риску развития ИМП)
- поощряйте вашего ребенка регулярно ходить в туалет, когда он чувствует в этом необходимость (дети, которые долго держатся за туалет, больше подвержены риску ИМП)
- посоветуйте вашему ребенку правильно сидеть на унитазе, поставив ноги на табурет, чтобы он полностью опорожнил мочевой пузырь
- Убедитесь, что ваш ребенок пьет много воды во время еды и в жаркую погоду
- научить девочек вытирать ягодицы спереди назад, а не сзади вперед (чтобы уменьшить распространение микробов из кишечника к отверстию уретры).
В исследованиях ИМП у мальчиков есть предположение, что обрезание может несколько снизить частоту ИМП.Но польза небольшая. Большинство специалистов не рекомендуют обрезание по этой причине, если только не повторяются ИМП, вызывающие серьезные проблемы со здоровьем.
Избегайте вещей, которые могут раздражать попку вашего ребенка
Старайтесь избегать всего, что может вызвать раздражение попки вашего ребенка:
- Не давайте ребенку пенные ванны, особенно если у него чувствительная кожа
- Мойте ребенку волосы в душе, а не в ванне, чтобы он не сидел в мыльной воде
- проверяйте наличие остриц, которые очень часто встречаются у детей, и рассмотрите возможность лечения вашего ребенка каждые 6 месяцев
- поощрять девочек носить нижнее белье из хлопка
Тестирование, лечение антибиотиками часто не требуется, скажем, обновленные руководства – ScienceDaily
Врачи должны тщательно подумать перед тестированием пациентов на инфекцию мочевыводящих путей (ИМП), чтобы избежать чрезмерного диагноза и ненужного лечения антибиотиками, согласно обновленным бессимптомным бактериуриям (ASB) руководящие принципы, выпущенные Американским обществом инфекционных болезней (IDSA) и опубликованные в Clinical Infectious Diseases .
ASB – присутствие бактерий в моче без симптомов инфекции – довольно распространенное явление и было определено как фактор, способствующий неправильному использованию антибиотиков, что способствует развитию устойчивости. Хотя обновленные руководящие принципы следуют предыдущим рекомендациям, чтобы избежать тестирования определенных групп пациентов, у которых нет симптомов (так называемый скрининг), включая здоровых небеременных женщин, пожилых людей, людей с диабетом и лиц с травмами спинного мозга, они также включают группы, которые ранее не рассматривались, такие как младенцы и дети, люди, перенесшие замену суставов или другие неурологические операции, а также те, кому была сделана трансплантация органов.
«Скрининг этих пациентов слишком распространен и приводит к неправильному назначению антибиотиков, что, по мнению некоторых исследований, может фактически увеличить риск ИМП, а также способствовать развитию других серьезных инфекций, таких как Clostridioides difficile», – сказал Линдси Э. Николле. , Доктор медицинских наук, FIDSA, председатель комитета, разработавшего руководящие принципы, и почетный профессор факультета медицинских наук Рэди Университета Манитобы в Виннипеге. «Как правило, врачи не должны проводить посев мочи, если у пациентов нет симптомов, связанных с инфекцией, таких как жжение при мочеиспускании, частое мочеиспускание, боль в животе или болезненность в спине возле нижних ребер.«
Некоторые симптомы, которые, по мнению людей, указывают на ИМП, такие как запах мочи и спутанность сознания у пожилых людей, обычно вызваны другими состояниями, которые следует исключить перед тестированием, сказал доктор Николле.
По ее словам, от 3 до 7 процентов здоровых женщин имеют БАС в любой момент времени, особенно сексуально активные. Около 50 процентов людей с травмами позвоночника и от 30 до 50 процентов людей в домах престарелых имеют БАС.
Обновленные руководства следуют рекомендациям предыдущих руководств по скринингу и лечению только пациентов с риском развития осложнений БАС, включая беременных женщин и тех, кто подвергается эндоскопическим урологическим процедурам.
Помимо доктора Николле, в группу рекомендаций входят Калпана Гупта, доктор медицины, Сюзанна Ф. Брэдли, доктор медицины, FIDSA, Ричард Колган, доктор медицины, Грегори П. ДеМури, доктор медицины, Димитри Дреконджа, доктор медицины, магистр медицины, FIDSA, Линда О. Экерт, доктор медицины, Сюзанна Э. Герлингс, доктор медицины, Бела Ковес, доктор медицины, Томас М. Хутон, доктор медицины, FIDSA, Маниша Джутани-Мехта, доктор медицины, FIDSA, Шандра Л. Найт, штат Массачусетс, Санджай Сейнт, доктор медицины, FIDSA, Энтони Дж. Шеффер, доктор медицины, Барбара Траутнер, доктор медицины, FIDSA, Бьорн Вулт, доктор медицины, и Рид Семенюк, доктор медицины, доктор философии.
Почему анализы мочи при беременности являются обязательными
Будет ли мой врач запрашивать у меня образец мочи при каждом дородовом посещении?
Может быть.Практика сильно различается от офиса к офису, и ваш поставщик медицинских услуг будет проверять разные вещи на разных этапах беременности.
Ваш практикующий врач, скорее всего, попросит у вас образец мочи при первом дородовом посещении и отправит его в лабораторию для проведения полного анализа мочи и, возможно, посева (для проверки на наличие бактерий). Некоторые практикующие будут продолжать запрашивать образец мочи при каждом посещении (или один раз в триместр), и они обычно проверяют его с помощью тест-полоски прямо в офисе. Другие не будут снова запрашивать образец, если у вас нет симптомов, требующих анализа мочи.
Некоторые дадут вам конкретные инструкции о том, как получить «чистый образец среднего потока», в то время как другие просто попросят вас немного пописать в чашку.
Как получить “чистую пробу в середине потока”?
Вам дают чашку для образцов и антисептическую салфетку и отправляют в туалет для анализа мочи.
- Вымойте руки.
- Чистыми пальцами разделите половые губы и протрите вульву салфеткой спереди назад.
- Помочитесь в течение нескольких секунд в унитаз, а затем подставьте чашку под струю воды, пока не соберете достаточно для образца. (Не прикасайтесь пальцами к внутренней части чашки.) Затем закончите мочеиспускание в унитаз.
- Наденьте крышку на чашку и передайте ее фельдшеру.
Как выполняется проверка щупа?
Фельдшер проверяет вашу мочу, погружая в нее цветную тест-полоску и сравнивая результаты с таблицей. Результаты записываются в вашу медицинскую карту для ознакомления вашей акушеркой или врачом.
На что проверяют мою мочу?
Сахар / Глюкоза
Иногда небольшое количество сахара (глюкозы) в моче во время беременности является нормальным, но если у вас был повышенный уровень во время нескольких дородовых посещений подряд или очень высокий уровень за один посещение, это может означать, что у вас гестационный диабет.
Ваш практикующий врач может попросить вас пройти тест на глюкозу, чтобы выяснить, так ли это. (Даже если ваши результаты анализа мочи в норме, вам нужно будет пройти тест на глюкозу между 24 и 28 неделями, чтобы проверить это относительно распространенное состояние.)
Белок
Избыток белка в моче может быть признаком инфекции мочевыводящих путей (ИМП), повреждения почек или некоторых других заболеваний. На более поздних сроках беременности это также может быть признаком преэклампсии, если она сопровождается высоким кровяным давлением.
Если у вас есть белок в моче, но ваше кровяное давление в норме, ваш поставщик медицинских услуг может отправить в лабораторию чистый промежуточный образец в стерильном контейнере для проверки на ИМП.
Кетоны
Кетоны вырабатываются, когда организм начинает расщеплять накопленный или поглощенный жир для получения энергии.Это может произойти, когда вы не получаете достаточно углеводов (обычный источник энергии для вашего тела). Это также может быть признаком обезвоживания.
Если вы страдаете от сильной тошноты и рвоты или похудели во время беременности, врач может проверить вашу мочу на кетоны. Если у вас высокие показатели кетонов, и вы не можете удерживать пищу или жидкость, вам могут потребоваться внутривенные жидкости и лекарства. Если в моче обнаружены кетоны в сочетании с сахаром, это может быть признаком диабета.
Бактерии и клетки крови
Во время вашего первого дородового визита ваш образец мочи, скорее всего, будет проверен на наличие бактерий, указывающих на ИМП. Это делается с помощью лабораторного анализа мочи, посева и теста на чувствительность. Посев показывает любые бактерии и изолирует их, а тест на чувствительность показывает, какие антибиотики могут эффективно лечить инфекцию.
Тест проводится даже в том случае, если у вас может не быть симптомов ИМП. (Хотя ИМП обычно вызывают болезненные симптомы, когда вы не беременны, возможно, что ИМП протекает без симптомов во время беременности.Если во время беременности не лечить, даже безболезненная и бессимптомная ИМП может перейти в полноценную инфекцию почек, которая почти всегда требует госпитализации. Таким образом, обследование проводится в начале беременности для выявления и лечения ИМП на ранних этапах.
Если этот первоначальный тест отрицательный, ваш риск развития ИМП на более поздних сроках беременности невелик, если у вас в анамнезе нет хронических или повторяющихся ИМП.
Вы можете продолжать сдавать тест-полоски во время беременности или сдавать их только при появлении симптомов.Тест с полосками проверяет наличие определенного фермента (вырабатываемого лейкоцитами) и нитритов (вырабатываемых определенными бактериями), которые сигнализируют об ИМП. Если какой-либо из них обнаруживается на тест-полоске, образец стерильной мочи будет отправлен в лабораторию для посева и теста на чувствительность.
Обычно необходимо ждать около 48 часов результатов посева мочи и теста на чувствительность. Тем не менее, врач может назначить вам какие-либо антибиотики до завершения тестирования, особенно если у вас есть симптомы инфекции мочевыводящих путей.
Вы будете проходить обследование повторно после лечения ИМП и через регулярные промежутки времени во время беременности, если ваш врач считает, что у вас есть риск рецидивов ИМП. Кроме того, если у вас в анамнезе есть почечная инфекция или частые ИМП, ваш врач может порекомендовать умеренный ежедневный прием антибиотиков во время беременности для предотвращения инфекции.
