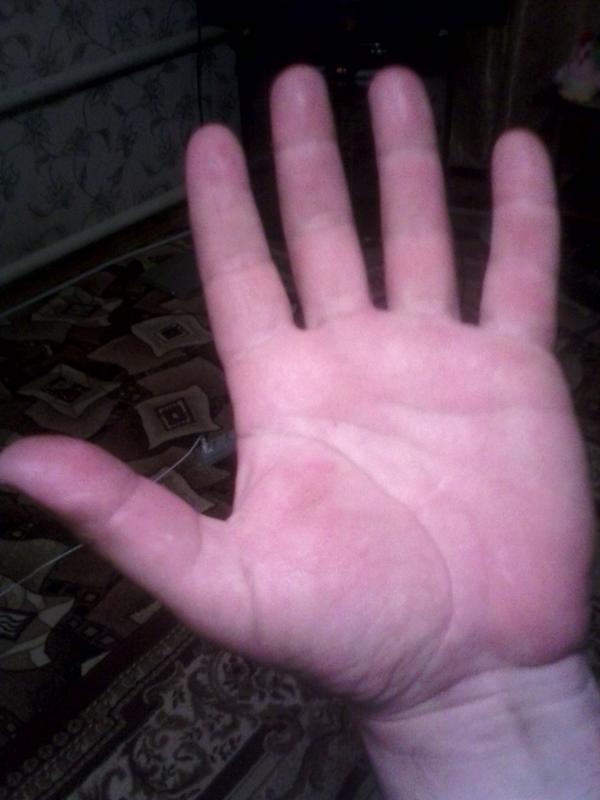
Красные ладошки у взрослого: Красные пятна на ладонях – причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Красные пятна на ладонях | Прима Медика
Многие болезненные состояния человека проявляются на коже. В том числе и красные пятна на ладонях свидетельствуют о наличии какого-либо неблагополучия в организме. Для успешного устранения кожного дефекта необходимо, не откладывая, выяснить причину его возникновения. Начинать обследование надо с консультации у дерматолога.
Эпидемиология красных пятен на ладонях
Эпидемиология данного заболевания неоднозначна, его долгое время рассматривали как сугубо профессиональное. По данным зарубежных исследований, аллергическим контактным дерматитом страдает примерно 30% взрослого населения, в основном, развитых стран. Кроме того, по данным немецких ученых, с такими проблемами в медицинские учреждения обращается не более 40% заболевших. Среди детей распространенность аллергического контактного дерматита ниже, однако, он диагностировался у пятой части всех обратившихся за медицинской помощью по поводу дерматита детей и подростков.
Причины красных пятен на ладонях
Высыпания на ладонях могут быть спровоцированы множеством факторов.
Чаще всего так проявляется контактный дерматит. Он бывает аллергическим и простым (ожоги, отморожения, потертости). Причины простого – практически всегда очевидны, при их устранении проходит и дерматит. Аллергический возникает в том месте, которое непосредственно контактировало с веществом, вызвавшим аллергию. Например, с чистящими, моющими средствами. Так может проявиться сенсибилизация к холоду (холодовая аллергия). Высыпания появляются сразу после резкого охлаждения кожи на руках или на ногах. Реже, аллергическая сыпь на ладонях и/или ступнях может быть вызвана пищевым или лекарственным аллергеном. В патогенезе сенсибилизации в этих случаях, в основном, принимают участие не антитела, а Т-лимфоциты. Микроскопические исследования проб из очага поражения показывают большие концентрации лимфоцитов и прочих иммунных клеток, переместившихся из кровяного русла в места покраснений.
Факторы риска появления красных пятен на ладонях
Факторы риска появления красных пятен – нервное перенапряжение или сильный стресс, снижение иммунитета.
Эти же факторы обусловливают рецидивы дисгидротической экземы. Это не заразное хроническое заболевание, сопровождающееся сильным зудом. Его причины еще не выяснены до конца, к ним предположительно относятся и аллергические проявления, вызываемые средствами бытовой химии и пищевыми продуктами, и наследственная предрасположенность. Дисгидротическая экзема может наблюдаться не только на коже ладоней и стоп, а – и на тыльной стороне. Большинство обратившихся по поводу этого заболевания моложе 40 лет, среди них пациенты обоего пола. Патогенез дисгидротической экземы на самом деле не связан с расстройствами потоотделения, как предполагалось раньше. В семейном анамнезе у 50% больных зарегистрирована предрасположенность к аллергическим реакциям. Факторами риска, кроме эмоциональных перенапряжений, называют высокую температуру и влажность воздуха.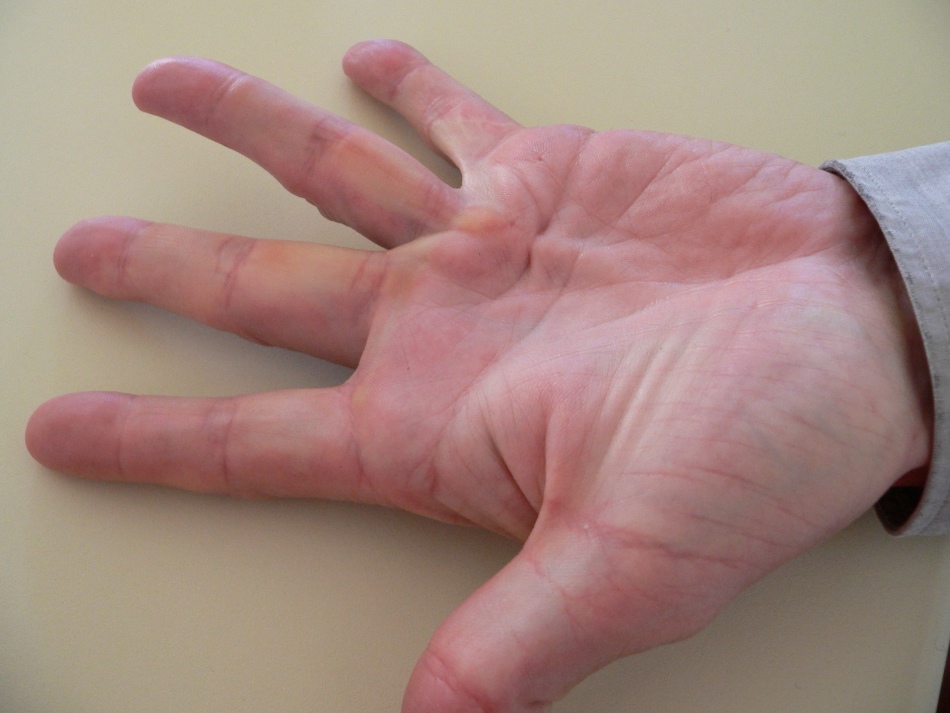
Высыпания могут носить инфекционный (например, начинающийся лишай), вирусный (герпес), паразитарный (чесотка) характер. Такая сыпь, обычно сначала появившаяся на ладонях, достаточно быстро распространяется на другие части тела. Передается при контакте с больным человеком, грибковой инфекцией (лишай) можно заразиться и от больного животного. Герпес распространен повсеместно, антитела к нему есть у 90% взрослого населения планеты.
Яркая малиновая сыпь, локализующаяся только на ладонях или стопах – эритроз (болезнь Лане). Зуд для этого заболевания не характерен. Такие высыпания должны быть хорошо известны больному, поскольку склонность к ним передается по наследству от близких родственников. Ладони, а также и стопы, имеют разветвленную сеть артериальных и венозных сосудов – природа предусмотрела хорошее кровоснабжение этой части тела. В патогенезе заболевания основную роль играют наследственные нарушения в сосудах, осуществляющих взаимодействие между венозной и артериальной системами – анастомозах.
Дисфункция сердечной мышцы, вегето-сосудистая дистония вызывает приступы, приводящие к снижению тонуса сосудов и появлению на ладонях точечных красных пятнышек. Они не чешутся, не болят и проходят вместе с приступом.
Фактором риска инфицирования кожи является сахарный диабет. Изменения гормонального фона в период полового созревания, при беременности, приеме гормональных лекарственных препаратов тоже могут стать причиной высыпаний; быстрый рост зудящих высыпаний на ладонях – сигнал для визита к онкологу.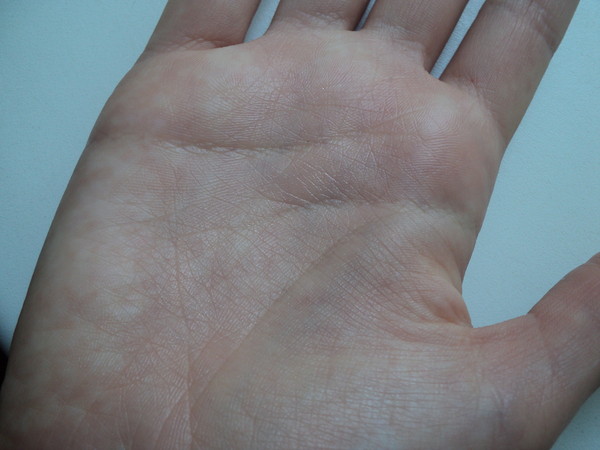
Симптомы красных пятен на ладонях
Поскольку красные пятна на ладонях могут быть вызваны разнообразными причинами, то и симптоматика имеет некоторые отличия.
Клинические признаки аллергического контактного дерматита подобны симптомам острой стадии экземы. Первые признаки – появление достаточно больших покраснений, позже на их фоне начинают образовываться меленькие множественные пузырьки. Лопаясь и освобождаясь от содержимого, представляют собой экссудативные красные пятна на поверхности кожи, подсыхая, они могут покрываться чешуйками и корочками. Основной очаг расположен там, где произошел контакт с аллергеном. Красные пятна на ладонях чешутся, мешая спать и бодрствовать. Иногда зуд предшествует появлению высыпаний – чешутся ладони и появляются красные пятна, как бы от расчесывания. Контактный аллергический дерматит может локализоваться на стопах, если пришлось босиком походить по веществу, вызывающему аллергию. Поскольку организм сенсибилизируется к воздействию аллергена целиком, то появления вторичных очагов может произойти в любом месте тела, весьма отдаленном от первичного очага.
Дисгидротическая экзема по симптоматике напоминает контактный дерматит. Первые признаки – появление сгруппированных мелких, примерно миллиметровых, глубоко расположенных везикул, иногда с пузырьками. Вновь появившиеся маленькие красные пятна на ладонях сильно чешутся. Позже – они сливаются, лопаются, образуя эрозивные поверхности, которые шелушаться и трескаются. Эта стадия уже сопровождается болезненностью. Локализуется в 80% случаев на кистях рук, иногда на подошвах, красные пятна на ладонях и ступнях чешутся. Сначала поражаются поверхности кожи между пальцами, ладони и подошвенная часть стопы, затем сыпь может распространиться и на тыльную поверхность.
Первые признаки эритроза (болезни Лане) – на ладонях появляются значительное количество ярких высыпаний насыщенного малинового цвета.
Если кисти опущенных вниз рук краснеют и на них появляются маленькие белые пятнышки, это говорит о проблеме с капиллярным кровообращением, однако специальное лечение обычно не назначается. Если у человека красные ладони с белыми пятнами, образующими мраморный орнамент, то это говорит о расстройствах кровообращения.
Обнаружив на тыльной стороне ладони красные шелушащиеся пятна можно предположить наличие псориаза, кстати, у этого заболевания есть и ладонно-подошвенная форма. Лишай и другие инфекционные заболевания кожи тоже могут начинаться на руках, так как наши руки чаще всего контактируют с инфицированными предметами. Такие симптомы должны стать побудительным мотивом для обращения к дерматологу.
На руках могут локализоваться лишаи, например, микроспория (стригущий лишай). Хотя ладони, а тем более стопы поражаются крайне редко, однако исключить полностью этого нельзя. Заразиться можно не только от больного животного, но и от человека. Вначале появляется красный прыщик, который чешется, но не слишком сильно, растет и в центре светлеет, там начинают образовываться сухие чешуйки. По краям располагаются красные мелкие папулы, образующие четкую границу. Образование постепенно увеличивается, по краю пятна формируется ограничивающий валик, состоящий из везикул, узелков и корочек.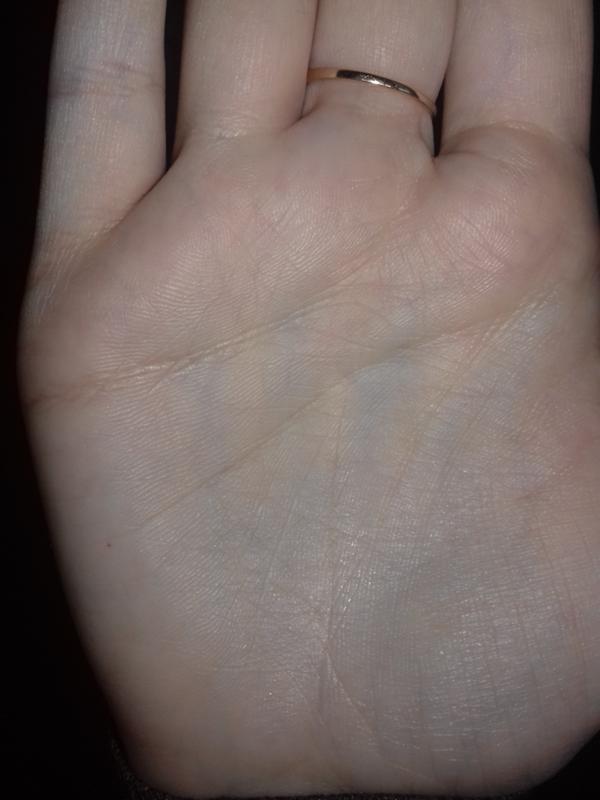
Заражение чесоткой, вызываемое чесоточным клещом, можно предположить при обнаружении характерных высыпаний, которые интенсивно чешутся, особенно ночью или после принятия ванны (душа). Для сыпи характерны тонкие извилистые светлые линии, соединяющие вход и выход клеща. На концах – небольшие пятнышки или пузырьки, которые иногда сливаются в бляшки с экссудацией. На коже ладоней эти высыпания локализуются между пальцами. Нужно поискать еще такие же высыпания. Клещи любят тонкую нежную кожу, сгибательные участки рук, наружные половые органы, живот, бока, складки кожи. Они никогда не селятся на спине. У детей – ладони, стопы, ягодицы, лицо и голова.
Красные пятна на ладонях и температура у ребенка могут появиться в начале инфекционных заболеваний – кори, ветрянки, краснухи, скарлатины. Контактный аллергический дерматит может иногда сопровождаться повышением температуры. Взрослые тоже не застрахованы от детских болезней, тем более что у взрослых детские болезни часто протекают в атипичной форме и достаточно тяжело. Наличие такой симптоматики должно настораживать и заставить незамедлительно обратиться к врачу.
Наличие такой симптоматики должно настораживать и заставить незамедлительно обратиться к врачу.
Заметив красные пятна на ладонях у ребенка, родители, как правило, обращаются за медицинской помощью. В основном, высыпания при инфекционных заболеваниях локализуются не только на ладонях, появляются они уже после повышения температуры (корь, скарлатина) и других симптомов. Так, для кори характерна светобоязнь – ребенок просит задернуть шторы на окнах, скарлатина – это разновидность ангины и сыпь обычно дополняет симптоматику. Ветрянка и краснуха могут у детей протекать в легкой форме без повышения температуры тела, да и высыпания локализуются по всему телу, а при ветрянке еще и сильно чешутся.
Аллергический дерматит на ладошках появляется после контакта с аллергеном, которым может быть, в принципе, любое вещество. Чаще всего это шоколад, цитрусовые, лекарственные средства, растения (в том числе и домашние), шерсть животных (чаще кошек), укусы насекомых, косметика и бытовая химия. Высыпания, насыщенно-красные, зудящие, могут сопровождаться респираторными расстройствами.
Высыпания, насыщенно-красные, зудящие, могут сопровождаться респираторными расстройствами.
Болезнь Лане часто проявляется уже в детском возрасте. Болезни органов кровообращения и кроветворения, сопровождающиеся геморрагической сыпью, могут проявиться красными пятнами на ладонях.
Несоблюдение гигиенических правил у маленьких детей проявляется как потничка, опрелости, дерматиты. Ладошки – не самая характерная часть тела для таких высыпаний, но исключить ее нельзя.
Осложнения и последствия красных пятен на ладонях
Последствия и осложнения высыпаний, особенно зудящих, чреваты присоединенной вторичной инфекции. Иногда такие высыпания, появившиеся как аллергическая реакция, быстро проходят самостоятельно при исключении контакта с аллергеном. Однако, если пятна не проходят, нужно немедленно обратиться к дерматологу, чтобы не усугубить течение болезни и избежать возможных осложнений, поскольку появление пятен на ладонях сигнализирует о неблагополучии в организме.
Диагностика красных пятен на ладонях
Диагностика проводится на основании полного осмотра кожных покровов и слизистых оболочек, основываясь на типичных признаках заболевания. Лабораторные исследования: бакпосевы, анализы мочи и крови – биохимический и клинический, в некоторых случаях делается анализ крови на гормоны, ремопробы, иммунологические анализы. Составляется история болезни с учетом наследственной предрасположенности. Назначается инструментальная диагностика: УЗИ внутренних органов, биопсия кожи, микроскопия соскобов и посевов. Для дифференциации с заболеваниями, сопровождающимися подобной клиникой проводится дифференциальная диагностика. Например, при предварительном диагнозе: дисгидротическая экзема следует исключить контактный дерматит, грибковые поражения (дерматофитию стоп), ладонно-подошвенный псориаз, нейродермит с локализацией на ладонях и ступнях, экзематиды, эпидермомикоз, спонгиоз, чесотку и некоторые другие кожные заболевания.
Проанализировав комплексные данные, включающие подробную историю болезни, данные клинического обследования, а также результаты лабораторных и инструментальных исследований, врач может поставить правильный окончательный диагноз и назначить лечение.
Лечение красных пятен на ладонях
В дерматологии при подобии симптомов заболевания могут иметь совершенно разную этиологию – от инфицирования микроорганизмами до аутоиммунной агрессии, поэтому методики лечения в большинстве случаев основываются на симптоматике. Только отдельные заболевания требуют радикального лечения, направленного на ликвидацию причины их возникновения.
Чаще всего при симптоматической терапии применяются наружные лекарственные средства для снятия зуда, боли, устранения высыпаний, гораздо реже применяются пероральные препараты или инъекции.
При рецидивах болезни не рекомендуются водные процедуры с использованием мыла, пены и гелей для душа во избежание раздражения кожи. Пользоваться бытовой химией нежелательно, по крайней мере, нужно надевать перчатки. Желательно избегать длительных воздействий неблагоприятных условий окружающей среды – солнечного излучения, дождя, ветра, снега. Не надевать на участки раздражения изделия из синтетики, меха, шерсти. Из рациона больного исключаются продукты, наиболее часто вызывающие аллергию: цитрусовые, шоколад, кофе.
Из рациона больного исключаются продукты, наиболее часто вызывающие аллергию: цитрусовые, шоколад, кофе.
Если красные пятна на ладонях вызваны контактным дерматитом, нужно определить и убрать раздражитель, после чего в большинстве случаев он проходит сам или требуется несложная реабилитация для устранения остаточного раздражения на коже. Пациенты с моментальной аллергической реакцией зачастую совсем не нуждаются в лечебных действиях, так как воспаление исчезает после устранения контакта с аллергеном так же быстро, как и возникло. Просто больной должен знать свои аллергены и устранять для себя возможность контакта с ними на протяжении всей жизни. Нужно учитывать тот факт, что с течением времени спектр веществ, вызывающих аллергию у данного лица, обычно расширяется.
При более сложных формах аллергического контактного дерматита проводится медикаментозная терапия, в основном, заключающаяся в применении местных антигистаминных или гормональных мазей, примочек с лекарственными средствами. При везикуло-буллезной стадии аллергии пузыри на тела больного рекомендуется вскрывать, при этом верхнюю часть (крышечку) пузыря не удаляют, а пропитывают антисептиком и оставляют на месте. Современные методики рекомендуют применять в таких случаях эпителизирующие мази.
При везикуло-буллезной стадии аллергии пузыри на тела больного рекомендуется вскрывать, при этом верхнюю часть (крышечку) пузыря не удаляют, а пропитывают антисептиком и оставляют на месте. Современные методики рекомендуют применять в таких случаях эпителизирующие мази.
Больным с тяжелой формой заболевания назначают сильнодействующие препараты как наружно, так и внутрь, а с целью увеличения абсорбции препарата используют герметические повязки. При перевязках поврежденную кожу обрабатывают раствором соли и прикладывают к ней лёд.
Затруднения представляют случаи профессионального аллергического контактного дерматита, когда для излечения больного часто требуется радикальная смена вида деятельности.
Лечение аллергического контактного дерматита начинается с более слабых наружных препаратов, при отсутствии эффекта по истечении нескольких недель переходят на более сильные. Заканчивают борьбу с остаточными явлениями, опять применяя более слабые средства.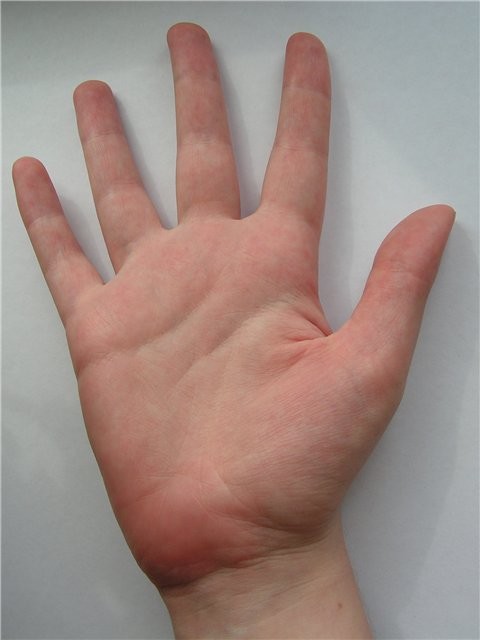 Назначая наружное средство, врач обычно учитывает тот фактор, что на сухих поверхностях с трещинами лучше работает мазь, а на мокнущих – крем. При подозрении на вторичное инфицирование врач может назначить антибиотики, которые могут вызвать аллергию. Не нужно пытаться ее устранить самостоятельно, следует обратиться к врачу, чтобы скорректировать назначение.
Назначая наружное средство, врач обычно учитывает тот фактор, что на сухих поверхностях с трещинами лучше работает мазь, а на мокнущих – крем. При подозрении на вторичное инфицирование врач может назначить антибиотики, которые могут вызвать аллергию. Не нужно пытаться ее устранить самостоятельно, следует обратиться к врачу, чтобы скорректировать назначение.
Мази (кремы, гели) и другие наружные препараты наносятся на сухую чистую кожу тонким слоем, не втирая.
Фенистил гель (активный ингредиент – диметиндена малеат, блокатор Н1-гистаминовьгх рецепторов). Препарат снижает в организме выработку гистамина, устраняет зуд, раздражение и прочие симптомы аллергической реакции. Способствует упрочению капиллярных стенок, оказывает обезболивающее и заживляющее действие.
Характеризуется быстродействием, заметно улучшает состояние практически сразу, наибольшая концентрация в месте нанесения может наступить уже через час. В системный кровоток всасывается 10% активного компонента. Применяется при зудящих высыпаниях различной этиологии, в том числе при простом и аллергическом контактном дерматите.
Применяется при зудящих высыпаниях различной этиологии, в том числе при простом и аллергическом контактном дерматите.
Противопоказан в случаях сенсибилизации к демитедену другим ингредиентам, новорожденным, беременным женщинам в первые три месяца, при аденоме предстательной железы, закрытоугольной глаукоме.
Применяется от двух до четырех раз в день, в тяжелых случаях, сопровождающихся сильным зудом или обширными площадями поражения, можно совместить с приемом капель или капсул Фенистил.
Может вызвать побочные реакции в месте нанесения.
При аллергических заболеваниях с присоединенной вторичной инфекцией врач может назначит Лоринден С мазь. Это комбинированный препарат, содержащий глюкокортикостероид флуметазона пивалат, снимающий воспаление, зуд, экссудацию и другие симптомы аллергии, в сочетании с йодхлороксихинолином, обладающим бактерицидным и фунгицидным действием. Возможно применение беременными и кормящими женщинами на небольших площадях. Не назначается при сифилитических и туберкулезных поражениях кожи, онкологических кожных заболеваниях, последствиях вакцинации и сенсибилизации к компонентам препарата.
Не назначается при сифилитических и туберкулезных поражениях кожи, онкологических кожных заболеваниях, последствиях вакцинации и сенсибилизации к компонентам препарата.
Мази, помогающие ускорить регенерацию ткани – Актовегин, Солкосерил, действующее вещество которых – лишенный белковой составляющей экстракт телячьей крови.
Мазь Солкосерил – биогенный стимулятор клеточного метаболизма, стимулирует поглощение и усвоение кислорода и глюкозы клетками поврежденного эпидермиса, репарирует и поддерживает его жизнеспособное состояние. Препятствует образованию трофических изменений, ускоряя процесс восстановления эпителиального слоя. Один или два раза в сутки тонким слоем смазывают очаги поражения, можно использовать в повязках. Допускается использование беременными и кормящими женщинами.
Актовегин мазь – активатор внутриклеточного обмена веществ, стимулирует поглощение и усвоение кислорода и глюкозы клетками поврежденного эпидермиса, репарирует и поддерживает его жизнеспособное состояние.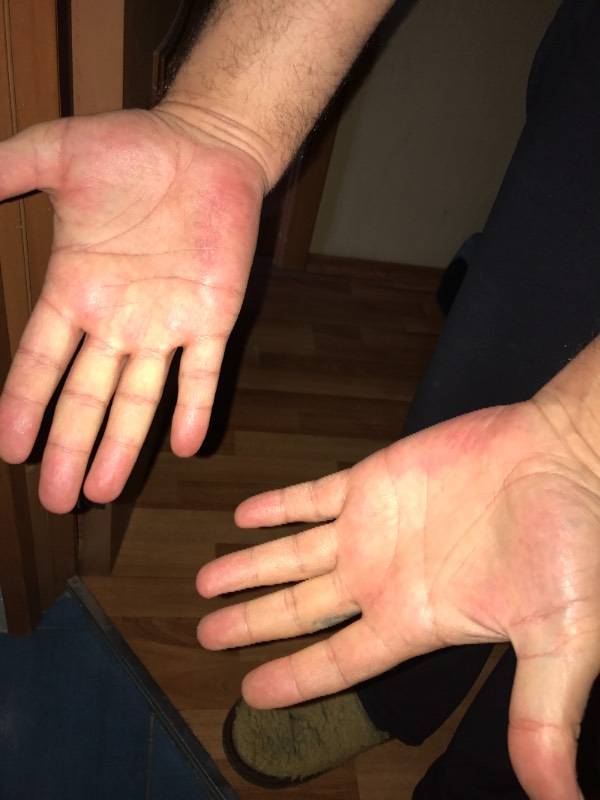 Дополнительно улучшает кровоснабжение. Два или три раза в сутки тонким слоем смазывают очаги поражения. Использование беременными и кормящими женщинами – с осторожностью. Может вызывать побочные эффекты в зоне применения.
Дополнительно улучшает кровоснабжение. Два или три раза в сутки тонким слоем смазывают очаги поражения. Использование беременными и кормящими женщинами – с осторожностью. Может вызывать побочные эффекты в зоне применения.
Для избавления от остаточных явлений назначается также Метилурацил мазь с одноименным действующим компонентом. Стимулирует процессы воспроизводства лейкоцитов и, в меньшей мере, эритроцитов, что приводит к клеточному обновлению, ускорению заживления и активации защитных функций кожи. Назначается лицам с лейкопенией при длительно незаживающих кожных поражениях, схему лечения назначает врач. Противопоказана при злокачественных заболеваниях крови и костного мозга.
Терапия негормональными мазями обычно продолжительная, гормональные применяются не более одной-двух недель. Мази с глюкокортикостероидами вызывают множество побочных эффектов, среди которых расширение сосудов, атрофия и депигментация кожи в месте нанесения.
Дисгидротическую экзему лечат, проведя всевозможные обследования и выяснив провокатора этого состояния. После диагностики приступают к лечению: применяют антигистаминные и противовоспалительные препараты внутрь и наружно, в тяжелых случаях – гормональные лекарства и мази. Назначаются мочегонные средства, гемодез для профилактики побочных эффектов глюкокортикостероидов.
После диагностики приступают к лечению: применяют антигистаминные и противовоспалительные препараты внутрь и наружно, в тяжелых случаях – гормональные лекарства и мази. Назначаются мочегонные средства, гемодез для профилактики побочных эффектов глюкокортикостероидов.
Небольшие поражения в начальной стадии лечатся мазями с нафталанской нефтью, серой, березовым дегтем; с присоединенной грибковой инфекцией – препаратом Фукорцин, выпускающемся в форме раствора и имеющим широкий спектр противомикробной активности, в том числе – и к грибкам. Противопоказан при дерматозах аллергического генеза, детям 0-11 лет. Наносят на пораженные участки кожи от одного до трех раз в день, применяют до исчезновения симптомов. Может вызывать эффекты передозировки: головокружение, тошноту слабость, диспепсию. Противопоказан при сенсибилизации, не применяется на значительных поверхностях тела.
Хорошо справляется с экземами всех видов Элидел крем, по эффективности его можно сравнить с сильными гормональными мазями. Активный ингредиент – пимекролимус, производное аскомицина. Обеспечивает выборочное торможение производства и высвобождения из Т-лимфоцитарных и тучных клеток провоспалительных факторов. А также подавляет вторичный иммунный ответ Т-хелперов эпителия. Не воздействует на процессы обновления кожных покровов, не вызывает их атрофии. Хорошо помогает при зуде, воспалительных явлениях – экссудации, гиперемии, утолщении кожи. Можно применять на поверхностях любой площади, беременными и детьми с 3-месячного возраста. Кремом осторожно обрабатывают больную кожу два и более раз в сутки.
Активный ингредиент – пимекролимус, производное аскомицина. Обеспечивает выборочное торможение производства и высвобождения из Т-лимфоцитарных и тучных клеток провоспалительных факторов. А также подавляет вторичный иммунный ответ Т-хелперов эпителия. Не воздействует на процессы обновления кожных покровов, не вызывает их атрофии. Хорошо помогает при зуде, воспалительных явлениях – экссудации, гиперемии, утолщении кожи. Можно применять на поверхностях любой площади, беременными и детьми с 3-месячного возраста. Кремом осторожно обрабатывают больную кожу два и более раз в сутки.
Может вызывать пересушивание кожи, после принятия водных процедур перед обработкой наносят увлажняющий крем. Противопоказан при сенсибилизации к компонентам, при инфицировании кожи, при возможности злокачественного перерождения.
При неинфекционном генезе дисгидротической экземы применяют также Адвантан мазь с активным ингредиентом метилпреднизолоном. Мазь тормозит ускоренное клеточное деление, уменьшает проявления воспаления – красноту, сыпь, отечность, зуд. Выпускается для сухой, нормальной и жирной кожи. Противопоказана при сенсибилизации к действующему веществу, инфицировании вирусами, туберкулезных и сифилитических поражениях кожи.
Выпускается для сухой, нормальной и жирной кожи. Противопоказана при сенсибилизации к действующему веществу, инфицировании вирусами, туберкулезных и сифилитических поражениях кожи.
Обработку участков с высыпаниями проводят один раз в день, продолжительность не более четырех месяцев, детям – не более одного.
Побочные явления носят местный характер – от высыпаний до атрофии кожной поверхности, фолликулита, гипероволосения.
Элоком мазь с действующим веществом мометазона фуроатом, который активен в отношении провоспалительных медиаторов, способствует связыванию гистамина и серотонина, укрепляет стенки сосудов, убирает отеки, подсушивает и уменьшает экссудацию. Может проникать в общую систему кровообращения, вызывая общие для всех глюкокортикостероидов побочные эффекты. Обычно рекомендуется ежедневная одноразовая обработка пораженных зон кожи. Гормональные мази не рекомендуется использовать беременным и кормящим женщинам.
При болезни Лане, которая не доставляет дискомфортных ощущений (зуда, экссудации) лечения можно не назначать.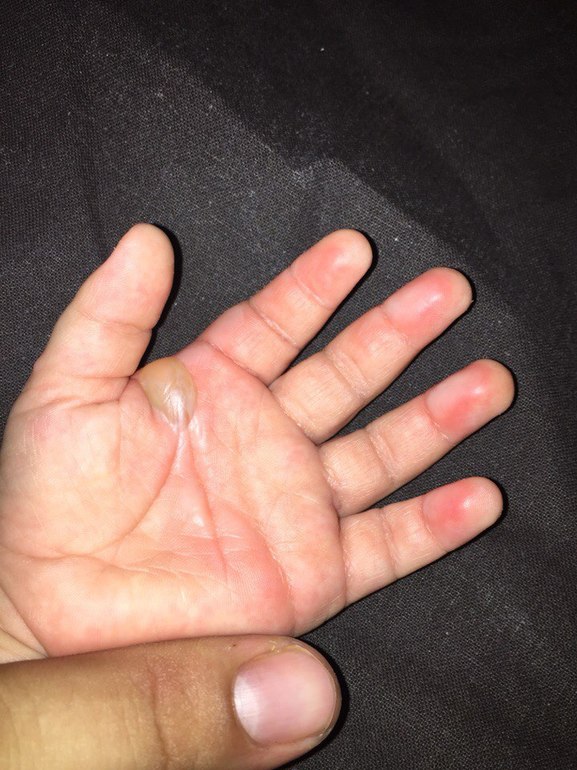 В некоторых случаях применяют глюкокортикостероиды, перорально и местно, для расширения сосудов, улучшения дополнительного кровообращения и снижения давления в артериальном русле. Это уменьшает покраснение ладоней и нагрузку на сосуды.
В некоторых случаях применяют глюкокортикостероиды, перорально и местно, для расширения сосудов, улучшения дополнительного кровообращения и снижения давления в артериальном русле. Это уменьшает покраснение ладоней и нагрузку на сосуды.
При инфекционной, вирусной или паразитарной этиологии красных высыпаний на ладонях и стопах назначают специфическое лечение для устранения возбудителя заболевания. Схему лечения и препараты назначает врач.
Например, при лишаях и прочих грибковых поражениях назначаются раствор Фукорцин, Ламизил спрей и крем, Ламикон спрей и крем.
Ламизил (Ламикон) спрей и крем имеют активный ингредиент – тербинафин. Его действие заключается в прерывании процесса производства основного компонента мембраны грибковой клетки – эргостерола. Фунгицидное действие преператов заключается в инактивации фермента скваленэпоксидазы, катализатора третьей, предпоследней стадии биосинтеза эргостерола. Его дефицит с одновременной концентрацией сквалена в мембране убивает грибковые клетки.
Скваленэпоксидаза клеток человеческой кожи не восприимчива к тербинафину, что объясняет избирательное действие только на клетки грибов.
Данные препараты оказывают фунгицидное действие на возбудителей эпидермофитии, трихофитии, микроспории, отрубевидного лишая, кандидоза, а также – на дерматофитов, аспергилл, кладоспориумов, скопулариопсисов, фунгицидное либо фунгистатическое – на дрожжевые грибы разных видов.
Проявления системного действия препарата незначительные.
Исследования не выявили неблагоприятного воздействия тербинафина на внутриутробное развитие плода, однако при беременности его назначают только по строгим показаниям. Тербинафин обнаруживается в грудном молоке, поэтому в период грудного вскармливания от его применения лучше воздержаться.
Противопоказания к применению – аллергия на ингредиенты препарата; период грудного вскармливания; возраст до 3-х лет.
С осторожностью использовать в случаях: нарушения функции печени и/или почек; алкоголизма; новообразованиях; нарушения обменных процессов, процессов кроветворения, проходимости сосудов конечностей.
Рекомендованная продолжительность применения: при дерматомикозах и эпидермофитии очаг поражения орошают один раз в день в течение одной недели; при отрубевидном лишае – два раза в день в течение одной недели.
Для лечения грибковых поражений, особенно располагающихся в местах, закрытых обувью, очень существенна форма выпуска лекарственного средства. Жировые составляющие мазей и кремов, которые преимущественно назначаются для местного применения, могут вызвать парниковый эффект в зоне инфицирования, обострение воспалительного процесса и его дальнейшее распространение. С целью предотвращения подобного развития заболевания для обработки места поражения используются антимикотики в форме спрея. При поражении ладоней можно использовать как мази, так и спреи.
При герпететических поражениях кожи ладоней применяют Ацикловир крем. Он оказывает антивирусное действие, блокируя процесс синтеза вирусной ДНК, а также – иммуномодулирующее. Этот крем предназначен для лечения высыпаний, вызванных вирусом герпеса. Герпес лечат, намазывая высыпания пять раз в сутки с интервалом в один час. Повторяют эту процедуру от пяти до десяти дней. Переносимость у этого средства неплохая, хотя могут встречаться и побочные эффекты местного значения.
Герпес лечат, намазывая высыпания пять раз в сутки с интервалом в один час. Повторяют эту процедуру от пяти до десяти дней. Переносимость у этого средства неплохая, хотя могут встречаться и побочные эффекты местного значения.
При чесотке обычно назначают противопаразитарные мази, например, Бензилбензоат. Схему лечения назначает врач.
При бактериальных поражениях кожи применяют мази с антибиотиками, активными к выявленным микроорганизмам.
Если высыпания любой этиологии сопровождаются сильным зудом, мешающим ночному сну больного, врач может назначить седативные средства или антигистаминные препараты с успокаивающим компонентам.
Витамины А и Е назначаются для уменьшения проницаемости сосудистых оболочек, ускорения процессов восстановления и обновления кожной поверхности, стабилизации гормонального фона и системного действия на организм.
В составе комплексной терапии назначается физиотерапевтическое лечение. Это может быть иглоукалывание, терапия лазером, токами высокой частоты или магнитными волнами, криотерапия, электросон, ультрафиолетовое облучение, парафинотерапия.
Это может быть иглоукалывание, терапия лазером, токами высокой частоты или магнитными волнами, криотерапия, электросон, ультрафиолетовое облучение, парафинотерапия.
Альтернативное лечение красных пятен на ладонях
Народное лечение красных пятен на ладонях может применяться скорее в комплексе лечебных мероприятий, оно не исключает визита к врачу, диагностики. Как самостоятельное лечение может помочь разве что в случаях неинфекционных поражений кожи легкой степени.
Пятна аллергического происхождения в самом начале их появления можно для снятия зуда и отека охладить с помощью воды или холодного компресса, с этой же целью можно обработать обильно смоченным водкой или спиртом ватным тампоном, после чего тампон можно подержать на месте поражения минут десять.
Перед сном рекомендуется ежедневно погружать на 15-20 минут кисти рук в теплую воду, соединенную в ванночке с отваром лекарственных трав: череды, ромашки, чистотела, шалфея, коры дуба в равных пропорциях. Такая процедура успокаивает воспаленную кожу, дезинфицирует и устраняет зуд.
Такая процедура успокаивает воспаленную кожу, дезинфицирует и устраняет зуд.
Можно сделать мази:
- 5 миллилитров цельного коровьего молока (домашнего) перемешать с таким же количеством очищенного аптечного глицерина, добавить рисовый крахмал до получения однородной кашицы – на ночь этой мазью обрабатывать высыпания и смывать утром;
- четверть стакана свежего клюквенного сока перемешать с 200г вазелина, обрабатывать высыпания для устранения зуда и раздражения;
- 25 свежих листьев зверобоя растолочь в ступке из дерева, поместить в стеклянную банку, налить туда четверть литра домашнего масла из семян подсолнечника, накрыть крышкой и настоять не менее 15 и не более 20 дней, периодически встряхивая. Затем состав процеживают, хранят в прохладном месте в таре из темного стекла, хорошо закупорив. Обрабатывают пораженную кожу. Попадание солнечных лучей на пораженные и обработанные участки нежелательно.
При дисгидротической экземе рекомендуется использовать следующие рецепты:
- протирать высыпания настойкой хрена: четыре чайные ложки которого запаривают 0,5л кипящей воды и настаивают два часа, охладить и пользоваться, или настойкой ежевичных листьев, которые измельчают (100г), запаривают двумя литрами кипятка и настаивают;
- смазывать ладони и стопы облепиховым маслом 3-4 раза в день;
- примочки с настойкой эвкалипта: четыре столовых ложки измельченного сухого листа эвкалипта запарить ? литра кипящей воды, полчаса потомить на медленном огне, помешивая, остудить и процедить.

Мазь из веток черной смородины. Две смородиновые веточки тщательно измельчить и растереть в порошок, добавить туда 200г сливочного масла. Нагревать на водяной бане, помешивая, не менее пяти минут. Остывшая мазь готова к употреблению.
При болезни Лане можно делать сосудорасширяющие аппликации с травяным бальзамом, приготовленным по следующему рецепту: сделать травяной сбор из одинакового количества сухих измельченных трав: шалфея, зверобоя, череды, подорожника, ромашки. Столовую ложку травяного микса заварить стаканом кипятка и долго настаивать, чтобы получилась кашица. Эту кашицу подогреть до т
Красные ладони рук – признак какой болезни: фото, покраснение пальцев
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.
Большинство заболеваний органов можно диагностировать по внешнему виду кожных покровов, частности, по ладоням.
Некоторые пациенты жалуются врачу на то, что у них покраснели и чешутся ладони.
Говорить об этом доктору нужно, потому что такой неприятный признак способен указать на неполадки в организме. Чтобы обезопасить себя от лишних беспокойств, нужно знать, как выглядит краснота в зависимости от заболевания.
Содержание статьи
- Когда покраснение нуждается в лечении
- Аллергия
- Заболевания печени
- Гиповитаминоз
- Болезнь Лане
- Псориаз
- Проблема у детей – беспокойство отцов и матерей
- Нездоровые пальчики – опасные сигнальчики
- Помним о важности квалифицированного лечения
Когда покраснение нуждается в лечении
В редких ситуациях красные ладошки считаются абсолютной нормой. К примеру, во время беременности у женщины существенно увеличивается активность кровеносных сосудов. В другом случае такое состояние рук может быть врожденным явлением, это объясняется слишком близким расположением сосудов к поверхности эпителия.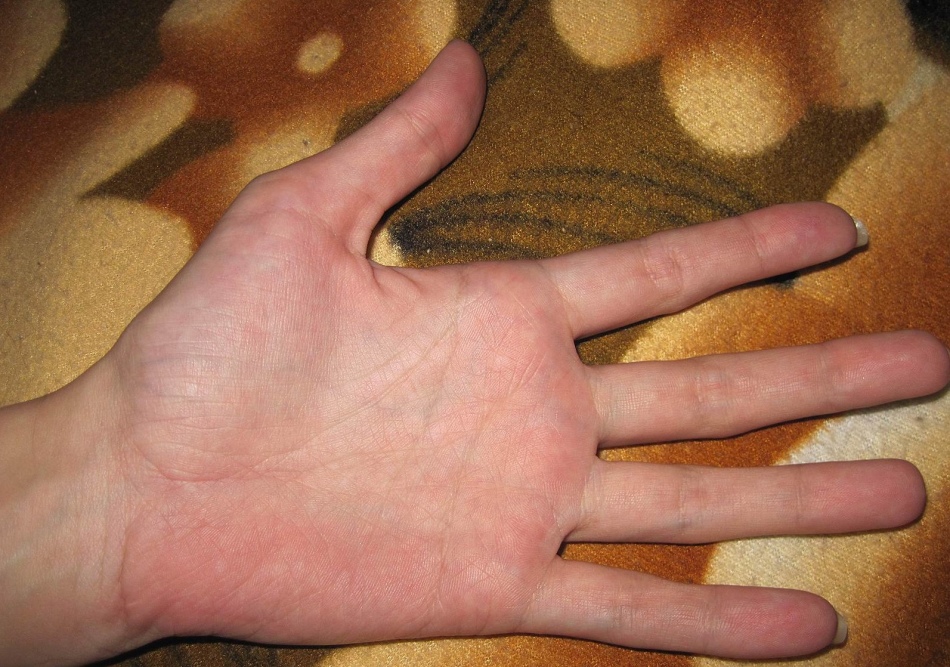
Быстрое покраснение может быть вызвано резкими скачками температуры, действием холодного ветра, при контакте с горячими предметами, при удалении которых симптом исчезает. Такие ситуации не требуют лечения.
Но в ряде случаев причины красных или розовых ладоней намного серьезнее.
Аллергия
Причиной покраснения кожи ладоней, неожиданное возникновение мелких красных прыщиков может служить аллергическая реакция. Аллергенами-провокаторами в таких ситуациях практически всегда выступают химические элементы бытовой химии и декоративной косметики, пищевые продукты и некоторые медикаменты.
При отсутствии эффективного лечения повышенная чувствительность иммунитета к определенному веществу может привести к появлению хронической формы кожного дерматита, экземы.
Заболевания печени
Если довольно длительное время ладошки у взрослого красные, зудят и чешутся, прежде всего, это может свидетельствовать о серьезных патологиях печени.
Возможно, она перестала справляться с большим количеством токсических веществ, поступающих совместно с едой, спиртными напитками либо в результате инфекционного заболевания, длительного приема лекарств. Причиной, почему красные на руках обе ладони, может быть цирроз печени, гепатит.
На фото показаны красные болезненного вида ладони при циррозе:
Гиповитаминоз
Редко гиперемия ладоней говорит о гиповитаминозе. Ладони алого цвета с регулярным онемением пальцев и кистей, жжение и зуд рук указывают на нехватку в организме витамина группы В. Практически всегда данное заболевание возникает на фоне неправильного питания, что негативно влияет на работу сердечно-сосудистой системы, ЦНС, иммунитета.
Болезнь Лане
Если поверхность ладоней усыпана красными пятнами, отсутствует потоотделение, это говорит о наличии болезни Лане. Она также называется ладонной и подошвенной наследственной эритемой или эритрозом.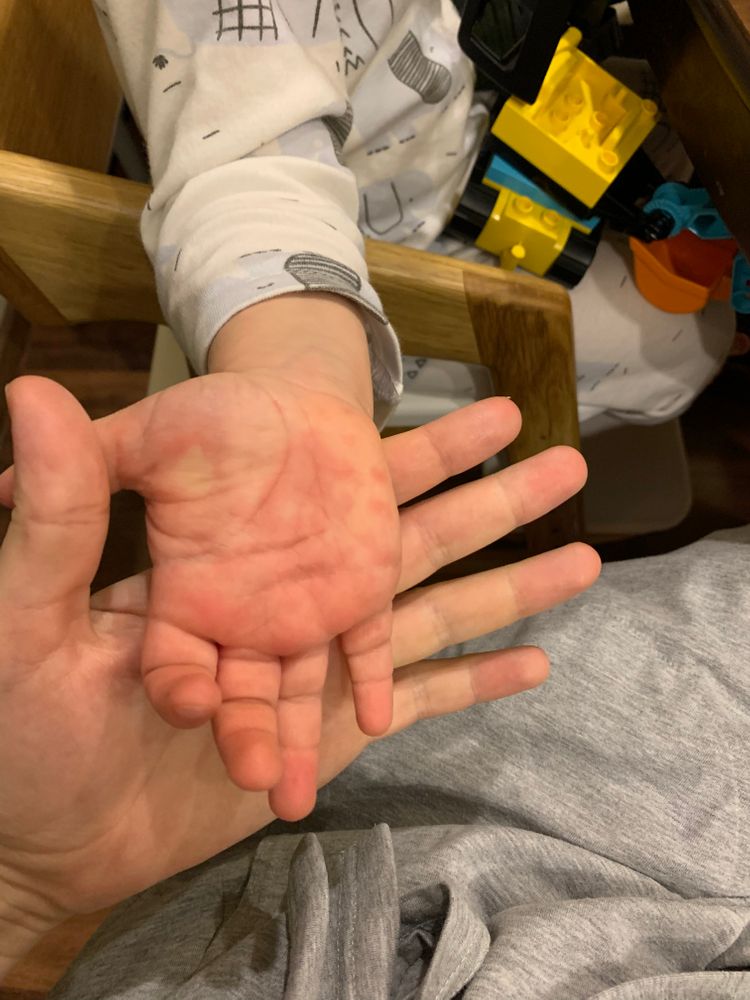 Поэтому врачу важно сказать, если красные стопы, а не только ладони.
Поэтому врачу важно сказать, если красные стопы, а не только ладони.
Псориаз
Еще одна причина красных кожных покровов ладошек у взрослого — ладонный псориаз. При таком заболевании на поверхности этой части рук могут возникать обширные водянки с рыхлой структурой. Подобные проявления при псориазе могут образоваться и на других участках.
Проблема у детей – беспокойство отцов и матерей
Причины выраженных красных у ребенка ладошек могут быть не менее серьезными. Такое состояние иногда указывает на аллергию или инфекцию.
Резкое покраснение на детской ладони может говорить о начале развития хронического заболевания. Несформированный организм ребенка сильно склонен к формированию врожденных аллергических заболеваний. Самой частой патологией аллергического характера считается атопический дерматит.
У грудных детей симптом может говорить о патологиях печени и почек. В любом случае для точной диагностики и эффективного лечения стоит обратиться к врачу-дерматологу, который расскажет, почему у ребенка ладошки становятся красными.
Признак какой болезни красные покровы детских ладоней:
болезнь Кавасаки сухая экзема скарлатинаНездоровые пальчики – опасные сигнальчики
Шелушение и покраснение кожи на пальцах рук – явление, с которым сталкивается практически каждый второй человек в мире. В большинстве случаев оно проходит самостоятельно через некоторое время.
Но в некоторых ситуациях, если покраснели пальцы, нужно серьезно обследоваться и начать эффективное лечение. Такая мера особенно важна, если человек давно не обращался к специалистам или его беспокоят и другие симптомы кроме покраснения рук или только ладоней.
Бывает, что инфекция, которая проникла в организм несколько дней назад, может проявиться в виде пальцев с необычным цветом только через пару дней или даже недель. По этой причине важно вспомнить, все, что могло стать причиной, поскольку врач обязательно спросит о предполагаемом раздражителе и контакте с больным человеком.
У ребенка между пальцами рук покраснение и шелушение часто возникает из-за некачественного мыла и других средств личной гигиены.
грибок
Не нужно исключать грибок либо заболевание воспалительного происхождения.
Если рассматривать бытовые причины изменения цвета пальцев верхних конечностей, это может быть неожиданная смена климата, холодный воздух.
Пальцы могут изменить цвет из-за сильного воздействия горячего воздуха либо воды. Все потому, что при высокой температуре кровеносные сосуды имеют способность расширяться, в результате чего происходит мощный прилив крови, что способствует покраснению.
Причины, почему ладошки чешутся и красные, могут быть связаны с несбалансированным питанием, чрезмерным употреблением жареного, солёного или сладкого. Стоит избегать частого употребления фаст-фуда, газированных и спиртных напитков, консервов. Они способны не только увеличить вес, но и значительно усугубить состояние здоровья.
Помним о важности квалифицированного лечения
Для того, чтобы узнать, о чем говорят красные ладони, нужно обратиться к врачу.
В данном случае помогает дерматолог. При необходимости он отправляет к другому специалисту узкой направленности. Можно обратиться к терапевту.
При необходимости он отправляет к другому специалисту узкой направленности. Можно обратиться к терапевту.
Доктор внешне оценивает состояние кожи, смотрит на наличие других признаков (сыпь, воспаления, шелушения), подвижность всей кисти и суставов пальцев. Поле этого делаются определенные выводы, при необходимости берется соскоб кожи для проведения более точной диагностики. В обязательном порядке все пациенты направляются на сдачу крови и мочи для проведения общего анализа.
Выяснение причины и определение подходящего лечения – то, чем должен заниматься врач, а не пациент. После проведения диагностических мероприятий он объясняет, от чего краснеют определенные части тела, причиной какой опасной или незначительной болезни является симптом. До этого момента не нужно переживать. Терпение и следование назначенному лечению поможет побороть проблему.
Врачи из США назвали красные руки симптомом смертельной болезни — РБК
www.adv.rbc.ru
www. adv.rbc.ru
adv.rbc.ru
www.adv.rbc.ru
Скрыть баннеры
Ваше местоположение ?
ДаВыбрать другое
Рубрики
Курс евро на 12 октября
EUR ЦБ: 62,35
(+1,55)
Инвестиции, 16:08
Курс доллара на 12 октября
USD ЦБ: 63,68
(+1,37)
Инвестиции, 16:08
Извержение вулкана в Италии. Кадры очевидцев Общество, 21:13
США не увидели причин для начала ядерного конфликта на Украине Политика, 21:12
Лихач-контроль: как снизить число превышений скорости на дорогах России Партнерский проект, 21:08
www.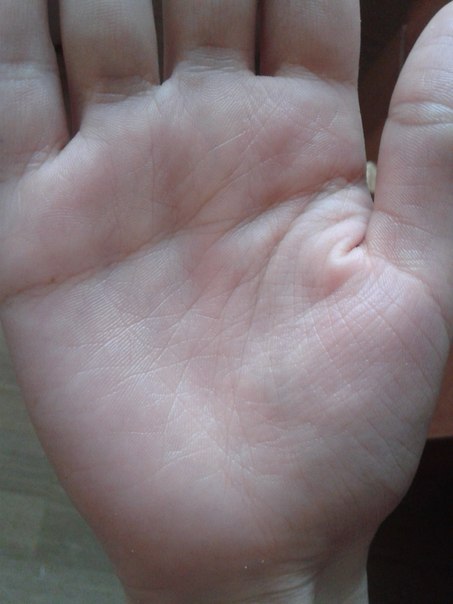 adv.rbc.ru
adv.rbc.ru
www.adv.rbc.ru
Военная операция на Украине. Онлайн Политика, 21:01
В Испании впервые сделали пересадку кишечника годовалому ребенку Общество, 20:59
Военная операция на Украине. Главное Политика, 20:58
Букингемский дворец назвал дату коронации Карла III Политика, 20:57
Объясняем, что значат новости
Вечерняя рассылка РБК
Подписаться
Болельщик «Аякса» получил ножевое ранение перед матчем ЛЧ с «Наполи» Спорт, 20:50
Сколько триллионов долларов нужно для достижения углеродной нейтральности РБК и Сбер, 20:42
Какой может быть математика наказаний для водителей Партнерский проект, 20:27
Аксенов объявил о введении «желтого» уровня угрозы в Керчи Политика, 20:14
Репик перестал быть основным владельцем «Р-Фарм» Бизнес, 20:13
Маск опроверг переговоры с Путиным перед публикацией плана по Украине Политика, 20:10
Украина сообщила о новом обмене пленными с Россией Политика, 20:08
www. adv.rbc.ru
adv.rbc.ru
www.adv.rbc.ru
www.adv.rbc.ru
Покрасневшие ладони могут быть одним из признаков неалкогольного стеатогепатита. Об этом сообщается на сайте американской клиники Майо.
К другим симптомам этого заболевания специалисты относят: вздутие живота, расширение кровеносных сосудов под кожей, увеличение селезенки, а также пожелтение кожи и глаз. Болезнь является агрессивной формой неалкогольной жировой болезни печени, которая может прогрессировать до цирроза.
www.adv.rbc.ru
Врачи выяснили, что к неалкогольному стеатогепатиту предрасположены люди с избыточным весом, а также пациенты с высоким уровнем сахара и жиров в крови. Чтобы снизить риск развития заболевания, врачи рекомендуют соблюдать диету, следить за свои весом и больше двигаться.
www.adv.rbc.ru
Ранее австралийские ученые связали употребление кофе и снижение смертности от рака печени. По данным исследователей, две-три чашки кофе в день помогут снизить риск развития рака печени на 38%, а риск смерти от этого заболевания — на 46%.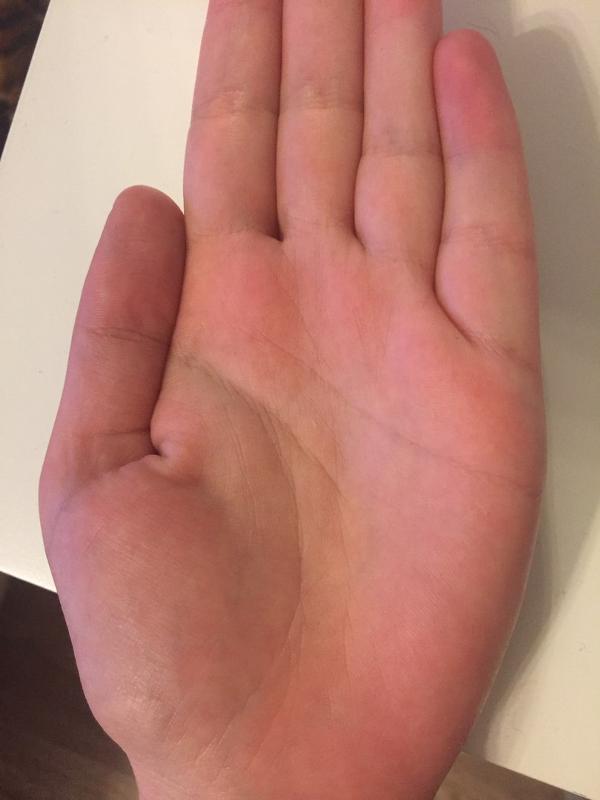 Ученые утверждают, что если человек выпивает четыре чашки в день и более, риск заболеть снижается на 41%, а умереть — на 71%.К такому выводу ученые пришли, изучив и сравнив статистику по раку печени и потреблению кофе.
Ученые утверждают, что если человек выпивает четыре чашки в день и более, риск заболеть снижается на 41%, а умереть — на 71%.К такому выводу ученые пришли, изучив и сравнив статистику по раку печени и потреблению кофе.
Магазин исследований Аналитика по теме “Медицина”
Что это такое и чем оно вызвано?
Авторы редакторов WebMD
Медицинский обзор Дэна Бреннана, доктора медицинских наук, 19 апреля 2021 г.
Пальмарная эритема — это кожное заболевание, при котором ладони рук краснеют. Это может быть наследственным, но также может быть результатом различных заболеваний. Это также относительно распространено во время беременности.
Пальмарная эритема также известна как печеночные ладони, красные ладони или болезнь Лейна.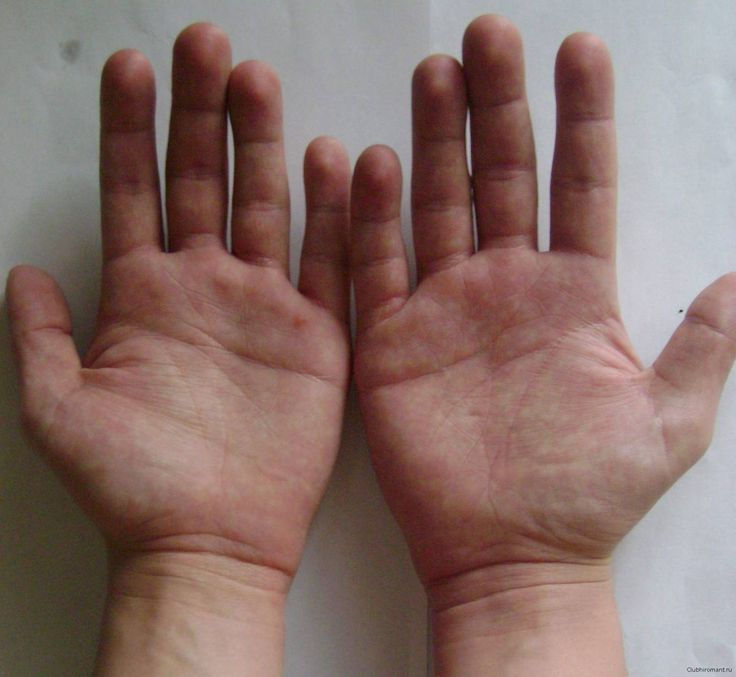
Симптомы пальмарной эритемы
Вот несколько способов узнать, является ли покраснение на ладонях пальмарной эритемой:
- Симметрично, то есть покраснение появляется на обеих ладонях.
- Покраснение бледнеет, то есть если на него надавить, оно исчезнет.
- Ваши ладони слегка теплые.
- Не болит и не чешется.
Покраснение обычно затрагивает нижнюю часть ладони, но может распространяться и на пальцы. В некоторых случаях он может распространяться от кончиков пальцев до ногтевого ложа.
Покраснение подошв стоп называется подошвенной эритемой.
Что вызывает покраснение?
Ваши ладони покраснели из-за расширенных капилляров, мельчайших кровеносных сосудов в вашем теле. Степень покраснения ваших ладоней, по-видимому, зависит от того, насколько серьезна основная болезнь. Некоторые исследователи считают, что это связано с повышенным уровнем гормонов.
Первичная эритема ладоней
Первичная эритема ладоней может быть наследственной или вызванной беременностью, или она может быть результатом действия неизвестного фактора.
Беременность. Беременность является частой причиной пальмарной эритемы. По оценкам, это происходит примерно у двух третей беременных женщин со светлой кожей и до одной трети беременных женщин с более темной кожей. Это может произойти из-за изменений в ваших кровеносных сосудах, связанных с увеличением выработки эстрогена во время беременности.
Многие изменения кровеносных сосудов во время беременности носят временный характер и исчезают вскоре после родов.
Наследственный. Пальмарная эритема может передаваться по наследству, но это очень редкое состояние. Покраснение ладоней может появиться при рождении или в более позднем возрасте и оставаться с тех пор. Это может случиться по крайней мере с двумя членами семьи, но также сообщалось о некоторых отдельных случаях.
Нет признаков воспаления, аллергических реакций или других состояний здоровья, связанных с эритемой ладоней. Лишь несколько случаев наследственной пальмарной эритемы обсуждались в медицинской литературе с тех пор, как она была впервые описана Джоном Э. Лейном в 1919 году.29.
Лейном в 1919 году.29.
Неизвестное происхождение. В некоторых случаях пальмарная эритема может быть идиопатической. Это означает, что нет известной причины, и у вас нет других сопутствующих заболеваний.
Вторичная эритема ладоней
Вторичная эритема ладоней может быть результатом основного заболевания, приема лекарств или факторов окружающей среды. Существует множество возможных основных условий, которые могут его вызвать.
Заболевания печени. Пальмарная эритема связана с несколькими типами заболеваний печени. Около 23% больных циррозом печени имеют ладонную эритему.
Цирроз возникает, когда ваша печень сильно повреждена и здоровая ткань печени заменяется рубцовой тканью, пытаясь восстановить себя.
Другие заболевания печени, связанные с эритемой ладоней, включают редкие заболевания печени, такие как болезнь Вильсона, наследственное заболевание, при котором в организме накапливается избыточное количество меди, и наследственный гемохроматоз, при котором организм поглощает слишком много железа из пищи, которую вы едите.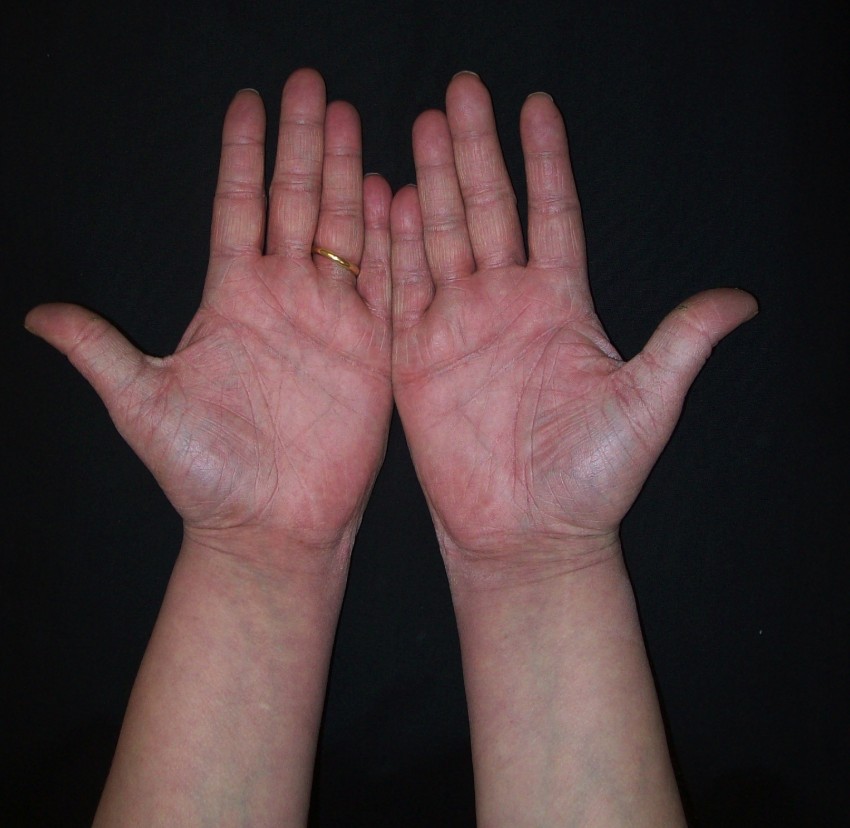
У младенцев и детей младшего возраста с заболеванием печени эритема ладоней встречается реже, чем у подростков и взрослых.
Аутоиммунные заболевания. Ревматоидный артрит является распространенным аутоиммунным и воспалительным заболеванием, вызывающим болезненный отек суставов и других частей тела.
При исследовании 152 человек с ревматоидным артритом у 61% была обнаружена эритема ладоней. В другом исследовании пациентов с ревматоидным артритом сравнивали с теми, у кого были другие внутренние заболевания. Пальмарная эритема была значительно выше у пациентов с ревматоидным артритом.
Другие состояния, связанные с эритемой ладоней, включают:
Диабет. Люди с диабетом склонны к кожным инфекциям, и их раны также заживают медленнее. По оценкам, 4,1% людей с сахарным диабетом 1 и 2 типа имеют эритему ладоней.
Заболевания щитовидной железы. Пальмарная эритема поражает до 18% людей с тиреотоксикозом, когда в крови слишком много гормонов щитовидной железы.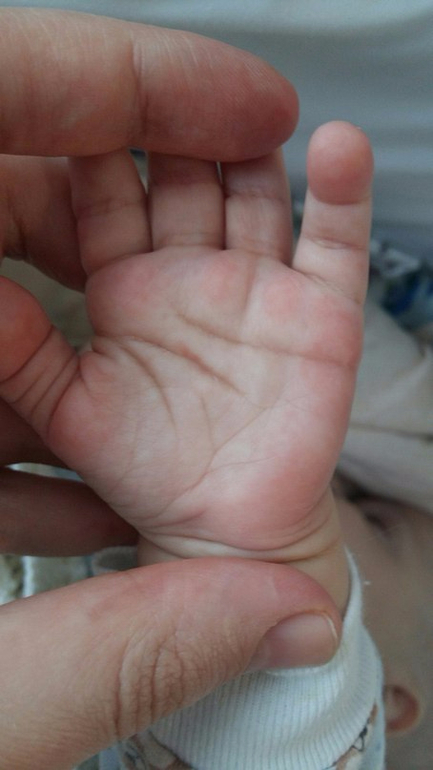
Опухоли головного мозга. При исследовании 107 человек с опухолями головного мозга у 25% была обнаружена эритема ладоней. Интенсивность покраснения зависела от типа опухоли и ее роста.
ВИЧ. Сообщалось об одном случае пальмарной эритемы, связанной с ВИЧ.
Лекарства. Некоторые лекарства могут вызывать эритему ладоней. Например, если вы принимаете топирамат для лечения параноидальной шизофрении. В редком случае у беременной женщины, получавшей альбутерол для предотвращения преждевременных родов, развилась эритема ладоней.
Другие лекарства, которые могут быть связаны с пальмарной эритемой, включают амиодарон, гемфиброзил и холестирамин.
Экологические причины. Курение, алкоголизм и отравление ртутью являются некоторыми экологическими причинами пальмарной эритемы.
Существует несколько других возможных состояний, которые, по мнению исследователей, могут быть связаны с эритемой ладоней. К ним относятся:
К ним относятся:
Кожные заболевания. Недавний случай эритемы ладоней у трехлетнего мальчика, у которого не было других проблем, озадачил врачей, пока они не узнали, что он использовал дезинфицирующее средство для рук каждые 20–30 минут в течение дня. Они определили, что это было необычное проявление контактного дерматита.
COVID-19. Кожная сыпь появилась у некоторых людей с COVID-19. В одном случае с женщиной, которая дала положительный результат на Covid-19, единственным симптомом была пальмарная эритема. У нее не было других типичных симптомов COVID-19, а также других заболеваний, связанных с эритемой ладоней.
Как диагностируется пальмарная эритема?
Ваш врач сможет диагностировать пальмарную эритему, осмотрев ваши ладони, но он также изучит вашу историю болезни и проведет медицинский осмотр.
Поскольку существует множество возможных основных заболеваний, которые могут привести к покраснению ваших ладоней, ваш врач может назначить один или несколько диагностических тестов.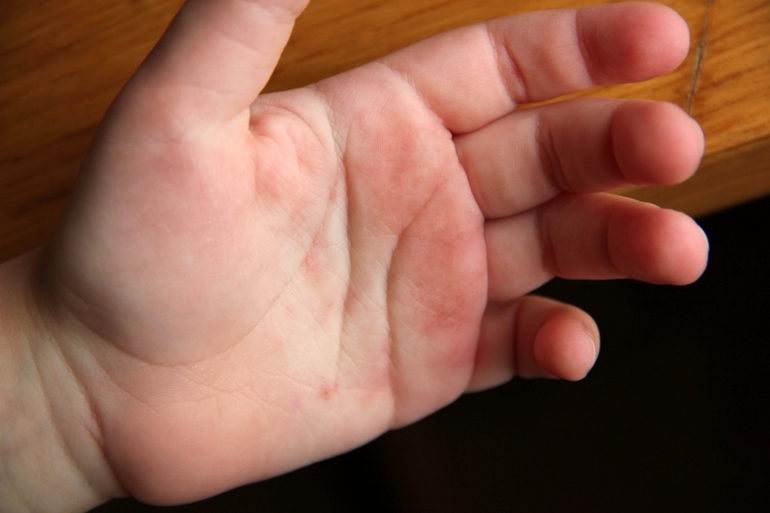 These include tests that measure:
These include tests that measure:
- Liver function
- Blood urea nitrogen or creatinine
- Complete blood count
- Fasting glucose levels
- Iron levels
- Hepatitis C
- Hepatitis B
- Thyroid-stimulating hormone
Other тесты могут включать:
- Биопсия костного мозга
- Рентген грудной клетки
- КТ органов грудной клетки, брюшной полости и/или таза
- Магнитно-резонансная томография (МРТ) головного мозга
- Анализы на антитела
Как лечится Palmar Ery?
Стандартного лечения эритемы ладоней не существует. Если у вас есть основное заболевание, вызывающее пальмарную эритему, ваш врач будет работать над его лечением. Если причина связана с лекарством, рекомендуется прекратить его прием или перейти на другой класс лекарств.
Красные ладони Симптомы, причины и общие вопросы
Ревматоидный артрит
Ревматоидный артрит — это хроническое воспалительное заболевание, которое поражает слизистую оболочку суставов, вызывая их утолщение и болезненность. Он также может поражать другие части тела, такие как сердце, легкие, глаза и систему кровообращения.
Он также может поражать другие части тела, такие как сердце, легкие, глаза и систему кровообращения.
Ревматоидный артрит — это аутоиммунное заболевание, при котором иммунная система организма по неизвестным причинам восстает против самой себя.
Наибольшему риску подвержены женщины в возрасте 30-60 лет. Другими факторами риска являются семейный анамнез, курение и ожирение.
Ранние симптомы включают потепление, опухание, тугоподвижность, болезненность суставов, особенно пальцев рук и ног; усталость; и лихорадка. Обычно поражаются одни и те же суставы с обеих сторон тела.
При отсутствии лечения может возникнуть необратимое повреждение и деформация сустава с другими осложнениями. Ранняя диагностика может позволить начать превентивное лечение как можно скорее.
Диагноз ставится при физическом осмотре; анализы крови; и рентген, компьютерная томография или МРТ.
Лекарства от ревматоидного артрита нет, но этим заболеванием можно управлять, чтобы улучшить качество жизни. Лечение включает нестероидные противовоспалительные препараты; стероиды; противоревматические препараты; физиотерапия; а иногда и операции по восстановлению суставов.
Лечение включает нестероидные противовоспалительные препараты; стероиды; противоревматические препараты; физиотерапия; а иногда и операции по восстановлению суставов.
Псориатический артрит
Псориатический артрит является осложнением псориаза, при котором кожа становится утолщенной, красной и чешуйчатой. Артрит может появиться до или после появления псориаза.
Оба состояния являются аутоиммунными заболеваниями, при которых организм атакует сам себя, и считается, что они вызваны генетическими факторами и факторами окружающей среды.
Наиболее восприимчивы люди в возрасте от 30 до 50 лет с семейным анамнезом заболевания и уже больные псориазом.
Симптомы включают болезненность, опухание и повышение температуры суставов на одной или обеих сторонах тела; отек и деформация пальцев рук и ног; неровные, слоящиеся ногти; боль в стопах на пятках и подошвах; и боль в суставах при болях в пояснице.
Важно обратиться за лечением, так как псориатический артрит может необратимо повредить суставы, глаза и сердце.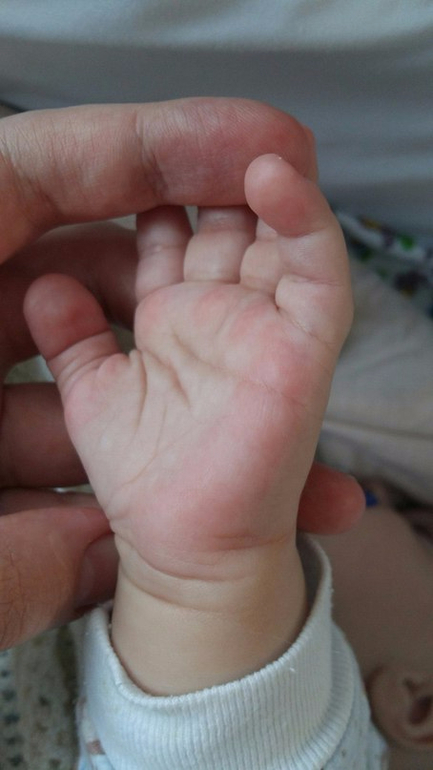
Диагноз ставится на основании физического осмотра, рентгенографии и МРТ. Анализы крови и анализы суставной жидкости могут подтвердить наличие псориатического артрита.
Лечение включает безрецептурные нестероидные противовоспалительные препараты; противоревматические препараты; иммунодепрессанты; и инъекции стероидов для суставов. Также можно попробовать операцию по замене поврежденных суставов.
Гиперфункция щитовидной железы
Гиперфункция щитовидной железы или гипертиреоз означает, что щитовидная железа в области шеи вырабатывает избыток гормона тироксина и вызывает метаболический дисбаланс.
Гипертиреоз может быть вызван аутоиммунными заболеваниями, такими как болезнь Грейвса; доброкачественными новообразованиями щитовидной железы; или воспалением железы, называемым тиреоидитом.
Заболевание может передаваться по наследству. Женщины, кажется, чаще страдают, чем мужчины.
Гипертиреоз вызывает очень высокий метаболизм с внезапной и необъяснимой потерей веса, учащенным и нерегулярным сердцебиением, потливостью, нервозностью и беспокойством.
Зоб или опухоль щитовидной железы может появиться у основания шеи. Глазные яблоки могут выпячиваться и раздражаться, что называется офтальмопатией Грейвса.
При отсутствии лечения гипертиреоз может привести к серьезным нарушениям сердечного ритма и остеопорозу. Эндокринолог может диагностировать состояние с помощью физического осмотра и простого анализа крови.
Лечение проводится антитиреоидными препаратами и иногда радиоактивным йодом. Может быть проведена операция по удалению части щитовидной железы. Состояние обычно хорошо поддается лечению и наблюдению, а также улучшению диеты, физическим упражнениям и снижению стресса.
Неспецифическая сыпь на руках
Сыпь представляет собой участок раздраженной или опухшей кожи. Часто сыпь неидентифицируема и имеет некоторые отклонения от нормы. Например, почесывание руки приводит к тому, что она краснеет (это вызвано выделением тучными клетками химических веществ в эту область), но это совершенно нормально.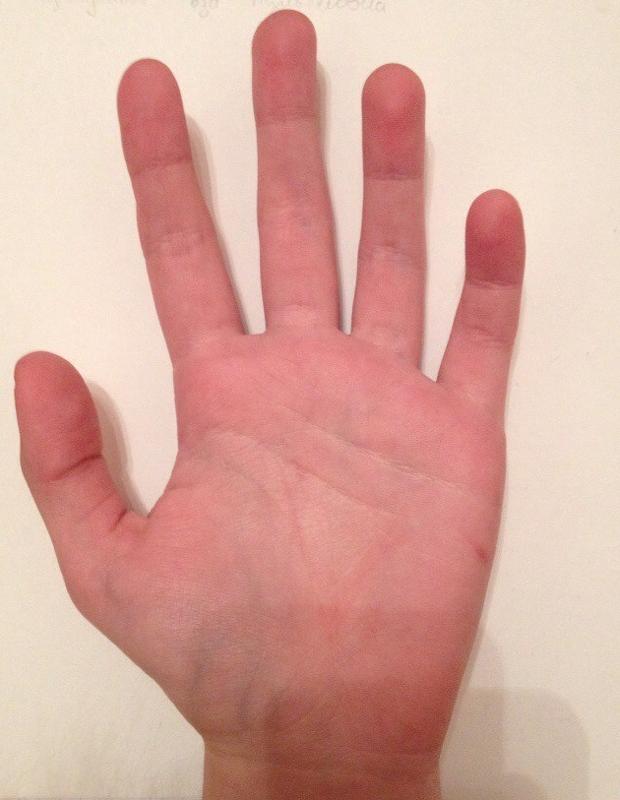
В настоящее время лечение этой сыпи не требуется. При ухудшении состояния может потребоваться консультация врача.
Раздражающий контактный дерматит
Раздражающий контактный дерматит означает кожную реакцию, вызванную непосредственным прикосновением к раздражающему веществу, а не инфекционному агенту, такому как бактерия или вирус.
Распространенными причинами являются мыло, отбеливатель, чистящие средства, химикаты и даже вода. Его может вызвать практически любое вещество при длительном воздействии.
Контактный дерматит не заразен.
Любой, кто работает с раздражающим веществом, может заразиться этим заболеванием. Подвержены механики, косметологи, домработницы, работники ресторанов и медицинские работники.
Симптомы включают опухшую, жесткую и сухую кожу, которая покрывается трещинами и волдырями с болезненными открытыми язвами.
Медицинский работник может дать лучший совет о том, как вылечить кожу и избежать дальнейшего раздражения.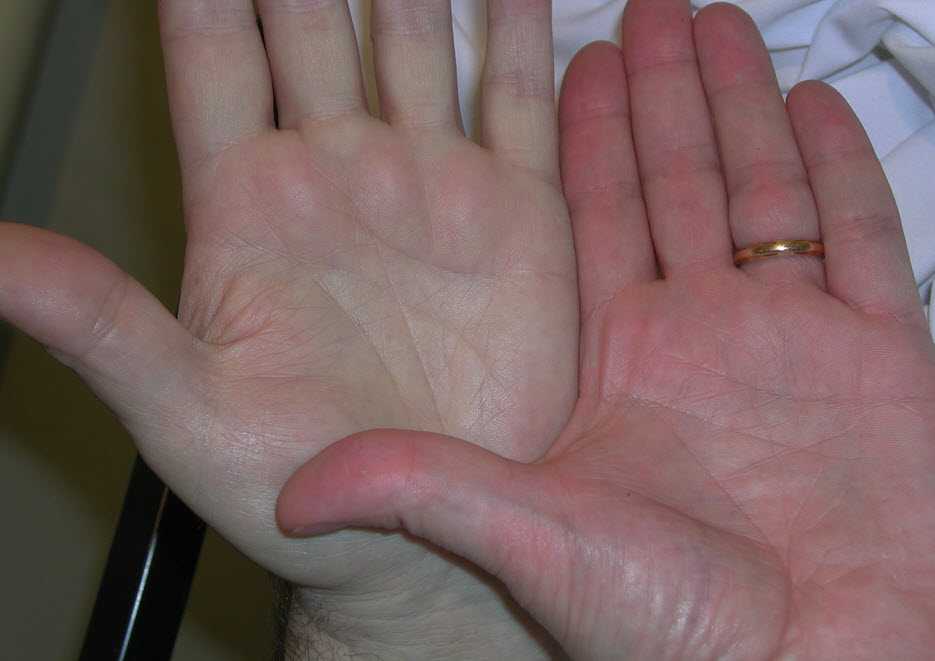 Самолечение может усугубить проблему, если используются неподходящие кремы или мази.
Самолечение может усугубить проблему, если используются неподходящие кремы или мази.
Диагноз ставится на основании анамнеза пациента, чтобы выяснить, с какими веществами пациент соприкасается, и посредством физического осмотра поврежденной кожи.
Лечение включает отказ от раздражающего вещества, если это возможно. В противном случае человек может использовать вазелин на руках под хлопчатобумажными, а затем резиновыми перчатками.
Гемохроматоз
Гемохроматоз — это состояние, при котором организм накапливает слишком много железа, получаемого с пищей. Это железо накапливается в органах, особенно в сердце, печени и поджелудочной железе, вызывая повреждения и, в конечном итоге, отказ.
Состояние унаследовано. Чаще всего он впервые появляется у мужчин в возрасте около 30 лет и у женщин после менопаузы или гистерэктомии.
Симптомы включают постоянную усталость; боль в суставах, особенно в первых двух пальцах; боль в животе; увеличенное сердце, печень и селезенка; спутанность сознания; красноватый или пепельный цвет кожи; и нерегулярное сердцебиение.
Важно, чтобы любые признаки гемохроматоза были замечены врачом, чтобы лечение могло начаться до того, как начнется повреждение органов. Состояние может привести ко многим другим заболеваниям, включая диабет, цирроз печени, артрит, некоторые виды рака и некоторые неврологические расстройства.
Диагноз ставится с помощью анализа крови с подтверждением посредством генетического тестирования.
Лечение включает регулярное донорство крови; лекарства, помогающие удалить железо из крови; и изменение диеты, чтобы избежать продуктов с высоким содержанием железа, таких как красное мясо и некоторые виды рыбы.
Экзема (атопический дерматит)
Атопический дерматит, также называемый экземой, дерматитом, атопической экземой или атопическим дерматитом, представляет собой хроническое заболевание кожи с зудящей сыпью.
AD не заразен. Это вызвано генетическим заболеванием, которое влияет на способность кожи защищать себя от бактерий и аллергенов.
AD чаще всего наблюдается у младенцев и детей младшего возраста. Наиболее восприимчивы люди с семейной историей БА, астмы или сенной лихорадки.
Наиболее восприимчивы люди с семейной историей БА, астмы или сенной лихорадки.
У младенцев появляется сухая, чешуйчатая, зудящая сыпь на коже головы, лбу и щеках. У детей старшего возраста появляется сыпь в сгибах локтей, коленей и ягодиц.
Без лечения у ребенка могут быть проблемы со сном из-за сильного зуда. Постоянное расчесывание может вызвать кожные инфекции, и кожа может стать утолщенной и кожистой.
Диагноз ставится на основании физического осмотра, сбора анамнеза и кожных тестов на аллергены.
AD нельзя вылечить, но можно контролировать с помощью назначенных лекарств, ухода за кожей, снятия стресса и лечения пищевой аллергии. У людей с атопическим дерматитом часто бывает аллергия на молоко, орехи и моллюсков. Поддержание кожи в чистоте и увлажнении помогает предотвратить вспышки.
Цирроз
Цирроз — рубцевание печени. Рубцовая ткань образуется из-за травмы или длительного заболевания. В Соединенных Штатах наиболее распространенными причинами являются алкоголизм и гепатит С. Рубцовая ткань не может делать то, что делает здоровая ткань печени — производить белок, помогать бороться с инфекциями, очищать кровь, помогать переваривать пищу и накапливать энергию.
Рубцовая ткань не может делать то, что делает здоровая ткань печени — производить белок, помогать бороться с инфекциями, очищать кровь, помогать переваривать пищу и накапливать энергию.
Вам следует посетить лечащего врача, который, скорее всего, будет координировать лечение со специалистом. Лечение цирроза обычно включает диетический подход, медикаментозное лечение основной причины, прекращение употребления алкоголя и трансплантацию печени в серьезных случаях.
Редкость: Обычный
Основные симптомы:
Срочность: Врач первичной медико-санитарной помощи
Целлюлит
Целлюлит — это бактериальная инфекция глубоких слоев кожи. Он может появиться на любом участке тела, но чаще всего на ступнях, голенях и лице.
Заболевание может развиться, если бактерии Staphylococcus попадают на поврежденную кожу через порез, царапину или существующую кожную инфекцию, такую как импетиго или экзема.
Наиболее восприимчивы люди с ослабленной иммунной системой, например, из-за кортикостероидов или химиотерапии, или с нарушением кровообращения из-за диабета или любого сосудистого заболевания.
Симптомы возникают несколько постепенно и включают воспаленную, покрасневшую кожу.
Если не лечить, инфекция может стать тяжелой, с образованием гноя и разрушением окружающих тканей. В редких случаях инфекция может вызвать заражение крови или менингит.
При симптомах сильной боли, лихорадки, холодного пота и учащенного сердцебиения следует немедленно обратиться к врачу.
Диагноз ставится на основании физического осмотра.
Лечение состоит из антибиотиков, содержания раны в чистоте, а иногда и операции по удалению мертвых тканей. Целлюлит часто рецидивирует, поэтому важно лечить любые основные заболевания и укреплять иммунную систему с помощью отдыха и хорошего питания.
Пальмарная эритема: причины, симптомы и лечение
Пальмарная эритема — редкое заболевание, при котором ладони рук краснеют. Есть несколько различных причин этого состояния, таких как беременность и цирроз печени.
Есть несколько различных причин этого состояния, таких как беременность и цирроз печени.
Любой, кто испытывает симптомы пальмарной эритемы, должен обратиться к своему врачу для диагностики и лечения любого основного заболевания.
Поделиться на Pinterest Ладонная эритема вызывает покраснение ладоней, которые могут ощущаться слегка теплыми.Пальмарная эритема, часто называемая печеночными ладонями, имеет покраснение на обеих ладонях. Покраснение обычно возникает в нижней части ладони (пятка), но иногда оно может распространяться и на пальцы. Покраснение может также появиться на подошвах ног, но это называется подошвенной эритемой.
Покраснение может напоминать сыпь, при нажатии кожа бледнеет.
Степень покраснения может варьироваться в зависимости от нескольких факторов, таких как температура тела человека, физическая активность и даже его эмоциональное состояние.
Пальмарная эритема не является опасным состоянием. Это может быть первичное состояние без основной причины, но обычно оно вызвано другим заболеванием. Эти основные условия могут быть вредными, если их не лечить.
Эти основные условия могут быть вредными, если их не лечить.
Покраснение ладоней вызвано расширенными капиллярами в руке, которые притягивают больше крови к поверхности. Многие врачи считают, что пальмарная эритема связана с гормональными изменениями.
Существует множество причин и основных факторов риска, которые могут способствовать ладонной эритеме, и они различаются в зависимости от типа эритемы.
Первичная эритема ладоней
Первичная эритема ладоней — это физический симптом, не вызванный другим заболеванием. Существует несколько факторов риска развития заболевания.
Беременность является очень частой причиной первичной эритемы ладоней. Во время беременности в организме беременной женщины происходят гормональные изменения, вызывающие повышение уровня эстрогена.
Более высокие уровни эстрогена могут увеличить вероятность развития пальмарной эритемы. Это повышение уровня эстрогена носит временный характер, поэтому покраснение ладоней, скорее всего, исчезнет после беременности.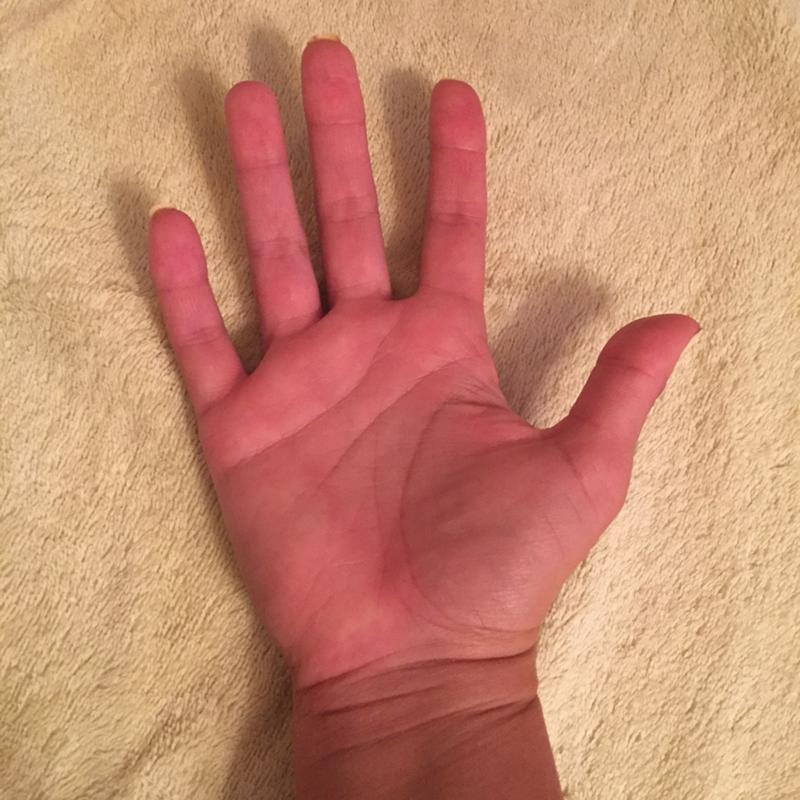
В редких случаях наследственность может способствовать первичной эритеме ладоней. Люди, у которых есть члены семьи с пальмарной эритемой, могут с большей вероятностью заболеть этим заболеванием.
Пальмарная эритема также может быть идиопатической. Это означает, что нет известной причины и что врачи не могут найти какой-либо основной триггер для симптома.
Вторичная эритема ладоней
Поделиться на Pinterest Эритема ладоней может быть первым очевидным симптомом заболевания.
В качестве вторичного симптома пальмарная эритема связана со многими различными состояниями и часто является первым признаком медицинской проблемы.
Пальмарная эритема обычно связана с заболеваниями печени, такими как цирроз печени, гемохроматоз и болезнь Вильсона.
Некоторые заболевания печени являются наследственными, в то время как на другие могут влиять диета и образ жизни, например употребление алкоголя.
В зависимости от функции печени некоторые лекарства также могут вызывать эритему ладоней. Во время диагностики врач часто спрашивает о лекарствах, которые человек принимает, чтобы выяснить, не является ли это состояние побочным эффектом какого-либо конкретного лекарства.
Во время диагностики врач часто спрашивает о лекарствах, которые человек принимает, чтобы выяснить, не является ли это состояние побочным эффектом какого-либо конкретного лекарства.
Другие состояния могут вызывать покраснение ладоней. К ним относятся:
- тиреотоксикоз
- аутоиммунные состояния, включая ревматоидный артрит и ВИЧ
- эндокринные состояния, включая диабет
- гепатит С
- кожные заболевания, такие как атопический дерматит или экзема
- вирусные или бактериальные инфекции
- курение
- метастатический рак головного мозга
- хроническая обструктивная болезнь легких
Когда пальмарная эритема проявляется у детей, она может быть связана с различными состояниями. К наиболее распространенным из этих состояний относятся:
- врожденный сифилис
- болезнь Вильсона
- отравление
- гепатолегочная гипертензия
- Болезнь Кавасаки
У детей также может развиться эритема ладоней из-за генетической предрасположенности. Симптомы
Симптомы
Эритема ладоней характеризуется покраснением ладоней рук. Это покраснение появляется на обеих руках и не вызывает боли или зуда.
Некоторые люди могут заметить, что их руки стали немного теплее, но не раздражены и не опухли. Заболевание может распространиться на пальцы, но не распространится на другие части тела.
Другие симптомы могут проявляться в организме в зависимости от основного заболевания, но пальмарная эритема обычно не вызывает дополнительных симптомов.
Поделиться на PinterestВ некоторых случаях для диагностики основного заболевания может потребоваться МРТ или КТ.
Врачи могут легко диагностировать пальмарную эритему, осматривая ладони. Тем не менее, врачи также проведут тщательное обследование, чтобы определить, есть ли что-то еще, вызывающее это состояние.
Чтобы помочь им с диагнозом, врач просмотрит историю болезни человека и может спросить, не проявлялись ли симптомы у кого-либо из кровных родственников.
Врачи обычно назначают один или несколько тестов, чтобы подтвердить диагноз. Это может включать тесты, которые измеряют:
Это может включать тесты, которые измеряют:
- Функция печени
- Уровни глюкозы натощак
- Общее количество клеток кровяных клеток
- Присутствие гепатита B или C
- Функция щитовидной железы
- Уровни железа или меди
- . антитела
В зависимости от предполагаемой причины эритемы ладоней врач может также назначить визуализирующие исследования, такие как компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). В некоторых случаях могут назначить биопсию костного мозга.
Если первичное тестирование не подтверждает диагноз врача, человеку, возможно, придется вернуться для дополнительного тестирования. Это важно, чтобы помочь выявить любые основные проблемы, которые могут представлять значительный риск для здоровья.
Врачи, как правило, заключают, что пальмарная эритема является идиопатической, только если они проверили все другие возможности.
Специфического лечения покраснения ладоней, вызванного эритемой ладоней, не существует.