Коклюш симптомы у детей привитых: Коклюш у детей: симптомы, лечение
Коклюш у детей: симптомы, лечение
Чаще всего коклюшем болеют дошкольники; данная инфекция особенно опасна для детей до 1 года.
Как ребенок может заразиться коклюшем?
Возбудители коклюша передаются от человека к человеку воздушно-капельным путем. Чтобы ребенок заразился коклюшем, мельчайшие капельки слюны и слизи больного во время кашля и чихания должны появиться в непосредственной близости от него, так как микроб неустойчив во внешней среде. Заразность коклюша достаточно высока и приближается к 100%.
Больной коклюшем ребенок заразен в течение 4-5 недель от начала заболевания. На этот факт стоит обратить особое внимание, так как приступы типичного спазматического кашля при коклюше появляются только на третьей неделе, им предшествуют насморк и покашливание в течение 2 недель без повышения температуры. Больной ребенок в подобном состоянии может продолжать контактировать с другими ребятами, посещать детское учреждение, сад или школу, заражая здоровых детей.
Коклюшем болеют не только дети, но и взрослые, причем последние переносят его как длительный кашель без температуры. Диагноз «коклюш» им, как правило, не ставится, так как врач-терапевт обычно не настроен увидеть у взрослого человека детскую инфекцию. Поэтому нужно очень внимательно относиться к контактам вашего ребенка с покашливающим взрослым.
Не успокаивайтесь, если ваш ребенок привит от коклюша вакциной АКДС. Вакцинация не дает полной гарантии, и привитые дети тоже болеют данным недугом, но в легкой и стертой форме. При этом симптомы болезни смазаны и неубедительны. Родителям следует опасаться контакта их малыша с любым кашляющим ребенком. Иммунитет после перенесенного коклюша достаточно стойкий, но можно заболеть им и второй раз (около 5% случаев).
Симптомы коклюша у детей
Инкубационный период (время от контакта с инфекционным больным до первых проявлений болезни) при коклюше в среднем составляет от 3 до 14 дней, но у привитых детей он иногда удлиняется до 3 недель.
Приступы (пароксизмы) спазматического кашля представляют собой серию из 5-15 быстрых кашлевых толчков, прерывающихся коротким шумным вдохом (репризой), после чего следует новый кашлевой залп. Во время приступа кашля ребенок испуган, беспокоен, напряжен, язык больного высунут до отказа, глаза на выкате, лицо багрово-синего цвета. У грудных детей после нескольких кашлевых толчков возможна кратковременная остановка дыхания, что представляет серьезную угрозу их здоровью и жизни. Между приступами ребенок чувствует себя удовлетворительно, спокойно играет, аппетит у него хороший, температура нормальная.
В течение 2-4 недель пароксизмы усиливаются, их длительность, частота и интенсивность нарастают, появляются ночные приступы. Типична для коклюша рвота на высоте кашлевого пароксизма. От сильного напряжения возможны разрыв уздечки языка и кровоизлияние в склеру глаза. Тяжесть болезни определяется частотой и длительностью приступов: при тяжелом течении их больше 25 в сутки, при легком — меньше 10. У привитых детей коклюш протекает легче, приступы кашля происходят реже, обычно не сопровождаются рвотой и быстро проходят.
Типична для коклюша рвота на высоте кашлевого пароксизма. От сильного напряжения возможны разрыв уздечки языка и кровоизлияние в склеру глаза. Тяжесть болезни определяется частотой и длительностью приступов: при тяжелом течении их больше 25 в сутки, при легком — меньше 10. У привитых детей коклюш протекает легче, приступы кашля происходят реже, обычно не сопровождаются рвотой и быстро проходят.
В чем причина длительного приступообразного кашля при коклюше?
Симптомы коклюша у детей и лечение
Еще в начале прошлого века коклюш считался одной из самых опасных детских инфекций, он ежегодно становился причиной смерти тысяч детей первых лет жизни. В наши дни, благодаря профилактическим вакцинациям и использованию протикоклюшевого антитоксина, коклюш уже не представляет такой опасности и встречается достаточно редко, но каждый родитель обязательно должен знать симптомы коклюша у детей, чтобы при необходимости, обеспечить больного своевременной медицинской помощью.
Коклюш – это инфекционное бактериальное заболевание, возбудитель которого разносится по воздуху с частицами слюны при кашле и чихании больного, и попадая на слизистую оболочку верхних дыхательных путей здорового человека, тут же внедряется его организм.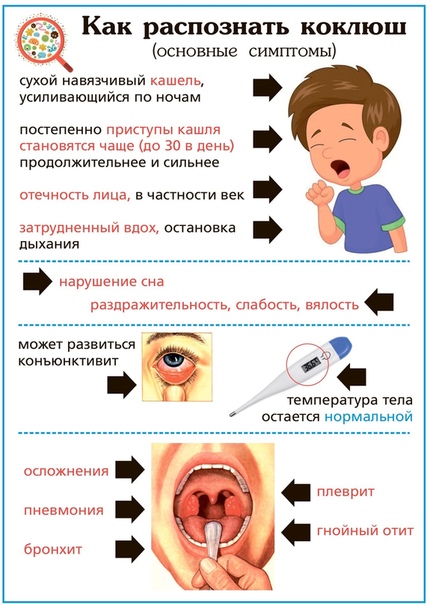 Эта болезнь представляет особую опасность для грудных детей из-за недостаточно сформированного иммунитета и физиологических особенностей дыхательной системы.
Эта болезнь представляет особую опасность для грудных детей из-за недостаточно сформированного иммунитета и физиологических особенностей дыхательной системы.
Этапы заболевания
Инкубационный период болезни около 7 дней, бактерия, попавшая на слизистые оболочки гортани и носоглотки, провоцирует ее отек и воспаление, затем, с током крови разносится по организму и начинается катаральный период заболевания. В это время симптомы коклюша невозможно отличить от обычного простудного заболевания, у больного возникает кашель, насморк, легкое недомогание, обильное отделяемое из носа и незначительная гипертермия.
Обычно организм справляется с инфекцией на этом этапе болезни, у привитых детей и взрослых коклюш протекает как обычное вирусное заболевание и даже не диагностируется.
Если же ребенок ослаблен, при близком контакте с больным, когда в организм попало большое количество бактерий или у неправильно привитых детей развивается следующая стадия заболевания, во время которой возникают все признаки, характерные для этой инфекции.
Признаки пароксизмального периода
Если организм не может справиться с инфекцией, токсины, выделяемые бактериями, разносятся по крови, раздражая рецепторы не только слизистой оболочки дыхательных путей, но и рецепторы, расположенные в центральной нервной системе.
Примерно через 2 недели от развития болезни, появляются первые характерные симптомы коклюша:
- учащение и усиление приступов кашля – от 10-12 до 40-48 приступов в сутки;
- характерный «лающий» кашель – это один из самых узнаваемых признаков коклюша – несколько резких кашлевых толчков на выдохе, за которыми следует судорожный вдох, сопровождающийся свистящим звуком;
- изменение внешнего вида больного во время приступа – лицо больного краснеет, наблюдается напряжение всех мышц – выбухают вены на шее, глаза выкатываются из орбит, непроизвольно высовывается язык, может возникнуть слезотечение и слюнотечение;
- судороги – из-за нехватки кислорода и воздействия токсина на центры, расположенные в головном мозге у ребенка могут возникнуть судороги и потеря сознания;
- рвота после кашля – еще один характерный симптом коклюша, который практически всегда встречается при этом заболевании – это возникновение рвоты после приступов кашля;
- кашлевые репризы – в тяжелых случаях возникают кашлевые репризы – приступы кашля повторяются один за другим, пока больной не сможет вытолкнуть слизь, заполнившую его дыхательные пути.

Симптомы коклюша могут возникнуть неожиданно для родителей, часто в ночное время, провоцируют приступы кашля у детей резкий звук, яркий свет, прием пищи, физическое усилие, эмоциональное напряжение или любое другое событие. Во время приступов ребенок может сильно испугаться, особенно если это дети до года. Самочувствие у детей между приступами может быть вполне удовлетворительным, но они остаются капризными, вялыми, плохо едят и не интересуются игрушками.
Коклюш у грудных детей
У детей до года заболевание может протекать в очень тяжелой форме, у них развивается дыхательная недостаточность, лицо приобретает синюшный оттенок, отмечается бледность кожных покровов, а такие характерные симптомы, как приступы кашля или рвота после кашля возникают не всегда. Для грудных детей опасно возникновение задержки дыхания или даже его остановка на высоте приступа. Поэтому так важно вовремя начинать лечение грудных детей при первых подозрениях на инфекционное заболевание. У привитых детей заболевание обычно протекает в скрытой форме или достаточно легко и чаще всего даже не диагностируется.
Лечение
Лечение ребенка до года должно проводиться только в специальных условиях, необходимо госпитализировать всех грудных детей с подозрением на инфекцию, так как даже у привитых детей возможна неожиданная остановка дыхания или развитие осложнений.
Лечение детей старше 3-х лет нужно начинать с создания комфортной обстановки, и исключения любых раздражителей, которые могут спровоцировать приступ. Комнату больного необходимо как можно чаще проветривать и увлажнять в ней воздух.
В остальном уход за больным коклюшем не отличается от ухода за больным ОРВИ – обильное теплое питье, легкоусвояемые питательные блюда, отсутствие физического и эмоционального напряжения.
На начальных этапах болезни полезно применение антибиотиков, они позволяют остановить развитие инфекции, но применять их нужно до появления приступов кашля, в дальнейшем они становятся неэффективны. Для лечения детей применяют азитромицин и эритромицин.
Применение противокашлевых средств, отхаркивающих и муколитических препаратов зависит от состояния ребенка и должно проводиться только по назначению врача. В тяжелых случаях используют противокашлевые средства, блокирующие центр кашля в продолговатом мозгу, но это вынужденная мера, так как она провоцирует развитие осложнений из-за скопления слизи в бронхах.
В тяжелых случаях используют противокашлевые средства, блокирующие центр кашля в продолговатом мозгу, но это вынужденная мера, так как она провоцирует развитие осложнений из-за скопления слизи в бронхах.
Кроме антибиотиков целесообразно назначение антигистаминных средств, так как коклюшный токсин вызывает сенсибилизацию организма – для детей используют пипольфен, димедрол или абсолютно безопасный глюконат кальция.
Самая эффективная профилактика коклюша – это своевременная вакцинация детей, но чтобы надежно защититься от инфекционных болезней, мало вовремя водить ребенка на прививки, нужно позаботиться и об общем укреплении его организма: гулять на свежем воздухе, заниматься спортом и закаливать малыша.
Коклюш у детей: причины, симптомы, как лечить?
Коклюш – это инфекционное заболевание, развивающееся в дыхательных путях. Его появление вызвано бактерией под названием Bordetella pertussis. Характеризуется данное заболевание приступами сильнейшего кашля и самыми обычными проявлениями простуды.
Характеризуется данное заболевание приступами сильнейшего кашля и самыми обычными проявлениями простуды.
Симптомы коклюша
Изначально наступает катаральный период заболевания, который характеризуется насморком, небольшим кашлем, поднятием температуры тела до субфебрильного уровня, а также общим недомоганием. На данном этапе коклюш очень легко спутать с ОРЗ. Но со временем кашель становится более сильным, а дети, заболевшие коклюшем, – раздражительными и неспокойными. А уже в конце второй недели заболевания начинаются судорожные приступы кашля, которые заканчиваются свистящим вдохом, после чего снова начинается приступ кашля, характеризующийся короткими судорожными толчками. Количество подобных циклов во время одного приступа самое разнообразное. Но чаще всего их случается от 2 до 15. В конце приступа выделяется очень вязкая стекловидная мокрота. Нередко, кстати, подобный приступ заканчивается рвотой.
Нередко, кстати, подобный приступ заканчивается рвотой.
Читайте также: Лечение острого бронхита у детей
Поведение ребенка по время приступа может напугать любого родителя. Дело в том, что маленький человек ведет себя очень возбужденно, его лицо синеет, а вены шеи значительно расширяются. При этом глаза ребенка налиты кровью, а его язык высунут изо рта. Достаточно часто во время подобных приступов травмируется уздечка языка. При очень тяжелом приступе даже может наступить остановка дыхания, следствием которой окажется удушье.
Обычно один приступ длится около четырех минут. Данный период заболевания продолжается на протяжении 3-4 недель. В результате приступы возникают намного реже, а вскоре и вовсе исчезают. Остается лишь самый обычный кашель, который может беспокоить ребенка еще 2-3 недели. Этот период заболевания называется завершающим.
Осложнения коклюша
Самым частым осложнением от данного заболевания является пневмония. Она развивается под воздействием коклюшной палочки или же вторичной бактериальной инфекции. Существуют и некоторые другие осложнения. Например:
Существуют и некоторые другие осложнения. Например:
- острый ларингит, сопровождающийся стенозом гортани;
- кровотечение из носа;
- бронхит;
- остановка дыхания;
- паховая, или пупочная грыжи.
Кроме всего выше сказанного, также может возникнуть энцефалопатия. Это изменения в головном мозге ребенка, не вызванные каким-либо воспалением. Данное заболевание, хоть и является осложнением коклюша, но также может нести в себе некоторые осложнения, среди которых, к примеру, приступы эпилепсии судороги и даже смерть головного мозга.
Как лечить коклюш у детей
Лечение человека, заболевшего коклюшем, проводится исключительно стационарно. Дело в том, что таким больным необходимо создать особенные условия. Их палата должна быть хорошо проветриваемой, а воздух увлажнен при помощи специальных добавок. Кроме всего прочего, в их палате также должны постоянно находиться мокрые полотенца в достаточном количестве.
Читайте также: Симптомы и лечение хронического тонзиллита у детей
Если коклюшем заболел совсем маленький ребенок, или даже грудничок, лучше всего поместить его в очень тихую и темную комнату. В таком случае следует стараться беспокоить малыша как можно реже, поскольку любой резкое движение, изменение освещения и громкий звук способны стать причиной нового приступа удушливого кашля. Но, если ребенок уже старше, рекомендации изменяются кардинально. Для такого ребенка необходимо пребывание на свежем воздухе, причем как можно большее количество времени. Постельный режим при этом соблюдать нет никакой необходимости. Дело в том, что дети во время пребывания на свежем воздухе практически не ощущают приступов кашля или же последние отсутствуют совсем.
В таком случае следует стараться беспокоить малыша как можно реже, поскольку любой резкое движение, изменение освещения и громкий звук способны стать причиной нового приступа удушливого кашля. Но, если ребенок уже старше, рекомендации изменяются кардинально. Для такого ребенка необходимо пребывание на свежем воздухе, причем как можно большее количество времени. Постельный режим при этом соблюдать нет никакой необходимости. Дело в том, что дети во время пребывания на свежем воздухе практически не ощущают приступов кашля или же последние отсутствуют совсем.
Отдельное внимание необходимо уделить вопросу питания. Каждый прием пищи должен содержать в себе минимальную порцию и повторяться намного чаще, нежели при питании здорового ребенка. Если же приступы кашля постоянно сопровождаются рвотой, лучше всего перевести ребенка на внутривенное питание.
Достаточно часто у детей среднего возраста наступает гипоксия, то есть кислородное голодание. В связи с этим такого ребенка рекомендуется поместить в специальную кислородную камеру.
Для лечения коклюша антибиотики применяются либо в очень раннем возрасте, либо при слишком тяжелом течении заболевания. Обычно в таких случаях врачи отдают предпочтение Эритромицину. Кроме всего прочего, рекомендуется также применять противококлюшный гамма-глобулин. Его вводят в мышцу три дня подряд по 3 мл.
А вот к любым седативным препаратам, а также препаратам, останавливающим кашель, следует относиться очень осторожно. Дело в том, что их действие на ребенка, заболевшего коклюшем, не настолько сильно, насколько большой вред они могут нанести его организму. Поэтому если существует возможность обойтись без препаратов этого типа, то лучше все-таки потерпеть. Ни в коем случае нельзя применять препараты либо совершать действия, которые могут вызвать кашель. Например, категорически запрещено применение банок либо горчичников. Не рекомендуются и резкие движения, а также наклоны тела в разные стороны.
Если у ребенка произошла остановка дыхания, следует незамедлительно очистить его дыхательные пути от скопившейся там слизи, прибегая к отсасыванию, после чего начать вентиляцию легких.
Профилактика коклюша
Единственным проверенным способом, благодаря которому некоторым людям удается уберечься от коклюша, является вакцинация.
Каждому ребенку, начиная с трехлетнего возраста, рекомендуется проводить курс вакцинации против этого недуга. Он состоит из трех прививок, которые совершаются с интервалом в полтора месяца. А через полтора года после вакцинации следует провести еще один курс. Благодаря этому можно предупредить порядка 80% случаев данного заболевания.
Если ребенок до 7 лет столкнулся с человеком, болеющим коклюшем, лучше всего поместить его в карантин на последующие две недели. Каждый ребенок, который получил подобный контакт, должны пройти лабораторное обследование на носительство коклюша.
Читайте также: Дозировка Пульмикорта для ингаляций
Детям до 1 года, имевшим контакт с заболевшим, но не имеющим прививки от коклюша, вводят нормальный человеческий иммуноглобулин для профилактики этого заболевания.
Коклюш: симптомы, причины и вакцины
Коклюш, также известный как коклюш, – чрезвычайно заразное заболевание, вызываемое бактерией Bordetella pertussis . В некоторых странах коклюш также называют 100-дневным кашлем.
Состояние получило свое название от характерного отрывистого кашля, за которым следует пронзительный глоток воздуха, который звучит как крик.
До вакцинации коклюш в США заболевали примерно 157 человек на 100 000 человек.
Пики были каждые 2-5 лет. В 93 процентах случаев это были дети в возрасте до 10 лет. Эксперты говорят, что реальная заболеваемость в то время была намного выше, поскольку не обо всех случаях были зарегистрированы.
После введения массовой вакцинации в 1940-х годах частота коклюша упала до менее 1 на 100000 к 1970 году. Сегодня он в основном поражает детей, которые слишком малы, чтобы пройти полный курс вакцинации, а также подростков, чей иммунитет пошла на убыль. Однако с 1980 года цифры начали снова расти.
Однако с 1980 года цифры начали снова расти.
Краткие сведения о коклюше
Вот несколько ключевых моментов, касающихся коклюша. Более подробная и вспомогательная информация находится в основной статье.
- Коклюш вызывается бактерией Bordetella pertussis .
- Дети, не прошедшие вакцинацию, в 23 раза чаще заболевают коклюшем.
- Бактерия распространяется крошечными капельками воды, когда пациент кашляет и чихает.
- Младенцы с коклюшем обычно поступают в больницу для лечения.
Симптомы коклюша обычно появляются через 6-20 дней после заражения пациента бактерией Bordetella pertussis , другими словами, инкубационный период коклюша составляет от 6 до 20 дней.
Болезнь начинается с легких симптомов, которые затем значительно ухудшаются, а затем проходят. Начальные признаки и симптомы коклюша аналогичны симптомам простуды:
Начальные симптомы
- заложенный нос
- сухой и раздражающий кашель
- недомогание (общее недомогание)
- легкая лихорадка
- насморк
- боль в горле
- слезотечение
- диарея (иногда)
Вышеуказанные признаки и симптомы типичны в течение первой недели, после чего они становятся более серьезными.
Поздние (пароксизмальные) симптомы
Симптомы второй «пароксизмальной» стадии включают:
Сильные приступы кашля – приступ может длиться пару минут. Иногда каждый приступ наступает так скоро после последнего, что у пациента возникают кластерные приступы, которые длятся десятки минут. Обычно бывает 10-15 схваток в день.
Во время приступа кашля пациент в конце концов начинает задыхаться между кашлями, а также сразу после окончания приступа, издавая звук «гик».Это реже встречается у очень маленьких детей и младенцев – они могут давиться или задыхаться, или даже временно перестать дышать.
Маленькие дети могут посинеть лицо (цианоз) во время приступа кашля. Хотя это пугает родителей, это практически никогда не бывает так плохо, как кажется, и вскоре дыхание возобновляется.
Приступы кашля могут сопровождаться рвотой; это чаще встречается у маленьких детей и младенцев.
У взрослых и подростков пароксизмальные симптомы коклюша менее выражены, чем у младенцев и маленьких детей – они обычно похожи на симптомы, обнаруживаемые при бронхите.
В очень редких случаях коклюш может вызвать внезапную неожиданную смерть младенцев.
Этап восстановления
На этом этапе у пациента появляются признаки выздоровления. Меньше приступов кашля, которые также менее интенсивны. Этап восстановления может занять от 3 месяцев. Даже на этой стадии у пациента могут возникать приступы сильного кашля.
Коклюш – это бактериальная инфекция, вызываемая Bordetella pertussis . Инфекция происходит в слизистой оболочке дыхательных путей, в основном в трахее (дыхательное горло), а также в бронхах (дыхательные пути, которые отходят от трахеи к легким).
Как только Bordetella pertussis достигает слизистой оболочки дыхательных путей, она размножается и парализует очищающие от слизи компоненты слизистой оболочки, вызывая накопление слизи. По мере накопления слизи пациент пытается изгнать ее, кашляя; кашель становится более интенсивным из-за большого количества слизи.
По мере того, как воспаление дыхательных путей усиливается (они раздуваются), они становятся более узкими, что затрудняет дыхание и вызывает крик, когда пациент пытается восстановить дыхание после приступа кашля.
Как передается коклюш?
Люди, инфицированные Bordetella pertussis , могут передавать инфекцию другим людям через 6-20 дней после проникновения бактерии в их организм до 3 недель после начала «коклюша».
Бактерия переносится в крошечных капельках воды в воздухе. Когда пациент кашляет и чихает, в воздух выбрасываются сотни капель влаги.
Если люди, находящиеся поблизости, вдохнут часть этой влаги, они подвергаются воздействию и могут заразиться.
Профилактика коклюша является ключевым моментом. Если член семьи инфицирован, другим членам семьи может быть рекомендовано лечение антибиотиками.
Противококлюшная вакцина
Для населения в целом доступна коклюшная вакцина для предотвращения болезни; вакцина DTaP защищает от дифтерии, столбняка и коклюша.
В рамках рекомендуемой схемы иммунизации младенцам и детям вводят серию из пяти инъекций.
Очень важно, чтобы беременные матери, а также те, кто находится в тесном контакте с младенцами (новорожденными и младенцами до 12 месяцев), были вакцинированы от коклюша.
От коклюша ежегодно страдает около 48,5 миллионов человек, из них 295 000 умрут. По данным ВОЗ (Всемирная организация здравоохранения), коклюш является одной из ведущих причин смертности, предотвращаемой с помощью вакцин, во всем мире. Большинство случаев (более 90 процентов) происходит в странах с низким и средним уровнем доходов.
У детей родителей, которые не позволят им пройти вакцинацию, вероятность развития коклюша в 23 раза выше, чем у полностью привитых детей, сообщили исследователи в журнале Pediatrics .
На ранних стадиях ошибочный диагноз является обычным явлением, поскольку признаки и симптомы аналогичны тем, которые обнаруживаются при других респираторных заболеваниях, таких как бронхит, грипп и простуда.
Врачи обычно могут диагностировать коклюш, задавая вопросы о симптомах и выслушивая кашель (звук коклюша выделяется).
Можно заказать следующие диагностические тесты:
- Посев из горла или носа – врач или медсестра берет мазок или образец аспирации, который отправляется в лабораторию и проверяется на наличие Bordetella pertussis бактерия.

- Анализы крови – врач может захотеть узнать количество лейкоцитов. Если он высокий, значит, вероятно, есть какая-то инфекция.
- Рентген грудной клетки – врач может захотеть посмотреть, есть ли в легких воспаление или жидкость.
Если есть подозрение на коклюш у младенца, ему может потребоваться диагностика в больнице.
Младенцы обычно поступают в больницу для лечения, потому что для этой возрастной группы коклюш с большей вероятностью приведет к осложнениям.Внутривенные инфузии могут потребоваться, если ребенок не может удерживать жидкость или пищу. Младенец будет помещен в изолятор, чтобы предотвратить распространение болезни.
Детей старшего возраста, подростков и взрослых обычно можно лечить дома.
Лекарства
Антибиотики используются для уничтожения бактерии Bordetella pertussis и для более быстрого выздоровления пациента. Антибиотики могут быть прописаны и членам семьи. Антибиотики также предотвращают заражение пациента в течение 5 дней после их приема.
Антибиотики также предотвращают заражение пациента в течение 5 дней после их приема.
Если коклюш не диагностирован на более поздних стадиях, антибиотики назначаться не будут, потому что к тому времени бактерии уже исчезли.
Кортикостероиды – назначают при наличии у ребенка тяжелых симптомов; они вводятся вместе с антибиотиками. Кортикостероиды – это мощные гормоны (стероиды), которые очень эффективны при уменьшении воспаления в дыхательных путях, облегчая ребенку дыхание.
Кислород – можно вводить через лицевую маску, если требуется дополнительная помощь при дыхании.Шприц с грушей также можно использовать для удаления слизи, скопившейся в дыхательных путях.
Лечение кашля – Безрецептурные препараты от кашля неэффективны для облегчения симптомов коклюша, и врачи не рекомендуют их использовать. К сожалению, с кашлем мало что можно сделать. Кашель способствует выведению мокроты, которая скапливается в дыхательных путях.
Меры, которые можно принимать дома
У детей старшего возраста и взрослых симптомы обычно менее выражены.Врач может посоветовать пациенту:
- Достаточно отдыха.
- Потребляйте много жидкости, чтобы предотвратить обезвоживание.
- Постарайтесь убрать излишки слизи и рвоты из дыхательных путей и задней стенки глотки, чтобы предотвратить удушье.
- Тайленол (ацетимофен, парацетамол) или ибупрофен для облегчения боли в горле и снижения температуры. Не давайте аспирин детям до 16 лет.
Детям старшего возраста и взрослым – большинство пациентов выздоравливают от коклюша без осложнений и проблем.В большинстве случаев осложнения вызваны таким сильным кашлем и могут включать:
- опухшее лицо
- грыжи живота
- сломанные кровеносные сосуды в склере (белки глаз)
- трещины или ушибы ребер
- язвы во рту и на языке
- кровотечения из носа
- средний отит (инфекция среднего уха)
Младенцы и маленькие дети гораздо более подвержены серьезным осложнениям коклюша, в том числе:
Временная пауза в дыхании – если дышит трудности тяжелые, есть риск повреждения мозга из-за кислородного голодания (крайне редко).
Беременные матери, люди с ослабленной иммунной системой и люди с диабетом больше подвержены риску осложнений.
Коклюш у взрослых: симптомы, диагностика и лечение
Коклюш или коклюш – очень заразное заболевание. Эта инфекция чаще всего встречается у младенцев, но ею могут заразиться люди любого возраста.
Симптомы коклюша у взрослых, как правило, менее выражены, чем у детей. У непривитых младенцев самый высокий риск развития серьезных симптомов и осложнений коклюша.
В этой статье мы обсуждаем симптомы и осложнения коклюша у взрослых, а также варианты лечения.
Поделиться на Pinterest Кашель может возникнуть у взрослых, и зачастую он менее серьезен, чем у детей.Взрослые, как правило, испытывают менее серьезные симптомы коклюша по сравнению с детьми. Причина этого в том, что у взрослых выработался иммунитет от предыдущих инфекций и прививок.
Бактерии, называемые Bordetella pertussis , вызывают коклюш.Эти бактерии распространяются по воздуху, когда инфицированный человек кашляет или чихает.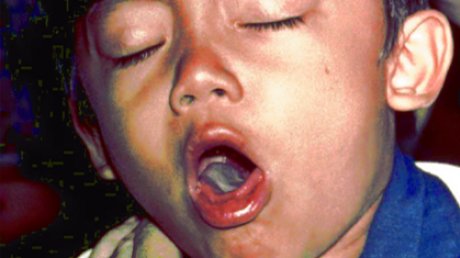 Симптомы обычно развиваются через 5-10 дней после заражения, но у некоторых людей симптомы могут отсутствовать в течение нескольких недель.
Симптомы обычно развиваются через 5-10 дней после заражения, но у некоторых людей симптомы могут отсутствовать в течение нескольких недель.
Коклюш развивается в три стадии:
Стадия 1 : Люди очень заразны на ранних стадиях болезни. Сначала коклюш вызывает легкие симптомы простуды, которые длятся от 1 до 2 недель, такие как:
- насморк
- чихание
- субфебрильная температура
- усталость
- легкий кашель
- слезящиеся глаза
Стадия 2 : Через некоторое время у людей может развиться тяжелый, постоянный кашель, из-за которого они задыхаются.Классический кричащий звук возникает, когда люди резко вдыхают, чтобы отдышаться после приступа кашля.
На данный момент люди все еще заразны, и симптомы стадии 2 могут длиться от 1 до 6 недель.
Стадия 3 : В заключительной фазе кашель постепенно улучшается, и приступы кашля возникают реже. На этом этапе люди больше не заразны, но они рискуют заболеть другими инфекциями, которые могут замедлить процесс выздоровления.
Врач может диагностировать коклюш, изучив историю болезни человека и текущие симптомы.
Иногда врачи ошибочно диагностируют коклюш как простуду или другую респираторную инфекцию, поскольку коклюш у взрослых обычно не вызывает серьезных симптомов.
Если взрослый человек испытывает постоянный кашель, врач может порекомендовать дополнительные медицинские тесты для диагностики проблемы. Эти тесты могут включать мазок из носоглотки, при котором врач собирает образец слизи через нос для анализа на бактерий B. pertussis .
У взрослых могут развиться вторичные осложнения коклюша.Сильные приступы кашля могут вызвать обморок или перелом ребер.
Другие потенциальные осложнения коклюша у взрослых включают:
- трудности с засыпанием или бессонницей, называемые бессонницей
- затрудненное дыхание во время сна, называемое апноэ во сне
- непреднамеренная потеря веса
- пневмония
- глазные инфекции
Лечение зависит от продолжительности болезни и тяжести ее симптомов. Лечение коклюша обычно включает терапию антибиотиками.
Лечение коклюша обычно включает терапию антибиотиками.
Раннее лечение антибиотиками может уменьшить тяжесть симптомов, ускорить выздоровление и предотвратить передачу бактерий от людей. Медицинский работник может прописать антибиотики и другим членам семьи.
По данным Центров по контролю и профилактике заболеваний (CDC), антибактериальное лечение наиболее эффективно в течение первых 2–3 недель инфекции или до начала приступов кашля. Однако люди редко получают лечение достаточно рано, чтобы ощутить эти преимущества.
Домашние средства от коклюша включают:
- поддержание водного баланса
- отдых
- использование испарителя тумана
- соблюдение правил гигиены рук
- частое употребление небольших приемов пищи вместо трех больших приемов пищи, чтобы избежать рвоты
- дым, сильнодействующие химические вещества и аллергены.
Коклюш не реагирует на традиционные лекарства от кашля. Американская ассоциация легких не рекомендует лечить коклюш лекарствами от кашля.
Выздоровление от коклюша может занять несколько недель, а кашель может сохраняться в течение многих месяцев.
Коклюш очень заразен, и вакцинация от коклюша прекращается с возрастом.
Взрослые, которые не получали бустерную вакцину против коклюша Tdap (столбняк-дифтерия-бесклеточный коклюш), имеют более высокий риск заражения коклюшем.
К другим факторам, которые увеличивают риск коклюша, относятся:
- тесный контакт с больным коклюшем
- с ослабленной иммунной системой
- беременность
Взрослые могут защитить себя и своих детей от коклюш при вакцинации от этого заболевания.
Существует два типа вакцины против коклюша:
- АКДС для младенцев и детей раннего возраста
- АКДС для подростков и взрослых
Обе вакцины защищают от столбняка, дифтерии и коклюша.
Министерство здравоохранения и социальных служб рекомендует младенцам и детям получать дозы вакцины DTaP в следующем возрасте:
- 2 месяца
- 4 месяца
- 6 месяцев
- 15–18 месяцев
- 4–6 лет
Первоначальный цикл вакцинации DTaP со временем проходит, поэтому людям следует сделать бустерную вакцинацию Tdap для поддержания иммунитета.
CDC рекомендует следующий график вакцинации Tdap для всех:
- Одна ревакцинация в возрасте от 11 до 12 лет.
- Одна доза Tdap для взрослых, которые никогда не получали вакцину.
- Одна вакцина Tdap в третьем триместре каждой беременности.
В целом эти вакцины безопасны для большинства людей. Однако вакцины против коклюша могут вызывать у некоторых людей временные побочные эффекты, такие как:
- болезненность или припухлость возле места инъекции
- усталость
- тошнота
- диарея
- рвота
- потеря аппетита
- лихорадка
- a головная боль
- ломота в теле
Коклюш или коклюш – очень заразная бактериальная инфекция, поражающая дыхательные пути.
Хотя коклюш обычно вызывает более легкие симптомы у взрослых, он может вызывать тяжелые заболевания у младенцев и маленьких детей.
Существует две формы вакцины, защищающей от коклюша. Вакцина DTaP защищает младенцев и детей младшего возраста, но со временем она проходит. Подростки и взрослые могут получить ревакцинацию под названием Tdap.
Подростки и взрослые могут получить ревакцинацию под названием Tdap.
Коклюш – Симптомы и причины
Обзор
Коклюш (коклюш) – очень заразная инфекция дыхательных путей.У многих людей это отмечается сильным отрывистым кашлем, за которым следует резкий вдох, который звучит как «крик».
До того, как была разработана вакцина, коклюш считался детской болезнью. Сейчас коклюш в первую очередь поражает детей, еще слишком маленьких, чтобы пройти полный курс вакцинации, а также подростков и взрослых, чей иммунитет ослаб.
Смертельные случаи, связанные с коклюшем, редки, но чаще встречаются у младенцев. Вот почему так важно для беременных женщин и других людей, которые будут иметь тесный контакт с младенцем, сделать прививку от коклюша.
Симптомы
После того, как вы заразились коклюшем, признаки и симптомы проявятся примерно через 7-10 дней, хотя иногда это может занять больше времени. Сначала они обычно легкие и напоминают простуду:
Сначала они обычно легкие и напоминают простуду:
- Насморк
- Заложенность носа
- Красные, слезящиеся глаза
- Лихорадка
- Кашель
Через неделю или две признаки и симптомы ухудшатся.Густая слизь скапливается в дыхательных путях, вызывая неконтролируемый кашель. Приступы сильного и продолжительного кашля могут:
- Вызвать рвоту
- Результат красного или синего лица
- Причина сильной усталости
- Окончание с пронзительным криком при следующем вдохе воздуха
Однако у многих людей характерный крик не развивается. Иногда стойкий отхаркивающий кашель является единственным признаком того, что у подростка или взрослого коклюш.
Младенцы могут вообще не кашлять. Вместо этого им может быть трудно дышать, или они могут даже временно перестать дышать.
Когда обращаться к врачу
Позвоните своему врачу, если длительные приступы кашля вызывают у вас или вашего ребенка:
- Рвота
- Красный или синий
- Кажется, что дыхание затруднено или есть заметные паузы в дыхании
- Сделать вдох с криком
Причины
Коклюш вызывается бактериями Bordetella pertussis. Когда инфицированный человек кашляет или чихает, в воздух распыляются крошечные микробные капли, которые попадают в легкие любого, кто окажется поблизости.
Когда инфицированный человек кашляет или чихает, в воздух распыляются крошечные микробные капли, которые попадают в легкие любого, кто окажется поблизости.
Факторы риска
Вакцина от коклюша, которую вы получали в детстве, со временем проходит. Это делает большинство подростков и взрослых восприимчивыми к инфекции во время вспышки, и вспышки продолжают происходить регулярно.
Младенцы младше 12 месяцев, которые не вакцинированы или не получили полный набор рекомендованных вакцин, имеют самый высокий риск серьезных осложнений и смерти.
Осложнения
Подростки и взрослые часто без проблем выздоравливают от коклюша. Когда возникают осложнения, как правило, это побочные эффекты сильного кашля, например:
- Ушибы или трещины на ребрах
- Грыжи живота
- Разорванные кровеносные сосуды кожи или белков глаз
Младенцы
У младенцев, особенно в возрасте до 6 месяцев, осложнения коклюша более тяжелые и могут включать:
- Пневмония
- Замедленное или остановленное дыхание
- Обезвоживание или потеря веса из-за трудностей с кормлением
- Изъятия
- Повреждение мозга
Поскольку младенцы и дети дошкольного возраста подвергаются наибольшему риску осложнений от коклюша, им с большей вероятностью потребуется лечение в больнице. Осложнения могут быть опасными для жизни детей младше 6 месяцев.
Осложнения могут быть опасными для жизни детей младше 6 месяцев.
Профилактика
Лучший способ предотвратить коклюш – это вакцина против коклюша, которую врачи часто вводят в сочетании с вакцинами от двух других серьезных заболеваний – дифтерии и столбняка. Врачи рекомендуют начинать вакцинацию в младенчестве.
Вакцина состоит из пяти инъекций, которые обычно вводят детям этого возраста:
- 2 месяца
- 4 месяца
- 6 месяцев
- от 15 до 18 месяцев
- от 4 до 6 лет
Побочные эффекты вакцины
Побочные эффекты вакцины обычно незначительны и могут включать лихорадку, раздражительность, головную боль, усталость или болезненность в месте инъекции.
Бустерные выстрелы
- Подростки. Поскольку иммунитет от коклюшной вакцины имеет тенденцию к снижению к 11 годам, врачи рекомендуют в этом возрасте сделать повторную прививку для защиты от коклюша, дифтерии и столбняка.

- Взрослые. Некоторые разновидности вакцины против столбняка и дифтерии, которую вводят раз в 10 лет, также включают защиту от коклюша. Эта вакцина также снизит риск передачи коклюша младенцам.
- Беременные. Эксперты в области здравоохранения теперь рекомендуют беременным женщинам вакцинироваться от коклюша на сроке от 27 до 36 недель беременности. Это также может обеспечить некоторую защиту младенца в течение первых нескольких месяцев жизни.
Профилактические препараты
Если вы контактировали с больным коклюшем, ваш врач может порекомендовать антибиотики для защиты от инфекции, если вы:
- Медицинский работник
- Беременны
- Моложе 12 месяцев
- Имеете заболевание, которое может привести к серьезному заболеванию или осложнениям, например, ослабленная иммунная система или астма
- Живите с больным коклюшем
- Живите с кем-то, кто подвержен высокому риску развития тяжелого заболевания или осложнений, вызванных коклюшем
Октябрь09, 2019
Коклюш (коклюш) | Вакцины
Более 200 000 детей ежегодно болеют коклюшем. Благодаря вакцинам это число значительно снизилось.
Благодаря вакцинам это число значительно снизилось.
Есть 2 вакцины, которые включают защиту от коклюша:
- Вакцина DTaP защищает маленьких детей от дифтерии, столбняка и коклюша
- Вакцина Tdap защищает детей и взрослых от столбняка, дифтерии и коклюша
- Почему вакцины от коклюша важны?
Коклюш очень легко передается от человека к человеку.Поскольку обычно это начинается как простуда, люди, у которых коклюш, могут не знать, что они его распространяют. И это может быть смертельно опасно, особенно для новорожденных.
У младенцев, заболевших коклюшем, могут быть опасные осложнения, такие как пневмония (инфекция легких), судороги (неконтролируемая дрожь) и повреждение головного мозга. Вот почему беременным женщинам особенно важно пройти вакцинацию и чтобы люди, проводящие время с младенцами, получали вакцину от коклюша.
Вакцинация – лучший способ предотвратить коклюш.

- Что такое коклюш?
Коклюш вызывается разновидностью бактерий. Он назван в честь крика, издаваемого людьми после приступов кашля. Узнайте, как звучит коклюш.
К ранним симптомам коклюша относятся:
- Насморк
- Легкий кашель
- Низкая температура
- Апноэ (пауза в дыхании) у младенцев
Коклюш может длиться до 10 недель и более.Более поздние симптомы могут включать:
- Продолжительные приступы кашля с последующим пронзительным криком
- Рвота во время или после приступов кашля
- Чувство сильной усталости после приступов кашля
- Синеет из-за недостатка кислорода
Осложнения коклюша могут включать недержание мочи (потерю контроля над мочевым пузырем) и сломанные ребра от кашля.
Коклюш может передаваться через человека, у которого он есть:
- Кашляет или чихает
- Находится близко к другим людям, например, когда они держат ребенка
Подробнее о коклюше.

- Кому нужна вакцина от коклюша?
Вакцины против коклюша рекомендуются младенцам, детям, подросткам, взрослым и беременным женщинам.
Младенцы и дети от рождения до 6 лет
Детям младшего возраста вакцина DTaP необходима как часть их планового графика вакцинации. Маленьким детям нужна доза вакцины по адресу:
.- 2 месяца
- 4 месяца
- 6 месяцев
- от 15 до 18 месяцев
- от 4 до 6 лет
См. График плановой вакцинации для:
Дошкольники и подростки от 7 до 18 лет
Детям более старшего возраста требуется 1 ревакцинация вакцины Tdap в возрасте 11 или 12 лет как часть их обычного графика вакцинации.
Если ваш ребенок пропустил повторную прививку, поговорите с врачом о назначении повторной прививки.
Взрослые 19 лет и старше
Если в подростковом возрасте вы пропустили бустер Tdap, вам нужно будет получить бустер Tdap, чтобы быть уверенным, что у вас есть защита от коклюша.

Беременные
Беременным женщинам требуется 1 ревакцинация вакцины Tdap во время каждой беременности.
Поговорите со своим врачом о том, как защитить свою семью от коклюша.
- Кому нельзя делать прививку от коклюша?
Вам не следует делать прививку от коклюша, если вы:
- Имеете опасную для жизни аллергию на любой ингредиент вакцины
- Имелись серьезные реакции на вакцины против дифтерии, столбняка или коклюша в прошлом
Обязательно сообщите своему врачу перед вакцинацией, если вы:
- Приступы (внезапные, необычные движения или поведение) или другие проблемы с нервной системой
- Испытывали сильную боль или отек после вакцинации против дифтерии, столбняка или коклюша
- Имел синдром Гийена-Барре (нарушение иммунной системы)
Если вы заболели, вам, возможно, придется подождать, пока вы почувствуете себя лучше, чтобы получить вакцину от коклюша.
- Каковы побочные эффекты вакцины от коклюша?
Побочные эффекты обычно легкие и проходят через несколько дней.
 Они могут включать:
Они могут включать:- Боль, отек или покраснение в месте укола
- Лихорадка
- Головная боль
- Чувство усталости или раздражительности
- Расстройство желудка, рвота и диарея (водянистые фекалии)
- Не чувствую голода
- Фуссинг (у детей)
Это очень редко, но вакцина DTaP также может вызывать у детей следующие симптомы:
- Судороги (примерно у 1 ребенка из 14 000)
- Непрерывный плач в течение 3 часов и более (примерно до 1 ребенка из 1000)
- Температура выше 105 ° F (примерно у 1 ребенка из 16 000)
Как и любое лекарство, вакцина от коклюша может вызвать серьезную реакцию с очень небольшой вероятностью.Имейте в виду, что вакцинация от коклюша намного безопаснее, чем коклюш. Узнайте больше о побочных эффектах вакцины.
- Где я могу получить дополнительную информацию о вакцине от коклюша?
- Информационные бюллетени
о вакцинах (VIS) содержат подробную информацию о рекомендуемых вакцинах.
 Прочтите ВИС для вакцин, защищающих от коклюша:
Прочтите ВИС для вакцин, защищающих от коклюша:- Вакцина DTaP – защищает от коклюша, дифтерии и столбняка (для младенцев и детей)
- Вакцина Tdap – защищает от коклюша, дифтерии и столбняка (для детей и подростков)
Найдите ВИС для этих вакцин на других языках.
Коклюш: признаки, симптомы и лечение
Коклюш, также известный как коклюш, представляет собой бактериальную инфекцию дыхательных путей, вызывающую сильный кашель. Заболевание особенно тяжело для младенцев.
Случаи коклюша в Соединенных Штатах в последние годы росли, и в 2012 году число заболеваний в США выросло до более чем 48000 – больше, чем в любой другой год с 1955 года, по данным Центров по контролю за заболеваниями Профилактика.В 2013 году число заболевших снизилось, но пока в 2014 году наблюдалось увеличение по сравнению с предыдущим годом.
Коклюш вызывается бактерией Bordetella pertussis . По данным CDC, микробы прикрепляются к крошечным волоскам в дыхательных путях, называемым ресничками, и выделяют токсины, которые могут вызвать отек и повреждение ресничек.
Симптомы коклюша
Сначала у человека с коклюшем обычно наблюдаются симптомы простуды, такие как насморк и субфебрильная температура.«На этой первой стадии инфекции врач не может отличить коклюш от обычной простуды, просто взглянув на симптомы пациента», – сказал доктор Алехандро Джордан-Виллегас, педиатрический специалист по инфекционным заболеваниям в больнице Арнольда Палмера. для детей в Орландо, Флорида.
Примерно через одну-две недели инфицированные люди могут испытывать сильный и продолжительный кашель. По словам Джордана-Виллегаса, этот кашель настолько сильный, что может вызывать рвоту, а иногда и обморок и переломы ребер.
Болезнь получила свое название от крика, издаваемого человеком (обычно ребенком), когда он или она задыхается после приступа кашля. Однако не все люди с коклюшем издают такой звук – подростки и взрослые, по данным CDC, обычно этого не делают.
Приступы кашля могут длиться долго, до 10 недель и более, а вся болезнь обычно длится около 12 недель, сказал Джордан-Виллегас.
Вместо кашля у младенцев может быть апноэ (пауза в дыхании).
Передача коклюша
Коклюш заразен, то есть передается от человека к человеку. Передача обычно происходит, когда человек с коклюшем кашляет или чихает, а другой человек, находящийся поблизости, вдыхает бактерии.
Взрослые, которые были вакцинированы против коклюша, могут иметь более легкие симптомы болезни, поэтому они могут подумать, что у них обычная простуда, и не пойти к врачу, сказал Джордан-Виллегас. Но взрослые, у которых коклюш не диагностирован, могут затем передать болезнь, часто детям, которые не были вакцинированы, сказал Джордан-Виллегас.Вот почему так важно, чтобы взрослые сделали ревакцинацию, а дети и подростки завершили серию вакцинации, сказал Джордан-Виллегас.
Диагностика коклюша
Коклюш можно диагностировать, взяв мазок из носа или горла, а затем посев образца, чтобы увидеть, растут ли бактерии коклюша, сказал Джордан-Виллегас. Однако, поскольку этот процесс занимает много времени, врачи часто используют молекулярную технику, которая усиливает ген бактерий, сказал он.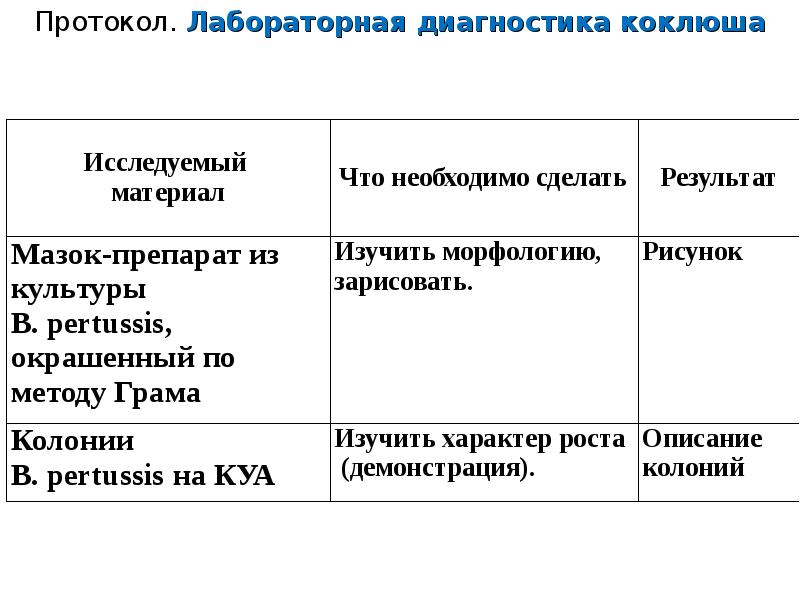
Коклюш у младенцев
Коклюш является наиболее серьезным заболеванием у младенцев – около 50 процентов детей младше года, которые болеют коклюшем, нуждаются в лечении в больнице, а 25 процентов По данным CDC, у госпитализированных детей разовьется легочная инфекция.
По данным CDC, из 255 человек, умерших от коклюша в период с 2000 по 2012 год, 221 (87 процентов) были моложе 3 месяцев.
Младенцы младшего возраста особенно уязвимы для коклюша, поскольку их нельзя вакцинировать против этой болезни до достижения ими 2-месячного возраста.Тем не менее, все еще существуют способы защитить младенцев от коклюша, которые обсуждаются ниже в разделе «Вакцина против коклюша». По словам CDC, родителям также следует держать детей подальше от всех, у кого есть симптомы простуды / кашля.
Вакцина от коклюша
Рекомендуемая вакцина против коклюша для детей – это вакцина DTaP (дифтерия, столбняк и коклюш). По данным CDC, дети должны получить серию из пяти прививок в возрасте 2, 4, 6 и от 15 до 18 месяцев и от 4 до 6 лет.
Подростки должны получить прививку от коклюша, называемую Tdap, в возрасте 11 или 12 лет.
Взрослые в возрасте 19 лет и старше должны делать прививку Tdap вместо одной из прививок от столбняка, которую следует делать каждые 10 лет, сообщает CDC.
Для защиты младенцев до достижения ими 2-месячного возраста CDC рекомендует вакцинировать женщин от коклюша во время каждой беременности. Считается, что антитела беременных женщин передаются плоду, что защищает их после рождения, сообщает CDC. CDC рекомендует семья и друзья, которые планируют контактировать с очень маленькими детьми, также должны получить бустер Tdap до посещения новорожденного.
В 1997 году Соединенные Штаты представили новую версию вакцины против коклюша, названную бесклеточной коклюшной вакциной.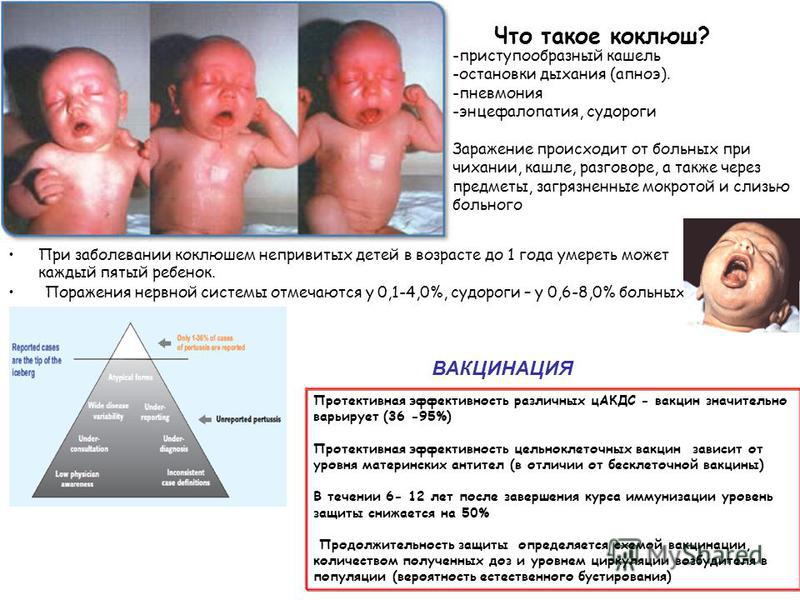 Хотя считается, что эта новая вакцина вызывает меньше побочных эффектов, чем старая, защита, обеспечиваемая новой вакциной, исчезает быстрее – в течение нескольких лет, согласно исследованию 2011 года и нескольким другим исследованиям. Этот ослабевающий иммунитет может частично быть причиной всплеска случаев коклюша среди подростков в последние годы. Тем не менее, эксперты по-прежнему не уверены, следует ли добавлять еще одну вакцинацию от коклюша в график вакцинации.
Хотя считается, что эта новая вакцина вызывает меньше побочных эффектов, чем старая, защита, обеспечиваемая новой вакциной, исчезает быстрее – в течение нескольких лет, согласно исследованию 2011 года и нескольким другим исследованиям. Этот ослабевающий иммунитет может частично быть причиной всплеска случаев коклюша среди подростков в последние годы. Тем не менее, эксперты по-прежнему не уверены, следует ли добавлять еще одну вакцинацию от коклюша в график вакцинации.
Однако, если у вакцинированного ребенка действительно развивается коклюш, состояние ребенка обычно ухудшается, если он или она прошли вакцинацию против коклюша.
Тем не менее, некоторые исследователи предложили вернуть старую версию вакцины, называемую цельноклеточной коклюшной вакциной. В исследовании 2016 года исследователи смоделировали, что произойдет, если дети получат одну дозу цельноклеточной вакцины, а затем четыре дозы бесклеточной вакцины в раннем детстве. Исследование показало, что такая «комбинированная» стратегия вакцинации может снизить уровень заражения коклюшем до 95 процентов и сэкономить миллионы долларов на расходах на здравоохранение.
Но некоторые эксперты скептически относятся к тому, что родители согласятся вернуть цельноклеточную коклюшную вакцину, потому что эта вакцина имеет более высокий уровень побочных эффектов, чем бесклеточная вакцина. Эти побочные эффекты встречаются редко, но включают жар и судороги. В целом, исследование 2016 года показало, что комбинированная стратегия вакцинации приведет к 96-процентному сокращению госпитализаций из-за коклюша или побочных эффектов, связанных с вакцинацией.
Лечение коклюша
Людей, которым поставлен диагноз коклюша, обычно лечат антибиотиками в течение пяти дней, сказал Джордан-Виллегас.Если заболевание лечить на ранней стадии – на первой стадии заболевания – антибиотики могут сделать состояние менее тяжелым. По словам Джордана-Виллегаса, на более поздних стадиях заболевания, когда заболевание диагностируется чаще всего, антибиотики обычно не помогают с симптомами, но их все же назначают, потому что они могут снизить вероятность распространения болезни на других.
Следуйте за Рэйчел Реттнер @RachaelRettner . Подписаться на Live Science @livescience , Facebook и Google+ .
Дополнительные ресурсы
Вспышки коклюша продолжаются по всей стране из-за неудачной вакцины против коклюша
Источник изображения WITN.
, автор: Брайан Шилхави
Редактор, Health Impact News
Когда-то обвиняли невакцинированных детей, сегодня немногие отрицают тот факт, что полностью вакцинированные дети распространяют коклюш, поскольку вспышки болезни продолжаются в США.
Одна из последних вспышек болезни произошла в Северной Каролине, где представители здравоохранения округа Картерет предупредили родителей, чтобы они не забывали о коклюше.
Ким Дэвис, директор по сестринскому делу департамента здравоохранения округа Картерет, была опрошена WITN и с готовностью признала, что все случаи были у полностью вакцинированных детей и что вакцина не обеспечивает защиты:
«Все случаи, которые у нас были, которые мы видели до сих пор, были вакцинированы.
Поэтому нельзя считать само собой разумеющимся, что только потому, что вашему ребенку сделали прививку от коклюша, он не может заразиться им ». (Источник)
Предполагается, что вакцина от коклюша защищает от коклюша, и хотя чиновники здравоохранения теперь признают, что вакцина неэффективна, она все еще необходима.
Stacia Strong из WITN в Северной Каролине сообщает:
«Представители Министерства здравоохранения также говорят нам, что детям необходимо пройти вакцинацию от коклюша…» (Источник).
Вспышки коклюша в эпоху современной посткоклюшной вакцины
Когда в 2010 году в Лос-Анджелесе произошла одна из современных вспышек коклюша после вакцинации против коклюша, в научных кругах и средствах массовой информации возникли здоровые дебаты о причинах этой вспышки коклюша.
В программе PBS News Hour под названием Коклюш возвращается в Калифорнию после десятилетий упадка в марте 2011 года репортер Джоан Фарион из KPBS в Сан-Диего взяла интервью у «двух ведущих мировых экспертов по коклюшу», у которых были разные мнения о том, почему коклюш кашель возвращался среди «широко вакцинированных сообществ по всему миру».
Д-р Джеймс Черри из Калифорнийского университета в Лос-Анджелесе заявил, что это произошло главным образом из-за «повышения осведомленности», в то время как д-р Фриц Муи из Нидерландского центра по контролю за инфекционными заболеваниями заявил:
Мы действительно обнаружили новую мутацию в ошибке.
Доктор Черри также заявил, что:
… это увеличение также частично связано с тем, что называется ослаблением иммунитета. Иммунитет к коклюшу длится недолго.
Однако ни один из ученых не заявил, что причиной этой новой вспышки коклюша является небольшой процент населения, не вакцинированного коклюшной вакциной. Споры велись об эффективности или неэффективности вакцины.
2013: время обвинять непривитых в вспышках коклюша
Однако в 2013 году все изменилось.
Возможно, столкнулся с необходимостью исключить непригодную коклюшную вакцину из календаря детских прививок CDC, которая доступна только в виде комбинированной вакцины вместе с дифтерией и столбняком (DTaP) и вводится серией из 5 доз в 2, 4 и более доз. В возрасте 6, 15–18 месяцев и 4–6 лет, что составляет многие миллионы долларов дохода, небольшой процент населения, не вакцинированного против коклюша, стал причиной вспышек коклюша.
В возрасте 6, 15–18 месяцев и 4–6 лет, что составляет многие миллионы долларов дохода, небольшой процент населения, не вакцинированного против коклюша, стал причиной вспышек коклюша.
В 2013 г. и в последующие годы было опубликовано несколько исследований, касающихся вспышек коклюша и коклюша, посвященных этой проблеме, и в одном из этих исследований, широко опубликованном и распространенном в спонсируемых корпорациями «основных» СМИ, виноваты во вспышках невакцинированные дети. несмотря на все доказательства, связывающие вспышки с неудачной вакциной.
Статья, опубликованная в Los Angeles Times репортером Мэри Маквин 5 октября 2013 года, представляет то, что спонсируемые корпорациями СМИ сообщали о причине вспышки коклюша в Лос-Анджелесе в 2010 году.
Заголовок статьи был Невакцинированные дети способствовали разжиганию вспышки коклюша, данные показывают .
Некоторые выдержки из статьи:
Дети, не прошедшие вакцинацию от коклюша, способствовали вспышке болезни в 2010 году, когда было зарегистрировано больше случаев заболевания, чем за любой год с 1947 года, говорят исследователи.
Исследователи, изучавшие географию случаев заболевания, предполагают, что кластеры «немедицинских исключений» из вакцинации были одним из нескольких факторов вспышки в Калифорнии. Они сообщили о своих выводах в понедельник в журнале Pediatrics .
Исследователи из нескольких учреждений, в том числе школы общественного здравоохранения Блумберга Джонса Хопкинса и Департамента общественного здравоохранения Калифорнии, обнаружили 39 кластеров с высокими показателями неиммунизации и два кластера коклюша среди детей, поступающих в детский сад с 2005 по 2010 год.По словам ученых, в неиммунизированных кластерах было больше случаев, чем за их пределами.
С 2000 по 2010 год количество «немедицинских льгот» в Калифорнии увеличилось более чем втрое, до 2,33%, а в некоторых школах этот показатель достигает 84%, говорят исследователи. И эти кластеры, и кластеры с высоким уровнем коклюша «были связаны с факторами, характерными для высокого социально-экономического статуса, такими как более низкая плотность населения, более низкий средний размер семьи, более низкий процент расовых или этнических меньшинств», более высокие доходы и другие факторы, пишут исследователи.
По их оценкам, более 95% населения должны быть вакцинированы, чтобы предотвратить вспышки. (курсив добавлен)
«Исследователи» этого исследования поиграли со статистикой, чтобы найти небольшой процент прироста в очень небольшой подгруппе населения, чтобы оправдать свои выводы о том, что невакцинированные дети хотя бы частично виноваты в вспышке коклюша в Лос-Анджелесе.
Утверждение, которое здесь является ключевым для обоснования причины увеличения количества вакцинаций против неэффективной коклюшной вакцины, – это заявление: « По оценкам, писали они, более 95% населения должны быть иммунизированы для предотвращения вспышек .”
Помимо того факта, что теории «коллективного иммунитета» не хватает научной основы, сторонники государственных вакцин, используя свои собственные опубликованные руководства, заявили, что коллективный иммунитет от коклюша требует только 90% вакцинации, а не 95%.
90% – это то, что опубликовано, например, в Национальных целей иммунизации Министерства здравоохранения и социальных служб «Здоровые люди 2020».
Барбара Ло Фишер, соучредитель и президент Национального информационного центра по вакцинам, в своей статье Недавно вакцинированные дети распространяют коклюш повсюду, объяснила, как собственные данные CDC показывают, что концепция «коллективного иммунитета» в отношении коклюша это миф:
CDC теперь спокойно признает на своем веб-сайте, что «бактерии, вызывающие коклюш, всегда меняются на генетическом уровне», и что «иммунитет снижается» от вакцины, и что «рост числа зарегистрированных случаев коклюша в США начал расти. .S. в 1980-е годы, когда более 94% детей детского сада получили от 4 до 5 прививок цельноклеточной АКДС, содержащей коклюш.
Сегодня от 94% до 98% детских садов получают от 4 до 5 бесклеточных прививок DTaP, содержащих коклюш, плюс 88% детей в возрасте от 13 до 17 лет получили дополнительную бустерную прививку Tdap.
Исследование Pediatrics , проведенное в 2013 году, по-видимому, произвольно увеличило этот показатель до 95%, чтобы оправдать вакцинацию детей неудачной вакциной, поскольку более 90% детей в США. С. уже был вакцинирован коклюшной вакциной.
С. уже был вакцинирован коклюшной вакциной.
Обратите внимание, что исследование Pediatrics 2013 года не отрицало, что вакцина потеряла свою эффективность. Из той же статьи LA Times, процитированной выше:
Более раннее исследование, опубликованное в Медицинском журнале Новой Англии, предполагает, что вакцина DTaP (дифтерия, столбняк и коклюш) теряет некоторую эффективность после пятой из пяти рекомендованных доз.
Это тоже было одной из причин вспышки, говорят ученые Pediatrics .Они также называют циклический характер коклюша и улучшенную диагностику в качестве причин высоких цифр.
Тем не менее, спонсируемые корпорациями «основные» СМИ начали публиковать статьи, обвиняющие непривитых детей в вспышках коклюша.
В 2018 г. практически никто не обвиняет больше не вакцинированных: отказ от коклюшной вакцины, широко применяемой во всем мире, поскольку вакцинированное население распространяет коклюш
KSBW в Салинасе, штат Калифорния, сообщил в марте 2015 года, что среди полностью вакцинированных студентов произошла вспышка коклюша.Видеоизображение с сайта KSBW.com.
К счастью, для тех, кто нашел время проигнорировать спонсируемую корпорациями «мейнстримную» рекламу в СМИ, начавшуюся в 2013 году, обвиняя небольшую невакцинированную популяцию в вспышках коклюша, было опубликовано множество других исследований, ясно показывающих, что вакцина против коклюша была неудача.
По мере того, как публиковалось все больше и больше исследований, многие из которых проводились за пределами США, становилось очевидным, что не только вакцина оказалась неудачной, но и появились убедительные доказательства того, что современные вспышки коклюша на самом деле вызваны самой коклюшной вакциной.
Исследование, опубликованное в журнале New England Journal of Medicine в 2013 году, показало, что коклюш вырабатывает иммунитет против нынешней вакцины против коклюша. В исследовании участвовал исследователь из CDC:
Исследователи из других стран обнаружили доказательства того, что циркулирующие штаммы Bordetella pertussis адаптировались к бесклеточной вакцине, и сегодня исследователи впервые сообщили о подобных результатах у детей в США на основе генетического анализа изолятов госпитализированных детей.
Специалисты по инфекционным заболеваниям рассматривают снижение иммунитета от бесклеточных коклюшных вакцин как фактор, способствующий увеличению числа случаев коклюша (коклюша) в нескольких странах, и появляется все больше свидетельств того, что еще одним фактором, способствующим вспышкам, может быть то, что бактерии адаптируются к вакцина. (Источник)
Исследование, опубликованное в Австралии в 2015 году, связывает неэффективность коклюшной вакцины с изменениями, внесенными в вакцину в 1991 году.
Более старая коклюшная вакцина до этого времени, известная как бесклеточная коклюшная вакцина, была известна своими серьезными побочными эффектами, включая энцефалит (часто диагностированный как «аутизм») и смерть.
Барбара Ло Фишер пишет, что, когда в 1986 году была принята федеральная программа компенсации за травмы от вакцин, дающая фармацевтическим компаниям юридический иммунитет от травм и смертей, вызванных вакцинами, наибольшая сумма компенсаций, присужденная новым «судом по вакцинам» в следующие годы были для вакцины против коклюша:
Конгресс разработал Национальный закон о детских вакцинах (NCVIA) в 1986 году в качестве общественного договора между правительством и родителями, которые в соответствии с законами штата о вакцинах обязаны давать своим детям рекомендованные на федеральном уровне вакцины для посещения школы.
Я помню, как в 1982 году ходил по залам Конгресса вместе с другими молодыми родителями детей, пострадавших от вакцины АКДС, и просил Конгресс провести расследование безопасности старой цельноклеточной коклюшной вакцины.
Мы не понимали, почему федеральные агентства здравоохранения не потребовали от фармацевтических компаний сделать эту вакцину менее токсичной.
Мы хотели знать, почему наши дети не имели доступа к менее реактивной новой вакцине от расщепленного коклюша из прививки DTaP, которую Япония давала своим детям с использованием технологий, разработанных в 1970-х годах.
Дети, у которых происходит повреждение головного мозга после вакцинации против коклюша … становятся жертвами вопиющих попыток переписать историю болезни и скрыть риски и неудачи вакцинации.
Возможно, это связано с тем, что среди 3 миллиардов долларов федеральной компенсации за травмы от вакцин, присужденных за последние 27 лет в соответствии с Национальным законом о детских вакцинах от 1986 года, большинство присуждений детям было присуждено за травмы и смерти от вакцин, содержащих коклюш.(Источник)
Новая вакцина против коклюша теперь повсеместно считается неэффективной, и есть некоторые исследования, указывающие на связь между вспышками коклюша и мутациями коклюша, адаптирующимися к нынешней вакцине, поскольку исследователи признают необходимость новой вакцины.
Для получения дополнительной информации см .:
Исследование: Возрождение коклюша из-за вакцинированных людей, которые не знают, что они заразны
Время развеять мифы и ложь о коклюше и вакцинах от коклюша
Дети, недавно прошедшие вакцинацию, распространяют коклюш повсюду
См. Также Dr.Превосходный исторический обзор коклюшной вакцины Виеры Шейбнер (PhD) ясно показывает, что коклюшная вакцина никогда не была ответственна за «искоренение коклюша»:
Неудача вакцины против коклюша не просто современна, а исторична: вакцина никогда не была эффективной
Щелкните, чтобы развернуть.
Должны ли мы вернуться к старой вакцине против коклюша?
Некоторые разработчики / защитники вакцины DPT, такие как Пол Оффит, призывают вернуть цельноклеточную вакцину DPT для младенцев, потому что, по их словам, DPT имеет превосходную эффективность, а предполагаемые случаи энцефалопатии DPT в любом случае были фальшивыми.
Другими словами, переход на бесклеточный не должен производиться.
В ответ на это утверждение Барбара Ло Фишер заявляет: «Нет ничего более далекого от истины».
Фишер сообщил Новости воздействия на здоровье :
Цельноклеточная коклюшная вакцина для АКДС была не только самой реактивной вакциной (уступающей только против оспенной вакцины), которую когда-либо обычно вводили детям, но и первой оказала давление на B.pertussis, чтобы эволюционировать, чтобы избежать вакцинации, самое позднее в 1970-х годах (по мнению некоторых исследователей, эволюция началась в конце 1950-х годов).
Даже в исследовании детенышей обезьян, проведенном Warfel et al., Опубликованном FDA в 2014 году, было ясно, что как цельноклеточная, так и бесклеточная коклюшная вакцина не предотвращает инфекцию и передачу инфекции у вакцинированных обезьян – единственное отличие состоит в том, что обезьяны, которым вводили цельноклеточную АКДС, очищали инфекция происходит быстрее, чем при бесклеточном коклюше.
Конечно, FDA представило это общественности по-другому – эта бесклеточная вакцина была единственной, которая не смогла заблокировать инфекцию и передачу.
В комментарии 2016 года, написанном Фишером «Микроб коклюша эволюционирует, чтобы уклоняться от вакцины, поскольку эксперты спорят о том, почему», она сослалась на медицинскую литературу, в которой объясняется, что коклюшный кашель циркулирует среди высоко вакцинированных популяций, независимо от того, покрыты ли они цельноклеточной АКДС или бесклеточной вакциной. DTaP.
Были исследователи, изучающие эффективность вакцины АКДС в 1970-х и 80-х годах, которые сообщали о широко распространенных неудачах вакцинации / снижении иммунитета, включая Троллфорс в 1984 году, когда смотрели на группы населения с очень высоким охватом вакциной АКДС среди детей.
См .:
Микроб коклюша эволюционирует, чтобы избежать вакцинации, поскольку эксперты спорят о том, почему
Только что опубликовано еще одно исследование, которое подтверждает, что бесклеточная вакцина не виновата в том, что выглядит как возрождение коклюша в США. Опубликовано в марте 2018 года в журнале Translational Medicine Science, , название исследования: Влияние охвата вакцинацией и иммунитета в прошлом на возобновление коклюша.
Исследователи изучили вспышки коклюша в Массачусетсе в 1990–2005 гг. И заявили, что «не нашли доказательств того, что переход на бесклеточную вакцину способствовал возникновению вспышек в Массачусетсе.”
По сути, они обвинили вспышки в ослаблении иммунитета обеих вакцин.
Фишер считает, что возвращение прежнего цельноклеточного коклюша было бы национальной трагедией. Она рассказала Новости воздействия на здоровье :
Восстановление цельноклеточной DPT не должно быть успешным. Для нашей страны было бы трагедией вернуть высокоактивную и неэффективную цельноклеточную коклюшную вакцину для младенцев.
Хотя бесклеточная коклюшная вакцина все еще может вызывать энцефалопатию, это происходит реже, чем цельноклеточная коклюшная вакцина, факт, доказанный во многих исследованиях бесклеточной коклюшной вакцины до и после лицензирования (после 1996 г.).
Правительство США НЕ заботится о вашем здоровье
Вскоре после избрания президента Дональда Трампа на должность он встретился с Робертом Ф. Кеннеди-младшим, давним сторонником безопасности вакцин.
Были сообщения, что Кеннеди возглавит новую комиссию по безопасности вакцин. (См .: Трамп назначает Роберта Ф. Кеннеди-младшего председателем Комиссии по безопасности вакцин.)
Также были сообщения о том, что у президента Трампа были серьезные вопросы о безопасности вакцин и связи между вакцинами и аутизмом.
Однако недавно Stat News сообщила, что Билл Гейтс несколько раз посетил Белый дом, чтобы обсудить с президентом «универсальную вакцину против гриппа».
Что-то изменило мнение президента о вакцинах, когда он вступил в должность?
Аналогичное явление произошло с Обамой после того, как они поселились в Белом доме. Президент Обама дал предвыборные обещания маркировать генетически модифицированные продукты питания и способствовать прозрачности в снабжении страны продуктами питания.
Однако, заняв свой пост, он продвигал политику в пользу ГМО, которая приносила пользу биотехнологическим компаниям, а НЕ американскому обществу.
Точно так же первая леди Мишель Обама запустила проект органического сада в Белом доме вскоре после того, как они вступили в должность, с системой компостирования и ульями.
Но время шло, первая леди продвигала программы, которые поддерживали официальную позицию Министерства сельского хозяйства США в отношении продуктов питания и Big Ag. (См .: Как органический сад первой леди превратился в кампанию по борьбе с вредной едой.)
Если кто-то хочет быть по-настоящему здоровым и принимать обоснованные решения о своем здоровье, не обращайтесь за помощью к правительственным учреждениям или политикам, так как это может дорого вам обойтись.
Надежда от коклюша: терапия мега-витамином С
В заключение, я не хочу оставлять наших читателей без надежды. Есть альтернативы тому, что Big Pharma и Big Ag предлагают американцам.
Доктор Сюзанна Хамфрис, когда-то выступавшая за вакцинацию, теперь обучает людей тому, как быть по-настоящему здоровым.
Она написала очень ценный совет, чтобы помочь семьям справиться с коклюшем естественным путем:
Лечение коклюша витамином С – когда вакцины и антибиотики не помогли
Мы очень благодарны врачам и медицинским работникам, таким как она и другие, которые посвятили свою жизнь истине, даже пожертвовав своей карьерой, чтобы другие могли извлечь пользу из их опыта и знаний перед лицом преследований против тех, кто стремятся заставить их замолчать.
Заказать здесь!
Оставив прибыльную карьеру нефролога (нефролога), доктор Сюзанна Хамфрис теперь может действительно помогать лечить людей.
В этой автобиографии она объясняет, почему в рамках нынешней коррумпированной медицинской системы хорошие врачи не могут практиковать настоящую, этическую медицину.
Один из здравомыслящих голосов, когда дело доходит до исследования науки, лежащей в основе современных вакцин, ни один провакцинский экстремистский врач никогда не осмеливался публично обсуждать ее.
Врачи выступают против принудительной вакцинации – следует ли замалчивать их взгляды?
Один из самых больших мифов, распространяемых в сегодняшних послушных СМИ, заключается в том, что врачи выступают либо за вакцинацию, либо против вакцины, и что врачи, выступающие против вакцины, все «шарлатаны».
Однако в дебатах о вакцинах нет ничего более далекого от истины. Врачи совсем не едины в своих позициях относительно «науки» о вакцинах, как и в позиции отказа от информированного согласия на такую медицинскую процедуру, как вакцины.
Две самые крайние позиции – это те врачи, которые на 100% против вакцин и не вводят их вообще, и те врачи, которые считают, что ВСЕ вакцины безопасны и эффективны для ВСЕХ людей, ВСЕГДА, при необходимости, принудительно.
Очень немногие врачи занимают любую из этих двух экстремистских позиций, и тем не менее именно крайняя провакцинская позиция представлена правительством США и основными средствами массовой информации как доминирующую позицию в области медицины.
Между этими двумя крайними взглядами, однако, подавляющее большинство практикующих врачей, вероятно, классифицировали бы свою позицию.Многие врачи, считающие себя «провакцинами», например, не верят, что каждая вакцина подходит для каждого человека.
Многие врачи рекомендуют «отложенный» график вакцинации для некоторых пациентов, и не всегда рекомендуемый универсальный детский график CDC. Другие врачи предпочитают рекомендовать вакцины на основе фактических научных данных и достоинств каждой вакцины, рекомендуя одни, но при этом определяя, что другие не стоят риска для детей, например, от подозреваемой прививки от сезонного гриппа.
Эти врачи, не занимающие крайних позиций, будут против вакцинации, санкционированной государством, и отмены всех исключений для родителей.
В этой статье я собираюсь подытожить многих врачей, которые сегодня не занимают экстремистскую провакцинную позицию, которой, вероятно, не придерживаются многие врачи, несмотря на то, что фармацевтическая промышленность, федеральное правительство, и основные СМИ хотят, чтобы общественность поверила.

