Что слабит кишечник у взрослого человека: Слабительные продукты при запорах, рецепты блюд
Без табу: запор и как его избежать
Блажен, кто рано по утру
имеет стул без принужденья –
Тому и пища — по нутру,
и все доступны наслажденья.
А.С. Пушкин
Мы готовы часами обсуждать головную и суставную боль, радикулит, простуду и аллергию, но проблемы со стулом по-прежнему остаются неким табу. О них не принято говорить не то что с друзьями, но и с самыми близкими людьми. Тем удивительнее, что великий русский поэт не минул своим вниманием столь деликатную проблему, а даже больше — посвятил этой теме четверостишье. Однако стыдливость, которую часто проявляют наши современники, когда речь заходит о запоре, ничуть не умоляет его значения и того дискомфорта, который он приносит в повседневную жизнь, отравляя не только организм в целом, но и настроение, забирая жизненные силы и энергию.
Запор или как его принято называть в медицинской практике констипация/обстипация хотя и получил в последние годы широкое распространение — 30–50% взрослого населения не понаслышке знакома эта проблема, известна уже не одно тысячелетие (Звягинцева Т.
Не все слабительные одинаковы!
В тех случаях, когда рациональное питание не дало ожидаемого эффекта, прибегают к различным слабительным средствам. Однако выбирая такой препарат, необходимо учитывать, что многие из них не рекомендуют принимать длительное время, некоторые могут вызывать привыкание, требующее повышения дозы.
Такие средства, как антрагликозиды и дифенолы (например лист сенны, корень ревеня, алоэ, крушина) вызывают химическое раздражение нервных окончаний стенки кишечника. Это приводит к усилению перистальтики, нарушению всасывания воды и электролитов, вследствие чего достигается увеличение объема кишечного содержимого и уменьшается промежуток времени, которое необходимо для его транзита по кишечнику. Однако очень важно помнить, что раздражающие слабительные могут вызывать дегенеративные изменения рецепторного аппарата кишечника, результатом чего является развитие атонии кишечника (Звягинцева Т.
Кроме того, есть исследования, указывающие на связь колоректального рака с длительным приемом раздражающих слабительных. Поэтому к приему таковых следует относиться с большой осторожностью и применять их только эпизодически.
Другая группа слабительных средств — вещества, способствующие размягчению каловых масс и их скольжению. К таковым можно отнести жидкий парафин, вазелин, натрия докузат, миндальное и оливковое масла. Они замедляют всасывание воды из кала и размягчают кишечное содержимое. Однако важно помнить, что при длительном (более 1 мес) применении смягчающих слабительных могут возникнуть нарушения, связанные с процессом всасывания жирорастворимых витаминов А, D, Е (Лоранская И.Д., 2007), а через 6–12 мес повышается вероятность развития привыкания и в результате появляется необходимость в повышении дозы (Звягинцева Т.Д., Гриднева С.В., 2008).
Передозировка же слабительных средств может сопровождаться развитием диареи и, как следствие, — дегидратацией, электролитными нарушениями.
Поэтому многие из таких препаратов не рекомендуют применять у беременных и кормящих грудью, детей и людей пожилого возраста, а также при наличии ряда заболеваний внутренних органов и нервной системы.
В этом контексте внимание привлекают вещества, обладающие осмотическим свойством, — соли, углеводы и спирты углеводов, механизм действия которых основан на повышении осмотического давления в просвете кишечника, что способствует удержанию в нем воды и дополнительной ее абсорбции из плазмы. В результате каловые массы разжижаются и ускоряется их прохождение по кишечнику. Степень повышения осмотического давления зависит от химической структуры слабительных средств этой группы: высокая — у солевых, низкая — у лактулозы.
Таким образом, лактулоза оказывает мягкое слабительное действие, благодаря чему ее можно употреблять детям, начиная уже с 1 года.
Слабительное средство для маленьких и взрослых
Лактулоза — синтетический дисахарид, состоящий из галактозы и фруктозы и не встречающийся в природных условиях. Опыт ее использования с целью получения слабительного эффекта насчитывает уже более 50 лет. За это время было проведено большое количество исследований с целью раскрытия механизмов ее влияния и эффективности (Григорьев П.Я., Яковенко Э.П., 2000).
Опыт ее использования с целью получения слабительного эффекта насчитывает уже более 50 лет. За это время было проведено большое количество исследований с целью раскрытия механизмов ее влияния и эффективности (Григорьев П.Я., Яковенко Э.П., 2000).
В организме человека отсутствуют ферментные системы, способные расщеплять лактулозу, благодаря чему она проходит верхние отделы желудочно-кишечного тракта, не всасываясь. Механизм воздействия лактулозы основан на ее распаде на короткоцепочечные карбоновые кислоты под влиянием бактерий толстой кишки, в результате чего повышается осмотическое давление в толстом кишечнике, что способствует задержке воды в нем, увеличению объема содержимого. Таким образом, каловые массы разжижаются и ускоряется их транзит по кишечнику.
Кроме того, подкисление среды, которое достигается благодаря повышению концентрации короткоцепочечных карбоновых кислот, активизирует перистальтику.
Также лактулоза обладает аммонийсвязывающим свойством (Шульпекова Ю. О., 2003). При этом она является еще и пребиотиком. Как питательный субстрат для бифидо- и лактобактерий лактулоза способствует размножению нормофлоры толстой кишки, вытеснению условно-патогенных бактерий, нормализации состояния кишечного биоценоза (Буторова Л.И., Максимова И.Д., 2004) .
О., 2003). При этом она является еще и пребиотиком. Как питательный субстрат для бифидо- и лактобактерий лактулоза способствует размножению нормофлоры толстой кишки, вытеснению условно-патогенных бактерий, нормализации состояния кишечного биоценоза (Буторова Л.И., Максимова И.Д., 2004) .
Ввиду особенностей профиля безопасности лактулозу можно использовать для нормализации стула у детей и взрослых; лиц пожилого возраста с наличием патологии различных органов и систем; беременных и кормящих грудью; больных, принимающих препараты, побочным действием которых является запор.
Лактулозу рекомендуют употреблять для облегчения акта дефекации при геморрое, анальных трещинах, после оперативных вмешательств, у пациентов, соблюдающих постельный режим (Григорьев П.Я., Яковенко Э.П., 2000).
Таким образом, лактулоза способствует увеличению количества бифидо- и лактобактерий в толстой кишке (пребиотическое влияние) и является мягким осмотическим слабительным средством. Потому с целью нормализации стула или поддержания биоценоза кишечника можно ввести в ежедневный рацион диетические добавки, в состав которых входит лактулоза, например ПРЕЛАКСАН.
ПРЕЛАКСАН — до 99% чистой лактулозы!
Новинка для украинского рынка — ПРЕЛАКСАН в форме порошка, который содержит большое количество лактулозы (96–99%) и незначительное — остаточных сахаров, что позволяет употреблять его с целью профилактики запора, при запоре, дисбактериозе кишечника, а также для улучшения обмена веществ и укрепления иммунитета даже беременным, пациентам с сахарным диабетом и детям в возрасте старше 1 года.
Кроме порошка в стиках по 10 г, № 10, ПРЕЛАКСАН также выпускается в форме сиропа по 220, 400 и 900 г. Такое разнообразие форм выпуска делает использование этой диетической добавки особенно удобным.
Компания-производитель обеспечивает активную промоционную поддержку ПРЕЛАКСАНА — рекламная кампания проводится на центральных телеканалах! Поэтому не забудьте позаботиться об оптимальном товарном запасе данного продукта!
Производитель: ООО «Фелицата Украина», тел.: +38 (044) 360-35-58, 360-69-10; факс: 360-35-57; www.zapora.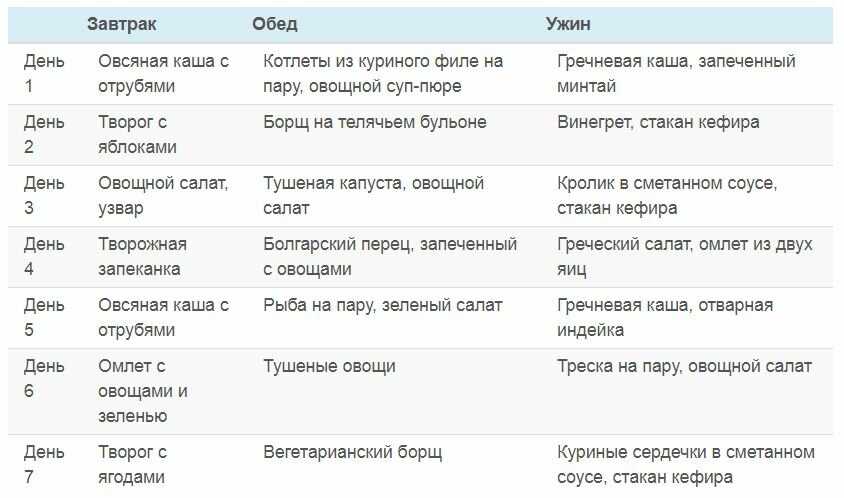 net.ua.
net.ua.
Пресс-служба «Еженедельника АПТЕКА»
Синдром раздраженного кишечника | Ida-Tallinna Keskhaigla
Цель настоящего инфолиста – дать обзор сути синдрома раздраженного кишечника, а также рекомендации о том, как с ним справляться.
Суть синдрома раздраженного кишечника
Синдром раздраженного кишечника – наиболее распространенное болезненное состояние кишечника, которое может наблюдаться в каждой возрастной группе, как у женщин, так и у мужчин. Нередко синдром раздраженного кишечника начинается в молодом взрослом возрасте. Как правило, синдром раздраженного кишечника имеет хроническое течение. Данное заболевание не вызывает отклонений, определяемых с помощью исследований и анализов. Это функциональное нарушение толстого кишечника. Раньше это заболевание также называли «спастической кишкой» или «нервной диареей».
Почему возникает синдром раздраженного кишечника?
Причины синдрома раздраженного кишечника не очень ясны, однако считается, что в механизме его возникновения могут участвовать стресс, тревога, перенесенная кишечная инфекция, пищевая аллергия и/или непереносимость. Не исключено, что кишечник человека с этим заболеванием гиперчувствителен к определенному стимулу, что в повседневной жизни сложно доказать. Симптомы раздраженного кишечника часто возникают и в случае нерегулярного питания, при употреблении бедной клетчаткой пищи и при длительном приеме слабительных. Исследования показали, что нарушения общего физического и психического здоровья – важные факторы возникновения синдрома раздраженного кишечника.
Не исключено, что кишечник человека с этим заболеванием гиперчувствителен к определенному стимулу, что в повседневной жизни сложно доказать. Симптомы раздраженного кишечника часто возникают и в случае нерегулярного питания, при употреблении бедной клетчаткой пищи и при длительном приеме слабительных. Исследования показали, что нарушения общего физического и психического здоровья – важные факторы возникновения синдрома раздраженного кишечника.
Пищеварительный тракт – это система трубчатых органов, которые последовательно соединены, образуя т.н. «длинную трубку», начинающуюся ротовой полостью и заканчивающуюся задним проходом. Через органы пищеварительного тракта организм получает необходимые для жизни питательные вещества, минералы, витамины, воду и т.д. В желудочно-кишечном тракте пища под воздействием пищеварительных секретов расщепляется на подходящие для использования организмом строительный материал и «топливо». В тонком кишечнике всасываются расщепленные пищевые продукты, витамины и минеральные вещества.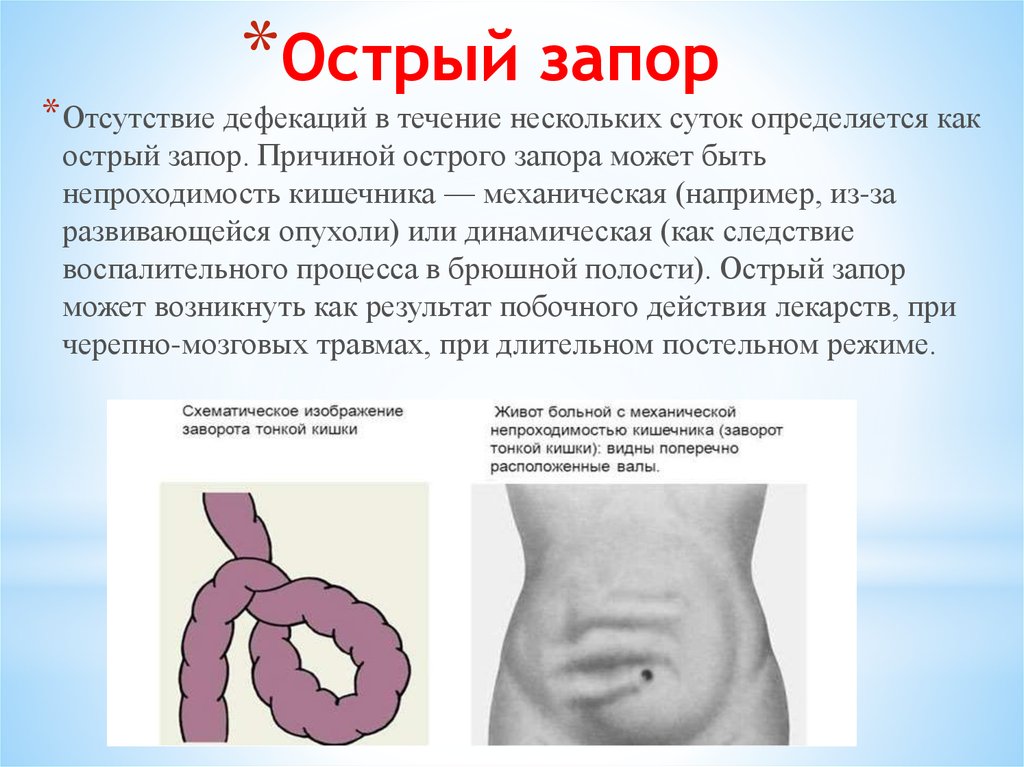
Признаки синдрома раздраженного кишечника
Главный симптом СРК – боль в нижней части живота, которая сопровождается измененной деятельностью кишечника.
Симптомы синдрома раздраженного кишечника:
- Боль в нижней части живота или чувство дискомфорта в животе, преимущественно спастического и переменного характера. Некоторые люди замечают, что эмоциональный стресс и питание вызывают или усиливают боль. Опорожнение кишечника часто облегчает боль. У женщин возможна связь с менструальным циклом.
- Измененная деятельность кишечника. Изменение кишечной деятельности – это второй основной симптом синдрома разраженного кишечника. Проблемой могут быть как понос, так и запор, либо перемежающийся характер кишечной деятельности.
- При поносе дефекация происходит обычно в дневное время, а также преимущественно по утрам или после еды. Стул жидкий и учащенный. Дефекации часто предшествует чувство дискомфорта в нижней части живота, а также срочная потребность пойти в туалет. После дефекации может оставаться чувство неполного опорожнения кишечника. Около половины пациентов замечают в кале слизь. Понос во время сна в случае синдрома раздражения кишечника очень необычен.
- Запор при синдроме раздраженного кишечника может присутствовать постоянно или периодически и длиться днями. Стул часто твердый и подобен овечьему калу.
- Другие симптомы: боль, вызванная газами, вздутие живота.
У больных с синдромом раздраженного кишечника отсутствуют симптомы опасности, например, потеря веса, лихорадка, ночной понос, сопровождающееся анемией кровотечение из прямой кишки. В случае если ранее был диагностирован синдром раздраженного кишечника, но симптомы заболевания существенно изменились, следует обратиться к семейному врачу.
В случае если ранее был диагностирован синдром раздраженного кишечника, но симптомы заболевания существенно изменились, следует обратиться к семейному врачу.
Диагностика синдрома раздраженного кишечника
Обычно к врачу пациент обращается тогда, когда недомогание начинает существенно влиять на его качество жизни. Поскольку для диагностики синдрома раздраженного кишечника не существует ни одного универсального теста, то применяются определенные диагностические критерии. Зачастую это заболевание невозможно диагностировать только на основании симптомов. При подозрении на синдром раздраженного кишечника следует исключить другие заболевания кишечника (опухоли, воспалительные заболевания кишечника, кишечную инфекцию и пр.). Поэтому в ходе опроса пациента уточняется течение заболевания и после этого индивидуально принимается решение о необходимости проведения дополнительных исследований.
Возможные исследования:
- Анализы крови (в том числе тесты на переносимость лактозы, целиакию и функцию щитовидной железы).

- Анализы кала.
- Колоноскопия (осмотр толстого кишечника с помощью эндоскопа) или ирригоскопия (контрастное рентгенологическое исследование толстого кишечника).
- Ультразвуковое исследование.
- Компьютерная томография.
Синдром раздраженного кишечника не вызывает отклонений в результатах исследований и анализов.
Лечение синдрома раздраженного кишечника
Лечение синдрома раздраженного кишечника индивидуальное. При лечении исходят из основных жалоб пациента: на боли в животе, понос или запор.
Важное место в лечении синдрома раздраженного кишечника занимает питание. Прежде всего рекомендуются уменьшенные приемы пищи регулярно и без спешки, а также пища с пониженным содержанием жира. Следует избегать алкоголя и кофеина, а также сладких, газированных и содержащих искусственные подсластители напитков. Необходимо ограничить употребление жевательной резинки и газообразующих продуктов. Газы вызывают, прежде всего, бобовые (например, бобы) и крестоцветные овощи (к примеру, капуста, брюссельская капуста, цветная капуста и брокколи). К тяжело перевариваемым продуктам относятся также лук, сельдерей, морковь, изюм, бананы, абрикосы, сливы, рожь и пшеница. Рекомендуется попробовать т.н. «исключающую диету», т.е. воздерживаться или полностью отказаться от продуктов, вызывающих симптомы. Часто бывает полезно вести пищевой дневник. Больному с запорами подходит пища, богатая клетчаткой, которая увеличивает объем каловых масс и ускоряет время их транзита в кишечнике. Жидкости рекомендуется употреблять 1,5-2 литра в день. Научная литература не приводит убедительных доказательств влияния лекарств растительного происхождения при синдроме раздраженного кишечника, однако считается, что некоторые специи и пряности все же могут облегчить спазмы и вздутие (например, ромашковый и мятный чаи, гвоздика, укроп и др.). Кроме того, нет точных сведений о том, оказывают ли пробиотики какое-либо позитивное воздействие на симптомы раздраженного кишечника.
К тяжело перевариваемым продуктам относятся также лук, сельдерей, морковь, изюм, бананы, абрикосы, сливы, рожь и пшеница. Рекомендуется попробовать т.н. «исключающую диету», т.е. воздерживаться или полностью отказаться от продуктов, вызывающих симптомы. Часто бывает полезно вести пищевой дневник. Больному с запорами подходит пища, богатая клетчаткой, которая увеличивает объем каловых масс и ускоряет время их транзита в кишечнике. Жидкости рекомендуется употреблять 1,5-2 литра в день. Научная литература не приводит убедительных доказательств влияния лекарств растительного происхождения при синдроме раздраженного кишечника, однако считается, что некоторые специи и пряности все же могут облегчить спазмы и вздутие (например, ромашковый и мятный чаи, гвоздика, укроп и др.). Кроме того, нет точных сведений о том, оказывают ли пробиотики какое-либо позитивное воздействие на симптомы раздраженного кишечника.
Помимо рекомендаций по питанию врач может также назначить лекарства, которые облегчают симптомы, сопутствующие синдрому раздраженного кишечника (слабительные или закрепляющие препараты, лекарства, тормозящие кишечную моторику, антидепрессанты). Последние из них помогают повысить болевой порог и замедлить деятельность кишечника.
Последние из них помогают повысить болевой порог и замедлить деятельность кишечника.
Некоторым пациентам помогает психологическая помощь (к примеру, поведенческая терапия, гипноз, участие в группах поддержки и т.д.).
Течение и прогноз синдрома раздраженного кишечника
Несмотря на то, что синдром раздраженного кишечника может вызывать существенное недомогание и эмоциональное напряжение, у большинства пациентов длительных и серьезных нарушений здоровья не возникает. Прежде всего, важно приспособиться к своему заболеванию, научиться контролировать его симптомы и знать, что оно не опасно для жизни. Это исключит проведение повторных и малоинформативных дополнительных исследований.
Если симптомы со временем изменятся, то может потребоваться проведение дополнительных исследований. У большинства больных симптомы синдрома раздраженного кишечника со временем не меняются – нет присоединения новых симптомов и усугубления имеющейся симптоматики.
Синдром раздраженного кишечника не влияет на продолжительность жизни.
ITK728
Данный информационный материал согласован с Терапевтической клиникой 01.01.2023.
Желудочно-кишечные заболевания: симптомы, лечение и причины
Что такое желудочно-кишечные заболевания?
Желудочно-кишечные заболевания поражают желудочно-кишечный тракт (ЖКТ) от рта до ануса. Они бывают двух видов: функциональные и структурные. Некоторые примеры включают тошноту/рвоту, пищевое отравление, непереносимость лактозы и диарею.
Что такое функциональные желудочно-кишечные заболевания?
Функциональные заболевания — это заболевания, при которых желудочно-кишечный тракт выглядит нормальным при осмотре, но не двигается должным образом. Это наиболее распространенные проблемы, затрагивающие желудочно-кишечный тракт (включая толстую и прямую кишку). Распространенными примерами являются запор, синдром раздраженного кишечника (СРК), тошнота, пищевое отравление, газы, вздутие живота, ГЭРБ и диарея.
Многие факторы могут нарушать работу желудочно-кишечного тракта и его моторику (способность двигаться), в том числе:
- Диета с низким содержанием клетчатки.

- Недостаточно упражнений.
- Путешествие или другие изменения в распорядке дня.
- Употребление в пищу большого количества молочных продуктов.
- Стресс.
- Сопротивление позывам к дефекации, возможно, из-за геморроя.
- Злоупотребление противодиарейными препаратами, которые со временем ослабляют движения мышц кишечника, называемые перистальтикой.
- Прием антацидных препаратов, содержащих кальций или алюминий.
- Прием некоторых лекарств (особенно антидепрессантов, препаратов железа и сильных обезболивающих, таких как наркотики).
- Беременность.
Что такое структурные заболевания желудочно-кишечного тракта?
Структурные заболевания желудочно-кишечного тракта — это заболевания, при которых кишечник выглядит ненормально при осмотре, а также не работает должным образом. Иногда структурную аномалию необходимо удалить хирургическим путем. Общие примеры структурных заболеваний ЖКТ включают стриктуры, стеноз, геморрой, дивертикулярную болезнь, полипы толстой кишки, рак толстой кишки и воспалительные заболевания кишечника.
Запор
Запор, который является функциональной проблемой, затрудняет опорожнение кишечника (или дефекацию), стул нечастый (менее трех раз в неделю) или неполный. Запор обычно вызывается недостаточным количеством «грубых кормов» или клетчатки в вашем рационе или нарушением вашего обычного режима или диеты.
Запор заставляет вас напрягаться во время дефекации. Это может вызвать небольшой твердый стул, а иногда и анальные проблемы, такие как трещины и геморрой. Запор редко является признаком более серьезного заболевания.
Вы можете лечить запор следующим образом:
- Увеличив количество клетчатки и воды в своем рационе.
- Регулярные физические упражнения и увеличение интенсивности упражнений по мере переносимости.
- Опорожнение кишечника при позывах (сопротивление позывам вызывает запор).
Если эти методы лечения не работают, можно добавить слабительные. Обратите внимание, что вы должны убедиться, что вы в курсе скрининга рака толстой кишки. Всегда следуйте инструкциям по применению слабительного, а также советам своего лечащего врача.
Всегда следуйте инструкциям по применению слабительного, а также советам своего лечащего врача.
Синдром раздраженного кишечника (СРК)
Синдром раздраженного кишечника (также называемый спастической толстой кишкой, раздраженной толстой кишкой, СРК или нервным желудком) — это функциональное состояние, при котором мышцы толстой кишки сокращаются чаще или реже, чем «нормально». Некоторые продукты, лекарства и эмоциональный стресс могут вызвать СРК.
Симптомы СРК включают:
- Боль в животе и спазмы.
- Избыточный газ.
- Вздутие живота.
- Изменение характера дефекации, например, более твердый, жидкий или более срочный стул, чем обычно.
- Чередование запоров и поносов.
Лечение включает:
- Отказ от чрезмерного употребления кофеина.
- Увеличение количества клетчатки в вашем рационе.
- Мониторинг того, какие продукты вызывают СРК (и отказ от этих продуктов).

- Минимизация стресса или изучение различных способов справиться со стрессом.
- Прием лекарств, предписанных вашим лечащим врачом.
- Избегайте обезвоживания и хорошо увлажняйте кожу в течение дня.
- Качественный отдых/сон.
Геморрой
Геморрой – расширенные вены в анальном канале, структурное заболевание. Это опухшие кровеносные сосуды, которые выстилают ваше анальное отверстие. Они вызваны хроническим избыточным давлением из-за напряжения во время дефекации, постоянной диареей или беременностью. Есть два типа геморроя: внутренний и внешний.
Внутренний геморрой
Внутренний геморрой — это кровеносные сосуды на внутренней стороне анального отверстия. Когда они падают в задний проход в результате напряжения, они раздражаются и начинают кровоточить. В конечном счете, внутренние геморроидальные узлы могут выпасть настолько, что выпадут (впадут или торчат) из заднего прохода.
Лечение включает:
- Улучшение работы кишечника (например, предотвращение запоров, отсутствие напряжения во время дефекации и опорожнение кишечника при позывах).
- Ваш поставщик медицинских услуг использует лигирующие ленты для удаления сосудов.
- Ваш лечащий врач удаляет их хирургическим путем. Хирургия необходима только небольшому количеству людей с очень большими, болезненными и стойкими геморроидальными узлами.
Наружный геморрой
Наружный геморрой — это вены, которые лежат под кожей снаружи ануса. Иногда после натуживания наружные геморроидальные вены лопаются и под кожей образуются тромбы. Это очень болезненное состояние называется «ворс».
Лечение включает удаление тромба и вены под местной анестезией и/или удаление самого геморроидального узла.
Анальные трещины
Анальные трещины также являются структурным заболеванием. Это расколы или трещины на слизистой оболочке вашего анального отверстия. Наиболее распространенной причиной анальной трещины является прохождение очень твердого или водянистого стула. Трещина в анальной оболочке обнажает основные мышцы, которые контролируют прохождение стула через задний проход и из тела. Анальная трещина является одной из самых болезненных проблем, поскольку открытые мышцы раздражаются от воздействия стула или воздуха и приводят к сильной жгучей боли, кровотечению или спазму после дефекации.
Наиболее распространенной причиной анальной трещины является прохождение очень твердого или водянистого стула. Трещина в анальной оболочке обнажает основные мышцы, которые контролируют прохождение стула через задний проход и из тела. Анальная трещина является одной из самых болезненных проблем, поскольку открытые мышцы раздражаются от воздействия стула или воздуха и приводят к сильной жгучей боли, кровотечению или спазму после дефекации.
Начальное лечение анальных трещин включает обезболивающие препараты, пищевые волокна для уменьшения обильного, обильного стула и сидячие ванны (сидение в нескольких дюймах теплой воды). Если эти методы лечения не облегчают вашу боль, может потребоваться хирургическое вмешательство для восстановления мышцы сфинктера.
Перианальные абсцессы
Перианальные абсцессы, также структурное заболевание, могут возникать, когда крошечные анальные железы, которые открываются внутри вашего заднего прохода, блокируются, а бактерии, всегда присутствующие в этих железах, вызывают инфекцию. При появлении гноя образуется абсцесс. Лечение включает дренирование абсцесса, обычно под местной анестезией в кабинете врача.
При появлении гноя образуется абсцесс. Лечение включает дренирование абсцесса, обычно под местной анестезией в кабинете врача.
Анальный свищ
Анальный свищ – опять же, структурное заболевание – часто следует за дренированием абсцесса и представляет собой аномальный трубчатый проход от анального канала к отверстию в коже возле входа в задний проход. Отходы тела, проходящие через ваш анальный канал, отводятся через этот крошечный канал и выходят через кожу, вызывая зуд и раздражение. Свищи также вызывают дренаж, боль и кровотечение. Они редко заживают сами по себе и обычно нуждаются в хирургическом вмешательстве, чтобы дренировать абсцесс и «закрыть» свищ.
Другие перианальные инфекции
Иногда кожные железы возле ануса инфицируются и требуют дренирования, как при этом структурном заболевании. Сразу за анусом могут образовываться абсцессы, которые содержат небольшой пучок волос в задней части таза (так называемая пилонидальная киста).
Инфекции, передающиеся половым путем (ИППП), которые могут поражать задний проход, включают анальные бородавки, герпес, СПИД, хламидиоз и гонорею.
Дивертикулярная болезнь
Дивертикулез структурного заболевания представляет собой наличие небольших выпячиваний (дивертикулов) в мышечной стенке толстой кишки, которые образуются в ослабленных участках кишечника. Они обычно возникают в сигмовидной кишке, области высокого давления в нижней части толстой кишки.
Дивертикулярная болезнь очень распространена и встречается у 10% людей старше 40 лет и у 50% людей старше 60 лет в западных культурах. Это часто вызвано недостаточным количеством грубых кормов (клетчатки) в рационе. Иногда дивертикулез может развиваться/прогрессировать в дивертикулит
Осложнения дивертикулярной болезни возникают примерно у 10% людей с выпячиванием. Они включают инфекцию или воспаление (дивертикулит), кровотечение и непроходимость. Лечение дивертикулита включает лечение запоров, а иногда и антибиотики, если они действительно тяжелые. Хирургия необходима в качестве крайней меры у тех, у кого есть серьезные осложнения для удаления пораженного пораженного сегмента толстой кишки.
Хирургия необходима в качестве крайней меры у тех, у кого есть серьезные осложнения для удаления пораженного пораженного сегмента толстой кишки.
Полипы толстой кишки и рак
Ежегодно у 130 000 американцев диагностируется колоректальный рак, вторая по распространенности форма рака в Соединенных Штатах. К счастью, благодаря достижениям в области раннего выявления и лечения колоректальный рак является одной из наиболее излечимых форм заболевания. Используя различные скрининговые тесты, можно предотвратить, выявить и вылечить заболевание задолго до появления симптомов.
Важность скрининга
Почти все виды колоректального рака начинаются с полипов, доброкачественных (незлокачественных) новообразований в тканях, выстилающих толстую и прямую кишку. Рак развивается, когда эти полипы растут, а аномальные клетки развиваются и начинают проникать в окружающие ткани. Удаление полипов может предотвратить развитие колоректального рака. Почти все предраковые полипы можно безболезненно удалить с помощью гибкой трубки с подсветкой, называемой колоноскопом. Если не выявить его на ранних стадиях, колоректальный рак может распространиться по всему телу. Более запущенный рак требует более сложных хирургических методов.
Почти все предраковые полипы можно безболезненно удалить с помощью гибкой трубки с подсветкой, называемой колоноскопом. Если не выявить его на ранних стадиях, колоректальный рак может распространиться по всему телу. Более запущенный рак требует более сложных хирургических методов.
Большинство ранних форм колоректального рака не вызывают симптомов, что делает скрининг особенно важным. Когда симптомы появляются, рак может быть уже довольно запущенным. Симптомы включают кровь в стуле или смешанную с ним, изменение нормального режима работы кишечника, сужение стула, боль в животе, потерю веса или постоянную усталость.
Большинство случаев колоректального рака выявляют одним из четырех способов:
- Путем скрининга людей со средним риском колоректального рака, начиная с 45 лет.
- Путем скрининга людей с повышенным риском колоректального рака (например, тех, у кого в семейном или личном анамнезе были полипы толстой кишки или рак).
- Путем исследования кишечника у пациентов с симптомами.

- Случайная находка при плановом осмотре.
Раннее обнаружение — лучший шанс на излечение.
Колит
Существует несколько типов колита, которые представляют собой состояния, вызывающие воспаление кишечника. К ним относятся:
- Инфекционный колит.
- Язвенный колит (причина неизвестна).
- Болезнь Крона (причина неизвестна).
- Ишемический колит (вызванный недостаточным поступлением крови в толстую кишку).
- Лучевой колит (после лучевой терапии).
Колит вызывает диарею, ректальное кровотечение, спазмы в животе и императивные позывы (частую и немедленную потребность опорожнить кишечник). Лечение зависит от диагноза, который ставится с помощью колоноскопии и биопсии.
Профилактика
Можно ли предотвратить желудочно-кишечные заболевания?
Многие заболевания толстой и прямой кишки можно предотвратить или свести к минимуму, если вести здоровый образ жизни, соблюдать правила дефекации и проходить обследование на рак.
Колоноскопия рекомендуется пациентам со средним риском в возрасте 45 лет. Если у вас есть семейный анамнез колоректального рака или полипов, колоноскопия может быть рекомендована в более молодом возрасте. Как правило, колоноскопия рекомендуется на 10 лет моложе пострадавшего члена семьи. (Например, если у вашего брата был диагностирован колоректальный рак или полипы в возрасте 45 лет, вам следует начать скрининг в возрасте 35 лет.)
Если у вас есть симптомы колоректального рака, вам следует немедленно обратиться к врачу. К общим симптомам относятся:
- Изменение нормального режима работы кишечника.
- Кровь в стуле или в стуле, яркая или темная.
- Необычные боли в животе или газы.
- Очень узкий табурет.
- Ощущение неполного опорожнения кишечника после дефекации.
- Необъяснимая потеря веса.
- Усталость.
- Анемия (низкий анализ крови).
Другие виды желудочно-кишечных заболеваний
Существует множество других желудочно-кишечных заболеваний. Некоторые из них обсуждаются, но другие здесь не рассматриваются. Другие функциональные и структурные заболевания включают язвенную болезнь, гастрит, гастроэнтерит, глютеновую болезнь, болезнь Крона, камни в желчном пузыре, недержание кала, непереносимость лактозы, болезнь Гиршпрунга, абдоминальные спайки, пищевод Барретта, аппендицит, расстройство желудка (диспепсия), псевдонепроходимость кишечника, панкреатит. , синдром короткой кишки, болезнь Уиппла, синдром Золлингера-Эллисона, синдромы мальабсорбции и гепатит.
Некоторые из них обсуждаются, но другие здесь не рассматриваются. Другие функциональные и структурные заболевания включают язвенную болезнь, гастрит, гастроэнтерит, глютеновую болезнь, болезнь Крона, камни в желчном пузыре, недержание кала, непереносимость лактозы, болезнь Гиршпрунга, абдоминальные спайки, пищевод Барретта, аппендицит, расстройство желудка (диспепсия), псевдонепроходимость кишечника, панкреатит. , синдром короткой кишки, болезнь Уиппла, синдром Золлингера-Эллисона, синдромы мальабсорбции и гепатит.
Болезни органов пищеварения: Медицинская энциклопедия MedlinePlus
URL этой страницы: //medlineplus.gov/ency/article/007447.htm
Чтобы использовать функции обмена на этой странице, включите JavaScript.
Заболевания органов пищеварения представляют собой расстройства пищеварительного тракта, который иногда называют желудочно-кишечным (ЖКТ) трактом.
В процессе пищеварения пища и напитки расщепляются на мелкие части (называемые питательными веществами), которые организм может усваивать и использовать в качестве энергии и строительных блоков для клеток.
Пищеварительный тракт состоит из пищевода (пищевода), желудка, толстого и тонкого кишечника, печени, поджелудочной железы и желчного пузыря.
Первые признаки проблем в пищеварительном тракте часто включают одну или несколько из следующих симптомов:
- Кровь
- Стукающий
- Diarrhea
- HEARTRUN живот
- Проблемы с глотанием
- Увеличение или потеря веса
Заболевание пищеварительного тракта — это любая проблема со здоровьем, возникающая в пищеварительном тракте. Условия могут варьироваться от легких до серьезных. Некоторые распространенные проблемы включают изжогу, рак, синдром раздраженного кишечника и непереносимость лактозы.
Другие заболевания пищеварительного тракта включают:
- Камни в желчном пузыре, холецистит и холангит
- Проблемы с прямой кишкой, такие как анальная трещина, геморрой, проктит и выпадение прямой кишки 0014
- Проблемы с желудком, включая гастрит, язвы желудка, обычно вызванные инфекцией Helicobacter pylori , и рак
- Проблемы с печенью, такие как гепатит В или гепатит С, цирроз, печеночная недостаточность, аутоиммунный и алкогольный гепатит
- Панкреатит и псевдокиста поджелудочной железы
- Проблемы с кишечником, такие как полипы и рак, инфекции, глютеновая болезнь, болезнь Крона, язвенный колит, дивертикулит, мальабсорбция, синдром короткой кишки и ишемия кишечника
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ), пептическая язва и грыжа пищеводного отверстия диафрагмы
Обследования проблем с пищеварением могут включать колоноскопию, эндоскопию верхних отделов желудочно-кишечного тракта, капсульную эндоскопию, эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ) и эндоскопическое ультразвуковое исследование.
На желудочно-кишечном тракте выполняются многие хирургические вмешательства. К ним относятся процедуры, проводимые с использованием эндоскопии, лапароскопии и открытой хирургии. Трансплантации органов могут быть выполнены на печени, поджелудочной железе и тонкой кишке.
Многие поставщики медицинских услуг могут помочь в диагностике и лечении проблем с пищеварением. Гастроэнтеролог – это врач-специалист, прошедший дополнительную подготовку в области диагностики и лечения расстройств пищеварения. Другие поставщики медицинских услуг, занимающиеся лечением заболеваний органов пищеварения, включают:
- Практикующие медсестры (NP) или фельдшеры (PA)
- Диетологи или диетологи
- Врачи первичной медико-санитарной помощи
- Рентгенологи
- Хирурги
- Нормальная абдоминальная анатомия
Höegenauer C, Hammer HF. Нарушение пищеварения и мальабсорбции. В: Фельдман М., Фридман Л.С., Брандт Л.Дж., ред. Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология/диагностика/лечение .